Гиподинамия негативно влияет на опорно-двигательный аппарат и позвоночник. Она возникает не только при сидячем образе жизни, но и при длительном стоянии в неподвижном положении. Это состояние может усложнить профессиональную деятельность. Почему болит спина при длительном стоянии и какие могут быть последствия? Ответы на эти вопросы представлены в материале.
Почему болит спина, когда долго стоишь?
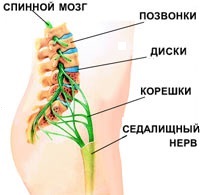
Защемление нерва — наиболее распространенная причина дискомфорта в спине при длительном статическом положении. Оно возникает из-за нагрузки на позвонки и межпозвоночные диски, которые смещаются и зажимают нерв. Это может произойти в любом отделе позвоночника, но чаще всего — в пояснично-крестцовом, где сосредоточено больше нервных окончаний.
Вторая причина — гипертонус и спазм мышц, также возникающие при статических нагрузках. Они связаны с предыдущим явлением: позвонки сближаются, и мышцы напряжены, чтобы предотвратить это. Напряжение и спазмы болезненны и могут защемить нервные окончания.
Наиболее подвержены появлению симптомов пациенты с:
- Остеохондрозом — истонченные диски и сближенные позвонки;
- Сколиозом — искривленные отделы позвоночника испытывают постоянную нагрузку;
- Защемлением седалищного нерва — уже имеющаяся патология, усугубляющаяся при статической нагрузке;
- Поясничным радикулитом — по тем же причинам.
Болезни внутренних органов редко становятся причиной симптомов. Тем не менее, состояние опорно-двигательного аппарата требует внимания, и при возникновении дискомфорта следует обратиться к врачу.
Методы диагностики
Диагностику болей проводят врачи-ортопеды, хирурги, травматологи, вертебрологи, неврологи и иногда терапевты. Обследование включает сбор анамнеза для выявления факторов, способствующих патологии, анализ симптомов и клинической картины для их оценки. Мануальный осмотр важен для проверки чувствительности и рефлексов, а также для оценки вовлеченности нервной ткани в процесс.
Для диагностики применяются следующие методы:
- Рентгенография позволяет увидеть косвенные признаки остеохондроза, такие как сближение позвонков, но не отражает состояние межпозвоночного диска. Для этого назначают КТ или МРТ, которые также помогают диагностировать радикулит.
- Защемление нерва определяется с помощью электронейрограммы, МРТ и КТ. Мануальный осмотр также может быть информативным, так как компрессия приводит к снижению рефлексов и чувствительности.
- Сколиоз диагностируется при мануальном осмотре и подтверждается рентгеном. Неправильная осанка определяется визуально.
Если другие патологии не выявлены, врачи говорят о напряжении мышц спины. Оно диагностируется при мануальном осмотре и пальпации, а также может быть подтверждено КТ или МРТ, но из-за высокой стоимости эти исследования назначаются не всегда.
Лечение
Если после длительного стояния болит спина, неприятные ощущения можно снять нестероидными противовоспалительными средствами (НПВС) для приема внутрь, такими как Ибупрофен, Диклофенак или Нимесулид. Рекомендуется принимать по одной таблетке при возникновении дискомфорта из-за защемления нерва. Эффективно также использование НПВС в виде гелей и мазей (например, Найз, Вольтарен, Диклофенак) на пораженной области. Длительное защемление и обострение радикулита требуют продолжительного приема этих средств, а также физиотерапии, лечебного массажа и гимнастики.
При спазмах и гипертонусе мышц полезны массаж и лечебная гимнастика, которые расслабляют мышцы и улучшают питание тканей. Согревание также помогает: можно использовать перцовые пластыри, мазь Тигровый бальзам, теплые ванны, согревающие пояса и теплую одежду. Хронические спазмы требуют назначения физиотерапии.
При обострении остеохондроза лечение включает НПВС в таблетках и мазях. Дополнительно назначаются хондропротекторы (например, Хондроксид) как наружно, так и в виде таблеток. Важно соблюдать правильную диету, чтобы предотвратить деградацию тканей. На стадии восстановления рекомендуется массаж, лечебная гимнастика и физиотерапия.
Последствия не лечения
Регулярные статические нагрузки на позвоночник могут привести к следующим заболеваниям:
- Остеохондроз;
- Радикулит;
- Остеопороз;
- Артрит;
- Защемление седалищного нерва;
- Нарушение осанки и сколиоз (редко);
- Смещение позвонков.
Эти патологии вызывают значительный дискомфорт, поэтому важно принимать меры для их профилактики. При появлении неприятных симптомов следует своевременно обращаться к врачу для назначения лечения.
Профилактика
Для снижения риска боли в пояснице следуйте этим рекомендациям:
- избегайте больших нагрузок на спину;
- держите спину ровной во время сидения, особенно при длительной работе;
- выполняйте утреннюю гимнастику и легкую разминку во время долгого сидения;
- проходите курсы массажа (классического, баночного, точечного);
- придерживайтесь правильного питания, чтобы избежать заболеваний желудочно-кишечного тракта и вторичной боли в пояснице.
Если дискомфорт в спине все же возник, не занимайтесь самолечением. Начало этиотропной терапии на ранней стадии заболевания поможет избежать хронизации боли и негативных последствий.
https://youtube.com/watch?v=RjXr6cexuoM
Вывод
Долгое пребывание в одной позе, включая стоячее положение, вредно для организма и может вызывать дискомфорт и неприятные ощущения. Это также может привести к различным заболеваниям опорно-двигательного аппарата и негативно сказаться на качестве жизни. Чтобы избежать этих проблем, важно следовать рекомендациям врача, проводить профилактические мероприятия и укреплять мышечный корсет. Это поможет снизить частоту болей и уменьшить риск негативных последствий.
Боль в пояснице встречается довольно часто. Пациенты могут жаловаться: «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, они говорят: «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывается как жжение в пояснице.
Поясницей называют нижнюю часть спины — от конца ребер до копчика. Возможно, отдельное слово для обозначения поясницы возникло, чтобы точно указать место боли, ведь в большинстве случаев, когда болит спина, именно поясница вызывает дискомфорт.
Какой может быть боль в пояснице
Боль в пояснице часто возникает внезапно и резко, что называется люмбаго (или прострел). Она проявляется как резкая, «стреляющая» боль, ограничивающая движения и затрудняющая разогнуть спину. При любом движении боль усиливается.
Приступ может длиться от нескольких минут до нескольких суток. Иногда боль проходит, но часто она возвращается, и человек привыкает к регулярным болевым ощущениям.
Боль в пояснице может быть не только острой, но и тянущей, хронической. Постоянные, но не сильные болевые ощущения, которые могут усиливаться при физической нагрузке, инфекциях или переохлаждении, называются люмбалгией. Иногда боли нет, но сохраняется скованность и дискомфорт в пояснице.
Причины боли в пояснице
Боли в пояснице могут иметь разные причины. Статистика показывает следующее:
- В 90% случаев боль связана с проблемами позвоночника и мышц спины.
- В 6% причиной является заболевание почек.
- В 4% — заболевания других внутренних органов (мочеполовой системы, кишечника).
Большинство случаев боли в пояснице связано именно с позвоночником. Это объясняется тем, что центр тяжести тела человека находится на уровне поясницы. При ходьбе вся нагрузка ложится на поясничный отдел позвоночника, в отличие от животных, передвигающихся на четырех лапах. При сидении позвонки поясницы и крестца испытывают давление, сопоставимое с давлением 170-метрового слоя воды на водолаза. Поэтому эта область особенно уязвима.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:
- Защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками, что вызывает резкую, стреляющую боль. Это состояние часто возникает из-за дегенеративных изменений в позвоночнике (остеохондроза): межпозвоночные диски разрушаются, зазор между позвонками сужается, и резкое движение (наклон, поворот) может привести к защемлению нерва.
- Ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспаляться, что называется радикулитом (от лат. radicula – «корешок»). Воспаление седалищного нерва обозначается как ишиас. При этом может возникать люмбоишалгия — боль в пояснице, которая распространяется в ягодицу и ногу по ходу седалищного нерва.
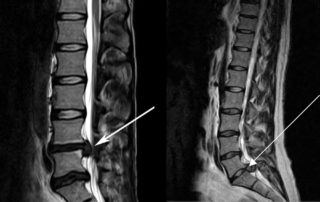
- Грыжа межпозвоночного диска — это выпячивание фрагмента диска в позвоночный канал, возникающее в результате травмы или дегенеративных изменений (остеохондроза).
- Миозит поясничных мышц. Миозит — воспаление скелетных мышц, которое может быть вызвано переохлаждением или резким напряжением.
Боль в пояснице также может быть связана с рассеянным склерозом, дегенеративным сакроилеитом и остеопорозом.
Профилактика боли в пояснице
Боль в пояснице часто возникает из-за небрежного отношения к здоровью. Основные причины включают:
- длительное пребывание в одном положении (например, при сидячей работе);
- неправильную осанку;
- низкую подвижность;
- чрезмерные физические нагрузки.
Эти факторы могут привести к заболеваниям, проявляющимся болью в пояснице. Чтобы снизить риск, следуйте рекомендациям врачей:
- следите за осанкой;
- избегайте неудобных поз при сидении. Колени должны быть выше тазобедренных суставов. Используйте низкий стул или подставку под ноги и маленькую подушку для поясницы;
- при сидячей работе регулярно вставайте и двигайтесь. Делайте пятиминутные перерывы каждый час;
- спите на ортопедическом матрасе (эластичном и достаточно жестком);
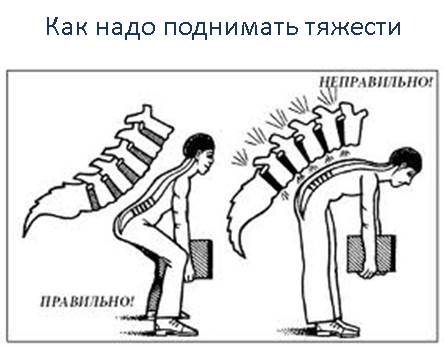
- поднимайте тяжести, сгибая колени, а не спину. Присаживайтесь, согнув колени, и выпрямляйтесь, сохраняя ровную спину;
- равномерно распределяйте груз между обеими руками. Не носите тяжелые сумки в одной руке;
- ежедневно выполняйте упражнения для укрепления мышц живота и спины.
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить их причину: патологии опорно-двигательного аппарата или заболевания почек и других внутренних органов. Диагностику должен проводить врач. Однако есть признаки, которые могут указывать на проблемы с почками или мочеполовой системой. При их проявлении следует обратиться к врачу-урологу.
Подозрение на заболевание почек можно высказывать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялость, сонливость, слабость, повышенная утомляемость);
- отечностью век и лица, особенно выраженной утром и уменьшающейся к вечеру;
- повышением температуры тела, ознобом и потливостью;
- потерей аппетита, тошнотой и рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (более концентрированный цвет или, наоборот, бесцветная, наличие слизи или крови);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, является ее независимость от положения тела: изменение позы не приводит к усилению или уменьшению боли. Однако при длительном стоянии боль может усиливаться.
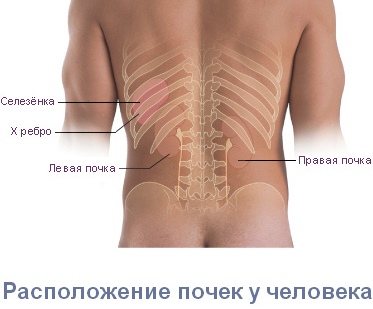
Локализация боли также имеет значение. При заболеваниях почек боль чаще всего ощущается с одной стороны, так как обычно страдает только одна почка. Почечные боли могут распространяться по ходу мочеточника, в пах, наружные половые органы и внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице — это симптом, требующий медицинского вмешательства. При внезапном приступе острой боли (например, при радикулите) важно сначала облегчить болевой синдром. Врачи рекомендуют:
- использовать легкое тепло: повяжите на поясницу шерстяной платок или пояс;
- принять обезболивающее;
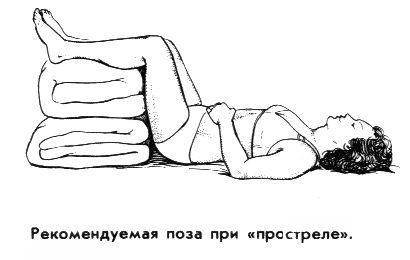
- занять позу, способствующую расслаблению мышц спины. Рекомендуется лечь на спину на твердую поверхность (например, доску); ноги должны быть согнуты в коленях и приподняты, для чего под них можно подложить свернутое одеяло или подушку. Лежать на полу нежелательно, чтобы избежать сквозняков.
Предложенная поза не является обязательной. Главное — почувствовать облегчение, поэтому возможны и другие варианты. Например, можно лечь на доску, согнув ноги в коленях и зажав между ними подушку. Также можно попробовать лечь на живот, вытянуть ноги и подложить валик под голеностопные суставы. Если острота боли утихла, это не означает, что визит к врачу больше не нужен. Без должного лечения приступы будут повторяться, и ситуация может ухудшиться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице рекомендуется обратиться к врачу-терапевту для определения причины дискомфорта. В зависимости от результатов осмотра может потребоваться консультация специалистов:
- невролога — для оценки состояния позвоночника, мышц спины и нервной системы;
- уролога — при подозрении на заболевания мочевыводящей системы;
- гинеколога — при наличии хронических заболеваний органов женской половой системы;
- для проведения общего анализа крови и мочи — для подтверждения или исключения воспалительного процесса;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Длительное нахождение в стоячем положении может вызвать боль в нижней части спины. Причины могут варьироваться от переутомления мышц до более серьезных заболеваний. Определить точную причину можно только с помощью комплексной диагностики.
Причины появления боли в спине при длительном стоянии
Боль в пояснице может указывать на дегенеративные процессы в костной и хрящевой ткани.
Если поясница начинает болеть при длительном стоянии, распространёнными причинами являются:
- спондилез;
- остеохондроз;
- межпозвоночная грыжа;
- нарушения осанки, такие как кифоз и сколиоз;
- воспалительные процессы в позвоночнике, мягких тканях и суставах.
Ноющая боль в пояснице часто возникает у людей, которые перегружают себя физически, поднимают и переносят тяжести. Этот симптом также наблюдается у спортсменов, которые не делают разминку перед тренировкой.
Боль в пояснице при стоянии может проявляться у мужчин и женщин с избыточным весом или ожирением. После травмы позвоночника или мышц может возникнуть сильная боль, усиливающаяся при ходьбе и поворотах. Причиной также может быть недостаточно развитый мышечный корсет спины.
Характер боли варьируется: она может быть резкой, тянущей, ноющей, кратковременной или продолжительной, иррадиируя в ногу, копчик, живот и другие области. Не стоит пытаться устранить дискомфорт самостоятельно, так как это может привести к усилению боли и её переходу в хроническую форму.
Онемение конечностей может возникать при нарушении кровообращения в соответствующем отделе позвоночника.
Существует две формы болевого синдрома в пояснице при стоянии:
- Первичная форма: кратковременная, с низкой интенсивностью, связанная с нарушением кровообращения и ослаблением мышц.
- Вторичная форма: дискомфорт обусловлен травмами, новообразованиями, инфекциями или дегенеративными изменениями.
При вторичной форме могут наблюдаться дополнительные симптомы, такие как онемение конечностей и ограничение подвижности.
Часто боль возникает у женщин во время беременности, особенно на поздних сроках, из-за увеличения размера живота, что создает дополнительную нагрузку на спину. Дискомфорт проходит в положении сидя или лёжа и усиливается при стоянии и ходьбе.
Психологические проблемы, такие как неудовлетворенность работой или низкое социальное положение, также могут быть причиной боли. В таких случаях рекомендуется консультация психолога.
Нарушение функционирования позвоночника может быть связано с заболеваниями внутренних органов. Например, воспаление в почке или яичнике может «отравлять» спинной мозг токсинами и негативно влиять на спинные мышцы. Поэтому пиелонефрит часто сопровождается радикулопатией.
Способы диагностики
Миелография с контрастом позволяет выявить поврежденные участки.
Для определения причины боли в пояснице, связанной с длительным стоянием, требуется комплексная диагностика. Возможно проведение следующих исследований:
- Неврологическое исследование. Используется специальный молоточек для проверки рефлексов.
- Электромиография. Этот метод оценивает активность мышц с помощью электрических импульсов и выявляет заболевания позвоночника.
- Электронейрография. Назначается для оценки состояния периферических нервов.
- Ультразвуковая допплерография. Исследование помогает выявить изменения в кровоснабжении позвоночника.
- Денситометрия. Рентгенологический анализ костных тканей определяет уровень их плотности.
- Рентгенотомография. Метод позволяет выявить новообразования в спинном мозге и позвоночнике.
- Спондило(уро)графия. Лучевая диагностика позвоночных элементов сочетает спондилографию и контрастирование мочевыводящих путей, что помогает выявить врожденные патологии и нарушения в работе мочевыводящей системы.
- Миело(томо)графия. Контрастное вещество вводится в субарахноидальное пространство для визуализации спинного мозга и оценки его проходимости.
- Эхоспондилография. Метод позволяет исследовать позвоночник на наличие врожденных пороков развития.
Для выявления различных новообразований в спинном мозге, позвоночнике и мягких тканях проводят магнитно-резонансную и компьютерную томографию.
Как лечить боль в спине
Баночный массаж эффективен при первичной боли, так как улучшает кровообращение и тонизирует мышцы.
Если спина болит и немеет в центре или с одной стороны при длительном стоянии, необходимо обратиться к терапевту. При необходимости он направит к специалистам: травматологу, хирургу, онкологу и другим.
Сначала проводят консервативное лечение:
- физиотерапевтические процедуры;
- мануальная терапия;
- массаж и лечебная физкультура.
Баночный массаж помогает при мышечном спазме, улучшая кровообращение и восстанавливая обменные процессы в пораженной области. Также эффективна иглорефлексотерапия.
В домашних условиях можно использовать народные средства: отвары, настои и мази из трав для внутреннего применения и растирания больной области.
Кинезитерапия также зарекомендовала себя. Этот метод включает специальные упражнения на декомпрессионных тренажерах, которые разгружают перенапряженные мышцы и формируют правильные двигательные рефлексы.
Если боль становится невыносимой, применяют медикаменты, например, нестероидные противовоспалительные мази (Кетопрофен, Ибупрофен, Диклофенак). При сильном дискомфорте делают инъекции, например, Баралгина.
При обнаружении опухоли показано хирургическое вмешательство.
Если обычные противовоспалительные средства не помогают, используют гормональные препараты, такие как Преднизолон и Дексаметазон, но только под контролем врача.
При наличии опухолей или кист требуется операция. Также показанием к операции является сдавление спинного мозга остеофитами. Если дискомфорт не проходит в течение 3-4 месяцев консервативного лечения, хирургическое вмешательство становится единственным выходом.
При заболеваниях позвоночника с выраженной болью проводят операции открытого или закрытого типа. Открытые операции включают обширный разрез для удаления межпозвоночного диска или участка позвонка.
Современная медицина предпочитает малоинвазивные операции, такие как эндоскопическая дискэктомия или пункционная вертебропластика. В ходе таких операций делают несколько небольших проколов для введения инструментов, один из которых оснащен камерой, что позволяет следить за процессом на экране.
Для восстановления после операции назначают реабилитационное лечение: физиотерапию, массаж и лечебную физкультуру.