При болях в спине часто подозревают радикулит. Однако дискомфорт в пояснице может быть вызван и патологиями желудочно-кишечного тракта. Поэтому перед назначением лечения врачи проводят тщательное обследование пациента. Решение о том, как лечить боли в пояснице, принимает невропатолог. Иногда к терапии подключаются специалисты других областей: гастроэнтеролог, эндокринолог, онколог, гинеколог или уролог. В зависимости от выявленных заболеваний лечение может проводиться как в домашних условиях, так и в стационаре.
Основные принципы лечения
Боли в поясничном отделе позвоночника могут быть тянущими, ноющими или проявляться сильными приступами. Если при обследовании не выявлены патологии других органов, в терапевтическую схему включают:
- прием препаратов для снятия воспаления, боли и восстановления поврежденных тканей;
- физиотерапевтические процедуры для ускорения регенерации позвонков и мышц;
- занятия лечебной физкультурой или гимнастикой.
При резких и сильных болях, ограничивающих движение, назначают препараты для внутримышечного введения. Обычно в таких случаях требуется госпитализация. После улучшения состояния пациента выписывают для дальнейшего восстановления дома.
Правильный подход к лечению
Основная причина болей в пояснице — деструктивные изменения позвонков или межпозвоночная грыжа. Даже при успешном лечении врачи рекомендуют устранить факторы, провоцирующие заболевание. В противном случае оно может вернуться или перейти в хроническую форму с рецидивами.
Лечение острой или тянущей боли в пояснице следует начинать с постельного режима. Если причиной является воспаление, даже небольшая физическая активность может усугубить ситуацию. Невропатологи советуют использовать ортопедическую подушку и матрас, чтобы снизить нагрузку на спину и предотвратить сжатие мышц и нервов. Если специальные приспособления недоступны, выбирайте матрас и подушку средней жесткости.
Для ускорения выздоровления придерживайтесь следующих рекомендаций:
- Избегайте физических нагрузок и активных видов спорта. На этапе реабилитации полезны йога, плавание и длительные прогулки на свежем воздухе.
- Исключите из рациона жирные и жареные продукты. Они негативно влияют на сосуды в поясничной области и способствуют отложению холестерина. Недостаток питательных веществ может привести к разрушению костных тканей.
- Откажитесь от курения и алкоголя. Если полностью избавиться от зависимости сложно, хотя бы на время лечения постарайтесь сократить потребление. Ядовитые вещества замедляют восстановление костей, суставов и хрящей.
Прием сбалансированных комплексов витаминов и микроэлементов также может ускорить выздоровление. Некоторые из них содержат повышенное количество кальция, но такие препараты следует принимать только по назначению врача. Рекомендуются простые витаминные комплексы, такие как Компливит, Пиковит, Супрадин, Витрум и Макровит.
При частых болях в пояснице замените активные занятия спортом на прогулки на свежем воздухе.
Фармакологические препараты
Несмотря на эффективность народных средств и физиотерапии, сильную боль в спине быстро устраняют только аптечные препараты. При слабом дискомфорте помогут капсулы, драже и таблетки в курсовом приеме. При интенсивных болях невропатологи назначают внутривенные и внутримышечные инъекции для облегчения состояния. Многие препараты для лечения поясницы имеют серьезные побочные эффекты и противопоказания. Чтобы избежать негативных последствий, важно строго соблюдать врачебные рекомендации по дозировкам и продолжительности приема.
Растворы для инъекций
Для лечения поясничных болей часто используют инъекционные формы препаратов с витаминами группы B. Они обладают нейротропной активностью:
- нормализуют иннервацию скелетной мускулатуры;
- восстанавливают передачу нервных импульсов;
- способствуют регенерации пораженных нервных волокон;
- ускоряют обмен веществ;
- повышают функциональную активность центральной и периферической нервной системы.
В состав препаратов также входят анальгетики (Лидокаин, Новокаин), что придает витаминам группы B умеренные обезболивающие свойства. Наиболее эффективными для терапии болей в спине являются:
- Мильгамма,
- Комбилипен,
- Нейробион,
- Тригамма.
Инъекции назначаются при острых болях, часто называемых «прострелами». При хронизации патологии их эффективность снижается. Витамины могут использоваться как самостоятельно, так и в комбинации с нестероидными противовоспалительными препаратами (НПВП), которые являются средствами первого выбора для лечения болей в пояснице. Внутримышечные растворы быстро купируют воспаление, уменьшают дискомфорт и устраняют отечность мягких тканей.
Часто назначаемые невропатологами препараты:
- Диклофенак,
- Мелоксикам,
- Кетопрофен,
- Ксефокам,
- Кетонал,
- Артрозилен,
- Мовалис,
- Ортофен,
- Фламакс,
- Вольтарен.
Некоторые из этих препаратов являются структурными аналогами, но могут различаться по интенсивности действия и количеству побочных эффектов. При выборе НПВП врач учитывает множество факторов. Например, Индометацин обладает сильным обезболивающим эффектом, но может повреждать суставы и хрящи. Мелоксикам, в отличие от Ацеклофенака, менее негативно влияет на желудочно-кишечный тракт.
Несмотря на эффективность НПВП, невропатологи назначают их с осторожностью, особенно в инъекционных формах. Даже однократное внутримышечное введение может вызвать изъязвление слизистых оболочек пищеварительного тракта. НПВП в инъекциях или таблетках противопоказаны при гастритах и язвенных поражениях желудка и двенадцатиперстной кишки. Лечение болей в пояснице должно сочетаться с приемом ингибиторов протонной помпы — Омепразола, Пантопразола, Рабепразола или их аналогов.
Таблетки, капсулы, драже
После курса инъекций пациент продолжает принимать НПВП и витамины группы B в таблетках или капсулах для закрепления результата терапии. Если болит поясница и инъекционные нестероидные противовоспалительные препараты противопоказаны, врач назначает таблетки с активными веществами. Обычно используются следующие лекарства:
- Найз,
- Целебрекс,
- Аркоксиа,
- Тексамен,
- Быструмкапс,
- Ибупрофен,
- Нимесулид,
- Кеторол,
- Нурофен.
Для лечения заболеваний позвоночника часто применяются комбинированные препараты. Например, Нейродикловит содержит Диклофенак и витамины группы B, а Некст сочетает Ибупрофен с Парацетамолом.
Боли в поясничной области могут быть вызваны мышечным спазмом, что приводит к натяжению корешков нервов и развитию вторичного корешкового синдрома. Для нормализации иннервации и снятия спазма применяются миорелаксанты. При острых болях назначается короткий курс инъекций, после чего лечение продолжается таблетками:
- Мидокаллом,
- Сирдалудом,
- Толперизоном,
- Баклофеном.
В период реабилитации рекомендуется прием хондропротекторов, таких как Артра, Терафлекс, Дона и Структум. Эти препараты содержат глюкозамин, хондроитин и экстракты из хрящей акулы и целебных растений, способствующие восстановлению костных структур позвоночника. Перед началом терапии хондропротекторами врач оценивает степень повреждения суставных и хрящевых тканей. При наличии серьезных деструктивных изменений лечение может продолжаться более года.
Миорелаксанты в таблетках и инъекциях помогают снять спазмы, которые часто являются причиной острых болей в пояснице.
Мази, гели, кремы, бальзамы
Невропатологи одновременно с препаратами для парентерального и перорального применения назначают средства для наружного использования. Их наносят на область поясницы несколько раз в день до полного устранения боли. Некоторые мази (Капсикам, Финалгон, Апизартрон, Наятокс, Випросал) содержат пчелиный и змеиный яд, экстракт красного перца и эфирные масла.
Эти вещества обладают разогревающим эффектом. У пациентов с чувствительной кожей могут возникнуть ожоги и аллергические реакции. Перед лечением боли в пояснице, вызванной воспалением, необходимо проконсультироваться с врачом о безопасности применения наружных средств. Обычно невропатологи назначают следующие мази и гели:
- Гомеопатические — Цель Т, Траумель С. Они содержат растительные экстракты и химические соединения, улучшающие обмен веществ и обладающие анальгезирующим действием. Хотя многие врачи скептически относятся к гомеопатии, некоторые пациенты, не считая её лженаукой, отмечают положительный эффект. Однако одним из недостатков таких мазей является длительный срок терапии.
- НПВП — Вольтарен, Ибупрофен, Быструмгель, Долобене. Мази с нестероидными противовоспалительными средствами хорошо впитываются и быстро проникают в область повреждения. После однократного нанесения уменьшается болевой синдром и восстанавливается подвижность позвонков.
Курс применения наружных средств с хондропротекторами способствует нормализации тканевого обмена и купированию дистрофических изменений:
- Софья с хондроитином,
- Терафлекс,
- Хонда.
Не имеет значения, затронут ли воспалительный процесс один позвонок или весь поясничный отдел — мази с хондропротекторами помогают восстановить поврежденные суставные и хрящевые ткани.
Физиотерапевтические процедуры
Большинство лечебных мероприятий не назначают пациентам с болями, вызванными острым воспалением. Процедуры начинают после его купирования с помощью фармакологических препаратов. Физиотерапия помогает нормализовать обмен веществ в тканях, регенерировать их и предотвращать дальнейшие дегенеративные изменения в поясничном отделе позвоночника. Рассмотрим физиотерапевтические процедуры для устранения болей в спине:
-
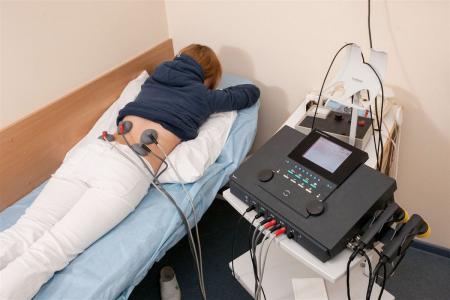
Электрофорез. Эта манипуляция обеспечивает быструю доставку препаратов (НПВП, анальгетиков, анестетиков, хондропротекторов) в поврежденные участки поясницы. Во время процедуры на спине пациента располагают ватные тампоны, смоченные в лекарственном растворе, и накладывают специальные пластины, через которые пропускается ток. Под действием электрических импульсов молекулы препаратов проникают в область воспаления.
-
Ультразвуковая терапия. Ультразвуковые волны стимулируют кровообращение в пояснице, что способствует проникновению питательных и биологически активных веществ, а также кислорода в поврежденные ткани. После 5-10 процедур боли исчезают благодаря снятию мышечных спазмов и улучшению метаболизма.
-
Лазеротерапия. Лазерный поляризованный свет используется для лечения деструктивных изменений в межпозвоночных дисках поясницы. Инфракрасное излучение восстанавливает кровоснабжение суставных и хрящевых тканей, нормализует обмен веществ и способствует выведению шлаков и токсинов из позвоночника.
-
Магнитотерапия. Во время процедуры на пациента воздействует магнитное поле, что стимулирует кровообращение в поврежденных тканях.
Эти манипуляции помогают предотвратить дальнейшее повреждение поясничных позвонков и распространение воспаления на здоровые ткани, что приводит к исчезновению болей и восстановлению объема движений.
Для лечения сильной боли, отдающей в ногу, руку или копчик, физиопроцедуры комбинируются с приемом фармакологических препаратов. В реабилитационный период или во время ремиссии хронических заболеваний позвоночника пациентам рекомендуются грязелечение, минеральные ванны, классический и точечный массаж, а также акупунктура.
Электрофорез назначается для лечения болей в пояснице и купирования воспалительного процесса.
Рецепты народных целителей
Для лечения болей в пояснице народные целители рекомендуют пить много жидкости. Чистая вода, чай из ромашки и шиповника, компоты из ягод и фруктов помогают вывести из организма продукты воспаления и токсины. В народной медицине также используются настои и отвары лекарственных трав, содержащих биологически активные вещества с противовоспалительными и анальгезирующими свойствами.
Вот несколько рецептов целебных настоев:
- В термос добавьте по 3 ст. ложки брусничных листьев, зверобоя и ноготков, залейте литром кипятка и настаивайте около часа. Процедите и пейте вместо кофе и чая.
- В емкость поместите по горсти сухих ягод шиповника, черники и можжевельника, залейте 2 л горячей воды. Томите на водяной бане 30-40 минут, процедите и пейте по 0,5 стакана перед каждым приемом пищи.
Боль в спине можно облегчить компрессом или мазью из натуральных продуктов. Для приготовления снадобья:
- Растопите на водяной бане 3 ст. ложки меда, охладите и смешайте с 2 ст. ложками аптечного спирта.
- Введите 100 мл вазелина и втирайте в пораженные участки поясницы.
Это средство также подходит для компрессов. Наносите смесь тонким слоем на кожу, накройте полиэтиленовой пленкой и оберните теплым шарфом. Продолжительность процедуры — 3-4 часа.
Лечение болей в пояснице обычно проходит в домашних условиях. Госпитализация требуется только при остром воспалительном процессе. В зависимости от причины терапии могут занять от двух недель до нескольких месяцев. Соблюдение врачебных рекомендаций значительно ускоряет выздоровление, о чем свидетельствуют отзывы пациентов.
Настои лекарственных трав помогают избавиться от болей в пояснице и очищают позвоночник от токсинов.
Владимир, Самара:
«Однажды утром не смог встать с постели, подумал, что меня парализовало. Боль была такой сильной, что отдавалась в ноги. Лечили в стационаре уколами Мовалиса и Мидокалма, потом пил их дома около недели. Боль ушла на второй день, но доктор велел продолжать лечение до полного выздоровления».
Марина, Москва:
«Боль усиливалась постепенно, подозреваю, после купания в холодной речке. Поясница не разгибалась, пришлось уйти на больничный. Выполняла все советы врача, пила Ибупрофен и Сирдалуд, мазалась Вольтареном, клеила горчичники на спину. Вылечилась за пять дней».
Валерий, Сальск:
«Доктор предупредил, что боль — это не самое страшное. При диагностике выяснилось, что мои позвонки быстро разрушаются. Около года принимал Терафлекс и втирал в спину Хонду. При болях пил Найз с Омепразолом. После нового обследования невропатолог обрадовал, что новых повреждений не обнаружено».
Каждый седьмой взрослый человек хоть раз испытывал боль в спине, а среди людей старше 40 лет этот показатель еще выше. Частой причиной являются заболевания позвоночника, с остеохондрозом сталкивается 80% населения к 50–60 годам. Это связано с малоподвижным образом жизни, избыточным весом, большими нагрузками на спину и травмами.
Боль в спине опасна, так как страдают люди трудоспособного возраста. Болевой синдром ограничивает движения, иногда приходится отказываться от работы или увлечений. Ущемление нервных корешков может привести к инвалидности. Однако большинство заболеваний, вызывающих боль, можно предотвратить. Чем раньше начнется лечение, тем выше вероятность благоприятного исхода или длительной ремиссии.
Почему болит спина?
Существует множество заболеваний, вызывающих боль в спине.
Проблемы в позвоночнике и нервной системе
Малоподвижный образ жизни, постоянные нагрузки на позвоночник, травмы и врожденные заболевания соединительной ткани могут привести к остеохондрозу, грыже межпозвонкового диска и смещению позвонков. Позвонки также могут поражаться остеопорозом, онкологическими заболеваниями и туберкулезом. Эти изменения уменьшают просвет межпозвонковых отверстий, что может привести к сдавлению спинномозговых корешков. Основной симптом — выраженная и длительная боль, усиливающаяся в определенных положениях тела. Боль может возникать и при воспалении нервных корешков.
Проблемы со стороны мышечной системы
Боли в спине могут возникать из-за длительного напряжения или растяжения мышц. Нахождение в неудобном положении или переохлаждение может вызвать локальный мышечный гипертонус, при котором на ощупь ощущается уплотненная мышца. Чаще всего это мышцы, отвечающие за положение тела: поднимающая лопатку, трапециевидная, широчайшая спины, квадратная поясницы и выпрямляющая позвоночник. Боль может быть сосредоточена в одной точке или распространена по области, носить тянущий или ноющий характер. Мышечный спазм может возникать как защитная реакция на сдавление нервных корешков.
На заметку
При сидячей работе или длительном нахождении в одном положении, например, в дороге, устраивайте пятиминутные разминки каждые два-три часа. Это снизит риск мышечных спазмов.
Соматические заболевания
Боль в спине может быть связана с заболеваниями других органов. При соматических заболеваниях обычно наблюдаются и другие симптомы. Например, при проблемах с пищеварением могут возникать тошнота или рвота, а при заболеваниях почек — изменения цвета мочи. В зависимости от расположения боли возможные причины различаются.
Боль в спине на уровне грудной клетки, между лопаток:
- сердечные проблемы, такие как стенокардия или инфаркт миокарда;
- сосудистые проблемы — аневризма аорты, тромбоэмболия легочной артерии;
- заболевания пищевода или желудка — эзофагит, рефлюксная болезнь, гастрит или язва желудка.
Боль в спине на уровне нижних краев ребер:
- проблемы с почками, например почечная колика;
- острый панкреатит и панкреонекроз (боль опоясывающая).
Боль в области поясницы:
- камень в мочеточнике при мочекаменной болезни;
- аневризма брюшной аорты или тромбоз сосудов брыжейки;
- воспалительные заболевания кишечника, такие как язвенный колит;
- воспаления органов малого таза (могут отдавать в область крестца).
Независимо от уровня боли, реже встречающейся причиной может быть онкологическое заболевание — метастазы в позвоночник или лейкоз. Многие из упомянутых соматических заболеваний, например, сердечно-сосудистые, могут быть смертельно опасны. Поставить правильный диагноз в домашних условиях практически невозможно, поэтому для исключения риска для жизни необходимо обратиться к врачу и пройти обследование.
Диагностика
Первым этапом обследования является прием врача-терапевта или врача общей практики. Специалист уточняет, какие заболевания были у пациента и его родственников. На приеме терапевт проводит общий осмотр, оценивает состояние пациента, выявляет возможные заболевания и направляет на необходимые исследования или консультацию к другому специалисту.
При болях в спине часто требуется консультация невролога. Неврологический осмотр позволяет определить наличие поражения нервных корешков и его уровень.
Для диагностики могут потребоваться следующие инструментальные исследования:
- Рентгенография в двух проекциях — для оценки состояния позвонков и выявления кальцинатов в межпозвонковых дисках и связках.
- Компьютерная томография (КТ) — позволяет получать поперечные изображения исследуемой области и используется при сложных поражениях позвоночника.
- Магнитно-резонансная томография (МРТ) — оценивает состояние мягких тканей и спинного мозга.
- Ультразвуковое исследование (УЗИ) — реже используется для диагностики соматических заболеваний, состояния сосудов, сердца и почек.
- Электрокардиограмма — помогает исключить инфаркт миокарда.
- Фиброгастроскопия — показана при подозрении на болезни желудка.
Лабораторные исследования, которые могут быть назначены при болях в спине:
- Общий анализ мочи — для оценки работы почек.
- Общий анализ крови — реже используется, но может помочь выявить воспалительные процессы или лейкоз.
- Биохимический анализ крови — назначается при подозрении на заболевания. Анализ на креатинин оценивает работу почек, исследование тропонина — при подозрении на инфаркт миокарда, а уровень кальция — для диагностики остеопороза.
Методы лечения болей в спине: базовые и продвинутые
Лечение боли в спине зависит от ее причин. Боль, вызванная заболеваниями внутренних органов и сосудов, лечит соответствующий специалист. Для радикулопатий (радикита, т.е. зажатого или воспаленного спинномозгового корешка) применяются различные методы в зависимости от остроты процесса.
Режим
При острой боли необходим полный покой на время обострения. Постельный режим длится от одного до пяти дней, пока не уменьшится интенсивность болей. При умеренной боли достаточно ограничить физическую активность.
Лекарственные препараты
Для купирования боли в первую очередь используются НПВС (нестероидные противовоспалительные препараты) в уколах и таблетках. Они уменьшают воспаление в области ущемленного нерва и облегчают состояние пациента. Если НПВС неэффективны, назначают более сильные анальгетики, обычно в стационаре.
Миорелаксанты, расслабляющие мышцы, также применяются при мышечной боли в спине. Они показаны при сдавлении корешков спинного мозга, чтобы снять спазм мышц в пораженном сегменте.
Диуретики могут назначаться для уменьшения отека тканей и компрессии нервного корешка. Кортикостероиды, как более сильные противовоспалительные средства, также могут использоваться для снятия отека и воспаления. Врач может рекомендовать средства, защищающие нервную ткань, антиоксиданты и витаминные препараты.
Обезболивающие блокады
Если анальгетики не помогают при сильном болевом приступе, возможно выполнение паравертебральной блокады. В этом случае раствор анестетика (новокаина, лидокаина) вводится в пораженную зону. Эффект наступает быстро и длится несколько часов. Противопоказанием может быть аллергия на препарат.
Массаж
Массаж, мануальная терапия и остеопатия помогают при боли, вызванной спазмом мышц. Массаж расслабляет мышечную ткань, улучшает кровообращение и снимает отек. При остром периоде радикулопатии массаж может быть противопоказан, особенно в зоне проекции грыжи межпозвонкового диска. Мануальная терапия противопоказана при чрезмерной подвижности или смещении позвонков.
Вытяжение позвоночника
Тракционная терапия уменьшает боль, снимает гипертонус мышц и способствует декомпрессии нервных корешков. Однако этот метод противопоказан в остром периоде заболевания и при секвестрированных грыжах. Вытяжение может проводиться с использованием бассейна и без него.
Упражнения
Лечебная физкультура используется в период восстановления и ремиссии. Ее цель — укрепление мышц спины и снятие напряжения. Для расслабления мышц применяются упражнения постизометрической релаксации, основанные на феномене расслабления мышцы при растяжении. Согласно данным американских исследователей, йога хорошо помогает при слабых и умеренных болях в пояснице.
Физиотерапия
Методы механического и физического воздействия, такие как магнитотерапия, электростимуляция и лазерная терапия, применяются при хронической боли в спине. Эти методы улучшают кровоснабжение в пораженной зоне, активируют передачу нервных импульсов и способствуют питанию тканей.
Оперативное лечение
Большинство эпизодов боли в спине поддается консервативному лечению. Однако в некоторых случаях требуется хирургическое вмешательство. Показанием к срочной операции является сдавление спинного мозга. Если консервативное лечение не дает результата в течение трех-четырех месяцев, врач может рекомендовать операцию для устранения давления на нервный корешок. Это может быть открытая операция, например, удаление диска или участков позвонка.
В настоящее время все больше распространение получают малоинвазивные операции, такие как эндоскопическая дискэктомия или пункционная вертебропластика. Они менее травматичны, и пациент быстрее восстанавливается. Малоинвазивная хирургия подходит не для всех проблем с позвоночником; важны предварительное обследование и опыт хирурга.
Лечение боли в спине может быть направлено как на причину, так и на следствие. Чаще всего симптоматическое лечение позволяет избавиться от боли и является более доступным. Современная медицина продолжает развивать безопасные методы лечения, такие как малоинвазивные операции, которые воздействуют непосредственно на заболевания позвоночника. Бережное отношение к своему здоровью и своевременное обращение к врачу помогут провести необходимое лечение и минимизировать влияние боли на жизнь человека.
Мнение редакции
Не верьте мифам о том, что при болях в спине противопоказаны физические нагрузки. Не только йога, но и пилатес, цигун, танцевальные практики могут помочь избавиться от болевого синдрома. После консультации с врачом можно посещать даже силовые тренировки с умеренной работой с весом.