Содержание статьи:
Почему болит спина?
Боли в спине могут быть связаны с заболеваниями внутренних органов, травмами позвоночника (включая переломы) или неврологическими расстройствами, часто указывающими на остеохондроз. Иногда они могут свидетельствовать о патологиях ЖКТ или наличии камней в почках.
Позвоночник предрасположен к травмам и болям, выполняя четыре основные функции: опорную, защитную, амортизационную и двигательную. Появление боли может быть следствием плохой осанки, чрезмерной нагрузки или резких движений.
Что делать при боли в спине?
Обратитесь к врачу и пройдите обследование. На основе диагностики станет ясно, как лечить боль в спине в зависимости от ее причины.
Причины болей в спине
Боли в спине могут быть вызваны не только серьезными патологиями. Например, боль при кашле или ходьбе часто возникает из-за простого перенапряжения. Однако в большинстве случаев это симптом различных заболеваний, проявления которых зависят от множества факторов.
Почему болит спина после сна?
Возможные причины утренней боли в спине:
- переохлаждение;
- резкий подъем тяжестей в течение дня (или за 3-4 дня), приводящий к ночным болям;
- остеохондроз;
- межпозвоночная грыжа;
- неправильное положение тела во время сна;
- неподходящий матрас;
- у женщин — беременность;
- искривление позвоночника, вызывающее асимметричное сокращение мышц;
- избыточный вес и слабость мышц;
- стресс.
Болезни, связанные с суставами и позвоночным столбом
Боли в спине могут указывать на наличие следующих заболеваний:
- остеохондроз;
- спондилолистез;
- анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- остеомиелит;
- ревматоидный артрит;
- смещение межпозвоночных дисков;
- синдром Рейтера;
- грыжа межпозвонкового диска.
Болезни, связанные с мускулатурой
Почему болят мышцы спины?
Мышечные боли часто возникают из-за большой нагрузки, усталости или переохлаждения. Они могут сопровождаться спазмами, уплотнениями, снижением подвижности и болезненностью (фибромиалгия). Боль в спине может быть связана с такими мышечными патологиями, как:
- болезнь Шарко (БАС);
- дерматомиозит (с проявлением сыпи);
- рабдомиолиз;
- полимиозит;
- инфицирование мышечной ткани, абсцесс;
- ревматическая полимиалгия.
Патологии спинного мозга
Спинной мозг — это орган, который связывает организм с головным мозгом. От него отходят 31 пара спинномозговых нервов через отверстия между позвонками. Каждый нерв иннервирует определённый участок тела. Онемение кожи, слабость мышц или конечностей могут указывать на повреждение спинного мозга или нервов.
Другие заболевания:
- компрессия спинного мозга (например, при переломах, шейном спондилезе, абсцессах, гематомах);
- травмы позвоночника;
- полости, заполненные жидкостью;
- воспалительные процессы, такие как острый поперечный миелит;
- нарушения кровоснабжения;
- ВИЧ;
- абсцессы;
- дефицит меди и витамина В;
- сифилис;
- доброкачественные или злокачественные новообразования;
- кровоизлияния;
- рассеянный склероз.
Боль в спине по причине психосоматики
Психологические причины заболеваний признаны медициной. Психогенные факторы могут вызывать дисфункцию в организме. Например, хронический стресс, длительная депрессия и неудовлетворенность интимной жизнью могут приводить к постоянной ноющей боли в пояснице.
Разные заболевания вызывают различные типы болей в спине. Рассмотрим основные патологии и характер болей при них.
| Характер боли | Болезни, которые ее вызывают |
|---|---|
| Ноющая боль (острая и хроническая) | Люмбаго (стреляющая боль в пояснице) — часто возникает из-за тяжелого физического труда и обычно проходит самостоятельно через несколько дней. |
| Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, длительное пребывание в неудобной позе. | |
| Смещение межпозвонковых дисков — чаще всего связано с остеохондрозом, но может возникнуть при резком поднятии тяжестей и постоянной высокой физической нагрузке. | |
| Острая боль, отдающая в конечности | Остеохондроз — вызывает тянущие боли в спине, которые отдают в ногу и усиливаются при чихании, кашле или напряжении. |
| Радикулит — постоянная острая (колющая) или тупая боль, обычно локализуется с одной стороны и может отдавать в бедро, ягодицу, ногу или голень, иногда сопровождается онемением и зудом. Боль может быть жгучей и усиливаться при движении. | |
| Межпозвонковая грыжа — боль возникает при наклоне или поднятии тяжестей, усиливается при чихании, кашле и движении, может сопровождаться слабостью в ноге. | |
| Пульсирующая боль, сильная, может не проходить после приема анальгетиков | Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
| Распирающая боль | В верхнем отделе спины и середине грудины может указывать на стенокардию, инфаркт миокарда или тромбоэмболию легочной артерии. В пояснице — на кишечную непроходимость или спондилоартроз. |
| Давящая боль | Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
По локализации
Рассмотрим причины болей в разных отделах спины.
Боль в правой части
Боль в спине справа может быть связана с проблемами с почками или воспалением аппендикса. Также существует ряд заболеваний, при которых возникает боль в правом боку со стороны спины:
- искривление позвоночника — частая причина болей в боках;
- смещение межпозвонковых дисков;
- заболевания ЖКТ;
- камни в почках (боль отдает в правую сторону спины, под ребра и в живот);
- ожирение;
- гинекологические заболевания, чаще воспалительного характера;
- болезни дыхательной системы (боль в верхней правой части спины может указывать на хронические патологии);
- нарушения функции периферической нервной системы;
- травмы;
- заболевания мышц, расположенных около позвоночника;
- чрезмерные физические нагрузки;
- внематочная беременность.
Боль в левой части
Если боли локализуются в спине слева, под ребрами или в пояснице, это может указывать на:
- патологии позвоночника (воспаление, защемление и т. д.);
- болезни почек и мочевыводящей системы (сопровождаются отеками ног);
- заболевания ЖКТ;
- болезни селезенки.
В левом подреберье и выше:
- болезни органов дыхания;
- сердечно-сосудистые заболевания;
- остеохондроз;
- межреберная невралгия.
Тянущая боль в нижней части левого боку может свидетельствовать о патологиях половой системы.
Боль в области поясницы
Боль в пояснице может быть связана с остеохондрозом, грыжей или радикулитом. Также дискомфорт в мышцах поясницы часто возникает из-за травм или чрезмерной нагрузки.
Другие причины поясничной боли:
- ревматоидный артрит;
- синдром Рейтера;
- инфекции позвоночника и межпозвонковых дисков (бруцеллез, туберкулез, абсцесс);
- опухоль;
- защемление нерва;
- люмбоишиалгия;
- остеопороз.
В области лопаток
Боль в верхней части спины (в области лопаток) слева может быть вызвана:
- заболеваниями опорно-двигательного аппарата;
- проблемами с легкими (пневмония, абсцесс, плеврит);
- нарушениями функции желудка;
- кардиологическими патологиями (стенокардия, инфаркт миокарда);
- болезнями позвоночника (остеохондроз, грыжа, сколиоз, спондилез, спондилоартроз);
- воспалением мышц;
- заболеваниями селезенки.
Боль под правой лопаткой со спины может указывать на:
- травму;
- инфекции;
- остеомиелит;
- холецистит;
- печеночную колику;
- панкреатит;
- желчнокаменную болезнь;
- цирроз печени;
- остеохондроз шейного отдела;
- сколиоз;
- межреберную невралгию;
- вегетососудистую дистонию.
Боли вдоль позвоночника и в спине
Одна из основных причин болей в позвоночнике — компрессия нервных отростков. Это может быть связано с грыжей, сколиозом или смещением позвонков. Другие причины включают:
- остеоартроз;
- миалгия;
- остеохондроз (боль может возникать в средней части спины, шейном или поясничном отделах);
- переутомление мышц;
- искривление позвоночника (сколиоз, кифоз, лордоз);
- протрузии дисков;
- переломы и травмы позвоночника;
- воспаление седалищного нерва;
- аномалии строения позвоночного столба;
- радикулит;
- болезнь Бехтерева;
- спондилез.
Причины боли ниже поясницы
Немалый процент болей в нижней части спины обусловлен:
- спондилоартрозом;
- остеохондрозом.
Другие причины включают:
- сколиоз;
- инфекции позвонков и межпозвонковых дисков;
- неинфекционные воспаления;
- заболевания ЖКТ;
- растяжения мышц;
- смещение межпозвонковых дисков.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли в спине, усиливающиеся при нагрузке, обычно не опасны. Однако, если в течение 3-5 дней улучшения не наступает, а боль усиливается, необходимо обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
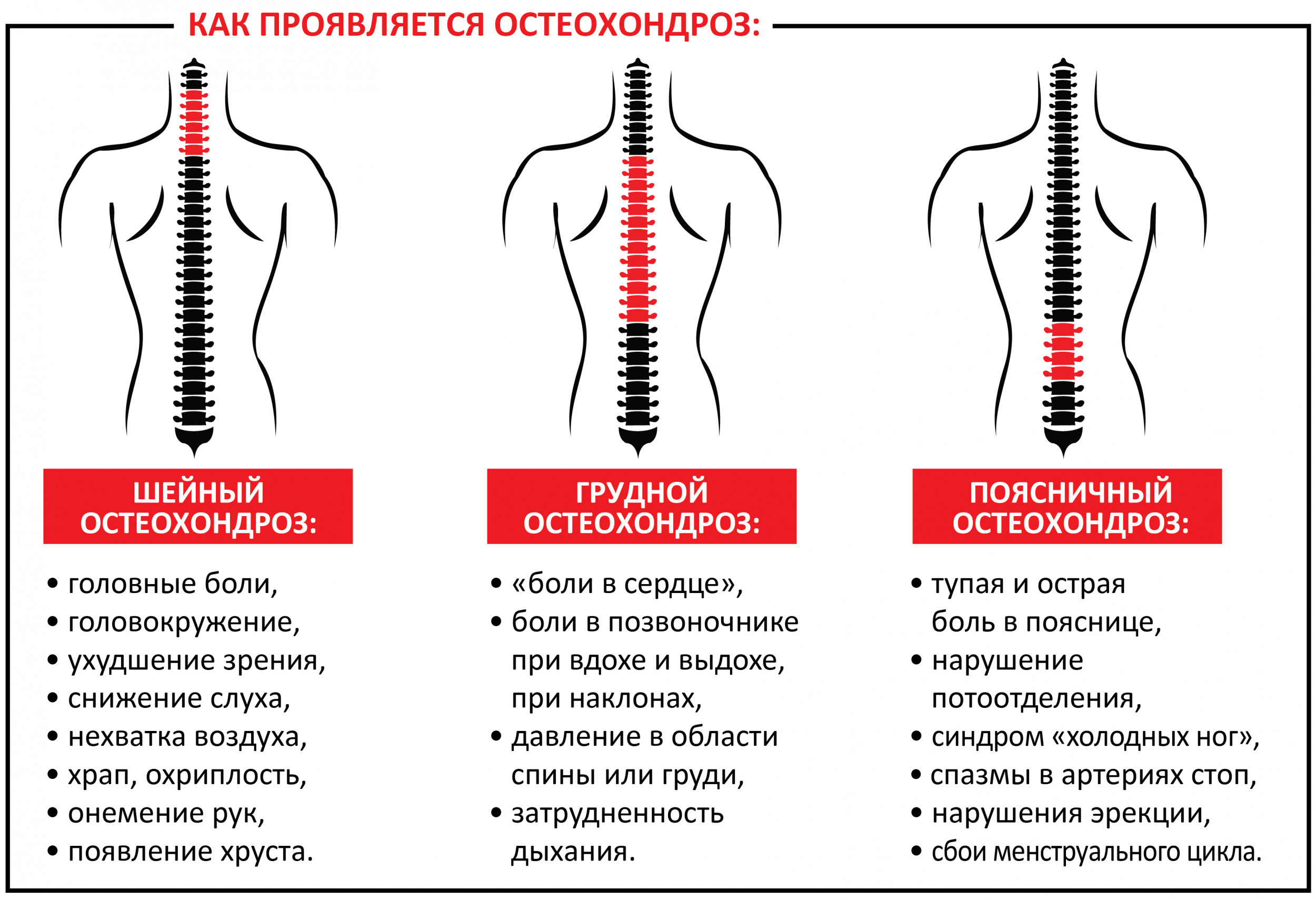
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног и пальцев стоп;
- учащенное или редкое мочеиспускание;
- снижение чувствительности при дефекации и мочеиспускании.
Шейный отдел:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- онемение и болезненность в руках, плечах и пальцах.
Грудной отдел:
- болезненность под лопаткой, усиливающаяся при движении;
- жжение в грудине или между лопатками.
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Болезненность в спине, не связанная с серьезными патологиями, обычно проходит за 3-4 дня. Если этого не происходит, необходимо обратиться к врачу. Срочные причины для визита к специалисту включают:
- интенсивная боль;
- усиление боли ночью;
- боль в любом положении, без возможности найти комфортную позу;
- внезапная боль, возникшая впервые;
- болевой синдром у людей младше 20 или старше 55 лет;
- недавняя травма спины;
- лихорадка;
- необъяснимая потеря веса;
- прогрессирующие неврологические расстройства;
- общая слабость;
- изменение походки;
- длительный прием кортикостероидов;
- нарастание боли в течение месяца без улучшений от терапии;
- иррадиация боли в ногу, особенно ниже колена;
- слабость, онемение или покалывание в одной или обеих ногах.
Диагностика
Для постановки диагноза при болях в спине необходимо записаться на прием к врачу-неврологу. Врач может назначить анализы и аппаратные исследования.
-
Анализы крови.
Анализы помогают выявить наличие инфекции и определить скорость оседания эритроцитов (СОЭ), что указывает на воспаление. Повышенный уровень лейкоцитов также свидетельствует о воспалении или инфекции. Кроме того, анализ крови может выявить железодефицитную анемию, которая может быть связана с онкологией.
-
Аппаратная диагностика.
- Дуплексное и триплексное УЗ-сканирование сосудов шеи и головного мозга. Эти методы позволяют оценить структуру и проходимость сосудов, выявить сужения, расширения, бляшки и тромбы, а также проверить соответствие кровотока нормам. Применяются для диагностики головной боли, головокружений, повышенного давления и нарушений мозгового кровообращения, включая прединсультные состояния.
- МРТ (магнитно-резонансная томография). Это самый точный метод обследования, который визуализирует опухоли на позвонках, грыжи межпозвонковых дисков, компрессию спинномозговых нервов и спинного мозга, сужение позвоночного канала и воспалительные изменения. МРТ обязательно проводится перед операцией и в послеоперационный период.
- КТ (компьютерная томография). Этот метод выявляет переломы позвонков и их характер, а также позволяет обнаружить мелкие осколки, образовавшиеся при травме. На основе данных КТ можно создать 3D-изображение исследуемой области. КТ может обнаружить повреждения, которые не видны на рентгенограммах.
- Рентгенография. Этот метод позволяет оценить состояние костных структур и диагностировать переломы, артрит, спондилолистез и нарушения осанки. Рентгенография может проводиться с функциональными пробами, когда пациент сгибает и разгибает позвоночник. Она визуализирует воспаления суставов и помогает определить локализацию компрессии нервных корешков. Интенсивность окраски позвонков на снимке позволяет оценить их крепость: при остеопорозе они выглядят более «прозрачными», а здоровые — ярко-белыми.
- Электромиография (ЭМГ). Это исследование оценивает состояние нервной ткани, измеряя электроимпульсы, производимые нервами, и реакцию мышц на них. ЭМГ помогает выявить сдавление нерва, вызванное стенозом позвоночного канала или межпозвонковой грыжей.
- Сканирование костей. Это исследование необходимо, если врач подозревает опухоль на костях или компрессионный перелом на фоне остеопороза.
Лечение боли в спине
Пациенты часто не знают, к какому врачу обратиться при болях в спине. Комплексным лечением таких болей занимается невролог. Именно к нему следует обращаться при проблемах с позвоночником. Однако до визита к специалисту необходимо оказать первую помощь.
Как облегчить или снять боль в домашних условиях?
Самое главное — расслабиться. Для этого лягте на живот на твердую и ровную поверхность, лучше всего на пол. Через несколько минут аккуратно перевернитесь на спину и поднимите ноги, зафиксировав их так, чтобы бедра образовывали угол 90 градусов. Это снимет нагрузку с позвоночника.
Можно использовать противовоспалительные мази и кремы. После снятия болевого синдрома аккуратно поднимитесь и зафиксируйте болезненный участок, например, перевязав его шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно с помощью холодного компресса. Он не устранит боль полностью, но облегчит состояние. Это может быть продукт из морозилки или пакет со льдом. Также можно использовать греющий компресс или грелку, но важно не перегревать больное место.
Что еще помогает?
Легкая физическая нагрузка поможет снять дискомфорт, размять мышцы и улучшить кровообращение. Это может быть неторопливая прогулка или упражнения на растяжение.
Медицина против боли: методы врачебного вмешательства
Сначала устанавливается причина боли, после чего начинается лечение. Для снятия дискомфорта и лечения хронической боли применяются:
- анальгетики, НПВС, в редких случаях — наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Пациенту назначается постельный режим и ношение фиксирующего корсета (например, при невралгии).
Ключевым этапом лечения является физиотерапия. Основные методики включают:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также используется рефлексотерапия:
- электронейростимуляция;
- акупунктура.
При болях в спине эффективны массаж, остеопатия, мануальная терапия и лечебная физкультура. Эти методы применяются при заболеваниях мышц и позвоночника, а также в процессе реабилитации после травм.
Профилактика
Клинические рекомендации по профилактике межпозвонковых грыж и остеохондроза:
- Увеличьте физическую активность: занимайтесь гимнастикой, йогой, делайте утренние упражнения.
- Принимайте контрастный душ и растирайтесь полотенцем для улучшения обмена веществ.
- Проходите курс массажа раз в полгода (до 10 сеансов).
- Поддерживайте здоровье печени, так как она влияет на выработку коллагена.
- Укрепляйте иммунитет.
- Избегайте стрессов и поддерживайте стабильный психологический фон.
- Контролируйте вес: каждые лишние 10 кг создают дополнительную нагрузку на позвонки, что ускоряет их износ.
Также важно:
- Правильно стойте и ходите. Осанка должна быть такой, чтобы затылок, лопатки, ягодицы и пятки касались стены. Поддерживайте это положение при ходьбе и стоянии.
- Сидите правильно: не откидывайтесь назад и не наклоняйтесь вперед. Плотно прижимайтесь спиной к спинке стула, обеспечьте опору для поясницы и шеи. Каждые 15 минут меняйте положение ног и потягивайтесь.
- Спите на анатомически правильном или ортопедическом матраце.
- Утром, еще в постели, выполняйте простые упражнения для ног и рук, потянитесь перед тем, как встать (без резких движений).
- Не носите тяжелые сумки в одной руке; распределяйте вес на два пакета.
- Избегайте сумок через плечо; лучше используйте рюкзак с двумя лямками.
- Носите маленького ребенка с прямой спиной, не прогибаясь. Малыша лучше носить на груди в слинге, а чуть подросшего — сзади.
- При переносе тяжелых предметов не наклоняйтесь и не поворачивайтесь корпусом.
- Не наклоняйтесь при уборке; используйте удлинитель для ручки пылесоса и швабры (не мойте полы на коленях).
- Включайте в рацион виноград, яблоки, клубнику, груши, чечевицу, фундук, тыкву, зеленый салат, малину.
- Следите за балансом магния и калия в рационе; ешьте орехи, рыбу, морепродукты, шпинат, капусту, бобы, горох.
- Исключите вредные привычки — алкоголь и курение.
- Занимайтесь плаванием, бегом (в специальной обуви и с амортизирующими стельками), катайтесь на лыжах.
Регулярно посещайте врачей для профилактических осмотров, чтобы предотвратить ухудшение состояния и вовремя начать лечение.
Хотя боль может возникнуть в любой части спины, поясничная боль встречается чаще всего — 80% людей испытывают ее хотя бы раз в жизни. Поясница несет наибольшую нагрузку: поясничные позвонки и мышцы поддерживают вес тела и отвечают за большинство движений. Это приводит к перенапряжению мышц, износу позвонков и межпозвоночных дисков. Позвонки могут смещаться, защемляя нервные корешки, что часто становится причиной боли.
Спина — это сложная система из позвоночника, мышц, связок и спинномозговых нервов. На поясницу приходится наибольшая нагрузка.
Типы боли в пояснице. 85% случаев боли в пояснице связаны с перенапряжением мышц, а не с проблемами позвоночника или нервов. Врачи называют такую боль неспецифической, так как нет единой причины ее возникновения. Более серьезные причины, такие как онкология или инфекции, встречаются менее чем в 1% случаев. У пациентов с такими заболеваниями обычно наблюдаются и другие симптомы, например, высокая температура или резкая потеря веса.
Далее речь пойдет о неспецифической боли в пояснице, которая встречается у большинства людей.
Почему лежать в кровати бесполезно и даже опасно. При боли в спине возникает желание лечь в постель и не двигаться. Ранее врачи поддерживали это желание, назначая обезболивающие и постельный режим. Однако исследования показали, что пациенты, которые оставались активными, чувствовали себя лучше, чем те, кто лежал неделю. Сегодня врачи считают, что при сильной боли достаточно отлежаться 1-2 дня. Долгое пребывание в постели, особенно при хронической боли, может привести к другим проблемам, таким как запор или депрессия.
Корсеты и фиксирующие повязки не облегчают боль в спине, что подтверждает, что ограничение подвижности при болях в спине нецелесообразно.
Почему обезболивающие не всегда эффективны. Ученые и врачи пробовали множество методов обезболивания, от мощных опиоидов до инъекций и хирургических операций. Выяснилось, что сильные обезболивающие и популярные безрецептурные препараты действуют недолго и подходят не всем. Например, ибупрофен помогает лишь 1 из 6 пациентов.
Как эффективно лечить боль в спине. 95% неспецифических болей в пояснице проходят самостоятельно в течение 6-12 недель. Можно просто отдохнуть, чтобы переждать сильную боль, а затем вернуться к обычной активности. Однако физическая активность, такая как ходьба или поход в магазин, наиболее эффективна. Упражнения, укрепляющие мышцы спины, увеличивают силу и подвижность связок, улучшая приток крови к больному месту. Это способствует самовосстановлению организма, хотя точные механизмы этого процесса до сих пор не известны.
Можно выполнять домашние дела, гулять, плавать, кататься на велотренажере, делать растяжку и заниматься аэробикой без скручивания и изгиба в пояснице. Если упражнения вызывают боль, нужно немного потерпеть, но если какое-то упражнение слишком болезненно, замените его на менее болезненное.
Тепло также помогает: прогревание спины грелкой в течение 5-7 дней значительно облегчает боль. Массаж, йога и психологическая терапия также могут быть полезны. Исследования показывают, что боль в спине — это сложное биопсихосоциальное состояние, в котором важны не только анатомические, но и психологические факторы, такие как стресс. Терапия помогает расслабиться и справиться с тревогой, что также способствует уменьшению боли.