Показания к проведению
Хотя кардиография является рутинным методом исследования, у нее есть свои показания. При боли или дискомфорте в области груди пациент обращается к терапевту или кардиологу. Врач собирает анамнез, проводит осмотр, измеряет давление и пульс, а также аускультирует сердце, прежде чем направить на исследование для получения данных с кардиограммы.
Показания к проведению ЭКГ:
- Загрудинная боль (подозрение на стенокардию или инфаркт миокарда).
- Одышка.
- Дискомфорт в области сердца после перенесенных вирусных или бактериальных инфекций.
- Патологическое сердцебиение, перебои в работе сердца.
Обязательное проведение ЭКГ в следующих случаях:
- При госпитализации в стационарное отделение любого профиля.
- Перед хирургическими вмешательствами.
- Во время профилактических осмотров взрослых.
- Для школьников при выборе группы занятий физической культурой.
Электрокардиограмму используют как для первичной диагностики патологий, так и для контроля динамики заболевания. При назначении препаратов врач учитывает как субъективные ощущения пациента, так и данные ЭКГ, отражающие изменения в сердечно-сосудистой системе.
Техника выполнения
Проведение кардиографии не требует сложных навыков, поэтому средний и младший медицинский персонал умеет делать кардиограмму сердца. Для этой процедуры используется кардиограф, который бывает стационарным и мобильным. Стационарный кардиограф находится в специально оборудованном кабинете каждой поликлиники, а мобильный позволяет записывать ЭКГ у постели больного.
При проведении ЭКГ пациент ложится на спину. Места для электродов освобождают от одежды и смачивают изотоническим раствором хлорида натрия для улучшения проводимости. Электроды в виде пластин накладывают на конечности: красный – на правую руку, желтый – на левую, зеленый – на левую ногу и черный – на правую. На грудную клетку устанавливают шесть электродов в виде присосок, называемых грудными отведениями (V1-V6). Электроды на конечностях считаются основными (I, II, III) и усиленными (aVL, aVR, aVF). Каждое отведение отвечает за определенный участок сердца. Для выявления патологий задней стенки сердечной мышцы применяют дополнительные грудные отведения (V7-V9).
Кардиограмму записывают в виде графика на специальной бумаге или в электронном формате. Важно зафиксировать не менее четырех сердечных циклов для получения объективных данных о состоянии сердца. Пленку подписывают, указывая ФИО, пол, дату исследования и возраст пациента, так как нормы различаются для взрослых и детей. Затем запись передают врачу для детальной расшифровки ЭКГ.
Различные методики и показания к ним
Классическое снятие ЭКГ позволяет оценить состояние миокарда и проводящей системы сердца в данный момент. В большинстве случаев (например, при профилактических осмотрах или нормальной беременности) обычной кардиограммы достаточно. Однако бывают ситуации, когда пациент жалуется на боли или одышку только при физической нагрузке или в определенное время суток, а на кардиограмме не наблюдаются характерные изменения. В таких случаях применяются дополнительные виды кардиографии.
При стенокардии не всегда удается зафиксировать изменения на ЭКГ, поэтому используется стресс-ЭКГ или тредмил-тест. Этот метод включает выполнение физических упражнений (на бегущей дорожке или велоэргометре) во время записи кардиограммы.
Показания к нагрузочному тесту:
- диагностика стенокардии напряжения и определение ее функционального класса;
- контроль эффективности лечения ишемической болезни и стенокардии.
Противопоказания к данной процедуре:
- острый период инфаркта миокарда;
- нестабильная стенокардия;
- аритмия, тяжелые блокады;
- сердечная недостаточность в стадии декомпенсации.
Еще один специализированный вид ЭКГ — холтер (суточный мониторинг работы сердца). Для этой процедуры на тело пациента крепят электроды и регистратор небольшого размера, который измеряет электрические потенциалы круглосуточно. Подробнее о холтеровском мониторировании читайте в соответствующей статье.
Расшифровка результатов
Расшифровка электрокардиограммы (ЭКГ) — важный этап в диагностике и назначении лечения. Для правильной интерпретации необходимо понимать зубцы и линии на графике.
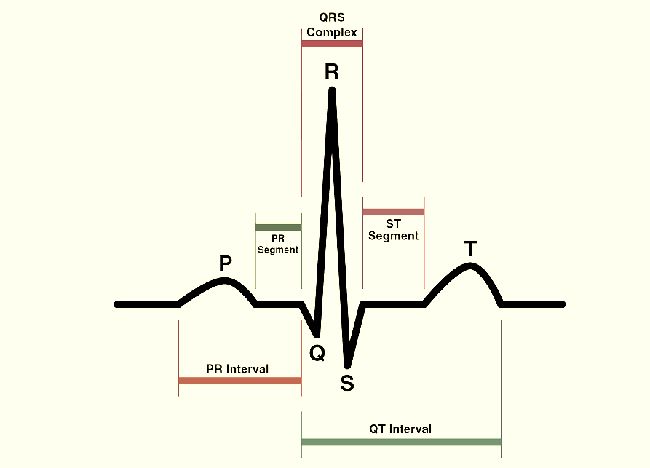
ЭКГ включает три основных элемента:
- Зубец — вогнутость или выпуклость линии, обозначается латинскими буквами P, Q, R, S, T;
- Интервал — включает сегменты и зубцы;
- Сегмент — расстояние между двумя зубцами.
При описании кардиограммы учитываются продолжительность интервалов, высота зубцов, положение и форма сегментов. Важные факторы — скорость записи пленки (обычно 25 или 50 мм/с) и артефакты (движение пациента во время процедуры, дрейф изолинии):
- Зубец P — отражает процессы в предсердиях, в норме положительный, высотой до 2,5 мм и продолжительностью 0,1 с.
- Зубец Q — показывает импульсы в межжелудочковой перегородке, продолжительность — 0,03 с.
- Зубец R — самый высокий, отражает импульсы желудочков.
- Зубец S — отрицательный и неглубокий, свидетельствует о завершении прохождения импульса в желудочках.
- Зубец T — отражает реполяризацию желудочков.
Следующий важный показатель нормальной ЭКГ — синусовый сердечный ритм. Критерии: зубец P присутствует перед каждым QRS, продолжительность PQ составляет 0,12-0,2 с во всех отведениях, частота сердечных сокращений — 60-80 уд./мин.
Также определяют электрическую ось сердца (ЭОС), которая характеризует проводящую и волоконную организацию органа. Она может быть вертикальной (+70 +90 градусов), горизонтальной (0 +30) или нормальной (+30 +60).
Кто делает
Доктор любой специальности должен уметь читать кардиограмму и распознавать признаки тяжелых состояний. Чаще всего расшифровку кардиограмм проводят терапевты или кардиологи, так как именно они назначают это исследование. Фельдшеры и врачи скорой помощи анализируют пленки для быстрого принятия решения о медицинской помощи или госпитализации. В некоторых поликлиниках работают врачи функциональной диагностики, которые занимаются исключительно расшифровкой кардиограмм и составлением заключений.
Современные кардиографы в конце записи предоставляют предварительный результат с указанием размеров интервалов и зубцов, частоты сердечных сокращений (ЧСС), положения электрической оси сердца и признаков патологий, таких как блокады, аритмии и гипертрофия стенок миокарда. Это упрощает работу врача, но иногда программа неверно интерпретирует результаты. Поэтому врач перепроверяет патологические признаки на ЭКГ и формирует правильное заключение.
В некоторых случаях выводы электрокардиограммы не являются окончательными для диагностики. Врач может запросить предыдущие пленки и заключения других обследований. При постановке диагноза учитываются данные анамнеза, течение заболевания и прием лекарственных препаратов.
Можно ли самостоятельно интерпретировать результаты
Многие пациенты хотят самостоятельно расшифровать кардиограмму сердца, чтобы быстрее узнать результаты исследования и успокоиться. Однако лучше доверить эту задачу врачу, который даст грамотную консультацию. Тем не менее, некоторые данные ЭКГ можно интерпретировать даже новичкам, особенно если запись высокого качества и на пленке нет артефактов.
Значение электрической оси сердца (ЭОС) также важно. Как уже упоминалось, положение оси может быть нормальным, горизонтальным или вертикальным. Норма: вертикальная ось у худощавых людей и горизонтальная у гиперстеников (коренастых с широкой грудной клеткой). Отклонение ЭОС может указывать на гипертрофию стенок миокарда, блокаду проводящих путей или другие патологии.
Как выглядит заключение электрокардиографии
Существует общепринятая норма для формулировки заключений ЭКГ, которой придерживаются врачи. В начале описания указываются характеристики зубцов, сегментов и интервалов: их размер, амплитуда и продолжительность. Затем отмечается тип ритма (нормальный — синусовый) и направление оси сердца. Если показатели в норме, врач делает пометку о том, что на кардиограмме нарушений не выявлено.
При отклонениях от нормы врач указывает, какой зубец или сегмент изменен и какую проблему это может свидетельствовать. Например, высокий и заостренный зубец Р указывает на увеличение правого предсердия, а раздвоенный двугорбый Р — на увеличение левого предсердия.
Если интервал РQ (норма 0,12-0,2 сек.) увеличен, в заключение добавляют характеристики атриовентрикулярной блокады и ее степень:
- І — только удлинение интервала без других изменений;
- ІІ — удлинение Р-Q;
- ІІІ — отсутствие связи между QRS и зубцом Р.
Сегмент ST является важным для диагностики, так как он отражает снижение кислородного обеспечения миокарда.
Комплекс QRS показывает процессы в желудочках. Его изменения могут свидетельствовать о блокаде ножек пучка Гиса или желудочковой экстрасистолии.
Изменения зубца Т указывают на патологические процессы при восстановлении сердца после сокращения. Двухфазный Т возникает при гиперкальциемии или интоксикации сердечными гликозидами, а сниженный зубец Т может свидетельствовать о проблемах с эндокринной системой (гипотиреоз, дисгормональная кардиомиопатия).
При патологическом ритме указывают сегмент проводящей системы, который его сгенерировал. Выделяют:
- предсердный ритм с ЧСС 45-60 уд./мин. (Р-негативный в ІІ и ІІІ отведениях перед желудочковым комплексом);
- атриовентрикулярный — зубец Р появляется после QRS;
- желудочковый — QRS широкий, нет связи с зубцом Р, ЧСС меньше 40 уд./мин.
Пример расшифровки нормальной электрокардиограммы: «PQ – 0,11 с. 2. QRS – 0,05 с. 3. QT – 0,3 с. 4. RR – 0,61 – 0,65 – 0,6. Ритм синусовый, регулярный. ЧСС 74 удара в минуту. Нормальное положение ЭОС».
Диагностическая ценность ЭКГ
Метод кардиографии существует давно и остается актуальным. С течением времени он усовершенствовался, но по-прежнему является незаменимым для исследования заболеваний сердечно-сосудистой системы.
Кардиограмма наиболее точно определяет причины нарушений ритма. ЭКГ регистрирует параимпульсы, указывает местонахождение очага и тип аритмии. Часто на записи выявляется блокада проводящих путей (синоатриальная, АВ-узла, ножек пучка Гиса). Кроме диагностики патологий, кардиограмма помогает врачу определить дальнейшую тактику лечения.
Однако для диагностики ишемической болезни сердца (ИБС) обычная электрокардиография иногда оказывается недостаточной. Важно зафиксировать признак ишемии во время приступа, что не всегда удается на приеме у врача. В таких случаях кардиограмму снимают при физической нагрузке или с помощью холтеровского мониторирования определяют приступы стенокардии.
На кардиограмме четко отображается инфаркт миокарда, что облегчает его диагностику. Простота и скорость выполнения процедуры позволяют вовремя начать лечение. ЭКГ также служит показателем давности коронарного синдрома.
Метод электрокардиографии используется не только для диагностики сердечно-сосудистых заболеваний, но и в эндокринологии. Сахарный диабет увеличивает риск атеросклероза и ишемической болезни. При феохромоцитоме возможны нарушения ритма и кардиомиопатия. Диффузный токсический зоб часто вызывает фибрилляцию предсердий.
В современной медицине электрокардиография остается одним из самых простых, быстрых и доступных методов диагностики. С ее помощью можно выявлять ряд заболеваний на ранних стадиях и предотвращать осложнения.
Источник: cardiograf.com
Цифры и латинские буквы в расшифровке ЭКГ
- При описании ЭКГ указывают частоту сердечных сокращений (ЧСС), которая составляет 60–90 ударов в минуту для взрослых. Для детей см. таблицу.
- Далее описываются интервалы и зубцы с латинскими обозначениями (ЭКГ с расшифровкой см. рис.).
PQ-интервал (0,12–0,2 с) отражает время атриовентрикулярной проводимости. Он чаще всего удлиняется при AV-блокадах и укорачивается при синдромах CLC и WPW.
P-зубец (0,1 с, высота 0,25–2,5 мм) описывает сокращения предсердий и может указывать на их гипертрофию.
QRS-комплекс (0,06–0,1 с) представляет желудочковую активность.
QT-интервал (не более 0,45 с) удлиняется при кислородном голодании (ишемии миокарда, инфаркте) и может указывать на риск нарушений ритма.
RR-интервал — расстояние между верхушками желудочковых комплексов, отражает регулярность сердечных сокращений и позволяет подсчитать ЧСС.
Расшифровка ЭКГ у детей представлена на рис. 3.
Варианты описания сердечного ритма
Синусовый ритм
Синусовая аритмия
Это нормальный вариант для молодежи и детей. При этом ритме импульсы исходят из синусового узла, но интервалы между сокращениями сердца различаются. Это может быть связано с физиологическими изменениями, например, с дыхательной аритмией, когда сокращения сердца замедляются на выдохе. Около 30 % случаев синусовой аритмии требуют наблюдения у кардиолога, так как могут привести к более серьезным нарушениям ритма. Это касается аритмий, возникающих после ревматической лихорадки, миокардита, инфекционных заболеваний, сердечных пороков и у людей с наследственной предрасположенностью к аритмиям.
Синусовая брадикардия
Брадикардия — это ритмичные сокращения сердца с частотой менее 50 ударов в минуту. У здоровых людей она может наблюдаться, например, во сне, а также часто встречается у профессиональных спортсменов. Патологическая брадикардия может указывать на синдром слабости синусового узла. В этом случае частота сердечных сокращений (ЧСС) составляет от 45 до 35 ударов в минуту и наблюдается в любое время суток. Если брадикардия вызывает паузы в сердечных сокращениях до 3 секунд днем и около 5 секунд ночью, что приводит к недостаточному снабжению тканей кислородом и проявляется, например, обмороками, показана операция по установке электростимулятора сердца. Он заменяет синусовый узел и обеспечивает нормальный ритм сокращений.
Синусовая тахикардия
Частота сердечных сокращений (ЧСС) более 90 ударов в минуту делится на физиологическую и патологическую. Физиологическая синусовая тахикардия возникает у здоровых людей при физической или эмоциональной нагрузке, а также после употребления кофе, крепкого чая или алкоголя, особенно энергетических напитков. Она кратковременна, и сердечный ритм восстанавливается быстро после прекращения нагрузки.
Патологическая тахикардия проявляется в покое и может быть вызвана повышением температуры, инфекциями, кровопотерей, обезвоживанием, тиреотоксикозом, анемией или кардиомиопатией. Лечение направлено на устранение основного заболевания. Синусовую тахикардию купируют только при инфаркте миокарда или остром коронарном синдроме.
Экстарсистолия
Это нарушения ритма, при которых очаги вне синусового ритма вызывают внеочередные сердечные сокращения, за которыми следует удвоенная пауза, называемая компенсаторной. Пациенты воспринимают сердцебиения как неровные, учащенные или замедленные, иногда хаотичные. Особенно беспокоят провалы в ритме. Могут возникать неприятные ощущения в грудной клетке, такие как толчки, покалывания, а также чувство страха и пустоты в животе.
Не все экстрасистолы опасны для здоровья. Большинство из них не приводят к значительным расстройствам кровообращения и не угрожают жизни. Экстрасистолы могут быть функциональными (на фоне панических атак, кардионевроза, гормональных сбоев) или органическими (при ИБС, сердечных пороках, миокардиодистрофии, кардиопатиях, миокардитах). Они также могут возникать из-за интоксикаций или операций на сердце. В зависимости от места возникновения экстрасистолы делятся на предсердные, желудочковые и атриовентрикулярные (возникающие в узле между предсердиями и желудочками).
- Единичные экстрасистолы обычно редкие (менее 5 за час) и, как правило, функциональные, не нарушающие нормальное кровоснабжение.
- Спаренные экстрасистолы по две сопровождают несколько нормальных сокращений. Это нарушение ритма чаще указывает на патологию и требует дообследования (например, холтеровского мониторирования).
- Аллоритмии — более сложные типы экстрасистолий. Если каждое второе сокращение является экстрасистолой, это бигимения; если каждое третье — тригинемия; если каждое четвертое — квадригимения.
Желудочковые экстрасистолы делятся на пять классов (по Лауну) и оцениваются при суточном мониторировании ЭКГ, так как обычная ЭКГ может не показать ничего за несколько минут.
- 1 класс — одиночные редкие экстрасистолы с частотой до 60 за час, исходящие из одного очага (монотопные).
- 2 класс — частые монотопные, более 5 в минуту.
- 3 класс — частые полиморфные (разной формы) политопные (из разных очагов).
- 4а класс — парные, 4б класс — групповые (тригимении), эпизоды пароксизмальной тахикардии.
- 5 класс — ранние экстрасистолы.
Чем выше класс, тем серьезнее нарушения, хотя даже 3 и 4 классы не всегда требуют медикаментозного лечения. Если желудочковых экстрасистол меньше 200 за сутки, их можно считать функциональными и не беспокоиться. При более частых показаниях показаны ЭХО КС, иногда — МРТ сердца. Лечат не экстрасистолию, а основное заболевание, которое к ней приводит.
Пароксизмальная тахикардия
Пароксизм — это приступ. Учащение сердечного ритма может длиться от нескольких минут до нескольких дней. Промежутки между сокращениями будут равными, а частота ритма превысит 100 ударов в минуту (в среднем от 120 до 250). Существуют наджелудочковая и желудочковая формы тахикардии. Причиной этой патологии является ненормальная циркуляция электрического импульса в проводящей системе сердца. Лечение необходимо. Среди домашних способов устранения приступа:
- задержка дыхания
- усиленный принудительный кашель
- погружение лица в холодную воду
WPW- синдром
Синдром Вольфа-Паркинсона-Уайта — это форма пароксизмальной наджелудочковой тахикардии, названная в честь авторов, впервые описавших его. Он возникает из-за наличия дополнительного нервного пучка между предсердиями и желудочками, который проводит импульсы быстрее, чем основной водитель ритма.
Это приводит к внеочередному сокращению сердечной мышцы. Синдром требует лечения, которое может быть консервативным или хирургическим. Хирургическое вмешательство показано при неэффективности или непереносимости антиаритмических препаратов, а также при эпизодах фибрилляции предсердий или сопутствующих сердечных пороках.
CLC – синдром (Клерка-Леви-Кристеско)
Синдром, похожий на WPW, характеризуется более ранним возбуждением желудочков из-за дополнительного пучка, по которому проходит нервный импульс. Врожденный синдром проявляется приступами учащенного сердцебиения.
Мерцательная аритмия
Она может проявляться как в виде приступов, так и в постоянной форме. Симптомы включают трепетание или мерцание предсердий.
Мерцания предсердий
При мерцании сердце сокращается нерегулярно, с различными промежутками между сокращениями. Это происходит, потому что ритм задают не синусовый узел, а другие клетки предсердий.
Частота сердечных сокращений может составлять от 350 до 700 ударов в минуту. Полноценного сокращения предсердий не происходит, что приводит к неэффективному заполнению желудочков кровью.
В результате ухудшается выброс крови, и органы испытывают кислородное голодание. Мерцание предсердий также называют фибрилляцией предсердий. Не все предсердные сокращения достигают желудочков, поэтому частота сердечных сокращений может быть ниже нормы (брадисистолия — менее 60), в норме (нормосистолия — от 60 до 90) или выше нормы (тахисистолия — более 90 ударов в минуту).
Приступ мерцательной аритмии трудно не заметить:
- Обычно начинается с сильного толчка сердца.
- Развивается как череда неритмичных сердцебиений с высокой или нормальной частотой.
- Сопровождается слабостью, потливостью, головокружением.
- Часто возникает страх смерти.
- Может наблюдаться одышка и общее возбуждение.
- Иногда происходит потеря сознания.
- Приступ заканчивается нормализацией ритма и позывами на мочеиспускание с выделением большого объема мочи.
Для купирования приступа используют рефлекторные методы, препараты в виде таблеток или инъекций, а также кардиоверсию (электрическую стимуляцию сердца). Если приступ не устраняется в течение двух суток, возрастает риск тромбообразования (тромбэмболия легочной артерии, инсульт).
При постоянной форме мерцания (когда ритм не восстанавливается ни с помощью препаратов, ни электростимуляции) пациенты чаще ощущают тахисистолию (учащенные неритмичные сердцебиения). Основная задача при обнаружении на ЭКГ признаков тахисистолии — урежение ритма до нормосистолии без попыток сделать его ритмичным.
Примеры записей на ЭКГ:
- Фибрилляция предсердий, тахисистолический вариант, ЧСС 160.
- Фибрилляция предсердий, нормосистолический вариант, ЧСС 64.
Мерцательная аритмия может развиваться при ишемической болезни сердца, тиреотоксикозе, органических пороках сердца, сахарном диабете, синдроме слабости синусового узла и интоксикациях (чаще всего алкоголем).
Трепетание предсердий
Это частые (более 200 в минуту) регулярные сокращения предсердий и более редкие сокращения желудочков. Трепетание чаще встречается в острой форме и переносится легче, чем мерцание, так как расстройства кровообращения менее выражены. Трепетание развивается при:
- органических заболеваниях сердца (кардиомиопатиях, сердечной недостаточности)
- после операций на сердце
- на фоне обструктивных заболеваний легких
- у здоровых людей практически не встречается
Клинически трепетание проявляется учащенным ритмичным сердцебиением, пульсом, набуханием шейных вен, одышкой, потливостью и слабостью.
Нарушения проводимости
Электрическое возбуждение, образующееся в синусовом узле, проходит по проводящей системе сердца с физиологической задержкой в атриовентрикулярном узле. На этом пути импульс вызывает сокращение предсердий и желудочков, что обеспечивает перекачку крови. Если на каком-либо участке проводящей системы импульс задерживается дольше нормы, возбуждение к нижележащим отделам приходит позже, что нарушает нормальную работу сердечной мышцы. Такие нарушения проводимости называются блокадами. Они могут быть функциональными, но чаще возникают из-за лекарственных или алкогольных интоксикаций, а также органических заболеваний сердца. В зависимости от уровня возникновения различают несколько типов блокад.
Синоатриальная блокада
Когда выход импульса из синусового узла затруднен, возникает синдром слабости синусового узла. Это приводит к урежению сокращений сердца, выраженной брадикардии, нарушениям кровоснабжения периферии, одышке, слабости, головокружению и потерям сознания. Вторая степень блокады называется синдромом Самойлова-Венкебаха.
Атриовентриуклярная блокада (AV- блокада)
Это задержка возбуждения в атриовентрикулярном узле, превышающая 0,09 секунды. Существует три степени таких блокад. Чем выше степень, тем реже сокращаются желудочки и тем серьезнее расстройства кровообращения.
- При первой степени задержка позволяет каждому сокращению предсердий соответствовать адекватному числу сокращений желудочков.
- Вторая степень приводит к тому, что часть сокращений предсердий не вызывает сокращений желудочков. Она описывается в зависимости от удлинения интервала PQ и выпадения желудочковых комплексов, как Мобитц 1, 2 или 3.
- Третья степень, или полная поперечная блокада, характеризуется тем, что предсердия и желудочки сокращаются независимо друг от друга.
Желудочки продолжают сокращаться, так как подчиняются водителям ритма из нижележащих отделов сердца. Первая степень блокады может не проявляться и выявляется только на ЭКГ. Вторая степень уже сопровождается ощущением периодической остановки сердца, слабостью и утомляемостью. При полной блокаде добавляются мозговые симптомы, такие как головокружение и мушки в глазах. Возможны приступы Морганьи-Эдамса-Стокса (при ускользании желудочков от всех водителей ритма), что может привести к потере сознания и судорогам.
Нарушение проводимости внутри желудочков
В желудочках электрический сигнал распространяется по проводящей системе, включая ствол пучка Гиса, его ножки (левую и правую) и ветви ножек. Блокады могут возникать на любом из этих уровней, что отражается на ЭКГ. В результате один из желудочков запаздывает в возбуждении, так как сигнал обходит заблокированный участок.
Различают полные и неполные блокады, а также постоянные и непостоянные. Причины внутрижелудочковых блокад схожи с другими нарушениями проводимости, такими как ишемическая болезнь сердца, миокардиты, кардиомиопатии, пороки сердца, артериальная гипертензия, фиброз и опухоли сердца. Также на проводимость влияют антиаритмические препараты, повышенный уровень калия в плазме, ацидоз и кислородное голодание.
- Наиболее распространена блокада передневерхней ветви левой ножки пучка Гиса (БПВЛНПГ).
- На втором месте — блокада правой ножки (БПНПГ), которая обычно не связана с заболеваниями сердца.
- Блокада левой ножки пучка Гиса чаще встречается при поражениях миокарда. Полная блокада (ПБПНПГ) имеет худший прогноз, чем неполная (НБЛНПГ). Ее иногда необходимо отличать от синдрома WPW.
- Блокада задненижней ветви левой ножки пучка Гиса может наблюдаться у людей с узкой и вытянутой или деформированной грудной клеткой. Она чаще встречается при перегрузках правого желудочка (например, при ТЭЛА или пороках сердца).
Клинические проявления блокад на уровне пучка Гиса не выражены. Основное внимание уделяется основной кардиальной патологии.
- Синдром Бейли — двухпучковая блокада (правой ножки и задней ветви левой ножки пучка Гиса).
Гипертрофия миокарда
При хронических перегрузках (давлением, объемом) сердечная мышца утолщается, а камеры сердца растягиваются. На ЭКГ эти изменения описываются как гипертрофия.
- Гипертрофия левого желудочка (ГЛЖ) характерна для артериальной гипертензии, кардиомиопатии и некоторых сердечных пороков. Однако признаки ГЛЖ могут встречаться и у спортсменов, тучных людей, а также у тех, кто занимается тяжелым физическим трудом.
- Гипертрофия правого желудочка (ГПЖ) указывает на повышение давления в легочной системе. Хроническое легочное сердце, обструктивные болезни легких и кардиальные пороки (например, стеноз легочного ствола, тетрада Фалло, дефект межжелудочковой перегородки) приводят к ГПЖ.
- Гипертрофия левого предсердия (ГЛП) возникает при митральном и аортальном стенозе или недостаточности, гипертонической болезни, кардиомиопатии и после миокардита.
- Гипертрофия правого предсердия (ГПП) наблюдается при легочном сердце, пороках трикуспидального клапана, деформациях грудной клетки, легочных патологиях и ТЭЛА.
- Косвенные признаки гипертрофий желудочков — это отклонение электрической оси сердца (ЭОС) вправо или влево. Отклонение влево указывает на ГЛЖ, вправо — на ГПЖ.
- Систолическая перегрузка также свидетельствует о гипертрофии отделов сердца. Реже это может указывать на ишемию (при наличии стенокардитических болей).
Изменения сократительной способности миокарда и его питания
Синдром ранней реполяризации желудочков
Чаще всего это вариант нормы, особенно для спортсменов и людей с врожденно высокой массой тела. Иногда это связано с гипертрофией миокарда. Это явление обусловлено особенностями прохождения электролитов, таких как калий, через мембраны кардиоцитов и структурой белков мембран. Хотя это считается фактором риска внезапной остановки сердца, клинические проявления обычно отсутствуют, и состояние чаще всего не имеет последствий.
Умеренные или выраженные диффузные изменения в миокарде
Это свидетельствует о нарушении питания миокарда из-за дистрофии, воспаления (миокардита) или кардиосклероза. Обратимые диффузные изменения также могут возникать при нарушениях водно-электролитного баланса (например, при рвоте или поносе), при приеме лекарств (мочегонных) и при тяжелых физических нагрузках.
Неспецифические изменения ST
Это признак ухудшения питания миокарда без выраженного кислородного голодания, например, при нарушении баланса электролитов или дисгормональных состояниях.
Острая ишемия, ишемические изменения, изменения по зубцу T, депрессия ST, низкие T
Обратимые изменения, связанные с кислородным голоданием миокарда (ишемией), могут проявляться как в стабильной, так и в нестабильной стенокардии, а также в остром коронарном синдроме. Важно учитывать не только наличие изменений, но и их расположение, например, субэндокардиальную ишемию. Ключевая особенность таких изменений — их обратимость. Для диагностики необходимо сравнить текущую ЭКГ со старыми записями, а при подозрении на инфаркт провести тропониновые экспресс-тесты на повреждение миокарда или коронарографию. В зависимости от типа ишемической болезни сердца подбирается противоишемическое лечение.
Развившийся инфаркт
Инфаркт миокарда описывается по нескольким критериям:
- По стадиям: острейшая (до 3 суток), острая (до 3 недель), подострая (до 3 месяцев), рубцовая (после инфаркта на протяжении всей жизни).
- По объемам: трансмуральный (крупноочаговый), субэндокардиальный (мелкоочаговый).
- По расположению: инфаркты бывают передними, передне-перегородочными, базальными, боковыми, нижними (заднедиафрагмальными), циркулярными, верхушечными, заднебазальными и правожелудочковыми.
Инфаркт требует незамедлительной госпитализации.
Разнообразие синдромов и изменений на ЭКГ, различия в показателях для взрослых и детей, а также множество причин, вызывающих схожие изменения на ЭКГ, затрудняют интерпретацию результатов для неспециалистов. Поэтому разумнее обратиться к кардиологу с результатами ЭКГ, чтобы получить квалифицированные рекомендации по дальнейшей диагностике и лечению, что поможет снизить риски неотложных кардиологических состояний.
Источник: zdravotvet.ru
Из чего состоит электрокардиограмма
Исследование ЭКГ включает следующие показатели:
- Зубец Р — отвечает за сокращения левого и правого предсердий.
- Интервал P-Q (R) — расстояние между зубцом R и QRS-комплексом (начало зубца Q или R). Показывает длительность прохождения импульса через желудочки, пучок Гиса и атриовентрикулярный узел обратно к желудочкам.
- QRS-комплекс — соответствует систоле желудочков (момент их сокращения). Волна возбуждения распространяется с разным интервалом в различных направлениях, образуя зубцы Q, R и S.
- Зубец Q — показывает начало распространения импульса по межжелудочковой перегородке.
- Зубец S — отражает окончание распространения возбуждения через межжелудочковую перегородку.
- Зубец R — соответствует распространению импульса по правому и левому миокарду желудочков.
- Сегмент ST — путь импульса от конечной точки зубца S (или зубца R, если S отсутствует) к началу зубца Т.
- Зубец Т — показывает процесс реполяризации миокарда желудочков (подъем желудочного комплекса в сегменте ST).
В видео рассмотрены основные элементы электрокардиограммы. Источник: канал «MEDFORS».
Как расшифровать кардиограмму
Для самостоятельного чтения ЭКГ необходимо учитывать следующие аспекты:
- Возраст и половая принадлежность пациента.
- ЭКГ-бумага состоит из горизонтальных и вертикальных линий, образующих крупные и мелкие ячейки. Горизонтальные линии показывают время, вертикальные — вольтаж. Один большой квадрат равен 25 маленьким, каждая сторона которого составляет 1 мм и 0,04 секунды. Большой квадрат соответствует 5 мм и 0,2 секунды, а 1 см вертикальной линии равен 1 мВ напряжения.
- Анатомическую ось сердца можно определить по вектору зубцов Q, R, S. В норме импульс проходит через желудочки влево и вниз под углом 30-70º.
- Чтение зубцов зависит от вектора распространения волны возбуждения. Амплитуда зубцов различается в разных отведениях, и часть рисунка может отсутствовать. Направление вверх от изолинии считается положительным, вниз — отрицательным.
- Электрические оси отведений Ι, ΙΙ, ΙΙΙ располагаются по отношению к оси сердца и отображаются с разной амплитудой. Отведения AVR, AVF и AVL показывают разницу потенциалов между конечностями (с положительным электродом) и средним потенциалом двух других (с отрицательным). Ось AVR направлена снизу вверх и вправо, поэтому большинство зубцов имеет отрицательную амплитуду. Отведение AVL проходит перпендикулярно электрической оси сердца, что делает QRS-комплекс близким к нулю.
Помехи и пилообразные колебания (частота до 50 Гц) могут указывать на:
- мышечный тремор (мелкие колебания с разной амплитудой);
- озноб;
- плохой контакт кожи с электродом;
- неисправность проводов;
- помехи от бытовых электроприборов.
Обозначения отведений:
- Ι;
- ΙΙ;
- ΙΙΙ;
- AVL (аналог Ι);
- AVF (аналог ΙΙΙ);
- AVR (зеркальное отображение).
Обозначения грудных отведений:
- V1;
- V2;
- V3;
- V4;
- V5;
- V6.
Зубцы, сегменты и интервалы
Интерпретировать показатели ЭКГ можно, опираясь на следующие нормы:
- Зубец Р. Должен быть положительным в отведениях Ι и ΙΙ, а в V1 — двухфазным.
- PQ-интервал. Соответствует времени сокращения предсердий и их проведению через AV-узел.
- Зубец Q. Должен предшествовать R и иметь отрицательное значение. В отведениях Ι, AVL, V5 и V6 его длина не должна превышать 2 мм. В отведении ΙΙΙ его наличие должно быть временным и исчезать после глубокого вдоха.
- QRS-комплекс. Нормальная ширина составляет 2-2,5 клетки, интервал — 5 клеток, амплитуда в грудном отделе — 10 маленьких квадратиков.
- Сегмент S-T. Для определения значения нужно посчитать количество клеток от точки J; в норме их должно быть 1,5 (60 мс).
- Зубец Т. Должен совпадать с направлением QRS. Он имеет отрицательное значение в отведениях ΙΙΙ, AVL, V1 и положительное в Ι, ΙΙ, V3-V6.
- Зубец U. Если он отображается на ЭКГ, то располагается рядом с зубцом Т и может сливаться с ним. Его высота составляет 10% от зубца Т в отведениях V2-V3 и может свидетельствовать о брадикардии.
Как подсчитать частоту сокращений сердца
Схема расчета сердечного ритма следующая:
- Определите высокие зубцы R на ЭКГ.
- Найдите количество больших квадратов между вершинами R — это частота сердечных сокращений.
- Рассчитайте по формуле: ЧСС = 300 / количество квадратов.
Например, если между вершинами R находится 5 квадратов, то ЧСС = 300 / 5 = 60 уд/мин.
Фотогалерея
Что такое аномальная ЭКГ
Аномальные результаты ЭКГ могут указывать на следующие проблемы:
- изменения формы и размера сердца или его стенок;
- нарушение баланса электролитов (кальций, калий, магний);
- ишемия;
- сердечный приступ;
- изменения нормального ритма;
- побочные эффекты от принимаемых лекарств.
Как выглядит ЭКГ в норме и при патологии
Параметры электрокардиограммы (ЭКГ) у взрослых мужчин и женщин представлены в таблице ниже:
| Параметры ЭКГ | Норма | Отклонение | Вероятная причина отклонения |
|---|---|---|---|
| Расстояние R-R | Равномерные промежутки между зубцами | Неравномерное расстояние | * мерцательная аритмия; * сердечная блокада; * экстрасистолия; * слабость синусового узла. |
| Частота сердечных сокращений | 60-90 уд/мин в спокойном состоянии | Ниже 60 или выше 90 уд/мин в покое | * тахикардия; * брадикардия. |
| Зубец R | Направлен вверх, высота около 2 мм. Может отсутствовать в отведениях ΙΙΙ, AVL, V1. | * высота более 3 мм; * ширина более 5 мм; * двугорбый вид; * отсутствует в отведениях Ι-ΙΙ, AVF, V2-V6; * мелкие зубцы (похожи на пилу). | * утолщение миокарда предсердий; * ритм не в синусовом узле; * мерцание предсердий. |
| Интервал P-Q | Прямая линия между зубцами P и Q, интервал 0,1-0,2 секунды. | * длина более 1 см при скорости 50 мм/с; * меньше 3 мм. | * атриовентрикулярная блокада; * синдром WPW. |
| QRS-комплекс | Длина 0,1 секунда — 5 мм, затем зубец T и прямая линия. | * расширение QRS-комплекса; * отсутствие горизонтальной линии; * вид флага. | * гипертрофия миокарда желудочков; * блокада ножек пучка Гиса; * пароксизмальная тахикардия; * фибрилляция желудочков; * инфаркт миокарда. |
| Зубец Q | Отсутствует или направлен вниз, глубина равна 1/4 зубца R. | Глубина и/или ширина превышают норму. | * острый или перенесенный инфаркт миокарда. |
| Зубец R | Высота 10-15 мм, направлен острым концом вверх. Присутствует во всех отведениях. | * высота более 15 мм в отведениях Ι, AVL, V5, V6; * буква М на острие R. | * гипертрофия левого желудочка; * блокада ножек пучка Гиса. |
| Зубец S | Глубина 2-5 мм, острый конец направлен вниз. | * глубина более 20 мм; * одинаковая глубина с зубцом R в отведениях V2-V4; * неровный с глубиной более 20 мм в отведениях ΙΙΙ, AVF, V1-V2. | * гипертрофия левого желудочка. |
| Сегмент S-T | Совпадает с расстоянием между зубцами S и T. | Любое отклонение горизонтальной линии более чем на 2 мм. | * стенокардия; * инфаркт миокарда; * ишемическая болезнь. |
| Зубец T | Высота дуги до 1/2 зубца R или совпадает (в сегменте V1). Направление — вверх. | * высота более 1/2 зубца R; * острый конец; * 2 горба; * слияние с S-T и R в виде флага. | * перегрузка сердца; * ишемическая болезнь; * острый период инфаркта миокарда. |
Какая должна быть кардиограмма у здорового человека
Показания нормальной кардиограммы взрослого человека:
| Зубец | Отведение | Описание |
|---|---|---|
| Р | Ι, ΙΙ, ΙΙΙ; VF; V2-V6 | Положительный. |
| Р | AVR | Отрицательный. |
| Т | AVR | Отрицательный. |
| R | V1-V4 | Увеличение амплитуды. |
| R | V5-V6 | Уменьшение амплитуды. |
| S | V1-V6 | Уменьшение до полного исчезновения. |
| Сегмент RSТ | На изолинии | Погрешность не более 0,5 мм |
В видео представлено сравнение кардиограммы здорового и больного человека с правильной интерпретацией данных. Источник: канал «Жизнь гипертоника».
Показатели у взрослых
Пример нормальной ЭКГ у взрослых:
| Показатели ЭКГ | Норма |
|---|---|
| QRS | 0,06-0,1 сек |
| P | 0,07-0,11 сек |
| Q | 0,03 сек |
| T | 0,12-0,28 сек |
| PQ | 0,12-0,20 сек |
| ЧСС | 60-80 уд/мин |
Показатели у детей
Параметры электрокардиограммы у детей:
| Показатели ЭКГ | Норма |
|---|---|
| QRS | 0,06-0,1 сек |
| P | Не больше 0,1 сек |
| Q | 0,2 сек |
| QT | Не больше 0,4 сек |
| ЧСС | 0 мес — 3 года: 100-110 уд/мин; 3-5 лет: до 100 уд/мин; 6-8 лет: 90-100 уд/мин; 9-12 лет: 70-85 уд/мин |
Нарушения ритма при расшифровке ЭКГ
Аритмии
Нарушения сердечного ритма могут быть следующими:
- Синусовая аритмия. Колебания амплитуды RR варьируются в пределах 10%.
- Синусовая брадикардия. PQ составляет 12 секунд, частота сердечных сокращений менее 60 уд/мин.
- Тахикардия. У подростков частота сердечных сокращений превышает 200 уд/мин, у взрослых — более 100-180 уд/мин. При желудочковой тахикардии QRS больше 0,12 сек, при синусовой — незначительно выше нормы.
- Экстрасистолы. Внеочередные сокращения сердца допустимы в единичных случаях.
- Пароксизмальная тахикардия. Частота сердечных сокращений достигает 220 уд/мин. Во время приступа наблюдается слияние QRS и P, а также изменение интервала между R и P следующего сокращения.
- Мерцательная аритмия. Частота сокращений предсердий составляет 350-700 уд/мин, желудочков — 100-180 уд/мин. Волна P отсутствует, наблюдаются колебания по изолинии.
- Трепетание предсердий. Частота сокращений предсердий составляет 250-350 уд/мин, желудочковые сокращения становятся реже. В отведениях ΙΙ-ΙΙΙ и V1 наблюдаются пилообразные волны.
Отклонение положения ЭОС
На проблемы со здоровьем может указывать смещение вектора ЭОС:
- Отклонение вправо более чем на 90º, в сочетании с превышением высоты S над R, сигнализирует о патологиях правого желудочка и блокаде пучка Гиса.
- Отклонение влево на 30-90º с патологическим соотношением высоты S и R указывает на левожелудочковую гипертрофию и блокаду ножки пучка Гиса.
Отклонения положения ЭОС могут свидетельствовать о следующих заболеваниях:
- инфаркт;
- отек легких;
- хроническое обструктивное заболевание легких (ХОЗЛ).
Нарушение проводящей системы
Заключение ЭКГ может содержать следующие нарушения проводимости:
- АВ-блокада I степени — интервал между зубцами P и Q превышает 0,2 секунды; последовательность выглядит как P-Q-R-S.
- АВ-блокада II степени — тип Мобитц 1: PQ вытесняет QRS; тип Мобитц 2: QRS выпадает по длине PQ.
- Полная АВ-блокада — частота сокращений предсердий выше, чем желудочков; PP=RR, длина PQ варьируется.
Отдельные заболевания сердца
Детальная расшифровка электрокардиограммы может выявлять следующие патологические состояния:
| Заболевание | Проявления на ЭКГ |
|---|---|
| Кардиомиопатия | * маленькие зубцы; * частичная блокада пучка Гиса; * мерцательная аритмия; * гипертрофия левого предсердия; * экстрасистолы. |
| Митральный стеноз | * увеличение правого предсердия и левого желудочка; * мерцательная аритмия; * отклонение ЭОС вправо. |
| Пролапс митрального клапана | * отрицательный зубец Т; * удлинение QT; * депрессия ST. |
| Хроническая обструкция легких | * отклонение ЭОС вправо; * низкоамплитудные зубцы; * АВ-блокада. |
| Поражение ЦНС | * широкий и высокоамплитудный зубец Т; * патологический Q; * удлинение QT; * выраженный U. |
| Гипотиреоз | * удлинение PQ; * низкий QRS; * плоский зубец Т; * брадикардия. |
Источник: hromosoma.com
Пациентам хочется знать…
Пациенты часто хотят понять, что означают непонятные зубцы на ЭКГ, прежде чем обратиться к врачу. Однако расшифровка записи требует знаний о работе сердца.
Сердце млекопитающих, включая человека, состоит из четырех камер: двух предсердий с тонкими стенками и двух желудочков, которые выполняют основную работу. Левый и правый отделы сердца различаются. Правый желудочек легче обеспечивает кровоснабжение малого круга, в то время как левый выталкивает кровь в большой круг, что требует большей нагрузки. Поэтому левый желудочек более развит, но и подвержен большему риску заболеваний. Несмотря на различия, оба отдела должны работать слаженно.
Сердце имеет неоднородную структуру и электрическую активность. Сократимые элементы (миокард) и несократимые (нервы, сосуды, клапаны, жировая клетчатка) реагируют на электрические сигналы по-разному.
Пожилые пациенты часто беспокоятся о признаках инфаркта миокарда на ЭКГ, что вполне естественно. Чтобы лучше понять сердце и кардиограмму, мы расскажем о зубцах, интервалах, отведениях и распространенных сердечных заболеваниях.
Способности сердца
О специфических функциях сердца мы узнаем еще в школьных учебниках. Сердце обладает следующими характеристиками:
- Автоматизм — самопроизвольная выработка импульсов, вызывающих его возбуждение.
- Возбудимость — способность сердца активироваться под воздействием возбуждающих импульсов.
- Проводимость — умение сердца проводить импульсы от места их возникновения до сократительных структур.
- Сократимость — способность сердечной мышцы сокращаться и расслабляться под управлением импульсов.
- Тоничность — сохранение формы сердца в диастоле и обеспечение непрерывной циклической деятельности.
В спокойном состоянии (статическая поляризация) мышца сердца электронейтральна, а биотоки (электрические процессы) формируются при воздействии возбуждающих импульсов.
Биотоки в сердце можно записать
Электрические процессы в сердце обусловлены движением ионов натрия (Na+), которые перемещаются из вне миокардиальной клетки внутрь, и ионов калия (К+), устремляющихся из клетки наружу. Это перемещение создает условия для изменения трансмембранных потенциалов на протяжении всего сердечного цикла, вызывая повторяющиеся деполяризации (возбуждение и сокращение) и реполяризации (возвращение к исходному состоянию). Все миокардиальные клетки обладают электрической активностью, но медленная спонтанная деполяризация характерна только для клеток проводящей системы, что обеспечивает их автоматизм.
Возбуждение, распространяющееся через проводящую систему, последовательно охватывает отделы сердца. Оно начинается в синусно-предсердном узле (в стенках правого предсердия), обладающем максимальным автоматизмом. Импульс проходит через предсердные мышцы, атриовентрикулярный узел, пучок Гиса и его ножки, направляясь к желудочкам и возбуждая отделы проводящей системы до проявления собственного автоматизма.
Возбуждение на наружной поверхности миокарда делает эту область электронегативной по сравнению с участками, которые не были возбуждены. Поскольку ткани организма обладают электропроводностью, биотоки проецируются на поверхность тела и могут быть зарегистрированы в виде электрокардиограммы (ЭКГ). ЭКГ состоит из повторяющихся зубцов после каждого сердечного сокращения и показывает нарушения, имеющиеся в сердце.
Как снимают ЭКГ?
На этот вопрос могут ответить многие. Сделать ЭКГ несложно — электрокардиограф есть в каждой поликлинике. Однако техника снятия ЭКГ известна лишь медработникам, прошедшим специальное обучение. Вряд ли стоит углубляться в детали, так как к этой процедуре без подготовки не допустят.
Пациентам важно знать, как подготовиться: желательно не переедать, не курить, не употреблять алкоголь и лекарства, избегать тяжелых физических нагрузок и не пить кофе перед процедурой. В противном случае результаты ЭКГ могут быть искажены, например, может возникнуть тахикардия.
Спокойный пациент раздевается до пояса, освобождает ноги и укладывается на кушетку. Медсестра смажет нужные участки специальным раствором, наложит электроды, от которых к аппарату идут провода разных цветов, и снимет кардиограмму.
Расшифровкой займется врач, но при желании можно попробовать самостоятельно разобраться в своих зубцах и интервалах.
Зубцы, отведения, интервалы
Этот раздел может быть не интересен всем, но он полезен для тех, кто хочет разобраться в своей ЭКГ.
Зубцы на ЭКГ обозначаются латинскими буквами: P, Q, R, S, T, U. Каждый из них отражает состояние различных отделов сердца:
- P – деполяризация предсердий;
- Комплекс QRS – деполяризация желудочков;
- T – реполяризация желудочков;
- Зубец U, который выражен слабо, может указывать на реполяризацию дистальных участков проводящей системы желудочков.
Зубцы, направленные вверх, считаются положительными, а уходящие вниз – отрицательными. Зубцы Q и S всегда отрицательные и следуют за положительным зубцом R.
Для записи ЭКГ обычно используют 12 отведений:
- 3 стандартных – I, II, III;
- 3 усиленных однополюсных отведения от конечностей (по Гольдбергеру);
- 6 усиленных однополюсных грудных (по Вильсону).
В некоторых случаях (например, при аритмиях или аномальном расположении сердца) могут потребоваться дополнительные однополюсные грудные и двухполюсные отведения по Нэбу (D, A, I).
При расшифровке ЭКГ измеряют продолжительность интервалов между ее составляющими. Этот расчет необходим для оценки частоты ритма. Форма и величина зубцов в разных отведениях показывают характер ритма и электрические явления в сердце, а также электрическую активность отдельных участков миокарда. Таким образом, электрокардиограмма демонстрирует, как работает сердце в определенный момент времени.
Видео: урок по зубцам, сегментам и интервалам ЭКГ
Анализ ЭКГ
Более строгая расшифровка ЭКГ осуществляется через анализ и расчет площади зубцов с использованием специальных отведений (векторная теория). Однако на практике чаще используют направление электрической оси, представляющее собой суммарный вектор QRS. Учитывая индивидуальные особенности грудной клетки и расположения сердца, а также различия в весовом соотношении желудочков и проводимости, при расшифровке указывается горизонтальное или вертикальное направление этого вектора.
Анализ ЭКГ врачи проводят поэтапно, определяя норму и нарушения:
- Оценивают сердечный ритм и измеряют частоту сердечных сокращений (при нормальной ЭКГ – синусовый ритм, ЧСС – от 60 до 80 ударов в минуту).
- Рассчитывают интервалы (QT, норма – 390-450 мс), характеризующие продолжительность фазы сокращения (систолы), используя специальную формулу (чаще формулу Базетта). Удлинение этого интервала может указывать на ИБС, атеросклероз, миокардит или ревматизм. Гиперкальциемия, наоборот, приводит к укорочению интервала QT. Проводимость импульсов, отраженная через интервалы, рассчитывается с помощью компьютерной программы, что повышает достоверность результатов.
- Положение электрической оси рассчитывают от изолинии по высоте зубцов (в норме R всегда выше S). Если S превышает R и ось отклоняется вправо, это может указывать на нарушения правого желудочка. Если наоборот – влево, и при этом высота S больше R в II и III отведениях, подозревают гипертрофию левого желудочка.
- Изучают комплекс QRS, который формируется при проведении электрических импульсов к мышце желудочков и определяет их деятельность (норма – отсутствие патологического зубца Q, ширина комплекса не более 120 мс). Смещение данного интервала может свидетельствовать о блокадах (полных и частичных) ножек пучка Гиса или нарушении проводимости. Неполная блокада правой ножки пучка Гиса является электрокардиографическим критерием гипертрофии правого желудочка, а неполная блокада левой ножки может указывать на гипертрофию левого.
- Описывают сегменты ST, отражающие период восстановления сердечной мышцы после полной деполяризации (в норме находятся на изолинии), и зубец Т, характеризующий процесс реполяризации обоих желудочков. Зубец Т направлен вверх, ассиметричен, его амплитуда ниже, а по продолжительности он длиннее комплекса QRS.
Расшифровку ЭКГ проводит только врач, хотя некоторые фельдшеры скорой помощи могут распознавать часто встречающиеся патологии, что важно в экстренных случаях. Однако для начала необходимо знать норму ЭКГ.
Кардиограмма здорового человека, у которого сердце работает ритмично и правильно, может изменяться при различных физиологических состояниях, например, во время беременности. У беременных сердце занимает другое положение в грудной клетке, что смещает электрическую ось. Кроме того, с увеличением срока беременности возрастает нагрузка на сердце, и ЭКГ будет отражать эти изменения.
Показатели кардиограммы у детей также отличаются и будут изменяться по мере роста. Лишь после 12 лет электрокардиограмма ребенка начинает приближаться к ЭКГ взрослого человека.
Самый неутешительный диагноз: инфаркт
Самым серьезным диагнозом на ЭКГ является инфаркт миокарда. Кардиограмма играет ключевую роль в его распознавании, так как именно она выявляет зоны некроза, определяет локализацию и глубину поражения, а также отличает острый инфаркт от аневризм и рубцов.
Классическими признаками инфаркта миокарда на ЭКГ являются глубокий зубец Q (OS), возвышение сегмента ST, которое деформирует зубец R, и появление отрицательного остроконечного равнобедренного зубца Т. Возвышение сегмента ST визуально напоминает кошачью спинку («кошка»). Инфаркт миокарда может быть с зубцом Q и без него.
Видео: признаки инфаркта на ЭКГ
Когда с сердцем что-то не так
В заключениях ЭКГ часто встречается выражение «гипертрофия левого желудочка». Обычно такую кардиограмму имеют люди, чье сердце длительное время испытывало дополнительную нагрузку, например, при ожирении. В таких случаях левому желудочку приходится работать интенсивнее. Это приводит к отклонению электрической оси влево, а амплитуда S становится больше, чем R.
Видео: гипертрофии сердца на ЭКГ
Синусовая аритмия — это интересное явление, которое не должно вызывать опасений. Она встречается у здоровых людей и не вызывает симптомов или негативных последствий. Скорее, синусовая аритмия служит для отдыха сердца и считается нормой на кардиограмме здорового человека.
Видео: аритмии на ЭКГ
Нарушение внутрижелудочковой проводимости проявляется в атриовентрикулярных блокадах и блокадах ножек пучка Гиса. При блокаде правой ножки пучка Гиса наблюдается высокий и широкий зубец R в правых грудных отведениях. При блокаде левой ножки фиксируется маленький R и широкий глубокий S зубец в правых грудных отведениях, а в левых грудных отведениях R расширен и зазубрен. Для обеих ножек характерно расширение и деформация желудочкового комплекса.
Атриовентрикулярные блокады, нарушающие внутрижелудочковую проводимость, делятся на три степени, в зависимости от того, как импульс достигает желудочков: медленно, иногда или вовсе не достигает.
Симптомы могут быть незначительными или отсутствовать. Например, при атриовентрикулярной блокаде могут возникать одышка, головокружение и утомляемость, но только в третьей степени. Первая степень часто встречается у молодых тренированных людей и обычно не вызывает серьезных проблем.
Видео: блокады на ЭКГ
Видео: блокады ножек пучка Гиса на ЭКГ
Метод Холтера
ХМ ЭКГ — это аббревиатура, обозначающая длительную и непрерывную регистрацию электрокардиограммы с помощью переносного магнитофона, который записывает ЭКГ на магнитную ленту (метод Холтера). Эта форма электрокардиографии позволяет выявлять периодические нарушения, которые обычная ЭКГ может не зафиксировать. Отклонения могут происходить в определенное время или при определенных условиях, поэтому пациент ведет подробный дневник. В нем он описывает свои ощущения, фиксирует время отдыха, сна, бодрствования, активной деятельности, а также симптомы заболевания.
Длительность мониторирования зависит от цели исследования, но чаще всего ЭКГ регистрируется в течение суток, что и называется суточным мониторированием. Современные устройства могут проводить мониторинг до 3 суток, а имплантированные под кожу приборы — еще дольше.
Суточное холтеровское мониторирование назначается при нарушениях ритма и проводимости, безболевых формах ишемической болезни сердца, стенокардии Принцметала и других состояниях. Показаниями к применению холтера также являются наличие у пациента искусственного водителя ритма и применение антиаритмических средств.
Подготовка к холтеровскому мониторингу проста. Мужчинам следует побрить места прикрепления электродов, чтобы избежать искажений записи. Хотя специальная подготовка не требуется, пациентам обычно сообщают о том, что можно, а что нельзя делать. Например, нельзя погружаться в ванну, так как аппарат не переносит водных процедур. Некоторые устройства не переносят даже душ, поэтому лучше воздержаться от водных процедур.
Прибор чувствителен к магнитам, микроволнам, металлодетекторам и высоковольтным линиям, поэтому не стоит испытывать его на прочность. Он также не любит синтетику и металлические украшения, поэтому на время мониторинга рекомендуется носить хлопковую одежду и отказаться от бижутерии.
Видео: врач о холтеровском мониторировании
Велосипед и ЭКГ
Все слышали о велоэргометрической пробе, но не все ее проходили. Это связано с тем, что скрытые формы недостаточности коронарного кровообращения и нарушения возбудимости и проводимости сложно выявить на ЭКГ в покое. Поэтому применяется велоэргометрическая проба, при которой кардиограмма регистрируется под воздействием дозированных нагрузок. Во время теста контролируются реакция пациента, артериальное давление и пульс.
Максимальная частота пульса при велоэргометрическом тесте зависит от возраста и составляет 200 ударов минус количество лет. Например, 20-летние могут достигать 180 уд/мин, а 60-летние — 130 уд/мин.
Велоэргометрическая проба назначается для:
- Уточнения диагноза ИБС, нарушений ритма и проводимости, протекающих скрыто;
- Оценки эффективности лечения ишемической болезни сердца;
- Подбора медикаментов при установленном диагнозе ИБС;
- Определения режимов тренировок и нагрузок в реабилитации после инфаркта миокарда (в течение месяца после начала ИМ это возможно только в специализированных клиниках);
- Прогностической оценки состояния пациентов с ишемической болезнью сердца.
Однако у теста есть противопоказания. К абсолютным относятся: подозрение на инфаркт миокарда, стенокардия напряжения, аневризмы аорты, некоторые экстрасистолии, хроническая сердечная недостаточность на определенной стадии, нарушение мозгового кровообращения и тромбофлебит.
Существуют также относительные противопоказания: некоторые пороки сердца, артериальная гипертензия, пароксизмальная тахикардия, частая экстрасистолия, атриовентрикулярная блокада и другие.
Источник: sosudinfo.ru