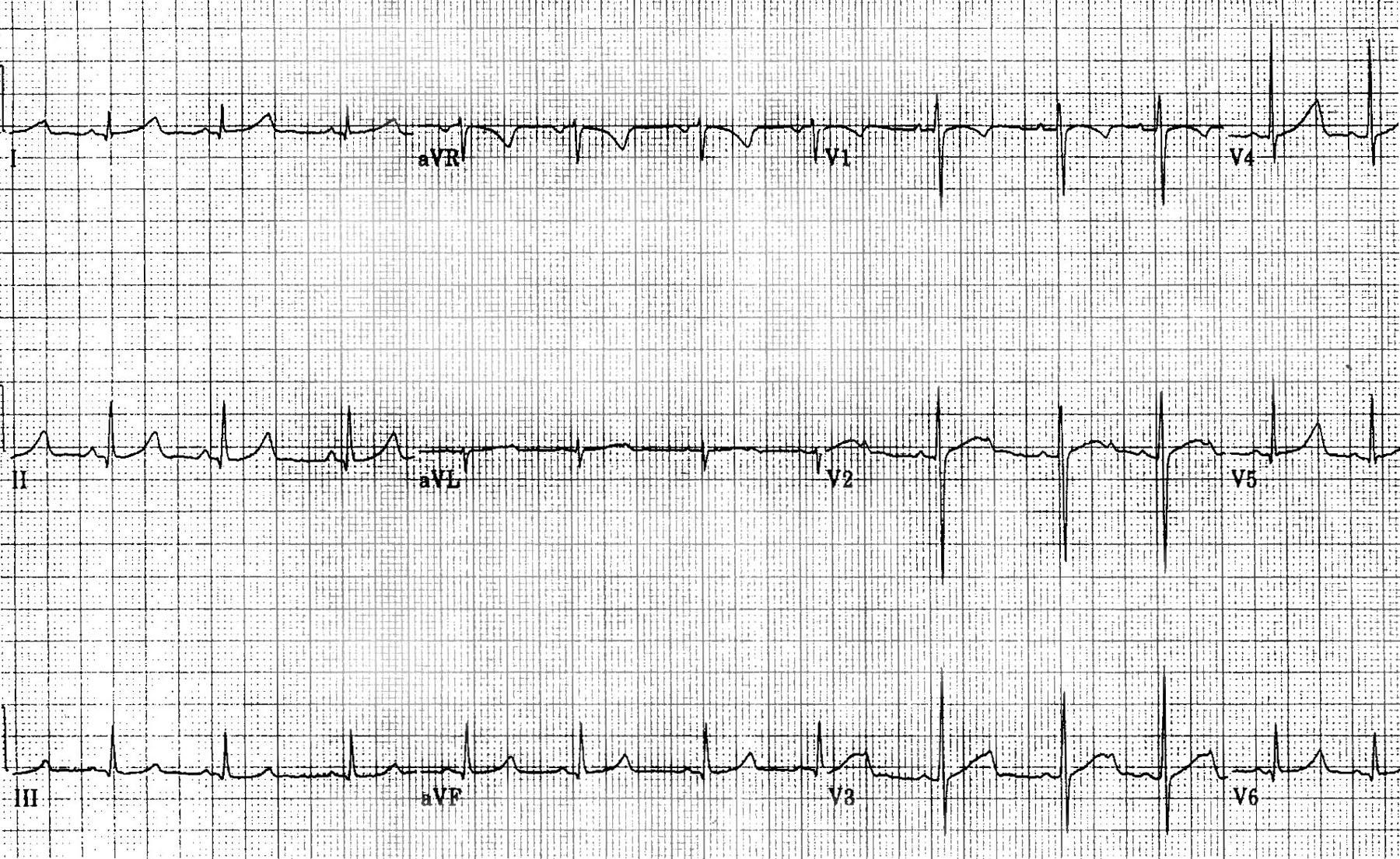
Синдром удлиненного интервала QT — это врожденное расстройство, проявляющееся продлением интервала QT на электрокардиограмме (ЭКГ) и предрасположенностью к желудочковым тахикардиям. Это может привести к обморокам, остановке сердца или внезапной сердечной смерти (ВСС).
Интервал QT на ЭКГ измеряется от начала комплекса QRS до конца волны T и отражает продолжительность активации и восстановления желудочкового миокарда. Интервал QT, скорректированный по частоте сердечных сокращений (QTc), превышающий 0,44 секунды, считается ненормальным. У женщин нормальный QTc может достигать 0,46 секунды. Для вычисления QTc чаще всего используется формула Базета: QTc = QT / √(R-R), где R-R — интервал в секундах.
Для точного измерения интервала QT необходимо, чтобы связь QT с интервалом R-R была стабильной. Это особенно важно при частоте сердечных сокращений ниже 50 или выше 120 ударов в минуту, а также у спортсменов и детей с высокой вариабельностью R-R. В таких случаях требуются длительные записи ЭКГ и несколько измерений. Наибольшее значение интервала QT обычно фиксируется в правых предсердных отведениях. При наличии значительных изменений в интервале R-R (например, при фибрилляции предсердий или эктопии) корректное определение интервала QT становится сложным.
Признаки и симптомы
Синдром удлиненного интервала QT обычно диагностируется после обморока или сердечного приступа. В некоторых случаях его выявляют после внезапной смерти члена семьи. У других пациентов диагноз ставится на основании ЭКГ, показывающей удлинение интервала QT.
Диагностика
Результаты физического обследования обычно не подтверждают диагноз синдрома удлиненного интервала QT. Однако у некоторых пациентов может наблюдаться выраженная брадикардия для их возраста. У других возможна потеря слуха (врожденная глухота), что указывает на синдром Джервелла и Ланге-Нильсена. Скелетные аномалии, такие как низкорослость и сколиоз, характерны для синдрома Андерсена. Синдром Тимоти может проявляться врожденными пороками сердца, когнитивными и поведенческими проблемами, а также заболеваниями опорно-двигательного аппарата и иммунной дисфункцией.
Исследования
Диагностические исследования при подозрении на синдром включают:
- Измерение уровня калия и магния в сыворотке;
- Исследование функции щитовидной железы;
- Фармакологические провокационные пробы с эпинефрином или изопротеренолом;
- Электрокардиография пациента и членов семьи;
- Генетическое тестирование пациента и членов семьи.
Удлинённый скорректированный интервал QT в ответ на тест в положении стоя, связанный с повышенным симпатическим тоном, может предоставить дополнительную диагностическую информацию. Это увеличение QT может сохраняться даже после нормализации частоты сердечных сокращений.
Лечение
Лечение синдрома удлиненного интервала QT не устраняет его причину. Антиадренергические методы, такие как бета-адреноблокаторы и левосторонняя церукотракальная стеллектомия, а также аппаратные решения, включая кардиостимуляторы и имплантируемые кардиовертер-дефибрилляторы, направлены на снижение риска сердечных приступов и летальности.
Медикаментозное
Бета-адренергические блокирующие агенты — это лекарства, назначаемые для лечения синдрома. К ним относятся:
- Надолол
- Пропранолол
- Метопролол
- Атенолол
Надолол считается предпочтительным бета-блокатором. Рекомендуемая доза составляет 1-1,5 мг/кг/день: один раз в день для пациентов старше 12 лет и два раза в день для более молодых.
Хирургическое лечение
Хирургическое вмешательство при синдроме удлиненного интервала QT может включать:
- Имплантацию кардиовертер-дефибрилляторов
- Установку кардиостимулятора
- Левую цервикоторакальную стеллэктомию
Пациенты с этим синдромом должны избегать спортивных соревнований, тяжелых физических нагрузок и эмоциональных стрессов.
Также следует избегать следующих препаратов:
- Анестетики и лекарства от астмы (например, адреналин)
- Антигистамины (например, дифенгидрамин, терфенадин, астемизол)
- Антибиотики (например, эритромицин, триметоприм, сульфаметоксазол, пентамидин)
- Сердечные препараты (например, хинидин, прокаинамид, дисопирамид, соталол, пробукол, бепридил, дофетилид, ибутилид)
- Желудочно-кишечные препараты (например, цизаприд)
- Противогрибковые препараты (например, кетоконазол, флуконазол, итраконазол)
- Психотропные препараты (например, трициклические антидепрессанты, производные фенотиазина, бутирофеноны, бензизоксазол, дифенилбутилпиперидин)
- Диуретики и препараты, теряющие калий (например, индапамид, другие диуретики, лекарства от рвоты и диареи)
Причины
Интервал QT отражает время активации и восстановления желудочкового миокарда. Длительное восстановление от электрического возбуждения повышает риск дисперионной рефрактерности, когда некоторые участки миокарда становятся невосприимчивыми к следующей деполяризации.
С физиологической точки зрения дисперсия возникает во время реполяризации между тремя слоями сердца, причем фаза реполяризации чаще всего увеличивается в среднем миокарде. Поэтому T-волна обычно широкая, а интервал Tpeak-Tend (Tp-e) представляет собой трансмуральную дисперсию реполяризации. При длительном синдроме QT этот интервал увеличивается, что создает условия для трансмуральной повторной инициации.
Гипокалиемия, гипокальциемия и применение петлевых диуретиков являются факторами риска удлинения интервала QT.
Синдром делится на два клинических варианта: синдром Романо-Уорда (наследуемый по аутосомно-доминантному типу, с удлинением QT и желудочковыми тахикардиями) и синдром Джервелла и Ланга-Нильсена (наследуемый по аутосомно-рецессивному типу, с врожденной глухотой, удлинением QT и желудочковыми аритмиями). Также описаны синдромы Андерсена и Тимоти, однако среди ученых существуют споры о целесообразности их включения в группу синдромов с удлиненным интервалом QT.
Тахиаритмия Torsade de pointes
Удлинение интервала QT может привести к полиморфной желудочковой тахикардии, что, в свою очередь, может вызвать фибрилляцию желудочков и внезапную сердечную смерть. Существует мнение, что Torsade de pointes активируется реактивацией кальциевых каналов, запаздывающим током натрия или уменьшением тока в камере, что приводит к ранней постдеполяризации. Это состояние с повышенной трансмуральной дисперсией реполяризации, обычно связанное с удлиненным интервалом QT, создает функциональный субстрат для поддержания тахикардии.
Трансмуральная дисперсия реполяризации не только обеспечивает субстрат для механизма повторного входа, но и увеличивает вероятность ранней постдеполяризации, которая инициирует тахиаритмию. Это происходит за счет продления временного окна, в течение которого кальциевые каналы остаются открытыми. Любое дополнительное условие, ускоряющее реактивацию кальциевых каналов (например, повышенный симпатический тон), увеличивает риск ранней постдеполяризации.
Генетика
Синдром удлиненного интервала QT вызывается мутациями генов, отвечающих за сердечные ионные каналы калия, натрия или кальция. Идентифицировано не менее 10 таких генов. На основе этих мутаций выделяют 6 типов синдрома Романо-Уорда, 1 тип синдрома Андерсена, 1 тип синдрома Тимоти и 2 типа синдрома Джервелла-Ланге-Нильсена.
Синдром обусловлен мутациями генов, кодирующих белки ионных каналов сердца, что приводит к аномальной кинетике этих каналов. Например, укороченное открытие калиевого канала наблюдается при 1, 2, 5 и 6 типах синдрома, а также при 1 и 1 типах синдрома Джервелла-Ланге-Нильсена. Замедленное закрытие натриевого канала характерно для 3 типа синдрома, что приводит к перезарядке миокардиальных клеток положительными ионами.
У людей с синдромом различные адренергические стимулы, такие как физические нагрузки, эмоции, громкие звуки и плавание, могут ускорять развитие аритмий. Однако аритмии могут возникать и без таких триггеров.
Удлинение интервала QT, вызванное лекарственными препаратами
Вторичное (индуцированное лекарством) удлинение интервала QT может повысить риск желудочковых тахиаритмий и внезапной сердечной смерти. Ионный механизм этого явления схож с тем, что наблюдается при врожденном синдроме, связанным с внутренней блокадой выброса калия.
Помимо лекарств, способных удлинить интервал QT, существуют и другие факторы, влияющие на это состояние. К важным факторам риска относятся:
- Электролитные нарушения (гипокалиемия и гипомагниемия)
- Гипотермия
- Аномальная функция щитовидной железы
- Структурные болезни сердца
- Брадикардия
Лекарственное удлинение QT может иметь генетическую предрасположенность, связанную с аномальной кинетикой ионных каналов из-за мутаций или полиморфизмов генов. Однако недостаточно данных, чтобы утверждать, что у всех пациентов с лекарственным удлинением QT есть генетическая предрасположенность к этому синдрому.
Прогноз
Прогноз для людей с синдромом удлиненного интервала QT (LQTS) в целом благоприятный. Лечение включает бета-блокаторы и, при необходимости, другие терапевтические меры. Эпизоды torsade de pointes обычно самоограничиваются; лишь 4-5% сердечных приступов заканчиваются летальным исходом.
Однако у пациентов с высоким риском, например, тех, кто перенес остановку сердца или повторные сердечные приступы на фоне бета-блокаторной терапии, риск внезапной сердечной смерти значительно возрастает. Для таких больных применяют имплантируемый кардиовертер-дефибриллятор, и прогноз после его установки обычно хороший.
Смертность и заболеваемость различаются в зависимости от типа синдрома. Синдром удлиненного интервала QT может вызывать обмороки и внезапную сердечную смерть, особенно у здоровых молодых людей. Внезапная сердечная смерть может произойти даже при первом эпизоде обморока у 30% пациентов, что подчеркивает важность ранней диагностики. В зависимости от типа мутации, внезапная сердечная смерть может произойти во время физической нагрузки, эмоционального стресса, покоя или сна. Четвертый тип синдрома связан с пароксизмальной фибрилляцией предсердий.
Исследования показывают, что пациенты с 1 и 2 типами LQTS лучше реагируют на фармакологическое лечение и имеют меньшую частоту внезапной сердечной смерти по сравнению с 3 типом. Неврологический дефицит после остановки сердца может осложнить клинический курс пациентов после успешной реанимации.
Актуальность. Недостаточная информированность педиатров, терапевтов и неврологов о LQTS может привести к трагическим исходам, таким как внезапная смерть. У таких пациентов часто наблюдается гипердиагностика эпилепсии из-за схожести синкопальных состояний с эпилептическими приступами.
Дефиниция. LQTS — это удлинение интервала QT на ЭКГ (более 440 мс), что может приводить к пароксизмам желудочковой тахикардии типа «пируэт». Основная опасность заключается в трансформации тахикардии в фибрилляцию желудочков, что может привести к обмороку и внезапной сердечной смерти. LQTS считается распространенным нарушением ритма. Интервал QT — это время от начала зубца Q до возврата зубца T к изолинии, отражающее процессы деполяризации и реполяризации миокарда желудочков. Нормальная продолжительность интервала QT составляет от 0.36 до 0.44 сек. На его длительность влияют частота сердечных сокращений, состояние автономной нервной системы, электролитный баланс и некоторые лекарства.
Запомните! Для определения удлинения интервала QT необходимо корректное измерение и интерпретация его величины относительно частоты сердечных сокращений. Для расчета скорректированного интервала QT (QTc) используются различные формулы, среди которых модифицированная формула Базетта считается оптимальной.
Удлинение интервала QT может привести к задержке импульса и возникновению механизма повторного входа, что может спровоцировать пароксизм желудочковой тахикардии.
Патогенез. Основные гипотезы патогенеза LQTS включают симпатический дисбаланс иннервации и патологию ионных каналов. Процессы деполяризации и реполяризации в кардиомиоцитах зависят от движения электролитов, контролируемого ионными каналами. Нарушения функции этих каналов могут быть как врожденными, так и приобретенными.
Этиология. Выделяют врожденный и приобретенный варианты LQTS. Врожденный вариант — генетически детерминированное заболевание, встречающееся у 1 из 3-5 тысяч населения, причем 60-70% больных — женщины. Примерно 85% случаев являются наследственными, остальные 15% — результат новых мутаций. Выявлено более десяти генотипов, наиболее значимыми из которых являются LQT1, LQT2 и LQT3.
Приобретенные факторы LQTS могут включать лекарства, электролитные нарушения, заболевания ЦНС и сердца, а также различные причины, такие как малобелковая диета и хронический алкоголизм. Приобретенное удлинение интервала QT чаще встречается у мужчин и пожилых людей с коронарными заболеваниями.
Клиника. Основные клинические проявления LQTS — это приступы потери сознания, вызванные полиморфной желудочковой тахикардией типа «пируэт» или фибрилляцией желудочков. ЭКГ во время приступа может показать специфическую форму желудочковой тахикардии. Пароксизмы обычно кратковременны и могут не сопровождаться потерей сознания, но часто повторяются, что может привести к обмороку и смерти.
Синкопальные состояния часто возникают на фоне сильного эмоционального возбуждения или физической нагрузки. Важно различать синкопальные состояния с судорогами и эпилептические припадки, так как у пациентов с LQTS наблюдается быстрое восстановление сознания и хорошая ориентация после приступа.
Диагностика. ЭКГ играет ключевую роль в диагностике LQTS. Увеличение интервала QT более чем на 50 мс по сравнению с нормой должно насторожить врача. ЭКГ также может выявить другие признаки электрической нестабильности, такие как альтернация зубца T и увеличение дисперсии интервала QT. Холтеровское мониторирование помогает установить максимальную продолжительность интервала QT.
Запомните! Удлинение интервала QT связано с повышенным риском внезапной сердечной смерти из-за фатальных желудочковых аритмий. Нерациональное использование медикаментов, способных увеличить интервал QT, требует особого внимания.
Лекарственные препараты, способные вызвать LQTS: антиаритмические препараты (хинидин, амиодарон и др.), сердечно-сосудистые препараты (адреналин), антигистаминные препараты (астемизол), антибиотики (эритромицин), антималярийные препараты (налофантрин), антигрибковые препараты (кетоконазол), трициклические антидепрессанты (амитриптилин), нейролептики (галоперидол) и другие.
Источник: laesus-de-liro.livejournal.com
Базовые элементы электрической кардиограммы
Электрокардиограмма (ЭКГ) — это запись электрической активности сердца. Этот метод оценки состояния сердечной мышцы широко используется благодаря своей безопасности, доступности и информативности.
Кардиограмму записывает электрокардиограф на специальной бумаге, разделенной на клетки размером 1 мм. При скорости движения бумаги 25 мм/с каждая клетка соответствует 0,04 секунды. Также часто используется скорость 50 мм/с.
Электрическая кардиограмма состоит из трех основных элементов:
- зубцов;
- сегментов;
- интервалов.
Зубец — это пик на графике, который может подниматься или опускаться. На ЭКГ регистрируются шесть зубцов: P, Q, R, S, T и U. Зубец P соответствует сокращению предсердий, а зубец U, который не всегда присутствует, считается непостоянным. Зубцы Q, R и S показывают сокращение желудочков, а зубец T — их расслабление.
Сегмент — это отрезок между соседними зубцами, а интервал включает зубец и сегмент.
Наиболее важными для характеристики электрической активности сердца являются интервалы PQ и QT.
- Интервал PQ — это время, необходимое для прохождения возбуждения от предсердий через атриовентрикулярный узел до желудочков.
- Интервал QT отражает процессы электрического возбуждения (деполяризации) и возвращения в состояние покоя (реполяризации) клеток. Поэтому его называют электрической систолой желудочков.
Длина интервала QT важна для анализа ЭКГ, поскольку отклонение от нормы может указывать на нарушения реполяризации желудочков, что может привести к серьезным сбоям сердечного ритма, таким как полиморфная желудочковая тахикардия — злокачественная аритмия, способная вызвать внезапную смерть.
Нормальная продолжительность интервала QT составляет 0,35-0,44 секунды.
Длина интервала QT может изменяться под воздействием различных факторов, включая:
- пол;
- возраст;
- частоту сердечных сокращений;
- состояние нервной системы;
- электролитный баланс;
- время суток;
- наличие определенных лекарств в крови.
Если продолжительность интервала QT выходит за пределы 0,35-0,44 секунды, это может свидетельствовать о патологических процессах в сердце.
Синдром удлиненного интервала QT
Существуют две формы заболевания: врожденная и приобретенная.
Врожденная форма патологии
Синдром короткого интервала QT — редкое генетическое заболевание, передающееся по аутосомно-доминантному типу. Укорочение интервала QT возникает из-за мутаций в генах калиевых каналов, которые регулируют ток ионов калия через клеточные мембраны.
Симптомы заболевания:
- приступы мерцательной аритмии;
- приступы желудочковой тахикардии.
Исследования семей пациентов с синдромом короткого интервала QT показывают случаи внезапных смертей родственников в молодом и даже младенческом возрасте из-за фибрилляции предсердий и желудочков.
Наиболее эффективным методом лечения синдрома короткого интервала QT является установка кардиовертера-дефибриллятора.
Приобретенная форма патологии
- Кардиограф может показать укорочение интервала QT на ЭКГ при передозировке сердечными гликозидами.
- Синдром короткого интервала QT может быть вызван гиперкальциемией (повышенным уровнем кальция в крови), гиперкалиемией (повышенным уровнем калия в крови), ацидозом (сдвигом кислотно-щелочного баланса в сторону кислотности) и другими заболеваниями.
Лечение в обоих случаях направлено на устранение причин короткого интервала QT.
Источник: lechiserdce.ru
Синдром короткого интервала QT
Это может быть как врожденным, так и приобретенным.
Что такое кардиография
Суть кардиографии заключается в исследовании электрических токов, возникающих при работе сердечной мышцы. Этот метод отличается простотой и доступностью. Кардиограмма — это результат измерения электрических параметров сердца, представленный в виде временного графика.
С помощью кардиограммы можно получить следующую информацию о сердечной мышце:
- Частота сердечных сокращений,
- Физическое состояние сердца,
- Наличие аритмий,
- Острые или хронические повреждения миокарда,
- Нарушения обмена веществ в сердечной мышце,
- Проблемы с электрической проводимостью,
- Положение электрической оси сердца.
Электрокардиограмма также может использоваться для диагностики некоторых заболеваний сосудов, не связанных с сердцем.
ЭКГ обычно проводится в следующих случаях:
- Аномальное сердцебиение,
- Приступы одышки, слабости, обмороки,
- Боли в сердце,
- Шумы в сердце,
- Ухудшение состояния у больных сердечно-сосудистыми заболеваниями,
- Прохождение медкомиссий,
- Диспансеризация людей старше 45 лет,
- Осмотр перед операцией.
Рекомендуется проводить электрокардиограмму также при:
- Беременности,
- Эндокринных заболеваниях,
- Нервных расстройствах,
- Изменениях в показателях крови, особенно при повышенном холестерине,
- Возрасте старше 40 лет (раз в год).
Где можно сделать кардиограмму?
Если вы подозреваете проблемы с сердцем, обратитесь к терапевту или кардиологу для направления на ЭКГ. Также кардиограмму можно сделать на платной основе в любой поликлинике или больнице.
Методика проведения процедуры
Запись ЭКГ проводится в лежачем положении с использованием электрокардиографа — стационарного или переносного аппарата. Стационарные устройства устанавливаются в медицинских учреждениях, а переносные — в бригадах неотложной помощи. Аппарат получает информацию об электрических потенциалах на поверхности кожи через электроды, которые прикрепляются к груди и конечностям.
Эти электроды называются отведениями. На груди и конечностях устанавливается по 6 отведений: грудные отведения обозначаются V1-V6, а отведения на конечностях — основные (I, II, III) и усиленные (aVL, aVR, aVF). Каждое отведение предоставляет уникальную картину колебаний, но, суммировав данные со всех электродов, можно получить полное представление о работе сердца. Иногда применяются дополнительные отведения (D, A, I).
После процедуры кардиограмму расшифровывает опытный врач-кардиолог.
Холтеровское мониторирование
Существуют не только стационарные, но и портативные аппараты для суточного (холтеровского) мониторинга. Они крепятся к телу пациента с электродами и записывают данные в течение суток. Этот метод предоставляет более полную информацию о работе сердца по сравнению с обычной кардиограммой. При снятии кардиограммы в стационаре пациент должен находиться в покое, в то время как некоторые отклонения могут проявляться при физических нагрузках или во сне. Холтеровское мониторирование фиксирует такие изменения.
Прочие типы процедур
Существует несколько методов проведения процедуры, включая мониторинг с физической нагрузкой. Отклонения от нормы чаще всего более выражены на ЭКГ с нагрузкой. Наиболее распространенный способ обеспечить физическую нагрузку — беговая дорожка. Этот метод полезен, когда патологии могут проявляться только при усиленной работе сердца, например, при подозрении на ишемическую болезнь.
Фонокардиография позволяет записывать не только электрические потенциалы сердца, но и звуки, возникающие в процессе. Процедура назначается для уточнения источника шумов в сердце и часто используется при подозрении на пороки сердца.
Рекомендации по прохождению стандартной процедуры
Во время процедуры пациент должен быть спокоен. Между физическими нагрузками и процедурой должен пройти определенный промежуток времени. Не рекомендуется проходить процедуру сразу после еды, употребления алкоголя, кофеина или курения.
Факторы, влияющие на ЭКГ:
- Время суток,
- Электромагнитный фон,
- Физические нагрузки,
- Прием пищи,
- Положение электродов.
Типы зубцов
Сердце состоит из четырех камер: двух предсердий и двух желудочков (левого и правого). Электрический импульс, вызывающий сокращение сердца, формируется в синусовом узле, расположенном в верхней части миокарда. Импульс распространяется вниз, сначала вызывая сокращение предсердий, затем проходит через атриовентрикулярный узел и пучок Гиса, достигая желудочков. Основную нагрузку по перекачке крови выполняют желудочки, особенно левый, который участвует в большом круге кровообращения. Этот процесс называется систолой.
После сокращения сердца наступает диастола — период расслабления. Цикл повторяется, что и составляет сердцебиение.
На ЭКГ состояние сердца, когда импульсы не изменяются, отображается горизонтальной линией, называемой изолинией. Отклонение от изолинии называется зубцом.
Одно сердечное сокращение на ЭКГ включает шесть зубцов: P, Q, R, S, T и U. Зубцы могут быть положительными (направлены вверх) или отрицательными (направлены вниз). Зубцы Q и S всегда положительны, а зубец R — отрицателен.
Зубцы отражают различные фазы сокращения сердца: P — сокращение и расслабление предсердий, R — возбуждение желудочков, T — расслабление желудочков. Также используются обозначения для сегментов (промежутков между соседними зубцами) и интервалов (участков, включающих сегменты и зубцы), например, PQ, QRST.
Соответствие стадий сокращения сердца и элементов кардиограммы:
- P — сокращение предсердий;
- PQ — переход разряда от предсердий через атриовентрикулярный узел на желудочки (зубец Q может отсутствовать);
- QRS — желудочковый комплекс, важный для диагностики;
- R — возбуждение желудочков;
- S — расслабление миокарда;
- T — расслабление желудочков;
- ST — восстановление миокарда;
- U — может отсутствовать; его значение для диагностики некоторых заболеваний неясно.
Ниже приведены отклонения от нормы на ЭКГ и их возможные объяснения. Однако расшифровку лучше доверить кардиологу, который знает нюансы отклонений и связанных с ними патологий.
Основные отклонения от нормы и диагноз:
| Описание | Диагноз |
|---|---|
| Неодинаковое расстояние между зубцами R | мерцательная аритмия, сердечная блокада, слабость синусного узла, экстрасистолия |
| Зубец P слишком высокий (более 5 мм) или широкий (более 5 мм) | утолщение предсердий |
| Зубец P отсутствует на всех отведениях, кроме V1 | ритм не из синусного узла |
| Удлиненный интервал PQ | атриовентрикулярная блокада |
| Расширение QRS | гипертрофия желудочков, блокада ножек пучка Гиса |
| Нет промежутков между QRS | пароксизмальная тахикардия, фибрилляция желудочков |
| QRS в виде флажка | инфаркт |
| Глубокий и широкий Q | инфаркт |
| Широкий R (более 15 мм) в отведениях I, V5, V6 | гипертрофия левого желудочка, блокада ножек пучка Гиса |
| Глубокий S в III, V1, V2 | гипертрофия левого желудочка |
| S-T выше или ниже изолинии более чем на 2 мм | ишемия или инфаркт |
| Высокий, двугорбый, остроконечный T | перегрузка сердца, ишемия |
| Т сливающийся с R | острый инфаркт |
Таблица параметров кардиограммы у взрослых:
| Показатель | Значение, с |
|---|---|
| QRS | 0,06-0,1 |
| P | 0,07-0,11 |
| Q | 0,07-0,11 |
| T | 0,12-0,28 |
| PQ | 0,12-0,2 |
Норма длительности элементов кардиограммы у детей:
| Показатель | Значение, с |
|---|---|
| QRS | 0,06-0,1 |
| P | <0,1 |
| PQ | 0,2 |
| QT | <0,4 |
Нормы могут варьироваться в зависимости от возраста.
Ритмичность сокращений
Нарушение ритмичности сокращений называется аритмией. Нерегулярность ритма при аритмии измеряется в процентах. О неправильном ритме свидетельствует отклонение расстояния между аналогичными зубцами более чем на 10%. Синусовая аритмия, которая сочетается с синусовым ритмом, может быть нормой для подростков и молодых людей, но чаще указывает на начало патологического процесса.
Одной из разновидностей аритмии является экстрасистолия. Она проявляется внеочередными сокращениями. Единичные экстрасистолии (не более 200 в сутки при холтеровском мониторировании) могут встречаться и у здоровых людей. Частые экстрасистолии, фиксируемые на кардиограмме в количестве нескольких штук, могут указывать на ишемию, миокардит или пороки сердца.
Частота сердечного ритма
Этот параметр прост и понятен. Он определяет количество сердечных сокращений в минуту. Частота может быть выше нормы (тахикардия) или ниже (брадикардия). Нормальный диапазон частоты сердечного ритма у взрослых составляет от 60 до 80 ударов в минуту. Однако норма — понятие относительное, и брадикардия с тахикардией не всегда указывают на патологию. Брадикардия может наблюдаться во время сна или у тренированных людей, а тахикардия — при стрессе, после физической нагрузки или при повышенной температуре.
Нормы частоты сердечных сокращений для детей разных возрастов:
| Возраст | ЧСС, уд/мин |
|---|---|
| Новорожденные | 140-160 |
| 6 месяцев | 130-135 |
| 1 год | 120-125 |
| 2 года | 110-115 |
| 3 года | 105-110 |
| 5 лет | 100-105 |
| 8 лет | 90-100 |
| 10 лет | 80-85 |
| 12 лет и старше | 70-75 |
Типы сердечного ритма
Существует несколько типов сердечного ритма, которые зависят от места начала нервного импульса, вызывающего сокращение сердца:
- Синусовый
- Предсердный
- Атриовентрикулярный
- Желудочковый
В норме ритм всегда синусовый. Синусовый ритм может сопровождаться как учащением, так и замедлением сердечного ритма. Все остальные типы ритмов указывают на проблемы с сердечной мышцей.
Предсердный ритм
Предсердный ритм часто фиксируется на кардиограмме. Является ли он нормальным или патологическим? В большинстве случаев предсердный ритм на ЭКГ считается ненормальным, хотя это относительно легкое нарушение сердечного ритма. Оно возникает при угнетении или нарушении работы синусного узла. Возможные причины включают ишемию, гипертонию, синдром слабости синусного узла и эндокринные нарушения. Однако отдельные эпизоды предсердных сокращений могут наблюдаться и у здоровых людей. Этот тип ритма может проявляться как брадикардия, так и тахикардия.
Атриовентрикулярный ритм
Ритм, исходящий из атриовентрикулярного узла, характеризуется частотой пульса менее 60 ударов в минуту. Это может быть вызвано слабостью синусного узла, атриовентрикулярной блокадой или приемом некоторых препаратов. Атриовентрикулярный ритм с тахикардией может наблюдаться при операциях на сердце, ревматизме или инфаркте.
Желудочковый ритм
При желудочковом ритме импульсы возникают в желудочках, и частота сокращений снижается ниже 40 ударов в минуту. Это наиболее тяжелая форма нарушения ритма. Она наблюдается при остром инфаркте, пороках сердца, кардиосклерозе и недостаточности сердечного кровообращения, а также в предагональном состоянии.
Электрическая ось сердца
Электрическая ось сердца — важный параметр, измеряемый в градусах, который показывает направление распространения электрических импульсов. В норме ось наклонена к вертикали и составляет 30-69º. Угол 0-30º указывает на горизонтальное расположение оси, а 70-90º — на вертикальное. Отклонение оси может свидетельствовать о заболеваниях, таких как гипертония или внутрисердечные блокады.
Что означают заключения на кардиограммах?
Рассмотрим термины, которые могут встречаться в расшифровке ЭКГ. Они не всегда указывают на серьезные патологии, но в любом случае требуют консультации врача и, при необходимости, дополнительных обследований.
Атриовентрикулярная блокада
На графике это проявляется в увеличении длительности интервала P-Q. При первой степени болезни наблюдается простое удлинение интервала. Вторая степень сопровождается изменением параметров QRS, вплоть до его выпадения. При третьей степени отсутствует связь между P и желудочковым комплексом, что означает, что желудочки и предсердия функционируют независимо друг от друга. Синдром в первой и второй стадиях не представляет угрозы для жизни, но требует лечения, так как может перейти в опасную третью стадию с высоким риском остановки сердца.
Эктопический ритм
Любой сердечный ритм, не относящийся к синусовому, может указывать на блокады, ишемическую болезнь сердца или быть вариантом нормы. Он также может возникать из-за передозировки гликозидов, нейроциркуляторной дистонии или гипертонии.
Синусовая брадикардия или тахикардия
Синусовый ритм на ЭКГ может быть с частотой ниже нормы (брадикардия) или выше нормы (тахикардия). Он может быть вариантом нормы или признаком некоторых заболеваний. Однако в случае патологии этот симптом, скорее всего, не будет единственным в расшифровке кардиограммы.
Неспецифические изменения ST-T
Эта запись указывает на неясные причины изменения интервала и необходимость дополнительных исследований. Это может свидетельствовать о нарушениях обменных процессов в организме, таких как изменение баланса ионов калия, магния, натрия или эндокринные нарушения.
Нарушения, связанные с проводимостью внутри желудочков
Нарушения проводимости в нервном пучке Гиса могут затрагивать как ствол, так и его ножки. Это может привести к запаздыванию сокращения одного из желудочков. Прямая терапия блокад пучка Гиса не осуществляется; лечится только основное заболевание, вызвавшее эти нарушения.
Неполная блокада правой ножки пучка Гиса (НБПНПГ)
Распространенное нарушение желудочковой проводимости обычно не приводит к патологиям и не является их следствием. Если у пациента нет проблем с сердечно-сосудистой системой, этот симптом не требует лечения.
Полная блокада правой ножки пучка Гиса (ПБПНПГ)
Это нарушение более серьезно, чем неполная блокада, и может указывать на поражения миокарда. Обычно оно встречается у людей старшего возраста, а у детей и подростков — редко. Возможные симптомы включают одышку, головокружение, общую слабость и усталость.
Блокада передней ветви левой ножки пучка Гиса (БПВЛНПГ)
Состояние встречается у пациентов с гипертензией, перенесших инфаркт. Оно также может указывать на кардиомиопатии, кардиосклероз, дефект межпредсердной перегородки и недостаточность митрального клапана. Симптомы не имеют ярко выраженного характера. В основном наблюдается у пожилых людей старше 55 лет.
Блокада задней ветви левой ножки пучка Гиса (Б3ВЛНПГ)
Как отдельный симптом встречается редко и обычно сочетается с блокадой правой ножки пучка. Это может указывать на инфаркт, кардиосклероз, кардиомиопатию или кальциноз проводящей системы. О блокаде свидетельствует отклонение электрической оси сердца вправо.
Метаболические изменения
Нарушения питания сердечной мышцы связаны с дисбалансом калия, магния, натрия и кальция. Синдром не является самостоятельным заболеванием, а указывает на наличие других патологий. Он может проявляться при ишемии, кардиомиопатии, гипертонии, ревматизме и кардиосклерозе.
Низкий вольтаж ЭКГ
Электроды, установленные на теле пациента, улавливают токи определенного напряжения. Если напряжение ниже нормы, это указывает на низкий вольтаж. Такой показатель свидетельствует о недостаточной электрической активности сердца и может быть следствием перикардита или других заболеваний.
Пароксизмальная тахикардия
Редкое состояние, отличающееся от обычной синусовой тахикардии, характеризуется очень высокой частотой сердечных сокращений — более 130 уд/мин. Основной причиной пароксизмальной тахикардии является неправильная циркуляция электрического импульса в сердце.
Мерцательная аритмия
Мерцательная аритмия основана на мерцании или трепетании предсердий. Аритмия, вызванная мерцанием предсердий, может возникать и при отсутствии сердечных патологий, например, при диабете, интоксикациях или табакокурении. Трепетание предсердий часто связано с кардиосклерозом, некоторыми формами ишемической болезни и воспалительными процессами в миокарде.
Синоатриальная блокада
Затруднение выхода импульса из синусного узла — это разновидность синдрома слабости синусного узла. Он встречается редко, в основном у пожилых людей. Возможные причины включают ревматизм, кардиосклероз, кальциноз и тяжелую гипертонию. Это состояние может привести к тяжелой брадикардии, обморокам, судорогам и нарушениям дыхания.
Гипертрофические состояния миокарда
Состояние перегрузки отдельных отделов сердца приводит к утолщению их мышечных стенок. Организм реагирует на эту ситуацию, адаптируя свою структуру. В некоторых случаях причины перегрузки могут быть наследственными.
Гипертрофия миокарда
Общая гипертрофия миокарда — это защитная реакция на чрезмерную нагрузку на сердце. Она может привести к аритмии или сердечной недостаточности и иногда является следствием перенесенного инфаркта. Одной из разновидностей этой болезни является гипертрофическая кардиомиопатия — наследственное заболевание, которое вызывает неправильное расположение сердечных волокон и увеличивает риск внезапной остановки сердца.
Гипертрофия левого желудочка
Наиболее распространённый симптом, который не всегда указывает на серьёзные заболевания сердца. Он может быть связан с артериальной гипертензией, ожирением и некоторыми пороками сердца. Также этот симптом иногда наблюдается у тренированных людей и тех, кто занимается тяжёлым физическим трудом.
Гипертрофия правого желудочка
Более редкий, но значительно более опасный признак, чем гипертрофия левого желудочка, указывает на недостаточность легочного кровообращения, тяжелые легочные заболевания, пороки клапанов или серьезные пороки сердца, такие как тетрада Фалло и дефект межжелудочковой перегородки.
Гипертрофия левого предсердия
Изменение зубца P на кардиограмме проявляется в виде двойной вершины. Это может свидетельствовать о митральном или аортальном стенозе, гипертонии, миокардите и кардиомиопатиях. Симптомы включают боли в груди, одышку, повышенную утомляемость, аритмии и обмороки.
Гипертрофия правого предсердия
Встречается реже, чем гипертрофия левого предсердия. Причины могут быть разнообразными: легочные заболевания, хронические бронхиты, эмболии артерий и пороки трехстворчатого клапана. Иногда это состояние наблюдается при беременности. Оно может вызывать нарушения кровообращения, отеки и одышку.
Нормокардия
Нормокардия или нормосистолия означает нормальную частоту сердечных сокращений. Однако наличие нормосистолии не гарантирует, что ЭКГ в норме и с сердцем все в порядке. Это состояние не исключает наличие других патологий, таких как аритмии или нарушения проводимости.
Неспецифические изменения зубца T
Этот признак наблюдается примерно у 1% людей. Он устанавливается, если его нельзя однозначно связать с другим заболеванием. При неспецифических изменениях зубца T требуются дополнительные исследования. Этот признак может указывать на гипертонию, ишемию, анемию и другие заболевания, а также встречаться у здоровых людей.
Тахисистолия
Тахикардия — это общее название для ряда синдромов, характеризующихся повышенной частотой сокращений сердца. Выделяют желудочковую, предсердную и суправентрикулярную тахисистолии. К тахисистолиям также относятся пароксизмальная тахикардия, мерцание и трепетание предсердий. В большинстве случаев тахисистолии представляют собой опасный симптом и требуют серьезного лечения.
Депрессия ST сердца
Депрессия сегмента ST часто наблюдается при высокочастотных тахикардиях. Она обычно указывает на недостаток кислорода в сердечной мышце и может быть связана с коронарным атеросклерозом. Однако депрессия сегмента ST также может возникать у здоровых людей.
Пограничная ЭКГ
Это заключение может напугать пациентов, обнаруживших его на своих кардиограммах. Многие думают, что «пограничный» означает «предсмертный». На самом деле такое заключение не выдается врачом, а генерируется программой, анализирующей параметры кардиограммы автоматически. Оно указывает на то, что некоторые параметры выходят за пределы нормы, но не позволяет однозначно утверждать о наличии патологии. Таким образом, кардиограмма находится на границе между нормой и патологией. При получении такого заключения необходима консультация врача, и, возможно, ситуация не так уж и серьезна.
Патологическая ЭКГ
Это кардиограмма, на которой выявлены серьезные отклонения от нормы. Возможные проблемы включают аритмии, нарушения проводимости или питания сердечной мышцы. Такие изменения требуют срочной консультации кардиолога для определения стратегии лечения.
Ишемические изменения на ЭКГ
Ишемическая болезнь возникает из-за нарушения кровообращения в коронарных сосудах сердца и может привести к серьезным последствиям, таким как инфаркт миокарда. Поэтому выявление ишемических признаков на ЭКГ является важной задачей. На ранней стадии ишемию можно диагностировать по изменениям зубца T (подъем или опускание). На более поздней стадии наблюдаются изменения сегмента ST, а при острой ишемии — изменения зубца Q.
Расшифровка ЭКГ у детей
В большинстве случаев расшифровка кардиограммы у детей несложна. Однако нормы и характер нарушений отличаются от взрослых. У детей, например, наблюдается более частое сердцебиение. Также различаются размеры зубцов, интервалов и сегментов.
Пример ЭКГ с расшифровкой
Заключение:
Синусовая нормосистолия. Нарушение реполяризации в переднеперегородочной области левого желудочка. Задне-нижний полублок. Электрическая ось сердца отклонена вправо.