Одной из актуальных проблем является головная боль после спинальной анестезии. Она возникает как осложнение после обезболивания. Незначительные (слабые) ноющие ощущения испытывают около 30% пациентов, которым проводили данную процедуру.
Сильная боль встречается редко, менее чем у 1% больных. Головные боли при спинномозговой анестезии имеют переменчивый характер и могут длиться от суток до 1-2 месяцев.
Схема проведения спинальной анестезии
Спинальная анестезия включает прокол твердой оболочки мозга специальной иглой. Пространство между мембраной и спинным мозгом заполнено жидкостью. При проколе мембраны жидкость выходит, что снижает давление в головном мозге. Это может привести к головным болям как побочному эффекту. Если прокол небольшой, отток жидкости минимален, и головная боль будет менее выраженной.
Для уменьшения риска головной боли в процессе спинальной анестезии начали использовать более тонкие иглы и разрабатывать иглы с заточкой, напоминающей карандаш. Однако в странах СНГ все еще применяют старые инструменты. Это связано с тем, что после спинальной анестезии осложнения не представляют угрозы для жизни. Поэтому вероятность возникновения головной боли не всегда останавливает использование таких методов.
Профилактические меры, предупреждающие появление головной боли, и подготовка пациента к спинальной анестезии
Перед операцией под наркозом в течение 7 часов запрещено есть и пить. Если у пациента есть съемные зубные протезы или контактные линзы, их нужно снять. Врач должен быть осведомлен о наличии постоянных глазных протезов. За 6 часов до процедуры нельзя курить, следует снять украшения и не использовать косметику. Верующим разрешается оставить нательный крест, если заменить цепочку на тесьму.
Соблюдение этих правил снижает риск осложнений. Анестезиологу необходимо сообщить о хронических заболеваниях, предыдущих операциях, травмах, аллергиях и лекарствах, которые принимались недавно. Эта информация поможет выбрать подходящий препарат и дозу. Полезны прогулки на свежем воздухе, полноценный сон накануне и спокойное восприятие ситуации. Это способствует мобилизации сил организма и успешному послеоперационному исходу.
Для профилактики головной боли после спинальной анестезии рекомендуется использовать современную спинальную иглу с небольшим диаметром и новыми способами заточки. После операции головная боль будет минимальной, если соблюдать постельный режим в горизонтальном положении (желательно без подушки) и пить много жидкости.
Ощущения пациента во время проведения и после процедуры
Спинальная анестезия длится около 15 минут и не вызывает острых ощущений. После ее завершения вводится обезболивающее. Возможны легкие колющие ощущения в ногах и общее «согревание» организма. Если после эпидуральной анестезии возникают кратковременные прострелы, необходимо сообщить об этом врачу, не меняя положения и не поворачивая голову в течение определенного времени. Чувствительность обычно восстанавливается через 2-5 часов.
Разница во времени восстановления зависит от типа обезболивания. После получения разрешения вставать с постели, лучше обратиться за помощью к медицинскому персоналу, так как возможны слабость и головокружение. Пить воду можно через час после операции, а при сильной жажде — через полчаса. Прием пищи разрешен (после согласования с лечащим врачом) ближе к вечеру.
Преимущества данного вида обезболивания:
- отсутствие риска потери крови;
- минимизация осложнений, связанных с тромбообразованием и тромбоэмболией легких;
- минимальное воздействие на жизненно важные органы (легкие, почки, сердце);
- отсутствие осложнений (рвота, слабость, тошнота и сильные боли) сразу после операции;
- возможность поддерживать контакт с пациентом во время спинномозговой анестезии;
- отсутствие строгих ограничений по приему воды и пищи после операции;
- по желанию пациента анестезиолог может ввести венозно допустимую дозу снотворного, что рекомендовано врачами.
Осложнения и побочные эффекты
Спинальная анестезия, в отличие от общей, оказывает минимальное воздействие на организм, что приводит к редким осложнениям. Основные факторы, влияющие на риск, — это степень заболевания, возраст пациента, общее состояние здоровья и наличие вредных привычек. Любое вмешательство, включая введение лекарств, переливание крови и анестезию, связано с определённым риском, который также зависит от индивидуальных особенностей организма.
Наиболее распространённые осложнения — это головная боль, возникающая не у всех пациентов, связанная с изменением артериального давления, временная задержка мочеиспускания, болевые ощущения в области инъекции и неврологические расстройства, такие как потеря чувствительности и мышечная слабость. Эти осложнения встречаются примерно в 1 случае из 5000. При соблюдении здорового образа жизни они обычно проходят со временем.
Лечение головной боли, возникшей вследствие спинальной анестезии
В данном случае не требуется терапия с использованием специальных медикаментов.
Если боль не проходит в течение суток, необходимо следовать конкретным рекомендациям.
Главное — соблюдать строгий постельный режим. Лучше лежать в горизонтальном положении. Рекомендуется обильное питье, допускается умеренное употребление чая и кофе. Иногда можно принимать таблетки для снятия головной боли: цитрамон, аскофен, кетанов, анальгин, парацетамол и ибупрофен.
Если улучшения не происходит, назначается эпидуральная кровяная заплатка, которую выполняет анестезиолог. Процедура заключается во введении крови из вены в область спины, где была проведена спинальная анестезия. Обычно достаточно одного сеанса. Кровь сворачивается и закупоривает отверстие мембраны, что приводит к уменьшению боли. В редких случаях может потребоваться повторная процедура, которая практически гарантирует 100%-й результат.
Опухоли головного мозга представляют серьезную угрозу для жизни. В большинстве случаев требуется операция для предотвращения их роста и разрушения мозговых тканей. После удаления опухоли возможны неприятные последствия, но правильная реабилитация, сосредоточенная на здоровье пациента, может помочь избежать многих из них.
https://youtube.com/watch?v=HPixX_QHQnM
Виды опухолей
Все новообразования головного мозга классифицируются по различным признакам. Основное деление включает доброкачественные и злокачественные опухоли. Доброкачественные опухоли не представляют серьезной угрозы: они растут медленно, не затрагивают близлежащие ткани и не дают рецидивов или метастазов. В редких случаях они могут перерождаться в злокачественные. Злокачественные опухоли, или рак, отличаются агрессивным поведением: они быстро распространяются, активно разрастаются и часто дают рецидивы или метастазы.
Опухоли могут быть первичными, когда новообразование возникает впервые из мозговых тканей, или вторичными, когда они развиваются в результате метастазирования основного образования на другие структуры, включая спинной мозг.
Злокачественные опухоли требуют особого внимания из-за своей опасности и необходимости медицинского вмешательства. Некоторые из них трудно поддаются лечению, что создает сложности для пациентов и врачей. Эти новообразования классифицируются по характерным признакам.
Наиболее распространенные злокачественные опухоли:
- Глиома — развивается из клеток нервной ткани, является самым распространенным типом опухолей.
- Астроцитома — образуется из вспомогательных клеток мозга, относится к глиальным опухолям.
- Глиобластома — крайне агрессивная опухоль из категории глиом, быстро распространяется и нарушает функционирование мозга.
- Пинеобластома — возникает в шишковидной железе, относится к астроцитомам.
- Эпендимома — развивается из мембранных тканей желудочков, часто метастазирует в спинной мозг и может врастать в основные структуры мозга.
- Менингиома — оболочечное новообразование, локализуется в твердой оболочке мозга.
- Олигодендроглиома — образуется из вспомогательных клеток нервной ткани, частично связана с астроцитомой.
- Гемангиома — образуется из поврежденных сосудов и может разрастаться в мозг.
Существуют и другие типы опухолей, например, эмбриональные, которые развиваются исключительно у детей в период внутриутробного развития и могут быть очень опасными. Удаление таких опухолей часто представляет собой сложную задачу, но они встречаются редко.
Иногда злокачественные опухоли замедляют свое развитие, прекращая наносить вред организму.
Также врачи выделяют глиозные новообразования, представляющие собой рубцы, образованные в результате различных патологий. Часто встречаются кисты — полости с различным наполнением внутри тканей. Похожие поражения мозга могут возникать при образовании внутримозговых и субдуральных гематом, что чаще всего связано с травмами или аневризмами сосудов.
Диагностика
Перед операцией пациенту назначают обследование, которое предоставляет полную информацию о новообразовании. Это обследование критически важно, так как результаты влияют на выбор типа операции и позволяют врачу составить прогноз, указав возможные риски. Опухоли часто обнаруживаются на поздних стадиях, что негативно сказывается на прогнозе.
Обследование начинается с осмотра пациента группой врачей, в которую входят терапевт, невролог, онколог, хирург и офтальмолог. Они проводят беседу с пациентом, оценивают его состояние и дают рекомендации по дальнейшему лечению. Затем берут анализы крови и мочи, проводят исследование на онкомаркеры, делают рентген черепа, а также КТ и МРТ мозга. Обычно это обследование не ограничивается перечисленными методами.
Дополнительные обследования включают:
- ПЭТ КТ — показывает наличие патологий с введением радиоактивного индикатора;
- допплерометрия — отображает состояние сосудов и кровоток в мозге;
- УЗИ мозга — определяет смещения срединных структур;
- контрастная ангиография с ЭЭГ — проверяет функционирование участков мозга и наличие патологий;
- сцинтиграфия — исследует состояние мозговых структур и их работоспособность;
- биопсия — забор мозговой ткани для микроскопического исследования с помощью хирургии;
- вентрикулоскопия — изучает состояние желудочков мозга с использованием эндоскопов.
После операции по удалению опухоли головного мозга некоторые методы диагностики будут применяться повторно с рекомендованной врачом периодичностью. Это необходимо для мониторинга состояния пациента и своевременного выявления рецидивов или осложнений.
Хирургические операции
Самым распространенным методом удаления опухолей является хирургическая операция. Она включает создание отверстия в черепе для извлечения новообразования. Обычно требуется трепанация значительного размера, что облегчает доступ к пораженному участку, но увеличивает общий риск. Нейрохирургические операции проводятся только в тех случаях, когда опухоль не начала распространяться на близлежащие ткани.
Удаление может быть полным или частичным. Иногда операцию делят на два этапа, так как она может длиться несколько часов. В редких случаях, когда хирургия нецелесообразна, пациенту могут назначить операцию для облегчения состояния.
Нейрохирургические операции имеют противопоказания, которые должны учитываться врачами. Игнорирование этих факторов может привести к инвалидности или летальному исходу.
Противопоказания:
- яркая декомпенсация отдельных органов;
- распространение новообразования на несколько тканей;
- метастазы в мозге;
- физическое истощение пациента.
Проведение таких операций связано с серьезным риском. Даже при высоком опыте врача и успешном исходе существует вероятность осложнений, которые могут проявиться спустя месяцы.
Возможные осложнения:
- повреждение мозговых тканей и сосудов;
- инфекционные осложнения;
- отек мозга;
- метастазы или рецидивы.
Отдельно стоит отметить эндоскопию. Ее отличие от стандартных операций заключается в использовании специальных инструментов, которые не требуют больших разрезов в черепе. Эндоскопически часто удаляют кисту или гематому. Для проведения операции может использоваться нос, что позволяет вводить инструменты трансназально.
Риск осложнений после эндоскопических операций значительно ниже, так как вероятность повреждения важных структур мозга минимизирована.
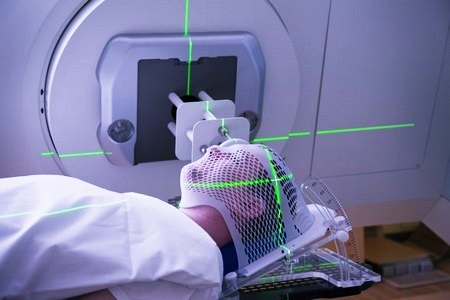
Лучевая терапия
Пациентам могут назначать лучевые операции на головном мозге при любых опухолях, если их удаление классическим методом невозможно. Это может происходить из-за сопутствующих заболеваний или необычного расположения новообразования, когда доступ к нему затруднен.
Лучевая терапия также может применяться как дополнительная мера после нейрохирургии для снижения риска рецидива. Она помогает уничтожить оставшиеся элементы опухоли, которые не были удалены во время операции.
Суть лучевой терапии заключается в воздействии радиации на опухолевые клетки, которые более чувствительны к ней, чем нормальные. Метод считается относительно безопасным для пациента. Во время процедуры облучается именно та область мозга, где находится новообразование. Доза радиации подбирается индивидуально, а продолжительность процедуры может составлять до нескольких десятков минут в зависимости от особенностей опухоли. Однако даже при правильном выборе условий воздействия существует риск осложнений.
Возможные последствия:
- внутримозговое кровотечение;
- ожоги кожи;
- образование язв, покраснение или пигментация кожи;
- зуд в области облучения;
- частичное выпадение волос;
- токсическое отравление организма.
Радиохирургия — это подвид лучевой терапии, включающий два метода: гамма-нож и кибер-нож. Гамма-нож использует высокочастотное облучение опухоли кобальтом с помощью одного направленного луча, что приводит к быстрой разрушению новообразования и прекращению его кровоснабжения. Процедура проходит в один этап и может длиться несколько часов. Кибер-нож использует специальный ускоритель, который облучает опухоль с нескольких направлений. Оба метода имеют низкий риск осложнений.
Химиотерапия
Лечение опухолей с помощью химиотерапии относится к системным методам. Это связано с тем, что лекарственные препараты воздействуют на весь организм, что может негативно сказаться на здоровье. Врачи назначают препараты алкилирующей группы, антибиотики, синтетики, антиметаболиты и другие лекарства. Обычно выписывают один препарат или составляют план терапии с поочередным использованием нескольких. Препараты могут вводиться внутривенно или приниматься в виде таблеток. Реже назначается ликворный шунт.
Курс химиотерапии состоит из нескольких циклов, между которыми делают перерывы для восстановления организма. В это время врачи оценивают эффективность лечения и принимают решение о его продолжении или изменении. Удаление опухоли головного мозга с помощью химиотерапии часто дополняется лучевым методом, что повышает общую результативность лечения. Однако, как и другие методы, химиотерапия может вызывать осложнения.
Распространенные последствия:
- сокращение количества здоровых кровеносных клеток;
- вред костному мозгу;
- нарушения работы нервной системы;
- сбои в сердечно-сосудистой системе и легких;
- дисфункция пищеварительной системы;
- бесплодие или снижение вероятности зачатия;
- повышенная уязвимость к инфекциям;
- грибковые заболевания;
- полное облысение;
- пигментация кожи;
- значительное похудение;
- развитие других опухолей.
Эффективность лечения зависит от правильного подбора лекарств. Поэтому на этапе диагностики важно изучить опухолевые ткани и проверить их реакцию на различные препараты.
При химиотерапии пациент должен находиться под наблюдением родственников, так как ему может понадобиться помощь при ухудшении состояния или возникновении осложнений.
Реабилитация
После операции по удалению опухоли головного мозга у пациента может возникнуть головная боль, нарушения речи и мыслительных процессов. У некоторых наблюдаются изменения личности и эмоциональные расстройства. Иногда больной теряет способность двигаться из-за судорог, потери координации и нестабильности походки, что может сопровождаться частичным парезом, если поврежден мозжечок. Также существует риск развития менингита, эпилепсии или инсульта. Если полное восстановление невозможно, пациенту присваивается инвалидность.
Реабилитация — ключевой этап для человека, перенесшего операцию. Главная цель — восстановление утраченных функций организма. Для этого необходимо заново обучиться основным навыкам, нормализовать работу органов и вернуть самостоятельность. Врачи разрабатывают индивидуальную программу реабилитации с краткосрочными и долгосрочными задачами, при этом пациент находится под наблюдением группы специалистов. После выписки родственники могут ухаживать за больным, но потребуется помощь врача для поддержки в восстановлении. Если операцию перенес ребенок, ему нужен усиленный уход.
Регулярные послеоперационные обследования крайне важны. Они помогают корректировать план реабилитации и своевременно выявлять возможные метастазы или рецидивы. Обычно восстановление в домашних условиях занимает около 4 месяцев, после чего человек может вернуться к полноценной жизни, требуя лишь периодических проверок у врача.
На период реабилитации важно:
- соблюдать легкую и полезную диету;
- полностью отказаться от алкоголя и курения;
- избегать авиаперелетов и чрезмерной физической активности, включая легкий бег;
- исключить длительное пребывание на солнце и посещение бани.
Врач может дать дополнительные рекомендации, которые необходимо выполнять. Часто назначаются физиотерапия с магнитным воздействием или лазером, массаж и лечебная физкультура. С последней следует быть осторожным, нагружая себя умеренно и избегая резких движений.
Последствия операции на головном мозге при удалении опухоли могут быть неприятными, но при правильных действиях врачей риск осложнений минимален. От пациента требуется регулярное обследование и активное участие в реабилитации.
https://youtube.com/watch?v=qTmUvOVXezg