Дилатация левого предсердия — это патологическое расширение его стенки, которое может вызвать серьезные осложнения. Этот процесс может быть вызван как физиологическими (врожденными), так и патологическими (приобретенными) факторами. Расширение стенки левого предсердия нарушает работу сердца, однако на ранних стадиях заболевание может протекать бессимптомно.
Основные признаки патологии
На ранней стадии заболевание не проявляется симптомами. Его можно диагностировать только при профилактическом обследовании у кардиолога. На поздней стадии болезнь проявляется признаками, схожими с сердечной недостаточностью.
Симптомы дилатации левого предсердия:
- Отеки.
- Высокая утомляемость.
- Нарушение сердечного ритма.
- Боль в сердце.
- Чрезмерная бледность кожи.
- Одышка.
Важно: Признаки заболевания могут возникать после физической нагрузки. В этом случае они временные, но также могут быть связаны с расширением стенки левого предсердия.
Умеренная дилатация часто наблюдается у высоких спортсменов, так как их организм постоянно подвергается физическим нагрузкам. Небольшое расширение в таких случаях считается нормальным.
Причины возникновения
Дилатация левого предсердия возникает по нескольким причинам:
- постоянные перегрузки организма;
- неумеренное питание;
- злоупотребление алкоголем;
- мерцательная аритмия и другие виды аритмий;
- рубцовые изменения сердца;
- сужение клапана.
Расширение стенки левого предсердия часто связано с сужением клапана, что затрудняет кровоток. Кровь, обогащённая кислородом, плохо проходит в аорту, что приводит к перегрузке сердца. В результате развивается дилатация, которая со временем прогрессирует.
Расширение стенки обоих предсердий чаще всего обусловлено:
- Сахарным диабетом.
- Другими заболеваниями сердца.
- Аутоиммунными патологиями.
- Нарушениями в работе эндокринной системы.
Дилатация правых отделов сердца, то есть правого предсердия и желудочка, может возникнуть на фоне заболеваний легких, таких как бронхиальная астма и легочная недостаточность.
Внимание! Если причиной патологии является злоупотребление алкоголем, необходимо полностью отказаться от спиртных напитков во время медикаментозного лечения.
Диагностика заболевания
Существует несколько методов для ранней диагностики патологии. Если болезнь запущена, диагноз «дилатация (расширение) левого предсердия» может быть поставлен на основе симптомов. Для подтверждения диагноза необходимо провести дополнительные обследования:
- УЗИ сердца;
- ЭКГ (электрокардиограмма);
- Сцинтиграфия.
Ультразвуковое исследование сердца позволяет выявить расширение стенки и установить причины патологии, такие как инфаркт или ишемическая болезнь. УЗИ считается наиболее точным методом, и полученных данных достаточно для постановки диагноза.
Важно: ЭКГ используется редко, только как дополнительный метод, так как ее данных недостаточно.
Сцинтиграфия — это исследование с введением радиоактивных ионов в организм. Врачи анализируют результаты, основываясь на исходящем излучении. Обследование имеет противопоказания и проводится только с разрешения кардиолога.
Методы терапии
Существует несколько способов лечения дилатации (расширения) левого предсердия:
- Медикаментозная терапия.
- Оперативное вмешательство.
- Лечение основного заболевания.
Если дилатация возникла на фоне другой патологии, терапия должна быть направлена на устранение основного заболевания. Лечение проходит под контролем нескольких специалистов, и пациент должен находиться под наблюдением кардиолога, который следит за изменениями стенки левого предсердия.
При дилатации, вызванной рубцовыми изменениями на сердце, важно внимательно следить за состоянием пациента и контролировать процесс рубцевания ткани. Медикаменты в этом случае помогают снизить интенсивность процесса.
Оперативное вмешательство чаще всего требуется при расширении правых полостей и камер сердца (желудочка и предсердия). Операцию проводят при наличии показаний, особенно если болезнь сопровождается острыми симптомами, что может потребовать трансплантации сердца.
Дилатация не всегда требует лечения; в некоторых случаях достаточно наблюдения за пациентом и контроля за процессом расширения стенки предсердия. Решение о необходимости медикаментозной или иной терапии принимает врач-кардиолог. Лечение может быть направлено на снижение нагрузок и улучшение самочувствия пациента.
Источник: SosudInfo.com
Общие данные
Это частный случай кардиомиопатии, чаще всего приобретенного характера. Он обусловлен различными состояниями сердечно-сосудистой системы, реже — эндокринными или неврогенными. Полное восстановление невозможно. Лечение направлено на предотвращение прогрессирования, стабилизацию состояния и продление жизни.
Дилатация левого предсердия не является самостоятельным процессом и не считается отдельной нозологической единицей.
Механизм развития
Дилатация левого предсердия (ЛП) не является самостоятельным процессом и не считается нозологической единицей. Как же возникает это состояние?
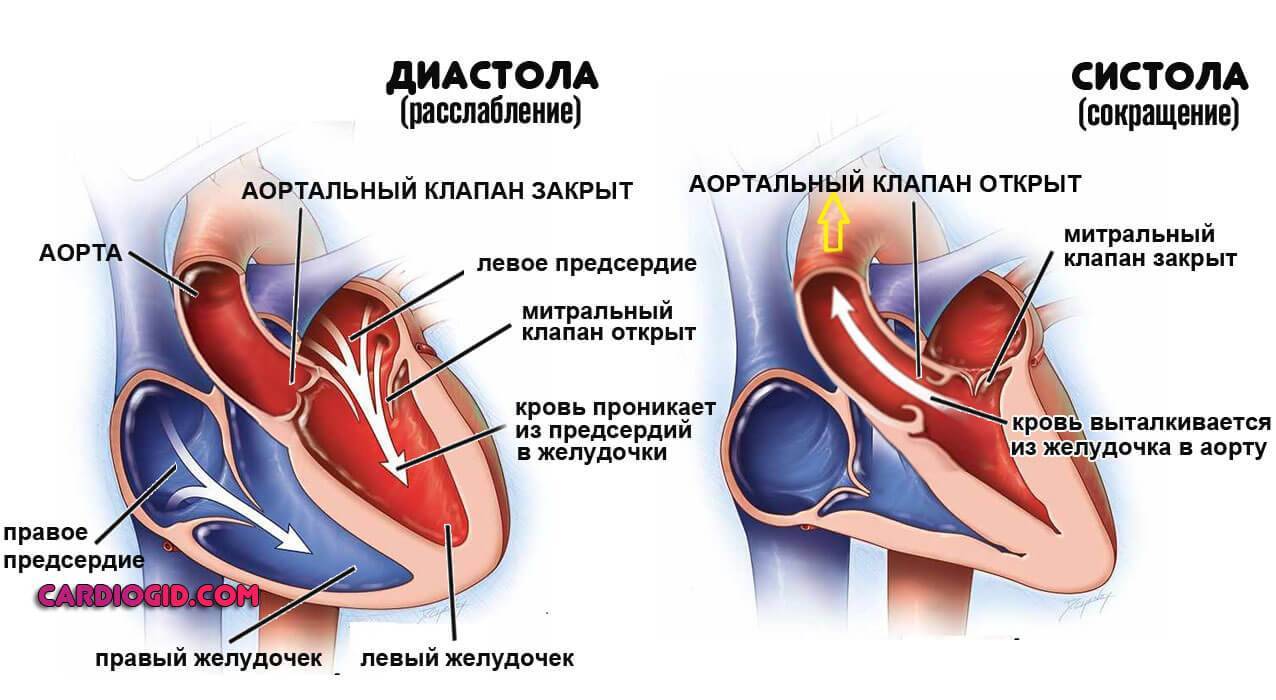
В норме сердечные структуры функционируют как единый насос, обеспечивая выброс крови благодаря синхронному сокращению всех камер сердца. Жидкая соединительная ткань движется в одном направлении — из предсердий в желудочки, без обратного тока.
Однако из-за врожденных генетических дефектов, приобретенного склероза активных тканей (замещения пораженных участков рубцами), длительного воспаления и других факторов, кровь может задерживаться в левом предсердии дольше, чем необходимо. Также может наблюдаться регургитация — заброс крови из желудочка обратно в предсердие.
Со временем это приводит к растяжению камеры и нарушению нормальных размеров органа. В результате снижается выброс крови в большой круг кровообращения, ухудшается общая и локальная гемодинамика.
Ткани и системы, находящиеся вдали от сердца, страдают от дефицита кислорода и питательных веществ, что может привести к развитию пороков органов и функциональной недостаточности.
Классифиация: степени и формы
Дилатация предсердий делится на два типа:
- Тоногенная. Возникает из-за высокого давления и большого объема жидкости в камере. Чаще всего сопровождается гипертрофией миокарда.
- Миогенная. Этот тип изменений связан с различными заболеваниями сердца и приводит к ослаблению сократительной функции миокарда. Изменения в полостях имеют необратимый характер.
Чаще всего увеличивается только одна сердечная камера. Это состояние опасно, так как повышает риск аритмии и хронической сердечной недостаточности.
Расширение левого предсердия классифицируется по причинам:
- Врожденная форма. Она составляет 35-40% от общего числа случаев. Патологии диагностируются на поздних стадиях, так как маленькие пациенты не могут четко выразить свои жалобы, а родители часто не обращают внимания на симптомы. Это ухудшает перспективы лечения.
- Приобретенная форма. Обусловлена течением различных заболеваний. Внимательный пациент может связать перенесенные состояния с развитием симптомов дилатации, которые становятся заметными со второй стадии.
Также классификация основывается на степени патологических изменений, выделяют 3 или 4 этапа развития болезни:
-
Легкая степень. Возникает из-за генетических факторов, внутриутробных пороков или приобретенных состояний. Клиническая картина отсутствует, что затрудняет диагностику. Начальные изменения можно выявить с помощью эхокардиографии. Определение первопричины требует участия кардиолога и комплекса исследований.
-
Умеренная дилатация. На этом этапе процесс диагностируется чаще. Характерны одышка, боли в груди и аритмии — общие признаки сердечно-сосудистых заболеваний. Ранняя диагностика возможна, что является положительным моментом. Полное излечение маловероятно, но при правильной терапии состояние можно контролировать.
-
Выраженная дилатация левого предсердия. В некоторых классификациях это считается крайней степенью. Яркая клиническая картина сопровождается значительным снижением физической активности и трудоспособности. Наблюдаются серьезные органические изменения, затрагивающие не только сердце, но и другие системы. Перспективы излечения минимальны, продолжительность жизни на фоне терапии редко превышает 3-4 года.
-
Терминальная фаза. Эта стадия наступает быстро при отсутствии лечения, обычно в течение 4-8 лет, но может быть и меньше. Зависит от характера заболевания, вызвавшего дилатацию. Паллиативная помощь направлена на обеспечение минимально возможного уровня комфорта.
Эти классификации важны для разработки тактики диагностики и дальнейшего лечения.
Причины
Факторы всегда патологические. Некоторые из них возникают из-за действий самого пациента.
Симптомы и клинические проявления
Симптомы дилатации предсердий не проявляются при умеренном расширении. Ретроспективный анализ показывает легкую тахикардию при ходьбе, волнении или физической активности. Клинические признаки дилатации проявляются общими симптомами сердечной недостаточности. Специфические жалобы пациентов или характерные нарушения при осмотре выявить невозможно.
Врач должен заподозрить дилатацию предсердий при наличии аритмии и в ходе комплексного обследования. Важно обращать внимание на:
- одышку при движении или разговоре;
- аритмию сердечных сокращений при аускультации;
- отечность стоп и голеней.
Пациенты могут жаловаться на:
- неясную слабость и сонливость;
- быструю утомляемость;
- снижение работоспособности.
Диагностика
Обследование пациентов проводится под контролем кардиолога и, при необходимости, других специалистов.
Примерный перечень мероприятий:
- Устный опрос и сбор анамнестических данных для выявления факторов, влияющих на состояние.
- Измерение артериального давления (возможны как повышение, так и понижение) и частоты сердечных сокращений (часто наблюдается тахикардия, иногда с аритмиями).
- Суточное мониторирование артериального давления для ранней диагностики.
- Электрокардиография для оценки отклонений в работе сердца.
- Эхокардиография — основная методика, позволяющая выявить органические дефекты, определить их степень и прогнозировать осложнения.
- МРТ при подозрении на опухолевый процесс в области сердца.
Нагрузочные тесты не проводятся из-за риска остановки сердца и внезапной смерти.
Особенности лечения
Умеренную дилатацию можно вылечить. После устранения причин, вызвавших патологию, объем предсердия возвращается в норму, и состояние пациента нормализуется.
Если установить причину не удается, а жалоб и симптомов сердечной недостаточности или других заболеваний (например, артериальной гипертензии) нет, пациента ставят на учет, и кардиолог наблюдает за развитием дилатации.
При наличии симптомов сердечной недостаточности и нарушений ритма назначают лекарственную терапию. Цель лечения — минимизировать проявления сердечно-сосудистых заболеваний, гипертензии и нарушений ритма, а также снизить риск осложнений.
В зависимости от основной патологии, на фоне которой развивается дилатация, назначают следующие группы препаратов:
- Противоаритмические средства (празозин, метопролол, аденозин).
- Сердечные гликозиды (дигоксин, коргликон).
- Антиишемические средства (сустак).
- Антикоагулянты (курантил, плавикс).
- Гипотензивные препараты (эналаприл, каптоприл, лозартан).
- Мочегонные диуретики (гипотиазид, индапамид).
- Таблетки метопролол в дозировке 50 и 100 мг.
Дилатация левого предсердия корректируется хирургически (установкой кардиостимулятора или пересадкой сердца), если лекарственная терапия неэффективна.
Лечение всегда сопровождается диетой:
- Исключите жирную, острую, соленую и жареную пищу.
- Сбалансируйте суточное количество соли и жидкости.
Чем опасна патология?
Состояние угрожает развитием осложнений, среди которых:
- Воспаление миокарда. Возникает из-за застоя крови и нарушения питания сердечной мышцы.
- Фибрилляция предсердий и желудочков. Характеризуется выраженной аритмией и нарушением работы сердца. Одновременное течение этих процессов увеличивает риск летального исхода.
-
Образование тромбов и закупорка крупных сосудов. Это типичное последствие дилатации, так как застой крови способствует ее сгущению.
-
Застойная сердечная недостаточность. Это дисфункция сердца различной степени тяжести, с разнообразными клиническими проявлениями и прогнозами.
-
Инфаркт. Острое нарушение питания сердечных структур приводит к некрозу тканей и замещению миоцитов грубыми рубцами. Чем больше мертвой ткани, тем хуже функционирует сердце.
-
Пароксизмальная аритмия, обычно в виде тахикардии (ускорение сердечной деятельности).
-
Митральная недостаточность. Может привести к регургитации (обратному току крови из желудочков в предсердия), нарушению функции сердца и снижению гемодинамики. Летальный исход становится вопросом времени.
-
Кардиогенный шок. Острое состояние, требующее срочной помощи, но шансы на выживание минимальны. Даже в случае успешного лечения, смерть может наступить в течение нескольких лет. Исключения крайне редки.
- Остановка сердца.
Предотвращение осложнений — важная задача лечения на любой стадии, особенно на раннем этапе.
Прогноз
На раннем этапе и при умеренной дилатации левого предсердия прогноз обычно благоприятен. Пациент может долгое время, даже десятилетия, не подозревать о наличии проблемы.
Выживаемость через 10 лет составляет не более 25%, в редких случаях немного выше, что скорее является погрешностью. Без лечения этот показатель еще ниже.
Общий прогноз неблагоприятен. Как только появляются симптомы сердечной недостаточности, восстановление становится маловероятным.
Профилактика
Профилактика дилатации предсердий включает меры, направленные на предотвращение заболеваний сердечно-сосудистой и дыхательной систем. К ним относятся: рациональное питание, отказ от злоупотребления алкоголем и курения, соблюдение режима труда и отдыха, а также регулярные умеренные физические нагрузки.
Источники: cardiogid.com, cardiograf.com, okardio.com, sosudinfo.ru, neboleem.net
Последнее обновление: 18 февраля 2020 года
Источник: sosudy.info
Формы заболевания
Расширение левого предсердия классифицируется по типу его происхождения:
- Врожденная форма. Она составляет 35-40% всех случаев. Патология часто диагностируется на поздних стадиях, так как маленькие пациенты не могут четко выразить свои жалобы, а родители могут неправильно интерпретировать симптомы из-за невнимательности или недостатка опыта. Это ухудшает перспективы лечения.
- Приобретенная форма. Она возникает в результате течения различных заболеваний. Внимательный пациент может заметить связь между перенесенными состояниями и развитием симптомов дилатации, которые становятся выраженными со второй стадии.
Степени дилатации
Другое основание для классификации — степень патологических отклонений. Выделяют 3 или 4 этапа развития болезни.
-
- Легкая степень. Формируется в результате генетических факторов, внутриутробных пороков или приобретенных состояний.
Характеризуется отсутствием клинической картины, что затрудняет диагностику. Начальную деформацию можно выявить с помощью эхокардиографии, что не требует высокой квалификации.
Определение первопричины выполняет кардиолог с помощью комплекса мероприятий.
-
- Умеренная дилатация. На этом этапе болезнь диагностируется чаще.
Типичны одышка, боли в груди и аритмии — общие признаки нарушений работы сердца и сосудов. Однако шансы на раннюю диагностику высоки, что обнадеживает пациента.
Перспективы полного излечения неясны, но при грамотной терапии пациент может контролировать состояние.
-
- Выраженная дилатация левого предсердия. В некоторых классификациях это считается крайней степенью.
Характеризуется яркой клинической картиной, значительным снижением физической активности и невозможностью выполнять бытовые обязанности.
Органические дефекты выражены, изменения затрагивают не только сердце, но и другие системы.
Перспективы излечения минимальны, а продолжительность жизни на фоне терапии редко превышает 3-4 года.
-
- Терминальная фаза. Эта стадия наступает быстро при отсутствии лечения, срок составляет 4-8 лет, иногда меньше, в зависимости от характера патологического процесса. Паллиативная помощь направлена на обеспечение приемлемого уровня самочувствия.
Указанные классификации важны для разработки тактики диагностики и дальнейшей терапии.
Чрезмерные физические нагрузки
Это приводит к формированию так называемого сердца спортсмена, которое характеризуется дилатацией нескольких камер и увеличением массы сердечной мышцы.
Такое состояние может наблюдаться как у профессиональных спортсменов, так и у любителей активного отдыха. В целом, это считается нормальным адаптивным процессом. Тело приспосабливается к изменениям.
Однако часто возникает грубая асимметрия, когда режим физической активности подобран неправильно. Неадекватные нагрузки могут привести к дисфункции сердца.
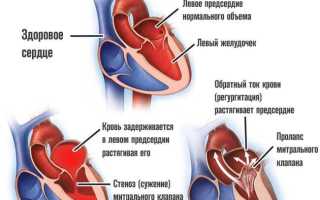
Любые патологии митрального клапана
Обратный заброс крови (регургитация митрального клапана) обычно связан с врожденными пороками развития, такими как пролапс или стеноз. Реже это состояние возникает вторично, в результате воспалительных заболеваний, ревматизма или других патологий, приводящих к значительной деструкции тканей, как, например, при инфаркте.
Отягощенная наследственность
Предрасположенность к кардиальным патологиям передается по наследству. Чем больше родственников с заболеваниями сердечно-сосудистой системы в истории, тем выше вероятность развития таких заболеваний. Однако никто не может гарантировать, что патология возникнет.
Нарушения перинатального развития, генетические синдромы
Образование кардиальных структур происходит на ранних этапах развития. Вторичные нарушения чаще всего проявляются генерализованными проблемами в работе различных органов и систем.
Восстановление в таких случаях представляет значительные трудности, а в некоторых ситуациях может быть вовсе невозможным.
Артериальная гипертензия
Повышенная нагрузка на сердце и сосуды приводит к снижению эластичности тканей и серьезным органическим дефектам.
Классические анатомические изменения в кардиальных структурах включают гипертрофию левого желудочка (увеличение мышечного слоя без повышения его активности) и дилатацию соответствующего предсердия.
Профилактика таких последствий зависит от раннего лечения основного заболевания с использованием антигипертензивных препаратов и защитных средств.
Неопластические процессы в кардиальных структурах
Это редкое, но возможное явление. Чаще опухоли в данной области оказываются доброкачественными, хотя это утверждение условно. Наблюдается компрессия и снижение интенсивности работы сердечных структур. Расширение камеры левого предсердия является относительно поздним осложнением.
Длительно текущие опасные формы аритмии
От фибрилляции до предсердной экстрасистолии. Развитие патологического процесса связано не с нарушением частоты сокращений, а с органическими дефектами тканей.
Сужение аорты
Возможны как врожденные, так и приобретенные формы отклонения.
Состояние характеризуется недостаточным выбросом крови в главную артерию, что приводит к застою в желудочке.
На запущенной стадии количество жидкой соединительной ткани увеличивается, что давит на клапан предсердия. В результате кровь затекает обратно в предыдущую камеру, растягивая и увеличивая ее объем.
Это цепной процесс, который необходимо остановить на ранней стадии.
Воспалительные патологии сердца
Обычно поражается миокард, реже другие структуры. Заболевания имеют инфекционное или аутоиммунное происхождение. Оба варианта опасны и требуют стационарного лечения.
К ним добавляются контролируемые факторы: курение, употребление алкоголя, кофе, хронический стресс, наркомания и неправильное лечение некоторыми препаратами.
Причины дилатации левого предсердия можно устранить с помощью превентивных мер: лечение основного заболевания и отказ от вредных привычек являются приоритетными.
Иногда наблюдается парадоксальное явление: патологический процесс начинается по определенной причине и усугубляет сам себя.
Симптомы
Примерный перечень признаков включает:
- Общая слабость и снижение работоспособности, что затрудняет выполнение домашних обязанностей.
- Одышка, возникающая сначала при физической нагрузке, а затем и в покое. Это негативно сказывается на качестве жизни и продуктивности.
- Отечность нижних конечностей, связанная с нарушением функции почек. Увеличивается объем циркулирующей крови, и жидкость плохо выводится из организма. Интенсивность отеков зависит от стадии заболевания.
- Аритмии, проявляющиеся как учащенное сердцебиение, пропуски ударов и трепетание в груди, создающее ощущение близкой остановки сердца.
- Бледность кожи.
- Цианоз носогубного треугольника, который всегда присутствует, но не указывает на степень заболевания.
На первой и второй стадиях генерализованные нарушения отсутствуют, поэтому симптомы могут быть незначительными или вовсе отсутствовать. Умеренная фаза позволяет распознать состояние.
Пациент оказывается в сложной ситуации: даже на второй стадии физическая нагрузка может привести к остановке сердца.
Признаки дилатации недостаточно специфичны и проявляются через симптомы со стороны сердечной мышцы, нервной системы и выделительной системы.
Лечение
Терапия смешанная. На ранней стадии применяются консервативные методы, а на запущенной — комбинация оперативного вмешательства и медикаментов.
Назначаются следующие медикаменты:
- Антиаритмические: например, Амиодарон, который считается наиболее безопасным. Используются для восстановления нормальной частоты сердечных сокращений.
- Противогипертензивные: при повышенном артериальном давлении подходят Энап, Дилтиазем, Периндоприл. Возможны различные комбинации.
- Диуретики: для нормализации выведения жидкости из организма.
- Сердечные гликозиды: стабилизируют сократительную способность миокарда.
- Противотромбические препараты: различного действия.
Оперативное вмешательство направлено на устранение первопричины или установку кардиостимулятора при выраженной аритмии. Возможно иссечение патологически измененных тканей при опухолевом поражении. Конкретные методики определяет специалист в зависимости от основного заболевания.
В крайних случаях, при значительных изменениях сердца, может потребоваться трансплантация. Это сложная процедура, так как найти донорский орган в России крайне трудно, а операция требует высокой квалификации, которой обладают лишь единицы.
В процессе лечения и восстановительного периода, который длится всю жизнь, необходимо минимизировать потребление соли (6-7 граммов в день), отказаться от курения и алкоголя, а также нормализовать физическую активность (например, прогулки в хорошую погоду).
В заключение
Дилатация камеры левого предсердия (ДЛП) — это расширение этой части сердца. Она сопровождается нарушениями в кардиальных структурах и других системах организма. Перспективы лечения благоприятны только на 1-2 стадиях заболевания. На более поздних стадиях ситуация значительно ухудшается. Запускать заболевание нельзя.
Источник: CardioGid.com
Дилатация левого предсердия: что это такое, причины появления, виды, степени, диагностика и лечение
Одно из опасных заболеваний в кардиологии — дилатация левого предсердия, которая означает увеличение размеров этой камеры сердца. Полное восстановление здоровья возможно только на начальных стадиях заболевания. Игнорирование диагностики и лечения может привести к серьезным последствиям.
Дилатация левого предсердия: что это такое
Дилатация левого предсердия — это расширение стенок сердечной мышцы, вызванное повышенными нагрузками. Это происходит, когда объем крови, поступающей в орган, превышает допустимые нормы. Патология левого предсердия встречается значительно чаще, чем правого.
Дилатация является опасным симптомом, способным привести к сердечным заболеваниям. На ранних стадиях она может протекать практически бессимптомно.
[attention type=yellow]
Важно обратиться к врачу-кардиологу сразу после ухудшения самочувствия и пройти необходимые исследования.
[/attention]
Чем быстрее будет установлен диагноз и начато лечение, тем выше вероятность избежать необратимых последствий.
Виды
Дилатация левого предсердия (ЛП) бывает двух видов:
-
Тоногенная. Возникает из-за избытка крови в сердце. В этом случае стенка камеры не меняется, но давление в ней постепенно увеличивается. Размеры сердца остаются практически неизменными, застоя жидкости не происходит.
-
Миогенная. Причиной является изменение сердечной мышцы, что приводит к снижению способности миокарда к сокращению. Тонус органа уменьшается, мышечные волокна удлиняются и растягиваются.
Оба типа дилатации свидетельствуют о серьезных нарушениях в работе организма. Если не начать лечение, состояние пациента будет ухудшаться, что увеличивает риск опасных для жизни осложнений.
Степени
Дилатация полости левого предсердия, как и любое заболевание, классифицируется по степеням: 1, 2, 3 и 4.
-
Первая степень – самая легкая. При своевременной диагностике и лечении возможно практически полное выздоровление. Патология выявляется только с помощью ЭХО сердца, и человек не ощущает никаких симптомов.
-
Вторая степень – умеренная дилатация. На этой стадии появляются первичные симптомы: одышка, учащенное дыхание и боли в грудной клетке. Полное излечение невозможно, но при соблюдении лечения и контроле врача-кардиолога пациент может жить с этим заболеванием.
-
Третья степень – выраженная патология. На этом этапе пациент уже не может выполнять привычные физические нагрузки. Мышечный орган значительно изношен, и полное излечение исключено.
-
Четвертая степень – терминальная фаза. Жизнь пациента под угрозой, и лечение направлено на улучшение качества жизни. Прогноз неблагоприятный: срок жизни с крайней степенью дилатации не превышает 3-4 лет.
Патология развивается быстро. Осложнения от 1 до 4 степени могут возникнуть уже через 4-8 лет при отсутствии терапии, назначенной врачом-кардиологом. Время прогрессирования зависит от индивидуальных особенностей организма.
Внимание!
Важно прислушиваться к своему организму. При первых симптомах недомогания следует обратиться в поликлинику. Хотя полностью избавиться от болезни не удастся, можно увеличить продолжительность жизни и улучшить самочувствие.
Симптомы
Дилатация левого предсердия — заболевание, при котором откладывать визит к врачу нельзя. Обратите внимание на следующие признаки ухудшения самочувствия:
- общая слабость, тяжесть и вялость в конечностях;
- снижение выносливости и работоспособности, затруднения в выполнении привычных задач;
- одышка, сначала после физической активности, затем и в покое;
- отеки ног и рук;
- учащение пульса в состоянии покоя;
- побледнение кожи и выраженный носогубный треугольник.
Опасность заболевания заключается в том, что на первой и второй стадиях оно может протекать бессимптомно. Одышка или учащение пульса могут возникать после привычной физической нагрузки, но человек может не обратить на это внимания. В это время патология прогрессирует, и жизнь пациента оказывается под угрозой.
Причины
Причины растяжения стенок левого предсердия включают:
- чрезмерные физические нагрузки, особенно у спортсменов, стремящихся увеличить мышечную массу;
- неправильное функционирование митрального клапана, что приводит к обратному забросу крови;
- наследственность: риск увеличивается, если в семье есть люди с сердечными заболеваниями;
- анатомические изменения кардиальных структур, например, артериальная гипертензия;
- доброкачественные или злокачественные опухоли;
- недостаточный выброс крови в главную артерию сердца, что вызывает застой в желудочках.
Также растяжение может быть вызвано врожденными патологиями сердечно-сосудистой системы. Оно может иметь вторичную форму, если возникло в результате воспалительного процесса, опухоли, осложнений после заболеваний, хирургического вмешательства или других факторов.
Диагностика
При ухудшении самочувствия первым шагом следует посетить врача-кардиолога. Он соберет анамнез на основе жалоб пациента и назначит следующие диагностические процедуры:
- измерение давления;
- определение частоты сердечных сокращений;
- ЭКГ;
- ЭХО;
- МРТ, если есть подозрение на опухоль в сердечной мышце.
Основные методы диагностики растяжения стенок левого предсердия — ЭХО и ЭКГ. ЭХО позволяет выявить органические дефекты и оценить их степень. Результаты ЭКГ помогут определить отклонения в работе сердечных структур.
Внимание!
При дилатации запрещены тестовые нагрузки из-за высокого риска остановки сердца и внезапной смерти.
Лечение
Терапевтические мероприятия направлены на снижение нагрузки на сердце, предотвращение осложнений и улучшение самочувствия пациента. Врач-кардиолог назначает лечение препаратами следующих групп:
- Диуретики — обеспечивают правильный отток жидкости и предотвращают застои.
- Антиаритмические препараты — нормализуют частоту сердечных сокращений.
- Гликозиды — стабилизируют сокращения миокарда.
- Противогипертензивные препараты — назначаются при систематическом повышении артериального давления.
- Противотромбические медикаменты — предотвращают образование тромбов из-за застойной жидкости.
Кроме медикаментозной терапии может быть рекомендовано оперативное вмешательство для удаления опухоли или устранения патологии, вызвавшей заболевание.
При выраженной аритмии устанавливают кардиостимулятор для поддержки работы сердца.
Трансплантация сердца — крайняя мера, которая проводится редко из-за нехватки подходящих донорских органов и сложности процедуры.
Возможные осложнения
На начальной стадии растяжения стенок предсердия здоровье человека в безопасности. Однако по мере прогрессирования патологии возникают следующие осложнения:
- застой крови, что нарушает питание мышц и приводит к воспалению миокарда;
- летальный исход из-за одновременной фибрилляции предсердий и желудочков, а также выраженной аритмии;
- образование тромбов и закупорка крупных сосудов;
- сердечная недостаточность;
- инфаркт, вызванный острой нехваткой питания сердечных структур;
- обратный отток крови от желудочков к предсердию;
- кардиогенный шок;
- остановка работы сердечной мышцы.
Если человек не соблюдает лечение, его состояние становится критическим. Смерть может наступить в любой момент, особенно после стресса или физических нагрузок.
Профилактика
Врожденную патологию предотвратить невозможно. Однако риск осложнений минимален при своевременной диагностике и контроле со стороны кардиолога, а также соблюдении назначенного лечения. Вторичное заболевание можно предотвратить, следуя профилактическим мерам:
- правильное питание и добавление полезных веществ в рацион;
- отказ от вредных привычек;
- регулярные занятия спортом с умеренными физическими нагрузками;
- рациональное чередование труда и отдыха.
Если в семье были случаи сердечно-сосудистых заболеваний, важно периодически посещать кардиолога и проходить диагностическое обследование. Это поможет выявить заболевание на ранней стадии и предотвратить осложнения.
Прогноз
Прогноз благоприятен, если нарушение работы сердечно-сосудистой системы выявлено на 1 или 2 стадии. Пациент будет получать поддерживающее лечение и сможет долгое время чувствовать себя хорошо, не испытывая симптомов заболевания.
Если болезнь диагностирована на 3-4 стадии, прогноз неблагоприятен. Даже при лечении сердечная мышца продолжает изнашиваться, что может привести к летальному исходу. Максимальный срок жизни с такой патологией составляет 10 лет, но даже при правильном лечении до этого времени доживает лишь четверть пациентов.
Заключение
Прогноз дилатации камеры левого предсердия неблагоприятный. Жизнь пациента под угрозой, и при отсутствии лечения она может прерваться в любой момент.
О восстановлении здоровья можно говорить лишь на ранних стадиях, когда появились первые симптомы.
Если вы в группе риска по кардиологическим заболеваниям, ведете нездоровый образ жизни и имеете вредные привычки, регулярно посещайте кардиолога, даже при хорошем самочувствии. Это поможет своевременно выявить патологию и принять меры.
Источник: https://sosud-ok.ru/serdce/dilatatsiya-levogo-predserdiy.html
Что такое дилатация предсердий?
Сердце человека — полый мышечный орган, обладающий запасом прочности. Оно состоит из двух предсердий и желудочков, которые перекачивают кровь по всему телу. Иногда объем крови, попадающий в полость сердца, превышает допустимый, что приводит к повышенной нагрузке на стенки и их растяжению (дилатации).
Чаще всего наблюдается дилатация левого предсердия, возникающая из-за нарушенного оттока крови. Увеличение его объема может вызвать заболевания правых отделов сердца, если не начать своевременное лечение. Это состояние опасно тем, что на ранних стадиях не проявляется.
Для диагностики данной патологии пациенту назначают ряд исследований. В процессе часто выявляют сопутствующие заболевания, которые нарушают работу сердца, такие как тахикардия, стеноз или мерцательная аритмия.
Ранняя диагностика позволяет избежать необратимых последствий, поэтому важно обращаться к врачу при первых признаках недомогания.
Классификация и особенности
Дилатация предсердий бывает двух типов:
- Тоногенная. Возникает из-за высокого давления и большого объема жидкости в камере. Эта форма часто сопровождается гипертрофией миокарда.
- Миогенная. Развивается при различных сердечных заболеваниях и приводит к ослаблению сократительной функции миокарда. Изменения в полостях обычно необратимы.
Чаще всего увеличивается только одна сердечная камера. Это состояние опасно, так как повышает риск аритмии и хронической сердечной недостаточности.
Функция левого предсердия заключается в доставке обогащенной кислородом крови в левый желудочек. Затем кровь перекачивается в аорту и распределяется по всему телу. Между этими отделами находится клапан.
При нарушении его работы развивается дилатация левого предсердия. В результате кровь затрудняется в прохождении через суженное отверстие, что приводит к перегрузке и растяжению сердечной стенки.
Определенной симптоматики при таких изменениях нет. Однако это заболевание часто сопровождается другими отклонениями в работе сердца. Больные обычно жалуются на симптомы аритмии и стеноза, проявляющиеся одышкой, цианозом или бледностью кожи.
Изменения в правом предсердии могут возникать при повышении давления в сосудах малого круга кровообращения. Проблемы также могут быть вызваны инфекцией миокарда и легочной гипертензией. Некоторые пороки сердца способны привести к увеличению правого предсердия.
Для эффективного лечения необходимо установить причину и устранить ее. Если этого не сделать вовремя, могут развиться гипертрофия и сердечная недостаточность.
Наиболее распространенным методом лечения является хирургическое вмешательство. Для достижения положительного результата требуется медикаментозная коррекция основного заболевания.
Дилатация левого предсердия: что это такое, причины, симптомы, лечение, прогноз
Дилатация предсердия — это патологическое увеличение объема левой и (или) правой сердечной камеры без изменения толщины стенки.
Общие данные
Это частный случай кардиомиопатии, чаще всего приобретенного характера, вызванный различными состояниями сердечно-сосудистой системы, реже — эндокринными или неврогенными. Полное восстановление невозможно. Лечение направлено на предотвращение прогрессирования, стабилизацию состояния и продление жизни.
Дилатация левого предсердия не является самостоятельным процессом и не считается отдельной нозологической единицей.
Механизм развития
Кардиальные структуры функционируют как мощный насос, обеспечивая непрерывный выброс крови. Это достигается синхронным сокращением всех камер сердца, при котором кровь движется в одном направлении: из предсердий в желудочки, без обратного тока.
Однако при врожденных генетических дефектах, склерозе активных тканей или длительном воспалении кровь может задерживаться в левом предсердии дольше нормы. Также может происходить регургитация — заброс крови из желудочка обратно.
Со временем это приводит к растяжению камер и нарушению нормальных размеров сердца. В результате снижается выброс крови в большой круг кровообращения, ухудшается общая и локальная гемодинамика. Ткани и органы испытывают дефицит кислорода и питательных веществ, что может вызвать развитие пороков и функциональную недостаточность.
Классифиация: степени и формы
Дилатация предсердий бывает двух типов:
- Тоногенная. Возникает из-за высокого давления и большого объема жидкости в камере. Эта форма часто сопровождается гипертрофией миокарда.
- Миогенная. Возникает при различных сердечных заболеваниях и приводит к ослаблению сократительной функции миокарда. Изменения в полостях имеют необратимый характер.
Чаще всего увеличивается только одна сердечная камера. Это состояние опасно, так как может привести к аритмии или хронической сердечной недостаточности.
Расширение левого предсердия классифицируется по происхождению:
- Врожденная форма. Она составляет 35-40% от общего числа случаев. Патологические процессы диагностируются на поздних стадиях, так как маленькие пациенты не могут точно описать свои жалобы, а родители часто не замечают объективные проявления. Это ухудшает перспективы лечения.
- Приобретенная форма. Обусловлена течением заболеваний. Внимательный пациент может связать перенесенные состояния с развитием симптомов дилатации, которые становятся выраженными со второй стадии.
Также классификация основывается на степени патологических отклонений, выделяют 3 или 4 этапа развития болезни:
-
Легкая степень. Формируется из-за генетических факторов, внутриутробных пороков или приобретенных состояний. Клиническая картина отсутствует, что затрудняет диагностику. Начальную деформацию можно выявить с помощью эхокардиографии. Определение первопричины выполняет кардиолог с помощью комплекса мероприятий.
-
Умеренная дилатация. На этом этапе процесс диагностируется чаще. Характерны одышка, боли в груди и аритмии. Эти симптомы общие для состояний, связанных с нарушением работы сердца и сосудов. Ранняя диагностика возможна, что является положительным моментом. Полное излечение маловероятно, но при правильной терапии пациент может не заметить разницы и контролировать состояние.
-
Выраженная дилатация левого предсердия. В некоторых классификациях считается крайней степенью. Характеризуется яркой клинической картиной, снижением физической активности и трудоспособности. Органические дефекты выражены, изменения затрагивают и другие системы. Перспективы излечения минимальны, продолжительность жизни на фоне терапии редко превышает 3-4 года.
-
Терминальная фаза. Наступает быстро при отсутствии лечения, срок — 4-8 лет, иногда меньше, в зависимости от характера патологического процесса. Паллиативная помощь направлена на обеспечение приемлемого уровня самочувствия.
Эти классификации важны для разработки тактики диагностики и дальнейшей терапии.
Симптомы и клинические проявления
Симптомы дилатации предсердий не проявляются при умеренном расширении. Ретроспективный анализ показывает незначительную тахикардию при ходьбе, волнении или физической нагрузке. Клинические признаки дилатации проявляются общими симптомами сердечной недостаточности. Специфические жалобы пациентов или характерные нарушения при осмотре выявить невозможно.
Врач должен заподозрить дилатацию предсердий при регистрации аритмии и комплексном обследовании. Важно обратить внимание на:
- одышку при движении или разговоре;
- аритмию сердечных сокращений при аускультации;
- отечность стоп и голеней.
Пациенты могут жаловаться на:
- неясную слабость и сонливость;
- быструю утомляемость;
- снижение работоспособности.
Особенности лечения
Умеренную дилатацию можно вылечить. После устранения причин, вызвавших патологию, объем предсердия возвращается в норму, и состояние пациента полностью нормализуется.
Если установить причину не удается, а жалоб и симптомов сердечной недостаточности или других заболеваний (например, артериальной гипертензии) нет, пациента ставят на учет, и кардиолог наблюдает за развитием дилатации.
При наличии симптомов сердечной недостаточности и нарушений ритма назначают лекарственную терапию. Цель лечения — минимизировать проявления сердечно-сосудистых заболеваний, гипертензии и нарушений ритма, а также снизить риск осложнений.
В зависимости от основной патологии, на фоне которой развивается дилатация, назначают следующие группы лекарственных препаратов:
Дилатация левого предсердия корректируется хирургическими методами (установкой кардиостимулятора или пересадкой сердца), если лекарственная терапия неэффективна.
Лечение всегда сопровождается диетой:
- исключить жирную, острую, соленую и жареную пищу;
- сбалансировать суточное количество соли и жидкости.
Чем опасна патология?
Постоянное увеличение объема ЛП может привести к дилатационной кардиомиопатии, что вызывает следующие осложнения:
- Фибрилляция предсердий — несинхронное сокращение, приводящее к выраженной аритмии и нарушению работы сердца. Это увеличивает риск летального исхода.
- Внезапные приступы аритмии.
- Недостаточность митрального клапана.
- Тромбоз — образование тромбов, затрудняющих кровоток. Это типичное последствие дилатации, так как застой крови способствует ее сгущению.
- Тромбоэмболия — закупорка сосудов оторвавшимся тромбом.
- Инфекции миокарда.
- Воспалительные изменения — возникают из-за застоя крови и нарушения питания сердечной мышцы.
- Застойная сердечная недостаточность — дисфункция сердца различной степени тяжести, с разнообразными клиническими проявлениями и прогнозами.
- Инфаркт — острое нарушение питания сердечных тканей, приводящее к некрозу и замещению функционально активных клеток рубцовой тканью. Чем больше мертвой ткани, тем хуже функционирует сердце.
Большинство из этих осложнений требуют серьезных ограничений физической активности, установки кардиостимулятора или пересадки сердца.
Дилатация левого предсердия – виды и степени, диагностика и лечение
© Тамара Голубева (образование: биология и химия), специально для СосудИнфо.ру (об авторах)
Расширение полостей органов человека называется дилатацией. Оно может быть физиологическим или патологическим.
Четырехкамерное сердце человека состоит из двух предсердий и двух желудочков и является полостным органом. В результате последовательного сокращения миокарда кровь движется по малому и большому кругам кровообращения. Из-за различных патологий может расширяться одна из камер сердца.
При некоторых заболеваниях наблюдается дилатация как предсердий, так и желудочков.
Расширение левого предсердия (ЛП)
Работа левого предсердия заключается в перекачке насыщенной кислородом крови в левый желудочек. Затем кровь поступает в аорту и распределяется по всему организму. Между предсердием и желудочком находится клапан.
Дилатация левого предсердия может возникнуть из-за патологического изменения клапана, что приводит к затруднению проталкивания крови через узкое отверстие. В результате в левое предсердие поступает не только легочная кровь, но и кровь из левого желудочка, что вызывает растяжение его стенок.
Другой причиной дилатации может быть мерцательная аритмия (фибрилляция или трепетание предсердий).
Дилатация левого предсердия не имеет собственной симптоматики, так как это состояние не является самостоятельным заболеванием. Пациенты могут ощущать признаки аритмии, стеноза или недостаточности клапана, такие как одышка, бледность кожи и цианоз. Иногда диагноз ставится только после УЗИ, даже если у человека не было проблем с сердцем или легкими.
В таких случаях требуется дополнительное обследование для выявления причин, таких как алкоголизм, заболевания щитовидной железы или сахарный диабет.
Пациенты находятся на учете у кардиолога, который следит за изменениями размеров сердца.
Мерцательная аритмия может быть как причиной, так и следствием дилатации левого предсердия. Наличие обоих диагнозов определяет тактику лечения: коррекция сердечного ритма нецелесообразна при расширении камеры сердца.
Одной из причин дилатации левого предсердия является кардиомиопатия, проявляющаяся дистрофией и растяжением мышечной стенки. Пусковыми механизмами могут быть алкоголизм, инфекции, нейромышечные и аутоиммунные заболевания.
[attention type=green]
Не всегда удается установить причины, но даже незначительная дилатация может привести к серьезным последствиям, таким как тромбоэмболия, сердечная недостаточность и острое нарушение ритма.
[/attention]
Важно! Независимо от причин расширения левого предсердия, необходимо пройти полное диагностическое обследование у кардиолога и начать назначенное лечение.
Норма и патология в сокращении
Нормальный диастолический объем правого предсердия в возрасте 18–25 лет составляет около 105 см³, а левого — 90–135 см³. К шестидесяти годам объем увеличивается на 5–10 см³. У женщин он обычно на 3–6 см³ больше. При сокращении предсердия уменьшаются почти вдвое. Объемы выше норм считаются дилатацией предсердий.
Кровь в правое предсердие поступает из полых вен, венечного синуса и множества малых вен, а в левое — из легких. В местах впадения легочных и полых вен клапанов нет. Обратный ток крови предотвращается сокращением кольцевидных мышечных образований.
Перерастяжение камер возникает из-за затруднения потока крови через атриовентрикулярные отверстия между желудочками и предсердиями. Механическое препятствие может привести к дилатации из-за нарушений в работе клапанного аппарата или заболеваний эндокарда.
За способность к сокращению в предсердиях отвечают миоциты. Сократимость обеспечивается взаимодействием волокон актина и миозина с участием электролитов и энергии. Болезни сердца, поражающие миокард, обязательно отражаются на наджелудочковых образованиях.
Расширение левого желудочка (ЛЖ)
К основным причинам дилатации левого желудочка относятся:
- Перегрузка желудочка избыточным объемом крови. Кровь из левого предсердия попадает в левый желудочек и далее в аорту — крупнейший артериальный сосуд. Эта камера функционирует как насос, перекачивающий кровь по большому кругу кровообращения. При стенозе аорты или сужении аортального клапана желудочек испытывает трудности с проталкиванием крови и расширяется от перегрузки.
- Патология мышечной стенки желудочка, приводящая к ее истончению и растяжению.
- Миокардит (воспаление сердечной мышцы), артериальная гипертензия и ишемическая болезнь сердца (ИБС). Эти состояния ослабляют мышечную стенку левого желудочка, делая ее дряблой и способствуя растяжению.
Иногда заболевание развивается без явной причины. В таких случаях его называют дилатационной кардиомиопатией. Этот диагноз ставится после исключения всех возможных причин дилатации.
Как лечить?
Лечение дилатации левого желудочка (ЛЖ) направлено на устранение причин, таких как ишемическая болезнь сердца (ИБС), пороки сердца и гипертония. В некоторых случаях в сердечной мышце могут возникнуть необратимые склеротические или рубцовые изменения, и тогда терапия сосредоточена на замедлении прогрессирования заболевания.
Метаболическая терапия, влияющая на обменные процессы в клетках и тканях, может быть эффективной при умеренной дилатации. Однако в тяжелых случаях требуется более серьезный подход.
Опасности, связанные с расширением ЛЖ, включают:
- Сердечную недостаточность;
- Аритмии;
- Митральную недостаточность.
Не все формы дилатации ЛЖ можно полностью излечить, но своевременное выявление и адекватное лечение могут остановить развитие патологии и продлить жизнь пациента.
Методы лечения
Только кардиолог может определить, как вылечить гипертрофию левого желудочка сердца. Для этого ему необходимы данные полной диагностики. Выбор лечения зависит от характера заболевания, причин его возникновения, особенностей развития и сопутствующих патологиях.
Консервативная терапия: медикаменты
В процессе лечения могут назначаться различные препараты, каждый из которых оказывает специфическое влияние на организм и помогает достичь нужного эффекта.
- Приём «Верампила» с бета-блокаторами устраняет неприятные симптомы и улучшает общее самочувствие.
- Препараты, нормализующие артериальное давление и уменьшающие частоту сердечного ритма.
- Ингибиторы АПФ предотвращают гипертрофию. Их регулярный приём со временем снижает симптомы и замедляет прогрессирование заболевания.
- Гипотензивные препараты улучшают питание миокарда и нормализуют сердечный ритм.
Операции
Оперативное вмешательство — единственный способ полностью избавиться от ГЛЖ. Если заболевание связано с сердечным пороком, операция необходима и должна быть выполнена без задержек. Существует три вида хирургического лечения:
- Протезирование аортального клапана выполняется при его сужении и является жизненно необходимым. По статистике, без операции 95% пациентов не проживут более 5 лет с таким диагнозом.
- Стентирование аорты проводится при атеросклерозе, если сужение сосуда атеросклеротической бляшкой превышает 50%. При меньшем сужении лечение осуществляется медикаментозно.
- При выраженной гипертрофии удаляют избыточную мышечную ткань.
Образ жизни и диета
Независимо от формы и степени заболевания, необходимо изменить образ жизни и придерживаться специальной диеты. Это повысит эффективность лечения и укрепит сердце.
При диагностировании ГЛЖ следуйте следующим рекомендациям:
- полностью откажитесь от вредных привычек;
- нормализуйте вес;
- регулярно занимайтесь лечебной физкультурой, особенно если у вас сидячий образ жизни;
- уменьшите стрессовые факторы;
- снизьте физическую нагрузку.
Также скорректируйте рацион питания:
- ешьте дробно — 6 раз в день небольшими порциями;
- уменьшите потребление соли;
- откажитесь от копчёностей, жирной и жареной пищи;
- включите в рацион молочные и кисломолочные продукты;
- добавьте морепродукты и нежирное мясо;
- ежедневно употребляйте фрукты и овощи;
- ограничьте сладости до минимума.
Народные средства
Лечение гипертрофии левого желудочка народными средствами применяется редко. Наиболее распространены растения с антиоксидантным и успокаивающим действием.
Рекомендуется также принимать отвары из растений, укрепляющих сосуды и способствующих очищению организма от бляшек. Витаминные комплексы и БАДы с содержанием калия, кальция, омеги, магния и селена могут быть полезны.
Народные средства следует использовать только как дополнение к основному лечению, а выбор рецепта согласовывать с врачом. Ниже приведены наиболее часто используемые рецепты:
-
Смешайте 3 столовые ложки пустырника, 2 столовые ложки сушеницы, 1 столовую ложку багульника и 1 ложку почечного чая. Залейте 1 столовую ложку смеси 1,5 стакана тёплой воды, доведите до кипения и варите 5 минут. Настаивайте отвар 4 часа, затем процедите. Принимайте три раза в день перед едой в тёплом виде.
-
Свежую клюкву растирайте с сахаром. Принимайте по чайной ложке трижды в день после еды.
-
Для отвара из молодых побегов голубики возьмите столовую ложку измельчённых ростков и варите в стакане воды 10 минут. Охлаждённый и процеженный отвар принимайте трижды в день по столовой ложке.
Расширение правого предсердия (ПП)
Если у человека есть бронхолегочные заболевания, это может привести к спазмам бронхов. В результате повышается давление в сосудах малого круга кровообращения, и правое предсердие компенсаторно расширяется. Другими причинами могут быть инфекционные поражения миокарда, легочная гипертензия, нарушения в легочных сосудах и патологические изменения сердечной мышцы.
Пороки сердца, как врожденные, так и приобретенные, могут привести к увеличению объема крови в предсердии и, соответственно, к его дилатации.
Чтобы устранить патологию, необходимо ликвидировать ее причины. Борьба с дилатацией заключается в лечении основного заболевания, которое ее вызвало. Если болезнь будет прогрессировать, это негативно скажется на сердечной мышце, что приведет к дилатационной гипертрофии и, в конечном итоге, к сердечной недостаточности.
Одним из способов коррекции расширенного правого предсердия является операция. Однако без лечения основного заболевания положительного результата от операции ожидать не стоит. При тяжелой сердечной недостаточности, сопровождающей дилатацию, рекомендуется трансплантация сердца.
Источник: umnvrach.ru