Библиографический список
- Войткунский Я.И. Справочник по теории корабля. Том 2. Статика судов. Л.: Судостроение, 1985. – 440 с.
- Кацман Ф.М. и др. Теория и устройство судна. Л.: Судостроение, 1991. – 416 с.
- Кулагин В.Д. Теория и устройство морских промысловых судов. Л.: Судостроение, 1986. – 392 с.
- Задачник по теории, устройству судов и движителям. Б.И. Друзь и др. Л.: Судостроение, 1986. – 240 с.
- Правила классификации и постройки морских судов. Российский Морской Регистр Судоходства. С.Пб., 2003. – 493 с.
- Самсонов С.В. Основы теории судна: Учебное пособие. Владивосток: Дальрыбвтуз, 2002. – 98 с.
- Самсонов С.В. Основы теории и судовые расчеты элементов остойчивости, плавучести и непотопляемости: Учебное пособие. Владивосток: Дальрыбвтуз, 2001. – 67 с.
- Сборник кодексов ИМО по безопасной перевозке морем (по перевозке зерна насыпью; леса на палубе; размещению и креплению грузов). 4-е издание. СПб.: ЗАО ЦНИИ МФ, 2001. – 330 с.
- Т/х «Олюторский залив». Информация об остойчивости судна. Владивосток: ПКБ АО «ДВМП», 1997. – 98 с.
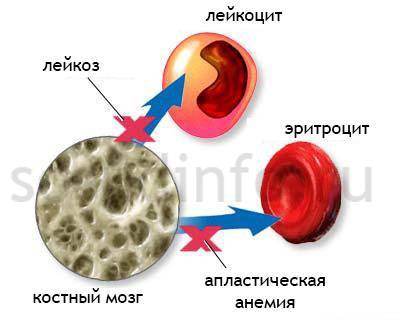
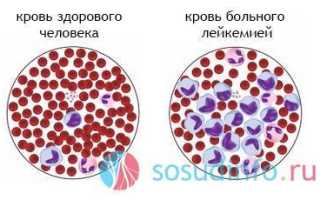
Острые лейкозы — это группа опухолевых заболеваний кроветворной системы, характеризующаяся наличием морфологически незрелых клеток (бластов), угнетением нормального гемопоэза и опухолевой инфильтрацией тканей и органов.
Острые лейкозы (ОЛ) встречаются редко, составляя лишь 3% всех злокачественных опухолей. Заболеваемость составляет 4-5 случаев на 100 000 населения в год, при этом около 75% заболевших — взрослые. Соотношение миелоидных и лимфоидных лейкозов зависит от возраста: у детей до 90% случаев составляют лимфоидные формы, тогда как у взрослых 80-90% — миелоидные.
Этиология острых лейкозов чаще всего остается неизвестной, но выделяются несколько факторов, увеличивающих риск развития заболевания. Хромосомные аномалии, такие как синдром Дауна и анемия Фанкони, увеличивают риск ОЛ в 20 раз. Вирус HTLV-I связан с Т-клеточным лейкозом взрослых, а вирус Эпштейна-Барр — с лимфомой Беркитта и В-клеточными ОЛ.
Ионизирующее излучение, даже в малых дозах, также связано с развитием миелобластных лейкозов. Бензол и его производные, а также некоторые цитостатические препараты (мустарген, циклофосфан) имеют лейкозогенный эффект.
Патогенез острых лейкозов включает клональное происхождение опухоли и закономерности опухолевой прогрессии. Клональность подтверждается тем, что все опухолевые клетки имеют одинаковые морфологические и генетические характеристики с исходной мутировавшей клеткой.
Прогрессирование острых гемобластозов включает:
- Угнетение нормального кроветворения.
- Метастазирование, проявляющееся в виде лимфаденопатии, спленомегалии и неврологических симптомов.
- Переход от моноклонового к поликлоновому течению.
- Утрата опухолевыми клетками идентифицируемых свойств.
- Уход из-под контроля цитостатической терапии.
Классификация опухолевых заболеваний кроветворной и лимфоидной ткани ВОЗ (2001) делит гематологические новообразования на группы в зависимости от линии кроветворения. Миелоидные опухоли делятся на четыре группы:
- Хронические миелопролиферативные процессы.
- Болезни с чертами миелопролиферативных заболеваний и миелодисплазий.
- Миелодиспластические синдромы.
- Острые миелоидные лейкозы.
Лимфоидные опухоли подразделяются на В- и Т-клеточные новообразования. В данном разделе рассматриваются классификации острых миелоидных и лимфобластных лейкозов.
В классификации ВОЗ выделяют 4 группы острых миелоидных лейкозов:
- ОМЛ с повторяющимися цитогенетическими нарушениями.
- Острый миелобластный лейкоз с мультимедийной дисплазией.
- Острый миелобластный лейкоз, вызванный предшествующей терапией.
- Острые миелобластные лейкозы, не классифицируемые другим образом.
Острые лимфобластные лейкозы (ОЛЛ) делятся на опухоли из предшественников В- и Т-лимфоцитов, а также на субварианты в зависимости от стадии дифференцировки.
Клиническая картина острых лейкозов включает анемический синдром, геморрагический синдром, инфекционные осложнения и метастазирование. Анемия проявляется бледностью, слабостью и головокружением. Геморрагический синдром включает носовые и десневые кровотечения. Инфекционные осложнения возникают из-за угнетения нормального гемопоэза.
Диагностика острых гемобластозов основывается на анализах крови, цитологии костного мозга и иммунофенотипировании. Цитохимическая диагностика позволяет разделить лейкозы на лимфобластные и нелимфобластные. Иммунофенотипирование помогает дифференцировать подтипы острых лейкозов.
План обследования включает анализ крови, цитологию костного мозга, иммунофенотипирование и цитогенетические исследования. Эти методы позволяют оценить распространенность заболевания и вовлечение внутренних органов.
Постановка диагноза острого лейкоза ведет к началу химиотерапии. Выбор протокола зависит от морфологического варианта заболевания и факторов риска. Группа стандартного риска включает пациентов с низким исходным числом лейкоцитов и определенными иммунофенотипическими вариантами.
Лечение острых лейкозов основывается на принципе эрадикации опухолевых клеток. Ремиссия определяется по клиническим, периферическим и костно-мозговым критериям. При адекватной химиотерапии может сохраняться минимальная остаточная болезнь (МОБ).
Программа лечения включает этапы индукции, консолидации и поддерживающей терапии. Протоколы лечения острых миелобластных лейкозов (ОМЛ) включают различные схемы химиотерапии, а также мониторинг МОБ.
Профилактика нейролейкемии включает интратекальное введение препаратов и, при необходимости, краниальное облучение. Трансплантация стволовых клеток показана пациентам с HLA-идентичными сиблинговыми донорами и с Ph-позитивным острым лейкозом.
Лечение острых лейкозов при беременности представляет собой сложную задачу, так как это редкое событие.
Цитостатические препараты
Азатиоприн — иммунодепрессант с некоторым цитостатическим действием. Применяется для подавления реакции тканевой несовместимости при пересадке органов, а также при системных заболеваниях и неспецифическом язвенном колите.
Аминоптерин — активный цитостатик и антагонист фолиевой кислоты. Это противоопухолевый препарат с высокой токсичностью, поэтому его используют только при тяжёлых формах заболеваний.
Гидроксимочевина — антиметаболит, менее токсичный, чем метотрексат. В больших дозах может повредить почки. Молодым мужчинам и женщинам этот препарат не назначают.
Дипин — цитостатическое вещество алкилирующего типа, подавляющее пролиферацию тканей, включая опухолевые. Он избирательно угнетает лимфопоэз.
Меркаптопурин замедляет образование молодых клеток. Лечение препаратом длится 15-45 дней под тщательным клиническим контролем. С осторожностью применяют при заболеваниях печени и почек. Возможные побочные эффекты: лейкопения, диспепсия, рвота, понос.
Метотрексат — цитостатик-антиметаболит фолиевой кислоты, аналог аминоптерина. Он снижает активность клеток и оказывает иммунодепрессивный эффект.
Миелосан (Бусульфан, Милеран) — аналог метотрексата, производимый в Швеции. Он менее токсичен, но может вызывать угнетение костномозгового кроветворения, сосудистую дистонию, снижение половой функции у мужчин, рвоту и понос.
Новэмбихин — менее токсичен, чем метотрексат и гидроксимочевина, и меньше угнетает костномозговое кроветворение.
Проспидин — противоопухолевое средство, применяемое при раке гортани и злокачественных новообразованиях глотки, независимо от стадии и локализации опухоли.
Фторафур — цитостатик, близкий по фармакологическим свойствам к фторурацилу, но менее токсичный и лучше переносимый. Используется для лечения рака прямой и толстой кишки, рака желудка и молочной железы, а также при псориатическом артрите благодаря анальгезирующему и местноанестезирующему действию.
Циклофосфан — цитостатик, эффективный при опухолевых процессах, угнетающий кроветворение.
Побочное действие цитостатических средств
Цитостатики угнетают рост быстро делящихся клеток в лимфоидной системе, костном мозге и эпителии пищеварительного тракта. У пациентов это может привести к стоматиту, геморрагическому диатезу, прогрессирующей цитопении, обострению язвенной болезни желудка и двенадцатиперстной кишки, а также к токсическому поражению печени, вплоть до цирроза.
Иммунодепрессивное действие цитостатиков активирует патогенную микрофлору, что может обострять хронические пиококковые и туберкулезные процессы и снижать сопротивляемость организма к инфекциям. Существует мнение, что подавление защитных реакций клеток может способствовать малигнизации.
Цитостатики назначают в основном для лечения злокачественных образований, таких как рак, лейкоз и лимфомы, где наблюдается неконтролируемое деление клеток. В меньшей степени препараты влияют на нормальные быстро делящиеся клетки костного мозга, кожи и слизистых оболочек, что позволяет использовать их также при аутоиммунных заболеваниях, таких как ревматоидный артрит, склеродермия, волчаночный нефрит, болезнь Гудпасчера и системная красная волчанка.
В рамках комплексной терапии цитостатики могут назначаться в виде таблеток, капсул или инъекций (внутривенных, внутриартериальных, внутриочаговых, интравитреальных). Продолжительность курса лечения зависит от тяжести заболевания, эффективности и переносимости препарата.
Перечень препаратов цитостатиков
Цитостатики классифицируются для упорядочения, хотя эта классификация условна. Многие препараты из одной группы имеют уникальные механизмы действия и могут быть эффективны против различных форм злокачественных опухолей. Ниже представлен основной список препаратов цитостатиков:
-
Алкилирующие препараты:
- алкилсульфонаты (Бусульфан, Треосульфан);
- этиленимины (Тиотепа);
- производные нитрозомочевины (Нимустин, Ломустин, Кармустин, Мюстофоран, Стрептозотоцин);
- хлорэтиламины (Хлорамбуцил, Ифосфамид, Бендамустин, Циклофосфамид, Мелфалан, Трофосфамид).
-
Алкалоиды растительного происхождения:
- подофиллотоксины (Тенипозид, Этопозид);
- таксаны (Доцетаксел, Паклитаксел);
- винкаалкалоиды (Виндезин, Винкристин, Винбластин, Винорельбин).
-
Антиметаболиты:
- антагонисты фолиевой кислоты (Ралитрексед, Метотрексат);
- антагонисты пурина (Кладрибин, Флударабин, Пентостатин, Тиогуанин);
- антагонисты пиримидина (Цитарабин, Капецитабин, Гемцитабин, Фторурацил).
-
Антибиотики с противоопухолевой активностью:
- антрациклины (Доксорубицин, Даунорубицин, Эпирубицин, Идарубицин, Митоксантрон);
- другие противоопухолевые антибиотики (Митомицин, Блеомицин, Пликамицин, Дактиномицин).
-
Прочие цитостатики:
- производные камптотецина (Иринотекан, Топотекан);
- производные платины (Цисплатин, Карбоплатин, Оксалиплатин);
- другие (Темозоломид, Альтретамин, Эстрамустин, Амсакрин, L-аспарагиназа, Дакарбазин, Гидроксикарбамид, Прокарбазин).
-
Моноклональные антитела: (Трастузумаб, Эдерколомаб, Ритуксимаб).
-
Цитостатические гормоны:
- антиандрогены (Ципротерона ацетат, Бикалутамид, Флутамид);
- прогестины (Медроксипрогестерона ацетат, Мегестрола ацетат);
- эстрогены (Полиэстрадиол, Фосфэстрол);
- антиэстрогены (Торемифен, Тамоксифен, Дролоксифен);
- ингибиторы ароматазы (Анастрозол, Форместан, Экземестан);
- агонисты LH-RH (Госерелин, Бусерелин, Лейпролеина ацетат, Трипторелин).
Источник: www.sites.google.com
Типы лейкозов
При лейкозе происходит перерождение определенных кровяных клеток в злокачественные. На этом основана классификация заболевания.
- Если лимфоциты (кровяные клетки лимфатических узлов, селезенки и печени) превращаются в лейкозные клетки, заболевание называется лимфолейкоз.
- Перерождение миелоцитов (кровяных клеток, образующихся в костном мозгу) приводит к миелолейкозу.
Перерождение других видов лейкоцитов, вызывающее лейкоз, встречается реже. Каждый из этих видов делится на подвиды, разобраться в которых может только специалист с современным диагностическим оборудованием.
Кроме классификации по типу поражения, различают острый и хронический лейкоз. Эти две формы белокровия не связаны с характером протекания болезни. Хроническая форма практически никогда не переходит в острую и наоборот. В редких случаях хронический лейкоз может осложниться острым течением.
Острый лейкоз возникает при трансформации незрелых клеток (бластов), что приводит к их стремительному размножению и усиленному росту. Этот процесс невозможно контролировать, поэтому вероятность смертельного исхода при остром лейкозе высока.
Хронический лейкоз развивается при прогрессировании роста видоизмененных полностью созревших клеток или клеток в стадии созревания. Он отличается длительным течением, и пациенту достаточно поддерживающей терапии для поддержания стабильного состояния.
Причины возникновения белокровия
Причины мутации кровяных клеток до конца не выяснены. Однако установлено, что радиационное облучение является одним из факторов, способствующих развитию лейкоза. Риск заболевания возникает даже при незначительных дозах радиации. Существуют и другие причины лейкоза:
- Лейкоз могут вызывать лейкозогенные препараты и некоторые химические вещества, используемые в быту, такие как бензол и пестициды. К лекарствам, способствующим развитию лейкоза, относятся антибиотики пенициллиновой группы, цитостатики, бутадион, левомицетин и препараты для химиотерапии.
- Многие инфекционно-вирусные заболевания сопровождаются внедрением вирусов на клеточном уровне, что приводит к мутациям здоровых клеток. При определенных условиях эти мутировавшие клетки могут стать злокачественными и вызвать лейкоз. Наибольшее количество случаев заболевания лейкозом наблюдается среди ВИЧ-инфицированных.
- Наследственный фактор также может быть причиной хронического лейкоза, проявляясь даже через несколько поколений. Это наиболее распространенная причина лейкоза у детей.
Этиология и патогенез
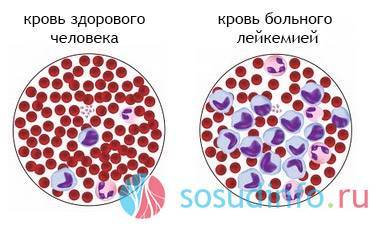
Основные гематологические признаки лейкоза — изменение качества крови и увеличение числа молодых кровяных клеток. При этом скорость оседания эритроцитов (СОЭ) может как повышаться, так и понижаться. Наблюдаются тромбоцитопения, лейкопения и анемия. Для лейкемии характерны нарушения в хромосомном наборе клеток, что позволяет врачу делать прогноз болезни и выбирать оптимальные методы лечения.
Общие симптомы лейкемии
При лейкозе важны правильный диагноз и своевременное лечение. На начальной стадии симптомы заболевания могут напоминать простуду и другие недуги. Обратите внимание на свое самочувствие. Первые проявления лейкоза могут включать:
- Слабость и недомогание. Постоянная сонливость или, наоборот, бессонница.
- Нарушение концентрации и памяти.
- Бледность кожи и синяки под глазами.
- Долгое заживление ран, возможные кровотечения из носа и десен.
- Повышение температуры без видимой причины, длительное удержание на уровне 37,6º.
- Небольшие боли в костях.
- Увеличение печени, селезенки и лимфатических узлов.
- Увеличение потоотделения, учащенное сердцебиение, возможные головокружения и обмороки.
- Частые и затяжные простуды, обострение хронических заболеваний.
- Потеря аппетита и резкое похудение.
Если вы заметили эти симптомы, не откладывайте визит к гематологу. Лучше перестраховаться, чем лечить запущенную болезнь.
Это общие симптомы, характерные для всех видов лейкемии. У каждого вида есть свои особенности течения и лечения. Рассмотрим их.
Видео: презентация о лейкемии (eng)
Лимфобластный острый лейкоз
Острый лимфобластный лейкоз чаще всего встречается у детей и подростков. Он характеризуется нарушением кроветворения и избыточным образованием патологически измененных незрелых клеток — бластов, предшествующих лимфоцитам. Бласты быстро размножаются и накапливаются в лимфатических узлах и селезенке, что мешает нормальному образованию и функционированию кровяных клеток.
Заболевание начинается с продромального периода, который может длиться от одной недели до нескольких месяцев. В этот период у пациента отсутствуют специфические жалобы, но он испытывает постоянную усталость и недомогание из-за повышения температуры до 37,6°. Некоторые замечают увеличение лимфатических узлов в области шеи, подмышек и паха, а также незначительные боли в костях. Тем не менее, человек продолжает выполнять свои трудовые обязанности. Со временем наступает период ярко выраженных симптомов, который возникает внезапно и сопровождается резким ухудшением состояния. Возможны различные варианты острого лейкоза, о которых свидетельствуют следующие симптомы:
- Ангинозные (язвенно-некротические) — сопровождаются тяжелой ангиной, что является одним из самых опасных проявлений заболевания.
- Анемические — прогрессирует гипохромная анемия. Количество лейкоцитов в крови резко увеличивается (с нескольких сотен до нескольких сот тысяч на мм³). Более 90% крови составляют клетки-родоначальники: лимфобласты, гемогистобласты, миелобласты и гемоцитобласты. Клетки, отвечающие за переход к созревшим нейтрофилам, отсутствуют, что приводит к снижению числа моноцитов и лимфоцитов до 1%. Также понижается количество тромбоцитов.
- Геморрагические — проявляются кровоизлияниями на слизистых и коже, истечением крови из десен и носа, а также возможными маточными, почечными, желудочными и кишечными кровотечениями. В последней фазе могут возникать плевриты и пневмонии с выделением геморрагического экссудата.
- Спленомегалические — характеризуются увеличением селезенки из-за повышенного разрушения мутированных лейкоцитов. Больной ощущает тяжесть в левой части живота.
- Лейкемический инфильтрат может проникать в кости ребер, ключицы, черепа и даже поражать костные ткани глазной впадины. Эта форма острого лейкоза называется хлорлейкемией.
Клинические проявления могут сочетать различные симптомы. Например, острый миелобластный лейкоз редко сопровождается увеличением лимфатических узлов, что также не типично для острого лимфобластного лейкоза. Лимфатические узлы становятся чувствительными только при язвенно-некротических проявлениях хронического лимфобластного лейкоза. Все формы заболевания характеризуются увеличением селезенки, снижением артериального давления и учащением пульса.
Острый лейкоз в детском возрасте
Острая лейкемия чаще всего поражает детей, особенно в возрасте от трех до шести лет. У детей острый лейкоз проявляется следующими симптомами:
- Увеличение селезенки и печени, что приводит к увеличению живота.
- Увеличенные лимфатические узлы. Если они находятся в грудной клетке, у ребенка может возникать сухой кашель и одышка при ходьбе.
- При поражении мезентеральных узлов появляются боли в животе и голенях.
- Наблюдается умеренная лейкопения и нормохромная анемия.
- Быстрая утомляемость и бледность кожных покровов.
- Ярко выраженные симптомы ОРВИ с повышенной температурой, возможны рвота и сильные головные боли. Нередко возникают припадки.
- Если лейкоз затрагивает спинной и головной мозг, ребенок может терять равновесие при ходьбе и часто падать.
Лечение острой лейкемии
Лечение острого лейкоза проходит в три этапа:
-
Этап 1. Интенсивная терапия (индукция). Цель — снизить количество бластных клеток в костном мозге до 5%, а в кровотоке они должны отсутствовать. Это достигается с помощью химиотерапии, включающей многокомпонентные препараты-цитостатики, антрациклины, глюкокортикостероиды и другие. Интенсивная терапия приводит к ремиссии у 95% детей и 75% взрослых.
-
Этап 2. Консолидация. Этот этап длится от четырех до шести месяцев и направлен на предотвращение рецидива. Лечение проводится под тщательным контролем гематолога в клинических условиях или стационаре дневного пребывания. Используются химиотерапевтические препараты, такие как 6-меркаптопурин, метотрексат и преднизолон, вводимые внутривенно.
-
Этап 3. Поддерживающая терапия. Она продолжается два-три года в домашних условиях с применением таблеток 6-меркаптопурина и метотрексата. Пациент находится на диспансерном учете и должен регулярно проходить обследования для контроля состава крови.
Если химиотерапия невозможна из-за тяжелых инфекционных осложнений, острый лейкоз лечится переливанием донорской эритроцитарной массы (100-200 мл трижды через два-три-пять дней). В критических случаях может потребоваться трансплантация костного мозга или стволовых клеток.
Некоторые пытаются лечить лейкоз народными и гомеопатическими средствами. Они могут быть полезны при хронических формах заболевания как дополнительная терапия. Однако при остром лейкозе важно как можно скорее начать интенсивное медикаментозное лечение для повышения шансов на ремиссию и улучшения прогноза.
Прогноз
Если лечение начато слишком поздно, смерть от острого лейкоза может наступить в течение нескольких недель. Эта форма болезни особенно опасна. Однако современные методы лечения обеспечивают высокий процент улучшения состояния пациентов. У 40% взрослых достигается стойкая ремиссия, без рецидивов более 5-7 лет. Прогноз для детей с острым лейкозом более благоприятный: улучшение состояния наблюдается у 94% пациентов до 15 лет и у 80% подростков старше 15 лет. Выздоровление происходит в 50% случаев.
Неблагоприятный прогноз возможен у грудных детей (до года) и у детей старше 10 лет в следующих ситуациях:
- Значительное распространение болезни на момент диагностики.
- Сильное увеличение селезенки.
- Затрагивание узлов средостения.
- Нарушение работы центральной нервной системы.
Хронический лимфобластный лейкоз
Хронический лейкоз делится на два вида: лимфобластный (лимфолейкоз, лимфатическая лейкемия) и миелобластный (миелолейкоз). У них разные симптомы, поэтому для каждого требуется своя методика лечения.
Лимфатическая лейкемия
Для лимфатической лейкемии характерны следующие симптомы:
- Потеря аппетита, резкое похудение, слабость, головокружение и сильные головные боли. Усиление потоотделения.
- Увеличение лимфатических узлов (от размера горошины до куриного яйца). Узлы не связаны с кожей и легко перекатываются при пальпации. Их можно прощупать в области паха, на шее, подмышками и иногда в животе.
- Увеличение лимфатических узлов средостения может сдавливать вену, вызывая отек лица, шеи и рук, а также их посинение.
- Увеличенная селезенка выступает на 2-6 см из-под ребер, печень также увеличена на аналогичное расстояние.
- Наблюдаются частое сердцебиение и нарушения сна. Прогрессируя, хронический лимфобластный лейкоз может вызывать у мужчин снижение половой функции, а у женщин — аменорею.
Анализ крови при этом лейкозе показывает резкое увеличение лимфоцитов в лейкоцитарной формуле, составляющее от 80 до 95%. Количество лейкоцитов может достигать 400 000 в 1 мм³. Кровяные пластинки находятся в норме или немного занижены, а уровень гемоглобина и эритроцитов значительно снижен. Хроническое течение болезни может длиться от трех до шести-семи лет.
Лечение лимфолейкоза
Хронический лейкоз может протекать годами, оставаясь стабильным. В таких случаях стационарное лечение не требуется; достаточно периодически проверять состояние крови и при необходимости проводить укрепляющую терапию дома. Важно соблюдать рекомендации врача и правильно питаться. Регулярное диспансерное наблюдение помогает избежать тяжелого курса интенсивной терапии.
Если наблюдается резкий рост лейкоцитов и ухудшение состояния пациента, необходимо начать химиотерапию с использованием препаратов, таких как Хлорамбуцил (Лейкеран) и Циклофосфан. В курс лечения также включают моноклональные антитела, например, Кэмпас и Ритуксимаб.
Единственный способ полного излечения хронического лимфолейкоза — трансплантация костного мозга. Эта процедура токсична и применяется редко, в основном для молодых пациентов, если донором является брат или сестра. Полное выздоровление возможно только при аллогенной пересадке костного мозга, особенно в случае рецидивов, которые обычно протекают тяжелее и труднее поддаются лечению.
Хронический миелобластный лейкоз
Для миелобластного хронического лейкоза характерно постепенное развитие. Основные признаки включают:
- Снижение веса, головокружение, слабость, повышение температуры и потоотделение.
- Частые десневые и носовые кровотечения, бледность кожи.
- Боль в костях.
- Лимфатические узлы обычно не увеличены.
- Селезенка значительно увеличена, занимая почти всю левую половину живота. Печень также увеличена.
Хронический миелобластный лейкоз сопровождается повышением количества лейкоцитов до 500000 в 1 мм³, снижением уровня гемоглобина и уменьшением количества эритроцитов. Болезнь развивается в течение двух-пяти лет.
Лечение миелоза
Лечебная терапия хронического миелобластного лейкоза зависит от стадии заболевания. В стабильном состоянии проводится общеукрепляющая терапия, включающая полноценное питание и регулярные диспансерные обследования. Для этой терапии используется препарат Миелосан.
При увеличении количества лейкоцитов проводится лучевая терапия, направленная на облучение селезенки. В качестве первичного лечения применяется монохимиотерапия с препаратами Миелобромол, Допан и Гексафосфамид, которые вводятся внутривенно. Эффективной является полихимиотерапия по программам ЦВАМП или АВАМП. Наиболее эффективным методом лечения лейкоза остается трансплантация костного мозга и стволовых клеток.
Ювенальный миеломоноцитарный лейкоз
Дети в возрасте от двух до четырех лет могут страдать от ювенального миеломоноцитарного лейкоза — редкой формы хронической лейкемии, чаще встречающейся у мальчиков. Причинами заболевания считаются наследственные болезни, такие как синдром Нунан и нейрофиброматоз I типа.
Симптомы заболевания включают:
- Анемию (бледность кожи, повышенная утомляемость);
- Тромбоцитопению, проявляющуюся носовыми и десневыми кровотечениями;
- Недостаточный набор веса и отставание в росте.
В отличие от других видов лейкемии, ювенальный миеломоноцитарный лейкоз возникает внезапно и требует немедленного медицинского вмешательства. Он практически не поддается лечению стандартными терапевтическими средствами. Единственный способ, который может дать надежду на выздоровление, — это аллогенная пересадка костного мозга, которую желательно провести как можно скорее после диагностики. Перед процедурой ребенку назначают курс химиотерапии. В некоторых случаях может потребоваться спленэктомия.
Миелоидный нелимфобластный лейкоз
Родоначальниками клеток крови, образующихся в костном мозге, являются стволовые клетки. При определенных условиях их созревание нарушается, что приводит к бесконтрольному делению. Этот процесс называется миелоидным лейкозом. Чаще всего заболевание встречается у взрослых, у детей — крайне редко. Причиной миелоидного лейкоза является хромосомный дефект, известный как «филадельфийская хромосома».
Болезнь протекает медленно, симптомы выражены неясно. Чаще всего диагноз ставится случайно при анализе крови во время профосмотра. Если возникает подозрение на лейкоз, назначается биопсия костного мозга.
Существуют несколько стадий болезни:
- Стабильная (хроническая). На этой стадии в костном мозге и крови количество бластных клеток не превышает 5%. Больной может продолжать работать, получая поддерживающее лечение противораковыми препаратами в виде таблеток.
- Ускорение развития болезни. В этот период количество бластных клеток возрастает до 30%. Симптомы включают повышенную утомляемость, носовые и десневые кровотечения. Лечение проводится в стационаре с внутривенным введением противораковых препаратов.
- Бластный криз. Эта стадия характеризуется резким увеличением бластных клеток, для уничтожения которых требуется интенсивная терапия.
После лечения наступает ремиссия — период, когда количество бластных клеток возвращается к норме, а PCR-диагностика показывает отсутствие «филадельфийской» хромосомы.
Большинство видов хронического лейкоза успешно лечатся. Группы экспертов из Израиля, США, России и Германии разработали специальные протоколы лечения, включающие лучевую терапию, химиотерапию, лечение стволовыми клетками и пересадку костного мозга. Люди с диагнозом хронический лейкоз могут жить достаточно долго. Однако при остром лейкозе продолжительность жизни значительно меньше и зависит от своевременности начала лечения, его эффективности и индивидуальных особенностей организма. В последние годы, при правильном и своевременном лечении, срок жизни при острой форме лейкоза увеличивается.
Видео: лекция о миелоидном лейкозе у детей
Волосатоклеточный лимфоцитарный лейкоз
Онкологическое заболевание крови, при котором костный мозг производит избыточное количество лимфоцитов, называется волосатоклеточным лейкозом. Это редкое заболевание характеризуется медленным развитием. Лейкозные клетки выглядят как небольшие тела с «волосами», что и дало название болезни. Чаще всего волосатоклеточный лейкоз встречается у мужчин старше 50 лет; женщины составляют лишь 25% заболевших.
Существует три формы волосатоклеточного лейкоза: рефракторная, прогрессирующая и нелеченая. Прогрессирующая и нелеченая формы наиболее распространены, так как многие пациенты связывают симптомы с возрастными изменениями и обращаются к врачу слишком поздно. Рефракторная форма возникает как рецидив после ремиссии и плохо поддается лечению.
Симптомы волосатоклеточного лейкоза схожи с другими формами лейкоза. Для диагностики необходимы биопсия, анализ крови, иммунофенотипирование, компьютерная томография и аспирация костного мозга. Анализ крови показывает, что количество лейкоцитов значительно превышает норму, в то время как уровень тромбоцитов, эритроцитов и гемоглобина снижается.
Лечение включает:
- Химиотерапию с использованием кладрибина и пентосатина;
- Биологическую терапию (иммунотерапию) с препаратами Интерферон альфа и Ритуксимаб;
- Хирургическое вмешательство (спленэктомия) — удаление селезенки;
- Пересадку стволовых клеток;
- Общеукрепляющую терапию.
Влияние лейкоза у коров на человека
Лейкоз — распространенное заболевание крупного рогатого скота (КРС). Существует предположение, что лейкозогенный вирус может передаваться через молоко, о чем свидетельствуют эксперименты на ягнятах. Однако исследований о влиянии молока от зараженных лейкозом животных на человека не проводилось. Опасность представляют не сам вирус, так как он погибает при нагревании молока до 80°С, а канцерогенные вещества, которые не уничтожаются кипячением. Кроме того, молоко от больных лейкозом животных может снижать иммунитет человека и вызывать аллергические реакции.
Молоко коров с лейкозом категорически запрещено для детей, даже после термической обработки. Взрослые могут употреблять молоко и мясо таких животных только после обработки при высоких температурах. Утилизируют внутренние органы (печень), в которых в основном размножаются лейкозные клетки.
Видео: острый лейкоз в программе “Жить Здорово!”
Рекомендации читателям СосудИнфо предоставляют профессиональные медики с высшим образованием и опытом работы в своей области.
На ваши вопросы отвечает один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза.
Вы можете поблагодарить специалиста за помощь или поддержать проект СосудИнфо произвольным платежом по ссылке.
Источник: sosudinfo.ru