Церебральный атеросклероз (БЦА, сонные артерии)
Питание клеток головного мозга осуществляется через брахиоцефальные артерии (БЦА). К ним относятся плечеголовной ствол и соответствующие левые ветви. Если в одной из артерий образуются бляшки, чаще всего в месте ветвления общей сонной артерии, у пациента диагностируют атеросклероз БЦА.
На ранних стадиях атеросклероз может быть нестенозирующим, когда холестериновое пятно выглядит как полоса и не превышает половины диаметра сосуда. Однако большинство таких процессов со временем переходят в стенозирующие.
Ранние признаки хронической недостаточности кровоснабжения головного мозга:
- постоянная слабость;
- быстрое утомление при обычных нагрузках;
- трудности с концентрацией;
- эмоциональная нестабильность;
- дневная сонливость и бессонница ночью;
- ухудшение памяти;
- замедленное мышление;
- головные боли;
- шум в ушах.
С прогрессированием ишемии ухудшается запоминание и анализ информации, изменяется эмоциональный фон: пациенты становятся раздражительными, мнительными и склонными к депрессии. Постоянный шум в ушах, снижение зрения и слуха, шаткость походки и дрожание рук свидетельствуют о дальнейшем снижении притока крови.
На этой стадии наблюдается потеря интереса к любой активности и утрата способности к эффективной работе. Деменция характеризуется следующими признаками:
- низкий интеллект;
- провалы в памяти;
- неразборчивая речь;
- отсутствие интереса к окружающим;
- потеря способности к самообслуживанию и личной гигиене.
Общемозговая симптоматика включает:
- головные боли с тошнотой или рвотой;
- прогрессирующее нарушение сознания – от оглушенности до комы;
- потеря способности к самостоятельным движениям в конечностях;
- перекос лица;
- изменения речи;
- затруднение глотания.
Нижние конечности
При хроническом стенозирующем атеросклерозе на ранних стадиях у пациента возникают боли в мышцах голени при ходьбе, периодическое онемение и повышенная чувствительность ног к холоду. Сужение просвета артерии приводит к усилению боли при меньшей нагрузке, а кожные покровы становятся сначала бледными, затем багрово-синюшными.
Синдром перемежающейся хромоты усиливается при подъеме по лестнице. Сначала он проявляется только при длительной ходьбе, затем пациент не может пройти даже 25 метров без остановки.
Тяжелая форма атеросклероза и острая закупорка могут привести к гангрене ноги и необходимости ампутации. Признаки такого осложнения — долго незаживающие язвы на голени и прекращение пульсации артерии на стопе.
Коронарные артерии
Снижение кровотока в венечных артериях вызывает стенокардию — приступ боли в сердце. Она проявляется неприятными ощущениями за грудиной, такими как сжатие и жжение. Интенсивность боли может варьироваться от умеренной до нестерпимой, и она может распространяться на область лопаток, левую руку и шею. Преходящие нарушения коронарного кровотока часто возникают после интенсивной физической нагрузки, стресса или ночью.
Во время приступа может возникать нехватка воздуха, холод в руках и онемение. Пульс становится неритмичным, возможны колебания артериального давления. Длительная боль может указывать на развитие инфаркта. К осложнениям стенокардии относятся замещение функционирующей сердечной ткани соединительной (кардиосклероз) и нарастание сердечной недостаточности.
Смотрите видео о стенозирующем атеросклерозе, его симптомах и лечении:
Эхопризнаки и другие показатели наличия заболевания
Одним из методов диагностики проходимости артериальных сосудов и оценки степени стеноза является эхокардиография — УЗИ в режиме дуплексного сканирования. Этот метод позволяет выявить атеросклеротическую бляшку, ее размеры и соотношение с диаметром артерии, а также нарушения кровообращения в данной области. Признаки нестенозирующего процесса:
- отложения холестерина занимают менее 50% просвета артерии;
- бляшка находится на ранних стадиях формирования;
- магистральный кровоток незначительно ослаблен.
При атеросклерозе коронарных артерий важную информацию можно получить с помощью ЭКГ: на высоте приступа сегмент ST понижается, Т-волна становится отрицательной, появляются нарушения ритма и проводимости.
Ускоренный пульс во время приступа указывает на стенокардию напряжения, а нормальный — на спонтанную форму. Детальная диагностика коронарного кровообращения проводится с помощью нагрузочных проб и суточного мониторирования ЭКГ.
Коронарография и ангиография церебральных или периферических артерий позволяют точно выявить нарушения кровотока, место закупорки, а также состояние коллатеральных путей и микроциркуляции в капиллярах. Эти исследования обязательно назначают перед операцией для выбора правильной техники. Вместо классического рентгеновского контроля также используют МРТ-ангиографию.
Лабораторная диагностика при атеросклерозе включает:
- биохимический анализ крови;
- липидограмму;
- коагулограмму;
- определение креатинфосфокиназы, тропонина, АЛТ и АСТ при подозрении на инфаркт миокарда.
Лечение стенозирующего атеросклероза
Пациентам с атеросклерозом и нарушениями уровня холестерина назначается специальная диета. В ней ограничивают потребление животного жира, консервов, колбасы, промышленных соусов, маргарина, сливочного масла, субпродуктов и полуфабрикатов. В рацион должны входить сырые и отварные овощи, каши из цельного зерна и фрукты.
Для нормализации липидного обмена применяются препараты, такие как Симгал, Ловастатин, Зокор и никотиновая кислота.
Для профилактики тромбообразования рекомендуются Аспирин и Тиклид. Важно поддерживать нормальные показатели артериального давления и уровня сахара в крови.
При церебральном атеросклерозе используют сосудорасширяющие средства (Кавинтон, Нимотоп), препараты для улучшения микроциркуляции (Агапурин, Курантил), стимуляторы обмена (Глицин, Билобил) и ноотропы для улучшения памяти (Сермион, Луцетам, Сомазина).
При поражении нижних конечностей показаны спазмолитики (Ксантинола никотинат, Галидор), витамины группы В и ангиопротекторы (Вазапростан, Кальция добезилат). Для обезболивания проводят новокаиновые блокады, а при тромбообразовании вводят Стрептокиназу.
Для купирования приступа стенокардии применяют Нитроглицерин, а для постоянного лечения — нитраты продленного действия (Изокет, Моносан), Сиднофарм, бета-блокаторы (Конкор, Анаприлин) и антагонисты кальция (Изоптин, Коринфар ретард, Предуктал).
Если медикаменты не дают ожидаемого эффекта, рассматривается возможность оперативного лечения. При эндартерэктомии удаляется бляшка с частью внутренней оболочки, просвет артерии расширяется с помощью баллона и имплантируется стент. В случае необходимости пораженную часть заменяют веной или протезом, или проводят шунтирование.
Профилактика
Успех лечения атеросклероза зависит от устранения основных факторов риска: курения, алкоголя, гиподинамии, ожирения и стресса. Рациональное питание и физическая активность важны для предотвращения серьезных осложнений атеросклероза.
Необходимо контролировать и корректировать медикаментами повышенное артериальное давление, уровень холестерина и глюкозы, а также свертываемость крови.
Стенозирующий атеросклероз проявляется сужением артерии более чем на 50%. Он возникает при нарушении липидного обмена у пациентов с высоким риском сосудистых заболеваний. При поражении коронарных артерий возникают приступы стенокардии, а при образовании бляшек в сосудах нижних конечностей развивается перемежающаяся хромота.
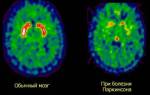
Церебральный атеросклероз проявляется закупоркой брахиоцефальных артерий, что приводит к дисциркуляторной энцефалопатии. Лечение включает медикаменты, хирургические методы, а также диету, физическую активность и отказ от вредных привычек. Важно также корректировать гипертонию, ожирение и диабет.
Источник: CardioBook.ru
Причины появления стенозирующего атеросклероза
Несмотря на доказанную роль многих факторов в развитии атеросклероза, это заболевание остается недостаточно изученным. Неясно, почему стенозирующий атеросклероз у одних пациентов поражает сердце, а у других — сосуды конечностей или головного мозга. Также нет согласия по поводу триггеров, после которых начинается быстрое прогрессирование болезни.
Ученые единодушны в выделении состояний, значительно увеличивающих риск поражения артериальной стенки. К ним относятся:
- алкогольная и никотиновая зависимость;
- пожилой возраст;
- отягощенная наследственность;
- климактерический период;
- сахарный диабет;
- артериальная гипертензия;
- избыток холестерина в пище;
- нарушение соотношения фракций холестерина;
- ожирение;
- гипотиреоз;
- стрессовые ситуации;
- недостаток физической активности;
- хронические инфекции.
При наличии нескольких факторов у одного пациента процесс закупорки артерий начинается в более молодом возрасте, протекает тяжелее и может сопровождаться осложнениями, такими как инфаркт, инсульт или гангрена конечностей.
Симптомы развития заболевания
Клинические проявления стенозирующего атеросклероза возникают при сужении просвета крупных и средних артерий более чем на 50%. Причиной этого процесса является отложение липопротеинов низкой и очень низкой плотности во внутренней оболочке сосуда. Холестериновые конгломераты, появившись, растут от жирового пятна до атерокальциноза, постепенно уменьшая приток крови к тканям.
Факторы риска возникновения инсульта
- Атеросклероз
- Сахарный диабет
- Повышенное артериальное давление
- Курение
- Употребление жирной пищи
- Лишний вес
- Повышенное тромбообразование
| Читайте на эту тему: |
Диагностика стенозов сонных артерий, питающих мозг
Чтобы определить наличие стенотических поражений артерий, врач проведет осмотр пациента. Даже при отсутствии субъективных симптомов он может услышать шум над артериями, вызванный кровотоком через суженный участок сосуда. При необходимости назначаются ультразвуковая доплерография магистральных артерий головы (УЗДГ МАГ), магнитно-резонансная томография (МРТ) или ангиография. Каждый из этих методов имеет свои показания.
УЗДГ считается «золотым стандартом» скрининга атеросклероза. Этот метод широко используется для массового обследования и выявления заболевания. Он доступен и менее затратен по сравнению с другими методами. УЗДГ позволяет оценить объем кровотока в сосуде, степень его сужения и, по определенным признакам, указать на наличие атеросклеротической бляшки. Если сужение артерии составляет 50% и более, врач может рекомендовать ангиографию для более детальной оценки состояния сосуда.
Рис. 2. УЗДГ сонных артерий. Стенозы (вверху) и извитости (кинкинг) сонных артерий (внизу).
МРТ — это более дорогой скрининговый метод, который в четыре раза дороже УЗДГ. Показаниями для его проведения являются подозрения на патологические изменения в мозге и сосудистом русле внутри черепной коробки.
Рис. 3. МРТ-реконструкция брахиоцефальных артерий.
Ангиография — наиболее точный метод, позволяющий визуализировать процессы внутри сосуда. Она применяется, если пациент уже перенес инсульт и УЗДГ МАГ выявило значительные сужения, что увеличивает риск повторного инсульта. Исследование проводится в специализированной операционной с ангиографической установкой.
Рис. 4. Критические стенозы внутренней сонной артерии (ангиография).
Во время ангиографии тонкий катетер вводится в артерию на ноге и продвигается к сосудам шеи. Место введения обрабатывается антисептиком и обезболивается. Затем через катетер вводится контрастное вещество, позволяющее визуализировать артерии, питающие мозг, под рентгеновскими лучами. Врач делает снимки артерии, чтобы выявить стенозы или окклюзии.
На основе полученных результатов врач предложит пациенту оптимальный способ лечения: операцию на открытых сосудах, проводимую сосудистыми хирургами, или внутрисосудистую операцию, выполняемую рентген-хирургами.
Хирургическое лечение стенозов артерий
На сегодняшний день самым эффективным и малотравматичным методом лечения стенозов периферических артерий является стентирование. В качестве профилактики инсульта стентирование выполняется на сонных, позвоночных и подключичных артериях, которые кровоснабжают головной мозг.
Стентирование — это установка стента, металлической трубочки с ячейками, в суженную часть артерии. Стент, как каркас, поддерживает артерию в раскрытом состоянии, предотвращая ее спадение. Это восстанавливает внутренний просвет артерии и улучшает кровоснабжение головного мозга.
Процедура стентирования артерий, питающих головной мозг, обязательно включает специальное защитное устройство — фильтр (рис. 5). Фильтр представляет собой металлический каркас с мембраной и защищает от микроэмболии сосудов головного мозга во время операции. Стент и фильтр образуют единый комплекс.
Рис. 5. Защитное устройство (фильтр) при стентировании сонных артерий.
Первоначальные этапы стентирования аналогичны ангиографии: пункция бедренной артерии, проведение катетера к сосудам шеи и введение контрастного вещества.
После установки проводникового катетера в пораженную атеросклерозом артерию врач проводит проводник с фильтром выше места сужения. Затем по проводнику в область стеноза устанавливается стент, который, расправляясь, вдавливает бляшку в стенку сосуда, восстанавливая его просвет. Врач может увидеть и оценить результат на мониторе. В конце вмешательства удаляются фильтр и проводниковый катетер, а стент остается в артерии, поддерживая ее в раскрытом состоянии. После стентирования пациент проводит некоторое время в больнице под наблюдением врача.
Послеоперационный период
После выписки из стационара необходимо строго соблюдать рекомендации лечащего врача и регулярно принимать назначенные лекарства. Это важно для успешного восстановления после операции. Придется готовиться к длительному приему медикаментов и избавиться от страха привыкания. Альтернатива проста: либо вы принимаете лекарства, либо инсульт может повториться.
В первую очередь речь идет о дезагрегантах — препаратах, которые предотвращают образование тромбов и сгущение крови. Это «защищенные» аспирины, которые не вредят слизистой желудка, а также мощный дезагрегант клопидогрель (Плавикс).
Стентирование не излечивает атеросклероз. Для снижения риска образования новых атеросклеротических бляшек в стенках артерий необходим длительный прием статинов, которые замедляют прогрессирование атеросклероза и нормализуют уровень холестерина в крови. Также важна строгая коррекция артериального давления (АД). Нужно не только регулярно измерять АД, но и контролировать, чтобы оно не превышало 140/90 мм рт. ст. с помощью индивидуально подобранных гипотензивных препаратов. Регулярные визиты к невропатологу обязательны, а при появлении новых симптомов следует немедленно обратиться к врачу.
Пациенты, перенесшие стентирование, не становятся инвалидами. Напротив, стенирование улучшает качество жизни на многие годы. Инвалидность возникает из-за инсульта и его осложнений. Если стентирование проводится как мера спасения жизни после инсульта, инвалидность присваивается на основании последствий инсульта, а не факта стентирования.
Если стентирование невозможно, пациенту предлагают каротидную эндартерэктомию — хирургическую операцию на открытых сосудах, при которой сосуд вскрывают и удаляют бляшку хирургическими инструментами.
Если у вас есть симптомы преходящего нарушения кровоснабжения головного мозга (транзиторные ишемические атаки), обратитесь к врачу. Помните: инсульт можно предотвратить!