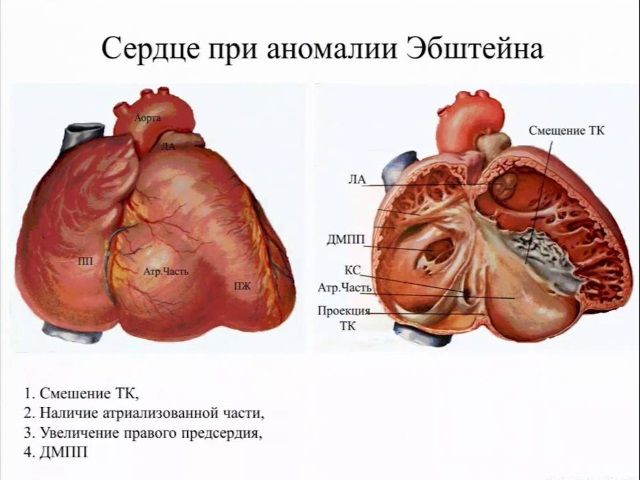
В 1866 году немецкий врач-терапевт впервые описал врожденное заболевание сердца, известное как аномалия Эбштейна. При этом пороке створки правого клапана прикрепляются с смещением в сторону полости правого желудочка. В результате желудочек уменьшается, а правое предсердие увеличивается.
Полость правого желудочка делится на две неравные части, граница которых проходит по смещенному отверстию клапана. Нижняя часть — это собственно желудочек, а верхняя — надклапанная часть, соединенная с правым предсердием.
Изменения в структуре сердца приводят к его неправильной работе, что сказывается на общем состоянии организма.
При аномалии Эбштейна в 80% случаев нарушается сообщение между предсердиями. Причины этого могут быть следующими:
- Увеличение овального отверстия, которое у здоровых детей зарастает с ростом.
- Дефект межпредсердной перегородки (ДМПП).
Аномалия Эбштейна является редким заболеванием, составляющим менее 1% всех известных пороков сердца. Она не зависит от половой принадлежности и встречается как у мальчиков, так и у девочек.
Чаще всего новорожденные с этой аномалией имеют и другие сердечные патологии, такие как:
- сужение (стеноз) легочной артерии;
- митральная недостаточность (частичное смыкание левого клапана);
- открытый артериальный проток;
- атрезия аорты (самая тяжелая форма порока сердца).
Аномалию Эбштейна может усугублять синдром Вольфа-Паркинсона-Уайта (WPW), при котором преждевременно возникает возбуждение желудочков. Эта проблема чаще встречается у мужчин в возрасте от 10 до 20 лет, иногда и старше.
Причины и симптомы
Научные исследования пока не установили точные причины аномалии Эбштейна. Предполагается, что она может возникать на генетическом уровне, а также под воздействием внешней среды. Известно, что риск развития патологии у ребенка повышается, если мать во время беременности принимала препараты лития или перенесла инфекционное заболевание.
Гемодинамические особенности аномалии у детей зависят от степени смещения и деформации трехстворчатого клапана, а также изменений в правом желудочке и предсердии. Важную роль в клиническом проявлении патологии играет венозно-артериальный шунт.
Аномалия Эбштейна в кардиологии может протекать бессимптомно, что требует инструментальных исследований для диагностики. Проблему можно выявить на основании:
- рентгена грудной клетки;
- электрокардиограммы.
Если симптомы выражены, диагноз ставят в роддоме или вскоре после выписки.
Дети с этой аномалией обычно не отстают в физическом развитии, но могут жаловаться на:
- боли в области сердца;
- повышенную утомляемость при нагрузках;
- одышку;
- частые сердцебиения;
- потерю сознания.
При осмотре у детей может наблюдаться цианоз. У большинства он проявляется с рождения, у некоторых — в возрасте от 3 до 12 лет. Синюшный оттенок усиливается при увеличении венозно-артериального сброса, меняя цвет кожи с малинового на темно-синий. Цианоз отсутствует при отсутствии межпредсердного сообщения.
Дополнительные симптомы включают:
- набухание вен на шее;
- пульсацию вен, совпадающую с сердечными сокращениями;
- деформацию пальцев рук и ног.
Изменения в пальцах могут напоминать барабанные палочки или часы, за что их называют «барабанные пальцы» или «часовые стекла».
Если к сердечной патологии присоединяется стеноз легочной артерии, это приводит к снижению кислорода в крови. Внешне это может проявляться тем, что ребенок часто садится на корточки.
У 50% пациентов наблюдается выпирание грудины с левой стороны, известное как «сердечный горб», вызванное увеличением правого предсердия.
При аускультации врач может услышать глухие и слабые тоны сердца. У некоторых пациентов прослушивается шум в левой части грудины, что указывает на недостаточную функциональность трехстворчатого клапана.
При диагностировании аномалии Эбштейна у новорожденного из-за дисфункции правого желудочка нарушается кровообращение, что проявляется в первом полугодии жизни (иногда позже). Ребенок может часто дышать, у него учащенное сердцебиение, пульсируют вены на шее, увеличивается печень. Симптомы имеют плохой прогноз.
Способы диагностики
Обнаружить патологию внутриутробного развития плода можно с помощью УЗИ на сроке беременности от 18 до 22 недель. На этом этапе возможно выявление задержки развития. При тяжелых формах патологии рассматривается вопрос о прерывании беременности, так как статистика показывает, что лишь 5% таких детей доживут до 50 лет, а 50% новорожденных с подобным диагнозом погибнут в течение первого года жизни.
Электрокардиография (ЭКГ) демонстрирует:
- увеличение мышечной массы правого предсердия;
- смещение электрической активности вправо;
- аритмию и другие нарушения.
На ЭКГ фиксируются ритмы с нарушениями, а также проблемы с проводимостью кровотока между отделами сердца.
Для определения силы сердечного тона используется фонокардиография, которая записывает вибрации сердечной мышцы и звуки, возникающие при ее работе.
Следующий метод — эхокардиография (ЭХКГ). Она позволяет выявить деформацию эхосигнала, а также аномальный рост правого предсердия и уменьшение правого желудочка.
Для подтверждения или опровержения диагноза также применяются ангиография, катетеризация (внутриполостная ЭКГ) и рентгенография.
На рентгенограмме могут быть видны увеличенные размеры сердца, напоминающего шар или перевернутую чашу. В косых проекциях фиксируются признаки аномального роста правого предсердия и верхней части правого желудочка, в то время как левое отделы сердечной мышцы обычно остаются неизменными.
Лечение
Аномалия Эбштейна у взрослых и детей требует двух видов терапии:
- Медикаментозной.
- Оперативной.
Неоперативный вариант применяется, когда отклонения незначительные и не влияют на жизнедеятельность. В этом случае поддержка работы сердца осуществляется с помощью лекарств:
- антиаритмиков (например, Аденозин, Дизопирамид);
- диуретиков (уменьшают содержание жидкости и выводят воду и соль);
- ингибиторов АПФ (Каптоприл, Эналаприл);
- сердечных гликозидов (Дигоксин, Строфантин, Изоланид).
Цель терапии — предотвратить дальнейшее развитие патологии.
При серьезных отклонениях от нормы проводится операция. В ходе операции устанавливают протез сердечного клапана из натурального материала или титана. В случае титанового протеза пациенту необходимо всю жизнь принимать препараты для разжижения крови.
Другой вариант оперативного вмешательства — пластическая операция, при которой восстанавливают естественный клапан. Ушивают часть предсердия, выходящую за пределы нормы. Однако операция не всегда показана, так как степень патологии у пациентов различается.
Прогноз зависит от тяжести заболевания, и выбор метода терапии индивидуален. У больных к 20-30 годам часто развивается сердечная недостаточность, что может привести к летальному исходу.
Чем сильнее выражена синюшность кожи у детей, тем хуже прогноз. При тяжелой сердечной недостаточности максимальная продолжительность жизни составляет несколько лет.
Болезнь прогрессирует, и у больных могут возникнуть:
- инсульт;
- нарушения сердечного ритма;
- тромбоэмболия.
Дети с аномалией Эбштейна могут вести обычный образ жизни, но должны избегать серьезных физических нагрузок, авиаперелетов, вредных привычек, правильно питаться и мыслить позитивно.
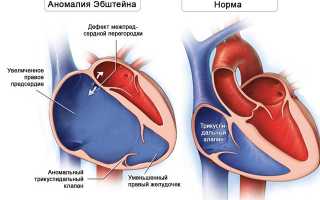
Аномалия Эбштейна встречается редко, но может быть опасной. Она заключается в смещении трехстворчатого клапана в полость правого желудочка, что приводит к увеличению правого предсердия и уменьшению правого желудочка. Часть желудочка, которая теперь входит в предсердие, называется «атриализованной» и может значительно увеличиваться. Створки клапана также аномальны: они смещены и неправильно развиты. Часто сопутствующим пороком является дефект межпредсердной перегородки, который приводит к сбросу крови «справа налево».
Дети с аномалией Эбштейна рождаются с цианозом, который может уменьшиться через 2-3 месяца, когда сопротивление сосудов легких снижается. Однако, если дефект перегородки небольшой, состояние может стать критическим, и дети могут погибнуть от сердечной недостаточности и осложнений цианоза в первые недели жизни. В таких случаях необходимо экстренно расширить дефект баллоном (процедура Рашкинда), что облегчит работу правых отделов сердца. Если состояние ухудшается, может потребоваться ранняя коррекция, хотя это нежелательно из-за небольших размеров сердца.
Большинство детей не нуждаются в этом. Их состояние и степень цианоза могут варьироваться. Степень смещения клапанного кольца, состояние створок клапана и размер «атриализованной» части желудочка индивидуальны. Некоторые пациенты с незначительными анатомическими изменениями могут жить 10–15 лет, не испытывая серьезных проблем, кроме синюшного цвета кожи. Однако часто у них возникают нарушения ритма сердца, так как проводящая система затрагивается как самим пороком, так и его последствиями. Несмотря на удовлетворительное состояние, такие пациенты должны постоянно наблюдаться у кардиолога, и хирургическое лечение рано или поздно становится необходимым.
Выбор времени операции зависит от состояния ребенка. При благоприятном течении порока операцию можно отложить до подросткового возраста, если нет угрожающих жизни осложнений.
Операция направлена на полное исправление порока и проводится на открытом сердце с использованием искусственного кровообращения. Удаляется лишний участок предсердия, а трехстворчатый клапан приподнимается и укрепляется. Если это невозможно, клапан заменяют искусственным протезом. Также устраняются участки, способствующие нарушениям ритма. Хирурги стремятся восстановить целостность створок клапана, но иногда требуется протезирование. Выбор между пластикой и протезированием часто решается во время операции. Перед операцией врач должен объяснить все возможные варианты и последствия для ребенка.
Если речь идет о протезировании клапана, его лучше проводить позже, когда сердце достаточно велико для установки протеза, рассчитанного на длительный срок. С ростом ребенка увеличивается и его сердце, и в какой-то момент отверстие для протеза может стать относительно узким.
Протезы клапанов
Протезы клапанов — это искусственные устройства, заменяющие естественные сердечные клапаны. Они представляют собой металлические или гибкие пластиковые кольца, обтянутые синтетической подушкой, к которой пришиваются швы. Внутри кольца находится сам клапан, который может быть изготовлен из биологического материала, например, свиного клапана, или из ткани сердечной сорочки человека. Изготовление клапанов — это специализированная область медицины, где их создают вручную в лабораториях, обрабатывают и хранят в особых условиях. Готовый клапан обычно имеет три створки и напоминает естественный полулунный клапан аорты или легочного ствола.
Механические клапаны полностью состоят из титанового сплава и имеют две подвижные створки. Они представляют собой высокое достижение медицинской технологии и постоянно улучшаются. Механические клапаны производятся промышленно и используются в кардиохирургии на протяжении многих лет.
Выбор между биологическим и механическим клапаном зависит от необходимости постоянного приема антикоагулянтов. Биологический клапан не требует таких препаратов на протяжении жизни, тогда как механический требует их регулярного приема. Однако механический клапан может служить дольше — годы и десятилетия — при соблюдении режима лечения. Врач подробно объяснит все аспекты выбора, но окончательное решение остается за вами.
Результаты операций по замене клапанов в целом хорошие: как непосредственные, так и отдаленные, и ожидаются у 90% оперированных пациентов.
Если у вас есть симптомы, указывающие на проблемы с сердцем, необходимо провести тщательное исследование. При ухудшении состояния пациента, увеличении сердца или возникновении осложнений требуется хирургическое вмешательство. Лечение может включать как терапевтические, так и хирургические методы.
Аномалия Эбштейна: симптомы
Пациенты с аномалией Эбштейна часто не испытывают дискомфорта долгое время. Даже при значительных изменениях клапана могут наблюдаться лишь незначительные симптомы. Признаки развиваются постепенно и включают:
- Одышку;
- Повышенную утомляемость, особенно при физической нагрузке;
- Отёки нижних конечностей;
- Нарушения ритма сердца;
- Изменение цвета кожи и губ.
У новорожденных с этой аномалией изменения цвета кожи могут проявляться раньше, чем симптомы сердечной недостаточности. Появление этих признаков в раннем возрасте указывает на тяжелое состояние и требует немедленного лечения.
У детей старшего возраста наблюдаются признаки сердечной недостаточности: повышенная утомляемость, одышка, возникающая при физической активности (например, во время игр), а также ощущение тяжести в области сердца. Также можно заметить цианоз губ и кончиков пальцев.
Причины
Сердце состоит из четырех камер: два предсердия (левое и правое) и два желудочка. Стенки желудочков толстые, так как они отвечают за выброс крови ко всем органам. Между предсердиями и желудочками находятся клапаны, которые обеспечивают одностороннее движение крови. При аномалии Эбштейна трикуспидальный клапан смещается в сторону правого желудочка, что уменьшает его объем и увеличивает правое предсердие. Клапан может быть недоразвит, что нарушает функционирование как левого желудочка, так и предсердия, так как кровь возвращается в правое предсердие, вызывая его перегрузку и перегрузку желудочка. Изменения клапана могут варьироваться от незначительных до значительных деформаций. Это приводит к перегрузке правого предсердия и желудочка, что в конечном итоге вызывает правожелудочковую сердечную недостаточность.
Причины врожденных пороков остаются неясными, но известно, что генетические и внешние факторы играют важную роль. В редких случаях установлено, что прием матерью препаратов лития или наличие инфекционных заболеваний во время беременности может привести к рождению ребенка с аномалией Эбштейна.
Сопутствующие дефекты
При аномалии Эбштейна могут наблюдаться и другие врожденные пороки сердца.
Дефект межпредсердной перегородки
Более 50% пациентов с аномалией Эбштена имеют дефект межпредсердной перегородки. Этот дефект приводит к смешиванию венозной, бедной кислородом крови с оксигенированной кровью левого предсердия. В результате в системный кровоток попадает менее насыщенная кислородом кровь, что ухудшает состояние пациента. Кроме того, наличие дефекта межпредсердной перегородки увеличивает риск образования тромбов, которые могут попасть в артериальное русло и вызвать инсульт. При оперативном вмешательстве по поводу аномалии Эбштена хирург обязательно устранит обнаруженный дефект межпредсердной перегородки.
Нарушения ритма
В правом предсердии сердца находится группа клеток, способная генерировать импульсы, которые распространяются по миокарду и обеспечивают синхронную работу всех камер. При аномалии Эбштейна могут возникать дополнительные пути для распространения импульсов, что приводит к нарушениям ритма, известным как тахиаритмии. Эти нарушения могут значительно ухудшить состояние пациента и даже вызвать потерю сознания при высокой частоте сердечного ритма. Кроме того, перегрузка правого предсердия приводит к его расширению, что создает условия для развития трепетания предсердий.
Рентгенография органов грудной клетки
Рентгенография органов грудной клетки может показать увеличение сердца, что может свидетельствовать о наличии аномалии Эбштейна.
Эхокардиография
Это исследование позволяет визуализировать структуры сердца. Ультразвуковой датчик помогает врачу исследовать предсердия, желудочки, клапаны, крупные сосуды и их клапанный аппарат. Благодаря этому методу врач может точно диагностировать аномалию Эбштейна и измерить необходимые параметры, включая размеры и функциональные характеристики сердца.
Электрокардиография
Позволяет выявить сопутствующие нарушения ритма и определить наличие дополнительных путей проведения, вызывающих тахиаритмию.
Холтеровское мониторирование ЭКГ
Это исследование обычно проводится в течение 24–48 часов, что позволяет выявить периодические нарушения ритма без определенной закономерности.
Зондирование сердца
Данный метод исследования редко применяется при аномалии Эбштейна, поскольку неинвазивные методики, такие как эхокардиография, предоставляют полную информацию о данной патологии.
Осложнения
Пациенты с аномалией Эбштейна могут не испытывать неприятных симптомов и вести обычный образ жизни. Однако при этом пороке возможны нарушения ритма, развитие сердечной недостаточности, а также повышается риск внезапной сердечной смерти и инсульта.
Физическая активность
В зависимости от степени поражения клапанного аппарата и функциональных особенностей пациента врач рекомендует различный уровень физической активности. Важно помнить, что решения принимаются индивидуально.
Беременность с аномалией Эбштейна
Женщина с аномалией Эбштейна может успешно выносить и родить здорового ребенка. Однако во время беременности увеличивается объем циркулирующей крови, что создает дополнительную нагрузку на сердце. Это может привести к декомпенсации порока и серьезным осложнениям. Поэтому беременность должна быть спланирована, а ее ведение — осуществляться под контролем кардиолога и акушера-гинеколога. Роды рекомендуется проводить в специализированном стационаре.
Лечение порока — аномалия Эбштейна
Если у вас нет симптомов или нарушений сердечного ритма, врач может рекомендовать регулярный контроль состояния с помощью обследований: общего осмотра, электрокардиографии, рентгенографии грудной клетки, эхокардиографии и холтеровского мониторирования.
Терапевтическое лечение
При наличии проблем с сердечным ритмом вам, скорее всего, назначат антиаритмические препараты. Обычно используются бета-блокаторы, блокаторы кальциевых каналов и сердечные гликозиды. Если выявлены признаки сердечной недостаточности, врач назначит диуретики, сердечные гликозиды и ингибиторы АПФ.
Хирургическое лечение
Существует несколько методов хирургического лечения аномалии Эбштейна. Если ткани трикуспидального клапана позволяют, проводится его пластика (реконструкция). В большинстве случаев выполняется имплантация нового клапана, обычно биологического протеза. Во время операции в миокард правого желудочка или интракоронарно вводятся стволовые клетки для стимуляции роста новых клеток миокарда, что поможет правому желудочку адаптироваться к новым условиям.
Если во время диагностики выявлены сопутствующие дефекты сердца, их устраняют одновременно. Также во время операции на открытом сердце удаляются дополнительные пути проведения электрического импульса, вызывающие тахиаритмию.
Важно помнить, что после кардиохирургической операции необходимо строго соблюдать режим приема лекарств. Преждевременное прекращение приема, например, антикоагулянтов, может привести к серьезным последствиям, вплоть до летального исхода.
Пациенты с врожденным пороком сердца и после операции могут вести полноценную жизнь. Единственное отличие — необходимость более частых визитов к врачу, но всегда с хорошими новостями о здоровье.