Сердце является жизненно важным органом, обеспечивающим циркуляцию крови. Оно доставляет кислород и питательные вещества к органам и тканям, а также удаляет углекислоту и продукты распада. Остановка сердца приводит к прекращению кровоснабжения организма и его гибели. Пересадка сердца — это операция, при которой больное сердце заменяется донорским.
Трансплантация сердца (heart transplant) — это лечение, обычно предназначенное для пациентов, которые не получили достаточного улучшения состояния после медикаментозной терапии или других операций. Код трансплантации сердца по МКБ-10: Z94.1 — наличие трансплантированного сердца.
К сожалению, в сердце могут происходить необратимые изменения, приводящие к серьезным нарушениям его функции. Эти патологии могут быть врожденными или приобретенными из-за неблагоприятных факторов, таких как перенесенные заболевания или воздействие химических веществ. Иногда изменения оказываются настолько тяжелыми, что не поддаются лечению ни медикаментами, ни традиционными хирургическими методами.
Ранее пациенты с такими нарушениями считались обреченными. Сегодня, благодаря достижениям трансплантологии, существует возможность спасти даже таких больных. Врачи могут заменить больной орган на здоровый, взятый от донора, подобно замене изношенной детали в автомобиле.
Что собой представляет эта операция и в каких случаях она необходима?
Первая пересадка сердца: история
Задолго до того, как трансплантация органов от человека к человеку стала известна, ученые проводили новаторские медицинские и хирургические исследования, которые в итоге привели к современным успехам в этой области. С конца 1700-х до начала 1900-х годов иммунология развивалась благодаря работам многих независимых ученых. Среди значительных достижений можно отметить открытие антител и антигенов Эрлихом, типирование крови Ланстайнера и теорию Мечникова о сопротивлении организма.
В отечественных СМИ сообщалось, что Шварценеггер получил пересадку сердца, однако это не соответствует действительности.
Первая операция по пересадке сердца человеку от шимпанзе
Первая клиническая трансплантация сердца состоялась 23 января 1964 года в больнице университета Миссисипи под руководством доктора Джеймса Харди. Эта ортотопическая операция была основана на обширных исследованиях на животных, которые подтвердили эффективность ранее разработанных техник.
Реципиентом стал 68-летний Бойд Раш, находившийся в терминальном шоке из-за тяжелой атеросклеротической ишемической болезни сердца.
«Реципиент пришел в терминальный шок около 18:00, с кровяным давлением 70 и практически без дыхания, за исключением механической вентиляции через трахеотомическую трубку. Смерть была неизбежной, и если пересадка сердца должна была состояться, это нужно было сделать немедленно», — вспоминал Харди в своих мемуарах.
Несколько часов спустя Харди и его команда выполнили первую операцию по пересадке сердца. Сердце шимпанзе функционировало в груди Раша в течение 90 минут, но оказалось слишком маленьким, чтобы поддерживать жизнь пациента. Он скончался вскоре после операции.
Во время трансплантации донорское сердце хорошо сохранилось и легко дефибриллировалось. Качество сокращений миокарда было зафиксировано на видео, и трансплантат работал почти два часа после дефибрилляции. Однако предоперационное ухудшение состояния реципиента и размеры донорского органа привели к декомпенсации трансплантированного сердца. Этот опыт подтвердил научную целесообразность трансплантации сердца у человека.
Решение Харди использовать сердце шимпанзе вызвало критику со стороны общественности и медицинского сообщества, подняв множество этических, моральных, социальных и юридических вопросов.
В 2017 году бывший американский пауэрлифтер СиТи Флетчер перенес пересадку сердца.
В последующие месяцы критика в медицинском сообществе ослабла после публикации Харди статьи в журнале Американской медицинской ассоциации, где он описал этические принципы, соблюдаемые при оценке донора и реципиента.
Несмотря на первую успешную пересадку сердца от человека к человеку, хирурги продолжали экспериментировать с сердцами животных. С 1964 по 1977 годы сердца овец, бабуинов и шимпанзе были пересажены как минимум четырем взрослым, все из которых скончались в течение нескольких дней после операции.
Первая пересадка сердца человеку от человека
Во второй половине дня 2 декабря 1967 года произошла трагедия, которая запустила цепь событий, изменивших мировую историю.
Семья, отправляясь в гости к друзьям, остановилась у пекарни на главной дороге обсерватории Кейптауна, чтобы купить торт. Мужчина и его сын ждали в машине, пока жена и дочь заходили в магазин. Когда они вернулись и начали переходить дорогу, их сбил проезжающий автомобиль. Мать погибла на месте, а дочь, 25-летняя мисс Дениз Дарвалл, была доставлена в больницу Грооте-Шуур в критическом состоянии и вскоре была объявлена с умершими мозгами.
Только те, кто пережил подобную утрату, могут понять горе отца Дениз, мистера Эдварда Дарвалла. Столкнувшись с потерей жены и дочери, он проявил мужество и согласился на пожертвование сердца и почек своей дочери. Без его разрешения пересадка сердца была бы невозможна.
Вторая семья в Кейптауне оказалась неразрывно связанной с трагедией Дарвалла. В конце 1967 года одним из пациентов кардиологического отделения больницы Гроот Шур был 53-летний доктор Луи Вашкански из Си-Пойнт. Он перенес несколько сердечных приступов, которые почти полностью разрушили его сердце. Его состояние было критическим, но врачи и семья отмечали его невероятный дух и мужество в борьбе за жизнь.
Кардиологическое отделение отвечало за большинство пациентов-доноров в хирургическом отделении кардиоторакальной хирургии. Профессор Вельва Шрире, возглавлявший эту группу, понимал, что существующие хирургические методы не могут помочь всем пациентам с тяжелой сердечной недостаточностью. Встреча Луи Вашкански и профессора Шрире стала еще одним звеном в цепи событий, приведших к первой в мире пересадке сердца человеку.
В подготовке к операции участвовали:
— кардиологи, подтвердившие необходимость революционной процедуры;
— радиологи, предоставившие рентгеновские снимки;
— патологоанатомы, обработавшие лабораторные анализы;
— иммунологи, определившие совместимость донорского сердца;
— анестезиологи, обеспечившие безопасный наркоз;
— медсестры, оказывавшие помощь на каждом этапе;
— технологи, управлявшие медицинским оборудованием;
— служба переливания крови, обеспечившая необходимую кровь.
Все эти специалисты работали в команде, и вскоре после полуночи в эту субботу началась операция. В 6 утра 3 декабря 1967 года новое сердце было успешно подключено к доктору Луи Вашкански.
Первая успешная трансплантация человеческого сердца была проведена в больнице Гроот Шур. Это событие привлекло международное внимание к больнице и продемонстрировало опыт и способности ее сотрудников. Профессор Барнард обладал необходимыми знаниями и навыками для выполнения этого подвига, а также мужеством принять медицинские, этические и правовые риски, связанные с первой пересадкой сердца. Однако следует помнить, что эта операция стала возможной благодаря усилиям множества специалистов из разных областей.
Первая пересадка сердца в СССР
Первая трансплантация сердца в СССР состоялась 4 ноября 1968 года под руководством хирурга Александра Александровича Вишневского. Однако информация об этой операции была засекречена, и предполагается, что пересадка завершилась неудачно.
В последующие годы в СССР существовало множество бюрократических барьеров для проведения таких операций. Ключевым фактором было то, что смерть мозга не признавалась основанием для изъятия донорских органов, и трансплантация в этом случае не разрешалась. Законодательство того времени позволяло изымать органы (почки, печень, сердце) только у доноров с работающим сердцем, что противоречило здравому смыслу.
Валерий Шумаков, новаторский кардиохирург, смог преодолеть эти барьеры и провести первую успешную трансплантацию сердца в СССР 12 марта 1987 года. Пациенткой стала 27-летняя Александра Шалькова.
Кто первым сделал пересадку сердца
В мире было много попыток трансплантации сердца, но мы рассмотрим только самые известные операции, которые вызвали общественный резонанс и способствовали развитию этой области.
| Доктор | Место проведения | Пациент | Дата | Донор | Результат |
|---|---|---|---|---|---|
| Джеймс Харди | Оксфорд, Миссисипи, США | Бойд Раш | 23 января 1964 года | Шимпанзе | Реципиент умер через 90 минут |
| Кристиан Барнард | Кейптаун, ЮАР | Луи Вашкански | 3 декабря 1967 года | Дениз Дарвалл | Умер через 18 дней от воспаления легких |
| А. А. Вишневский | Военно-медицинская академия, Ленинград, СССР | неизвестно | 4 ноября 1968 года | неизвестно | Операция, вероятно, завершилась неудачно |
| В. И. Шумаков | Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени В. И. Шумакова | 12 марта 1987 года | 12 марта 1987 года | Александра Шалькова | Удачная операция. Пациентка умерла через 10 лет. |
Когда требуется трансплантация сердца
Сегодня операция по пересадке сердца воспринимается как обычная медицинская процедура. Она широко применяется в разных странах, включая Россию. Несмотря на сложность, сердечная трансплантация востребована, так как для многих пациентов это единственный способ сохранить жизнь и здоровье.
История пересадки сердца началась в 1967 году, когда врач из ЮАР Кристиан Бернард провел операцию на пожилом неизлечимо больном пациенте Луи Вашканском. Хотя операция была успешной, Луис скончался через восемнадцать дней из-за двухстороннего воспаления легких.
С развитием техники трансплантации и использованием препаратов для снижения риска иммунного отторжения, продолжительность жизни пациентов после операции сегодня превышает десять лет. Рекордсменом стал Тони Хьюзман, который прожил тридцать лет с transplanted сердцем, прежде чем скончаться от рака кожи.
Показания для операции
Основное показание для трансплантации сердца — тяжелые сердечные патологии, при которых другие методы лечения неэффективны.
Перед пересадкой необходимо, чтобы другие жизненно важные органы функционировали нормально и была надежда на полное восстановление. Противопоказаниями к трансплантации являются необратимая почечная или печеночная недостаточность, а также тяжелые заболевания легких.
Когда назначается замена сердца
Основным показанием к трансплантации сердца является сердечная недостаточность.
Сердечная недостаточность — это нарушение функции миокарда, которое делится на три степени. При первой степени наблюдаются одышка и учащенный пульс при интенсивной физической нагрузке, а также незначительное снижение трудоспособности. Вторая степень характеризуется одышкой и сердцебиением даже при малых нагрузках. Третья степень проявляется одышкой в состоянии покоя. Из-за недостаточного кровоснабжения могут развиваться патологические изменения в других органах, таких как легкие, печень и почки.
Трансплантацию сердца проводят пациентам с третьей степенью сердечной недостаточности. Прогрессирование заболевания, требующее пересадки, может быть вызвано следующими причинами:
- Нарушение способности сердца к сокращению из-за расширения одного или обоих желудочков.
- Тяжелая ишемия, сопровождающаяся атрофией сердечной мышцы.
- Врожденные пороки сердца, не поддающиеся коррекции.
- Доброкачественные опухоли в сердце.
- Опасные неизлечимые формы аритмии.
Когда трансплантация сердца противопоказана
Пересадка сердца имеет свои ограничения. Операцию не проводят, если она нецелесообразна или риск негативных последствий слишком велик. Основные противопоказания к замене сердца включают:
- Устойчивая гипертония легочной артерии.
- Системные инфекционные поражения.
- Системные патологии соединительной ткани.
- Аутоиммунные заболевания.
- Психические расстройства и другие факторы, затрудняющие коммуникацию с врачом.
- Злокачественные онкологические заболевания.
- Запущенные тяжелые заболевания внутренних органов.
- Нелеченый сахарный диабет.
- Обострение язвенных болезней желудка и двенадцатиперстной кишки.
- Активные вирусные гепатиты.
- Злоупотребление алкоголем, курение, наркотическая зависимость.
- Избыточный вес.
При наличии противопоказаний назначается соответствующее лечение, если это возможно. Только после достижения ремиссии пациента допускают к трансплантации.
Существуют также возрастные ограничения. Порогом для пересадки сердца считается шестьдесят пять лет, но в некоторых случаях операцию могут провести и пациентам старше этого возраста. Решение принимает врач, основываясь на состоянии здоровья пациента.
Замена сердца не проводится, если пациент отказывается от операции или не готов соблюдать врачебные предписания в реабилитационный период.
Как делают пересадку сердца
Процедура замены сердца включает два этапа:
- Подготовка к хирургическому вмешательству.
- Операция трансплантации.
Подготовительный этап включает тщательное обследование пациента для выявления противопоказаний к трансплантации.
Что включает в себя подготовка к сердечной трансплантации
Во время подготовки к пересадке сердца проводятся следующие диагностические процедуры:
- Определение показателей крови (группа, резус-фактор, свертываемость).
- Анализ крови на наличие вирусов гепатита и ВИЧ.
- Обследование на злокачественные новообразования: маммография и мазок с шейки матки для женщин, анализ крови на простатический специфический антиген для мужчин.
- Проверка на зараженность вирусами герпетической природы.
Герпетические вирусы, такие как цитомегаловирус, вирус герпеса и вирус Эпштейна-Барр, могут активироваться при подавлении иммунитета после трансплантации, что приводит к серьезным заболеваниям.
Кроме общего обследования организма, исследуются сердце и прилегающие сосуды. При необходимости проводятся шунтирование или стентирование. Также обязательно рентгенологическое исследование легких и оценка функции внешнего дыхания.
Подготовка включает лечебные процедуры для устранения сердечных заболеваний. Терапия может включать бета-блокаторы, сердечные гликозиды, диуретики и другие препараты.
Важной частью подготовки является иммунологическое исследование тканей по системе HLA. Результаты тестирования помогут подобрать подходящее донорское сердце.
Донором сердца может стать человек младше 65 лет, чья жизнь трагически оборвалась в результате несчастного случая, например, автокатастрофы. Основной проблемой при трансплантации является своевременная доставка донорского органа, так как максимальный срок его жизнеспособности составляет шесть часов после смерти. Желательно пересаживать сердце в течение трех часов после остановки, чтобы избежать ишемии тканей.
Идеально, чтобы сердце для трансплантации не имело ишемии и других патологий. Однако в случае срочной пересадки допускается использование органа с небольшими отклонениями.
Кроме тканевой совместимости, важным критерием выбора донорского органа является его соответствие размеру грудной клетки реципиента. Если сердце слишком велико, оно не сможет полноценно функционировать в ограниченном пространстве.
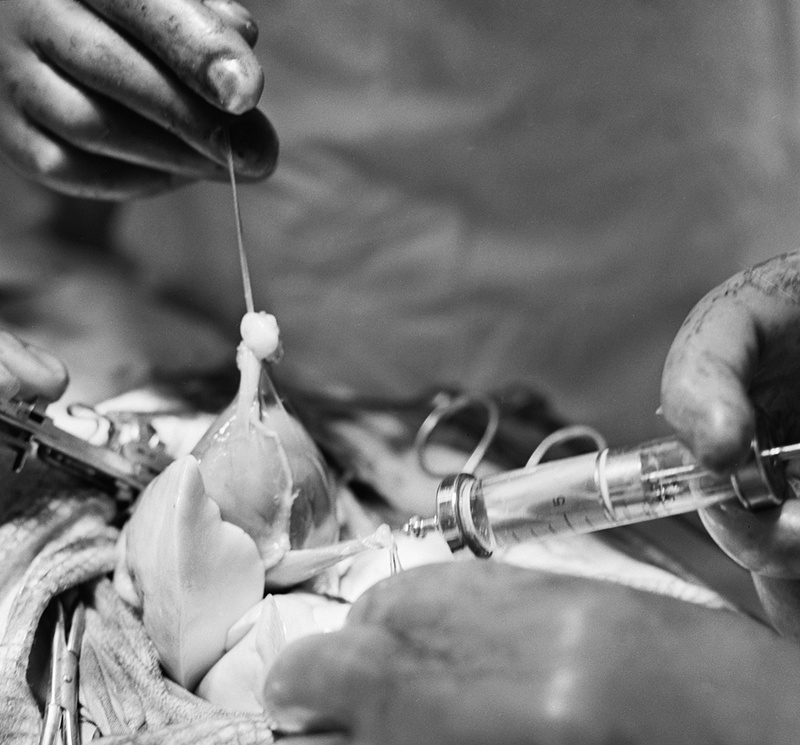
Как выполняется трансплантация сердца
Пересадка сердца — это длительная операция, требующая не менее десяти часов и проводимая под общим наркозом. Ключевой задачей во время трансплантации является обеспечение искусственного кровообращения.
Перед процедурой повторно берут анализы крови на свертываемость и уровень глюкозы, а также измеряют кровяное давление. Это помогает определить оптимальный режим операции.
Замена сердца включает следующие шаги:
- дезинфекция операционной зоны;
- продольный разрез тканей над грудиной;
- вскрытие грудной клетки;
- удаление желудочков сердца с сохранением предсердий и сосудов;
- присоединение донорского органа к предсердиям и сосудам;
- наложение швов на ткани.
Существует два типа трансплантации сердца: гетеротопическая и ортотопическая. При гетеротопической трансплантации собственное сердце не удаляют, а донорский орган размещают справа под ним. Этот метод трудоемок и может сжимать легкие, но подходит для пациентов с повышенным давлением в малом круге кровообращения.
При ортотопической пересадке сердце пациента удаляют, а на его место подшивают орган донора.
После замены сердца пациенту назначают терапию для предотвращения отторжения трансплантированного органа, которая включает цитостатические и гормональные препараты.
Реабилитационный период после замены сердца
После операции пациент должен пройти биопсию миокарда. В первый месяц после трансплантации она проводится каждые 7-14 дней, а затем реже.
В ранний послеоперационный период необходим постоянный контроль гидродинамики и общего состояния пациента. Заживление раны после хирургического вмешательства занимает 1-1,5 месяца.
После пересадки сердца наиболее опасными осложнениями являются:
- Отторжение трансплантата, которое может произойти как сразу после операции, так и спустя несколько месяцев.
- Открытие кровотечений, для устранения которых требуется повторная операция.
Также возможны инфекции в ране, поэтому пациенту назначают антибактериальные препараты для профилактики.
В настоящее время более 85% пациентов выживают в первый год после трансплантации. У половины из них продолжительность жизни превышает десять лет.
Длительность бесперебойной работы трансплантата составляет от 5 до 7 лет. Затем в органе начинаются процессы старения и атрофии, которые протекают быстрее, чем в здоровом сердце, что приводит к недостаточности донорского органа. Поэтому продолжительность жизни людей с трансплантатом ниже среднестатистической.
Сколько живут после пересадки сердца
Сегодня пересадка сердца является единственным эффективным методом лечения серьезных ишемических сердечных заболеваний. Годовая выживаемость после операции составляет около 85%, а пятилетняя — 65%.
Продолжительность жизни
Жизнь после трансплантации сердца зависит от нескольких факторов:
- общая реакция организма;
- состояние иммунной системы пациента;
- возраст.
Несмотря на достижения медицины, вероятность побочных эффектов остается. Продолжительность жизни после пересадки сердца и возможность улучшения качества жизни зависят от развития различных патологий.
Осложнения на ранней стадии
Чаще всего отторжение нового органа происходит после пересадки сердца. Чтобы продлить жизнь, пациенты обязаны принимать препараты, угнетающие синтез Т-лимфоцитов, на протяжении всей жизни.
Клинические симптомы отторжения могут варьироваться. Первые признаки включают:
- слабость;
- повышенную температуру;
- одышку;
- мигрени.
Лечение отторжения заключается во введении повышенных доз глюкокортикостероидов, плазмофорезе и других мероприятиях, направленных на выведение токсических веществ.
Еще одно осложнение — инфекционные заболевания, возникающие из-за снижения иммунитета.
Осложнения на поздней стадии
После нескольких лет вероятность инфекционных заболеваний и отторжения значительно снижается. Однако возникают другие осложнения, наиболее распространенным из которых является уменьшение просвета капилляров. Это основная причина смертельных исходов на поздних стадиях после пересадки.
Проблему сужения капилляров можно выявить только после устранения всех осложнений на ранних стадиях. В настоящее время врачи успешно справляются с этой патологией. Спасти жизнь после пересадки сердца возможно лишь при своевременной диагностике сужения артерий.
Сегодня трансплантация сердца является предпочтительным методом для многих пациентов с сердечно-сосудистыми заболеваниями. Количество проведенных операций ежегодно растет. Несмотря на множество осложнений, эта процедура остается востребованной.
Сколько стоит пересадка сердца
Сердечная трансплантация — это дорогостоящая операция, требующая высокой квалификации врачей и современного оборудования. В России стоимость замены сердца составляет около 100 тысяч долларов, в то время как в Западной Европе и США она варьируется от 300 до 500 тысяч долларов. Западные цены выше, но включают в себя все послеоперационное обслуживание.
Тем не менее, пациенты могут получить бесплатную замену сердца, если встанут в очередь на трансплантацию. Однако из-за нехватки донорских органов такие операции редки, и многие нуждающиеся не доживают до своей очереди.
17 февраля 1968 года бомбейский хирург Прафулла Кумар Сен пересадил сердце 20-летней женщины 27-летнему пастуху. Хотя пациент умер через три часа, Сен стал первым в Индии и Азии, кто провел такую операцию, опередив коллег из Британии, Франции, Японии и СССР. Пересадка сердца — один из самых драматичных моментов в истории медицины XX века, где технические достижения хирургов переплетаются с их амбициями.
История Сена часто игнорируется историками медицины, что связано не только с расизмом, но и с доминированием западного нарратива, где акцент делается на прогресс и достижения западных стран. Однако события в других странах, таких как Индия, могут быть не менее значительными и поучительными.
Индия, только что получившая независимость, не казалась подходящим местом для прорывов в кардиохирургии. Страна сталкивалась с проблемами детской смертности, голода и антисанитарии. Население с недоверием относилось к западной медицине, а врачи ограничивались простыми операциями. Однако Джавахарлал Неру и его министр здравоохранения Амрит Каур поддерживали развитие кардиохирургии.
Сен, родившийся в Калькутте и обучавшийся в Бомбее, получил грант Фонда Рокфеллера и стажировался в Пенсильвании, где работал с Джеймсом Харди, который позже проведет первую в мире трансплантацию легкого. Вернувшись в Бомбей, Сен открыл отделение экспериментальной хирургии и начал эксперименты с операциями на открытом сердце у собак. В 1956 году он успешно исправил дефект межсердечной перегородки у человека.
Вдохновившись работами Алексиса Карреля, Сен задумался о пересадке сердца. Он начал использовать аппараты искусственного кровообращения, но столкнулся с трудностями. Сен отправился в США и СССР, где познакомился с Владимиром Демиховым, что оказало значительное влияние на его дальнейшую работу.
К середине 1960-х годов индийские хирурги продолжали эксперименты, но столкнулись с новыми техническими и юридическими трудностями. В 1968 году Сен нашел пациента с прогрессирующей кардиомиопатией и провел пересадку сердца, но пациент умер через три часа. Несмотря на это, индийцы стали третьими в мире, кто технически успешно осуществил такую операцию.
Индийская пресса восхваляла Сену за его «технически успешную» операцию, но многие факторы, способствовавшие ее проведению, были связаны с желанием создать мощный центр хирургии и утвердить стандарты американской медицины в Индии. Сен и его коллеги знали, что их пациент не выживет, но стремились к успеху, что в итоге привело к критике их действий.
В 1972 году после серии неудач западные врачи ввели мораторий на пересадку сердца, который был снят только в 1983 году с появлением эффективного иммуносупрессивного препарата. Индийские врачи смогли провести первую успешную пересадку сердца только в 2015 году.
История Сена подчеркивает, что инновации могут происходить в самых неожиданных местах. Важно не только начальное положение, но и способность объединить различные ресурсы и интересы. Сен смог осуществить пересадку сердца благодаря глобальным потокам информации и финансирования, что позволило ему обойти конкурентов.
Историческая трансплантация сердца началась 3 декабря 1967 года, когда хирург Кристиан Барнард в Кейптауне пересадил сердце 54-летнему Луису Вашканскому. С тех пор трансплантология стала обыденной практикой в развитых странах. На 50-летие первой пересадки сердца главный трансплантолог Минздрава России Сергей Готье отметил мифы, окружающие эту область.
Готье опроверг миф о том, что трансплантология в России вне закона, и подтвердил, что все виды пересадок успешно проводятся в стране. Он также развенчал миф о том, что органы можно извлекать в несанкционированных условиях, подчеркнув, что это сложная процедура, требующая квалифицированных специалистов.
Согласно его словам, пациенты с пересаженными органами живут столько же, сколько и те, кто не проходил через эту процедуру. Готье также отметил, что органное донорство не противоречит религиозным убеждениям, и привел примеры поддержки трансплантологии со стороны католической церкви и Русской православной церкви.
На Третьем Национальном конгрессе трансплантологов Готье рассказал о значении успешных операций, проведенных в России, и о том, что трансплантация сердца теперь осуществляется не только в Москве, но и в других городах. Он отметил, что количество операций зависит от наличия донорских органов и что в стране разрабатывается система донорства для увеличения числа пересадок.
Готье также упомянул о новых технологиях, таких как выращивание органов, которые могут изменить лицо трансплантологии в будущем. Однако он подчеркнул, что, несмотря на возможные изменения, проблемы с донорством остаются актуальными.