Одна из серьезных патологий сердца — брадикардия, характеризующаяся снижением частоты сокращений миокарда. Опасность брадикардии заключается не только в редком пульсе, но и в том, что она часто является следствием скрытых заболеваний. Симптомы брадикардии зависят от тяжести основного заболевания. Для профилактики и лечения брадикардии применяются различные лекарственные средства, каждое из которых имеет свои рекомендации по применению и противопоказания.
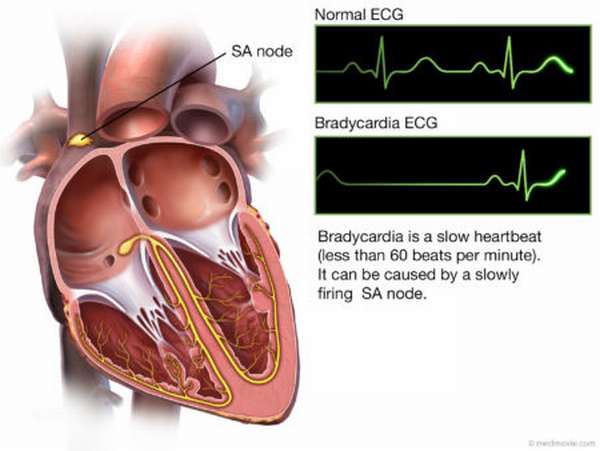
Разновидность редкого сердцебиения
Сердце выполняет ритмичные сокращения для обеспечения органов кровью и кислородом. Снижение частоты сердечных сокращений приводит к уменьшению доставки кислорода и питательных веществ. Для оценки тяжести брадикардии используется следующая классификация:
- Легкая степень: частота сердечных сокращений не ниже 50 ударов в минуту.
- Умеренная брадикардия: 40-50 ударов.
- Выраженная брадикардия: менее 40 ударов в минуту.
При обследовании пациента врач должен определить вид брадикардии. Различают физиологическую и патологическую аритмию. Физиологическая брадикардия протекает без дискомфорта, тогда как патологическая возникает при заболеваниях сердца или щитовидной железы, что приводит к значительному снижению частоты сердечных сокращений. Физиологическую брадикардию не лечат, а патологическая требует медикаментозной или другой терапии. Патологическую брадикардию подразделяют на категории в зависимости от заболевания и механизма нарушения ритма:
- Синусовая брадикардия.
- Брадикардия из-за нарушения проводимости нервных импульсов.
- Аритмия, вызванная гипотиреозом.
Важно учитывать возраст пациента: для детей дошкольного возраста пульс 60-70 ударов в минуту считается умеренной брадикардией.
Как ускорить сердцебиение?
Если у человека наблюдается редкое сердцебиение, важно уметь повысить пульс. Сначала следует проверить артериальное давление, так как частота сердечных сокращений может снижаться вместе с ним. В этом случае достаточно поднять давление, чтобы нормализовать пульс.
При артериальном давлении 90/60 мм рт. ст. пульс может составлять 40-45 ударов в минуту. Для повышения артериального давления подойдут кофе и крепкий чай.
Кофеин — не единственное средство для повышения давления. Существуют народные средства из лекарственных трав, такие как настойка элеутерококка или корня женьшеня, которые быстро нормализуют давление и пульс. Обычно для этого достаточно 3-5 минут, чтобы пациент почувствовал ускорение сердцебиения.
Людям с гипертонией, болезнью Рейно или ишемической болезнью сердца не рекомендуется поднимать артериальное давление и пульс указанными средствами, так как это может вызвать осложнения.
Если пульс не опустился ниже 50 ударов в минуту, можно попробовать следующие методы для его восстановления:
- Медленная пешая прогулка.
- Умеренные физические нагрузки.
- Горячая ванна.
- Массаж.
- Компресс на воротниковую зону.
Эти методы помогут повысить сердцебиение и улучшить кровообращение в конечностях, но их следует применять ежедневно для достижения эффекта.
Осложнения и профилактика брадикардии сердца
Нарушение кровообращения, вызванное брадикардией, может привести к следующим осложнениям:
- Ишемическая болезнь сердца (ИБС).
- Нарушение кровоснабжения мозга с функциональными и органическими патологиями.
- Хроническая кислородная недостаточность внутренних органов, что снижает качество жизни.
Кислородная недостаточность особенно негативно сказывается на детях, чьи организмы находятся в стадии роста и развития.
Для предотвращения снижения сердечного ритма и возможных осложнений врачи рекомендуют следующие профилактические меры:
- Диета. Следует изменить рацион, ограничив потребление жиров и углеводов. Рекомендуется включить в меню растительные масла и орехи, а также снизить калорийность пищи.
- Физическая активность. Регулярные занятия спортом необходимы для поддержания здоровья.
- Отказ от вредных привычек. Курение и алкоголь нарушают автоматизм сердца и проводимость, что может усугубить ситуацию при редком сердцебиении.
- Исключение стресса. Рекомендуется использовать успокоительные средства и избегать эмоционально травмирующих ситуаций.
- Укрепление иммунитета. Прием иммуномодуляторов и витаминов повысит устойчивость организма к инфекциям.
Кроме изменения образа жизни и приема медикаментов, важно регулярно посещать кардиолога для корректировки профилактических мероприятий.
Лекарства при аритмии сердца: рекомендации при брадикардии
Внимание! Не занимайтесь самолечением брадикардии. Описанные ниже средства предназначены только для общего ознакомления. Правильное и эффективное лечение может назначить только квалифицированный врач после тщательного обследования пациента.
Если брадикардия проявляется редко и в легкой форме, можно использовать капли Зеленина для лечения и профилактики. Это средство включает следующие компоненты:
- Ментол.
- Валерьяна.
- Ландыш.
- Белладонна.
Ниже представлены лекарственные препараты с описанием их действия и противопоказаний.
Корвалол
Корвалол чаще всего используется в профилактических целях. Его эффективность подтверждена: он помогает при тяжелых симптомах брадикардии. Больным с аритмией рекомендуют принимать 30-40 капель корвалола.
Препарат начинает действовать через 30 минут, а полный эффект проявляется через 2 часа и сохраняется до 8 часов.
Регулярное применение корвалола может дать положительный результат, но он является вспомогательным средством и не заменяет основное лечение и здоровый образ жизни.
Рибоксин
Препарат восстанавливает коронарное кровообращение, нормализует ритм сердца и повышает энергобаланс миокарда. Противопоказания к применению Рибоксина:
- Возможны побочные эффекты: аллергические реакции и кожный зуд, которые исчезают после прекращения приема.
- Нарушения обмена веществ в мочевом пузыре или подагра.
- Заболевания почек.
При передозировке Рибоксином могут возникнуть следующие симптомы:
- Зуд.
- Повышение уровня мочевины в крови.
- Подагра.
Изадрин
Препарат улучшает проводимость сердца и возбудимость миокарда, что нормализует его сократительную функцию. Он применяется при сердечных блокадах. Эффект препарата сопоставим с действием адреналина, но без следующих побочных эффектов:
- Повышение артериального давления.
- Стенокардические боли.
- Понижение общего самочувствия.
Врачи обычно назначают Изадрин пациентам с блокадой АВ-узла, так как он устраняет сердечную блокаду и восстанавливает ритм. Препарат также подходит для профилактики кардиогенного шока. Однако его не назначают при остром инфаркте миокарда, повышенной чувствительности или атеросклерозе.
Панангин
В препарате содержатся два микроэлемента, отвечающих за ритм сердца: калий и магний. Калий способствует проведению нервных импульсов между клетками сердечной мышцы, и его нехватка может привести к брадикардии. Магний необходим для поддержания нормального уровня калия в организме.
Панангин не назначают в следующих случаях:
- Хронические заболевания почек.
- Нарушение обмена аминокислот.
- Непереносимость фруктозы и сорбитола.
Атропин
Эффективное средство при редком пульсе, вызванном активностью блуждающего нерва или интоксикацией определенными препаратами.
Внимание! Атропин противопоказан людям с повышенным внутриглазным давлением.
При небольшой передозировке атропином могут возникнуть следующие симптомы:
- Сухость во рту.
- Невозможность сфокусироваться на объекте, расширение зрачков.
- Головокружение.
- Проблемы с мочеиспусканием.
- Учащенный пульс.
Изопреналин
Изопреналин – аналог адреналина, вводимый внутривенно. Он увеличивает частоту сердечных сокращений, возбуждая адренергические рецепторы в сердце, и положительно влияет на тонус симпатической нервной системы.
При использовании изопреналина могут возникнуть побочные эффекты, требующие приостановки терапии:
- Повышение артериального давления.
- Учащенный пульс.
- Дрожание конечностей.
- Рвотные позывы.
- Головная боль.
Применение изопреналина противопоказано в следующих случаях:
- Стенокардия.
- Выраженный атеросклероз.
- Острый инфаркт миокарда.
- Гиперчувствительность к компонентам препарата.
Атровент
При применении Атровента наблюдается длительное и выраженное повышение частоты сердечных сокращений (ЧСС). Препарат не влияет на центральную нервную систему и назначается пациентам с синусовой брадикардией, вызванной блуждающим нервом.
Побочные эффекты включают:
- Плохой аппетит.
- Проблемы с визуальным восприятием.
- Запоры.
- Тахикардия.
- Ощущение сухости во рту.
- Проблемы с мочеиспусканием.
Противопоказания к применению:
- Повышенное внутриглазное давление.
- Первый триместр беременности.
- Аденома предстательной железы.
- Возраст младше 6 лет.
Орципреналина сульфат
Действие препарата схоже с изадрином. Орцинрепалина сульфат значительно улучшает проводимость, снимает блокаду и стимулирует сердечную мышцу.
Противопоказания к применению:
- Повышенная чувствительность.
- Атеросклероз.
- Острый инфаркт миокарда.
Ипратропиум
Ипратропиум назначают при синусовой брадикардии, так как он не влияет на нервную систему и способствует увеличению частоты сердечных сокращений.
Препарат не рекомендуется применять при:
- Аденоме предстательной железы.
- Частом сердцебиении.
- Возрасте до 18 лет.
- В первом триместре беременности.
Брадикардия — это один из видов аритмии, который требует внимательного обследования. При редком пульсе необходимо срочно обратиться к врачу. Не следует принимать препараты без консультации с кардиологом. Полное обследование поможет определить тяжесть состояния, его причины и возможные осложнения. Правильный выбор лекарств позволит эффективно справиться с редким пульсом.
Традиционные препараты могут сочетаться с народной медициной.
Капли Зеленина и другие лекарства при брадикардии
Капли Зеленина и другие лекарства при брадикардии необходимы для нормализации сердечного ритма и обеспечения адекватного кровоснабжения органов. Однако брадикардия не является самостоятельным заболеванием, а лишь симптомом различных патологий сердца и сосудистой системы. Поэтому применение любых препаратов должно начинаться с консультации врача и диагностики.
Сердце состоит из миокарда, который покрывает его снаружи и выстилает внутренние отделы — желудочки, предсердия и клапаны. Последовательность сокращений сердца обеспечивает нормальный кровоток. Деятельность сердца регулируется головным мозгом через проводящую систему, включающую:
- синусовый узел (расположен в верхней части правого предсердия);
- предсердно-желудочковый узел (находится ниже синусового узла);
- пучок Гисса (соединяет предсердия и желудочки).
Импульсы также распространяются через различные рецепторы, которые регулируют процессы возбуждения и расслабления сердца. При брадикардии могут быть затронуты любые из этих сегментов. Если изменения в миокарде и проводящей системе необратимы, назначение лекарств становится симптоматической терапией. Препараты нормализуют ритм сокращений, повышают давление и улучшают качество жизни пациентов.
Причины брадикардии могут включать:
- особенности физической подготовки (например, у спортсменов);
- сильное переохлаждение;
- длительный прием гипотензивных препаратов;
- инфекции;
- гипотиреоз.
Также брадикардия может быть вызвана отравлением металлами или пестицидами, но чаще всего это связано с патологиями сердечно-сосудистой системы. В таких случаях препараты следует принимать длительно, возможно, потребуется хирургическое вмешательство.
Гипотония, сопровождающая брадикардию, проявляется головокружением и слабостью. При резком понижении давления возможен обморок. Наиболее распространенным препаратом для лечения является Кофеин-Бензоат Натрия (200 мг), который принимают 2–3 раза в день, но максимальная суточная доза не должна превышать 2 г для взрослых и 500 мг для детей. Кофеин стимулирует кору головного мозга, что приводит к учащению сердцебиения, но в больших дозах может иметь противоположный эффект.
Для длительного лечения Кофеин-Бензоат Натрия не подходит, так как он кратковременно повышает давление и не влияет на причину заболевания. При первых симптомах брадикардии и гипотонии можно использовать и другие препараты с кофеином, такие как Цитрамон, Аскофен и Кофицил.
В качестве продолжительной терапии врачи рекомендуют ноотропы, которые нормализуют артериальное давление и улучшают кровообращение в головном мозге. Обычно назначают Пирацетам в дозировке 2,4–4,8 г в сутки. Коррекция дозы необходима при нарушении функции почек и печени. Также можно рекомендовать Пикамилон, Аминалон и Идебенон, но эти препараты противопоказаны при беременности и повышенном артериальном давлении.
Основная проблема применения ноотропов заключается в том, что рецепторы, на которые они воздействуют, расположены не только в сердце, но и в других органах, что может привести к побочным эффектам. Некоторые препараты, вызывающие быстрое повышение ритма сердца, вводят внутривенно и применяются только в стационаре. После стабилизации состояния пациента переводят на таблетки для домашнего лечения. Основные препараты для купирования симптомов брадикардии — Атропина гидрохлорид и Изопреналин.
Атропина гидрохлорид вызывает тахикардию и угнетает секрецию желез. Применяется в дозировке 0,5–1 мг внутривенно с контролем частоты сердечных сокращений. Изопреналин расслабляет гладкую мускулатуру бронхов и применяется при брадикардии с гипертонией. Дозировка составляет 2,5–5 мг сублингвально до четырех раз в день.
Изадрин, аналог Изопреналина, имеет более продолжительное действие. Симптомы брадикардии также купируют Теофиллин и Эуфиллин, но они воздействуют на рецепторы в бронхах. Если брадикардия сопровождается тахикардией, применяются антиаритмические средства, такие как Гутрон и Амиодарон, но они противопоказаны при нарушении работы синусового узла.
Препараты на растительной основе, такие как капли Зеленина, более безопасны. Они содержат ландыш, валериану и красавку, что обеспечивает комбинированное действие. Капли принимают по 15–20 капель 2–3 раза в день. Настойка боярышника также обладает кардиотоническим эффектом и принимается по 20–30 капель 3–4 раза в день.
В качестве вспомогательной терапии рекомендуются настойки женьшеня, аралии маньчжурской и элеутерококка, которые стимулируют сосуды и повышают давление. Решение о назначении лекарств при брадикардии должен принимать только врач. При неэффективности медикаментов может потребоваться хирургическое вмешательство, например, установка кардиостимулятора.
Нарушения сердечного ритма могут быть вызваны различными причинами и иногда не вызывают неприятных ощущений. Однако чаще они связаны с серьезными заболеваниями и требуют лечения. Самолечение может привести к осложнениям, поэтому выбор препаратов должен осуществляться только врачом.
Что такое аритмия
Препараты, воздействующие на рецепторы, находящиеся в тканях сердца
Сердце — это своего рода вечный двигатель. Для организма человека важно, чтобы оно работало эффективно, а для этого необходимо поддерживать правильный ритм. К сожалению, у многих людей встречается аритмия, известная как брадикардия.
Брадикардия — это разновидность аритмии, при которой число сердечных сокращений снижается до 55–60 в минуту. Она часто сопровождает серьезные сердечные заболевания. Однако брадикардия также может наблюдаться у физически активных людей и профессиональных спортсменов, в этом случае она считается нормой.
Причины появления
Брадикардия обычно возникает из-за нарушения работы синусового узла. Это может происходить из-за различных факторов, которые приводят к расстройству или раздражению узла, в результате чего он не способен производить более 60 ударов в минуту.
Изменения в миокарде, затрагивающие синусовый узел:
- Переохлаждение.
- Повышенная активность парасимпатической нервной системы.
- Наследственность.
- Высокое внутричерепное давление (менингит, ушиб, отек мозга).
- Лекарственная брадикардия (после приема хидина, дигиталиса и др.).
- Отравление никотином или свинцом.
- Желтуха, брюшной тиф, голодание.
Симптомы
Бета-блокаторы
Кроме регуляции сердечного ритма, эти препараты снижают артериальное давление и улучшают кислородоснабжение тканей. Врачи часто назначают лекарства от аритмии сердца. Список таких средств небольшой, но они пользуются спросом в аптеках, так как многие из них требуют длительного приема для поддержания правильной работы предсердий и желудочков при мерцательной аритмии и тахикардии. Наиболее часто назначаются «Атенолол», «Беталок», «Ацебуталол», «Вазокардин», «Анаприлин», «Пиндолол» и другие.
Избыток минералов на стенках сосудов и в мышцах сердца может привести к сбоям в ритме. Поэтому используются препараты, блокирующие их высвобождение и поступление в клетки. Они замедляют частоту сердечных сокращений и регулируют работу сердечной мышцы. Эти лекарства применяются при экстрасистолии, тахикардии и трепетании предсердий. Наиболее известные из них — «Верапрамил», «Дилтиазем» и их аналоги.
Существуют и другие лекарства от аритмии, которые назначаются врачом и часто используются только в медицинских учреждениях. Это «Ибутилид», «Кордарон», «Соталол», блокирующие выход калия из клеток, так как его недостаток может нарушать работу сердца.
Препараты, применяемые при аритмии:
- сердечные гликозиды, например, «Дигоксин»;
- АТФ;
- средства, содержащие магний или калий: «Магне В6», «Панангин»;
- «Каптоприл»;
- статины.
Если изменение ритма сердца происходит редко и только после нервного или физического напряжения, можно использовать безопасные растительные препараты. Допустимо принимать «Валокордин», «Глицин», «Новопассит», «Пустырник», «Валериану», «Персен».
Список таких препаратов чаще всего известен только врачам, так как аритмия может угрожать жизни пациента. Поэтому самолечение недопустимо. Врач назначает нужный препарат после обследования и определения причин заболевания. Обычно лечение комплексное и включает разные лекарства от аритмии.
- адреноблокаторы: «Вазокардин», «Метопролол», «Ацебуталол»;
- мембраностабилизирующие средства: «Новокаинамид», «Аймалин»;
- блокаторы натриевых каналов, например, «Аллапинин».
Дозировка и длительность лечения назначаются врачом. Обычно таблетки принимают 2-3 раза в день в течение 1-3 месяцев, после чего делают перерыв. Важно не пропускать прием и принимать лекарства в одно и то же время. Начинать и прекращать лечение следует постепенно, начиная с малых доз.
Перед использованием препарата, даже назначенного врачом, необходимо внимательно изучить инструкцию. Все сердечные лекарства могут иметь общие побочные эффекты:
- тошнота, боли в животе;
- слабость, головокружение, дрожь в руках;
- бессонница;
- брадикардия;
- депрессия;
- кожные аллергические реакции.
Некоторые группы препаратов действуют иначе. Например, адреноблокаторы противопоказаны при бронхиальной астме, так как они сужают бронхи.
Большинство антиаритмических препаратов не назначаются при:
- инфаркте миокарда;
- обострении бронхиальной астмы;
- пониженном давлении;
- тяжелой почечной или печеночной недостаточности;
- выраженной брадикардии;
- ацидозе;
- кардиосклерозе.
Препараты могут быть в виде капель, таблеток, капсул или растворов для инъекций. В домашних условиях лучше принимать таблетки, а при проблемах с желудком — капсулы. Пациент может выбрать аналог с тем же действующим веществом, часто более дешевый. Например, вместо «Панангина» можно использовать «Аспаркам». Однако в серьезных случаях лучше проконсультироваться с врачом.
1А класс
Самые эффективные лекарства от аритмии сердца: список, отзывы
У взрослого человека нормальный пульс составляет от 60 до 90 ударов в минуту. У детей он выше и зависит от возраста: у новорожденных норма — 140-170 ударов в минуту.
Нарушение ритма сердца определяется с помощью электрокардиографии, которая показывает снижение частоты сердечных сокращений и нарушение ритмичности. При необходимости проводят ультразвуковую диагностику сердца или электрофизиологическое исследование. После правильной постановки диагноза назначается медикаментозное лечение, которое в некоторых случаях дополняется народными средствами.
Видео: Аритмия сердца, лечение народными средствами
Общие рекомендации
При развитии приступа нарушения ритма важно учитывать факторы, которые могли его спровоцировать. Наиболее распространённые внешние раздражители:
- Чрезмерная физическая активность.
- Длительное пребывание на холоде.
- Неправильный приём антиаритмических препаратов или других лекарств, замедляющих сердечный ритм.
- Употребление алкоголя.
- Отравление никотином.
Также мерцательную брадикардию могут вызвать заболевания, такие как артериальная гипертензия, пневмония, гипотиреоз и другие. Если ни один из этих факторов не наблюдается, необходимо провести полное обследование пациента для выяснения причины нарушения ритма. Это важно для выбора правильной тактики лечения.
Что нужно знать пациентам с мерцательной брадикардией:
- Лекарства, назначенные врачом, следует принимать строго в указанных дозах, чтобы избежать серьёзных побочных эффектов.
- Рекомендуется научиться самостоятельно измерять пульс. Современные технологии позволяют передавать данные по телефону, поэтому стоит обсудить этот вопрос с лечащим врачом.
Видео: КАК за 10 секунд измерить ПУЛЬС САМОСТОЯТЕЛЬНО
- При планировании поездок полезно иметь при себе последние электрокардиограммы для получения экстренной помощи.
- Записывайте назначения врача и держите их при себе для быстрого доступа.
- Обращайтесь к врачу, если усиливаются побочные эффекты или появляются новые симптомы, такие как сильная слабость, головокружение или предобморочное состояние.
При брадикардии часто используют атропин сульфат, особенно при выраженной непереносимости симптомов. Замедление ритма может привести к внезапной остановке сердца, поэтому атропин также применяется в таких случаях.
Тактики лечения зависят от причины мерцательной брадикардии:
- Если нарушение ритма связано с эндокринными заболеваниями, применяется заместительная терапия гормонами.
- При брадикардии, вызванной неправильным применением лекарств или сильным отравлением, показаны сорбенты, такие как белый уголь.
- Частая потеря сознания и низкое артериальное давление лечатся кофеином, эфедрином, элеутерококком и корнем женьшеня.
- Вегетативные расстройства, приводящие к снижению пульса, требуют препаратов, повышающих тонус сосудов.
Лечение мерцательной брадикардии не назначается, если симптомы слабо выражены, отсутствует сердечная недостаточность, а также при нормочастотной форме мерцания предсердий и хроническом замедлении сердцебиения.
Восстановление ритма затруднено при сочетании хронической мерцательной брадикардии с сердечной недостаточностью. В таких случаях могут использоваться строфантин и салуретики, либо подбираются дозы сердечных гликозидов с низкой кумуляцией.
При хронической мерцательной аритмии для купирования приступов применяются электроимпульсная терапия или хинидин.
Также рекомендуется использовать народные средства и правильно подобранное диетическое питание. Например, народные средства могут быть полезны для пожилых людей или при пульсе не ниже 40 ударов.
Важно помнить, что при мерцательной аритмии и тахикардии не следует сильно нажимать на глаза. При брадикардии полезно повышать общий тонус, например, поднимаясь по лестнице.
В рацион следует включать полезные для сердца продукты:
- Грецкие орехи и курага — источники микроэлементов.
- Лимон с чесноком — смесь, приготовленная в домашних условиях, помогает при замедленном сердцебиении.
- Настои из бессмертника, татарника и китайского лимонника часто рекомендуются фитотерапевтами.
- Отвар из тысячелистника помогает нормализовать сердечную деятельность.
Следует исключить алкоголь, блюда с животными жирами, избыток соли и фастфуд.
Полезно употреблять продукты с омега-3 (рыбий жир). Эти полиненасыщенные жирные кислоты содержатся в льняном семени, жирной и полужирной морской рыбе, рапсовом масле и креветках. Однако перед началом приёма стоит проконсультироваться с врачом, так как у некоторых людей могут быть аллергические реакции или обострения хронических заболеваний.
Использованные источники: arrhythmia.center
Мерцательная аритмия — серьёзное заболевание, требующее лечения.
Нарушения сердечного ритма могут проявляться по-разному:
- Ускорение частоты сердечных сокращений более 90 ударов в минуту (тахикардия), возникающее как патология или временное явление из-за страха, физической нагрузки и т. д.;
- Замедление синусового ритма (брадикардия);
- Появление дополнительных ударов (экстрасистолия);
- Быстрое хаотичное сокращение сердечных мышц (мерцательная аритмия).
Перебои сердечного ритма могут быть опасными и вызывать серьёзные осложнения, поэтому при их обнаружении важно обратиться к специалисту.
Мерцательная аритмия, или фибрилляция предсердий, характеризуется хаотичным сокращением мышц предсердий с частотой 350–700 ударов в минуту. Патология имеет код в Международной классификации болезней (МКБ 10 – 148) и встречается часто, особенно с возрастом.
При наличии патологии предсердия сокращаются с высокой частотой, но неэффективно, что приводит к «мерцанию». Это обусловлено хаотичными электрическими волнами, мешающими нормальному проведению импульсов от синусового узла к сердечной мышце.
Мерцательная аритмия может быть:
- Пароксизмальная (приступная) – длится не более недели и проходит самостоятельно;
- Персистирующая (устойчивая) – длится более 7 дней и требует медицинского вмешательства;
- Длительная персистирующая – продолжается более года;
- Перманентная (постоянная) – не поддаётся лечению.
Пароксизмальная форма не вызывает серьёзных последствий, так как тромбы не образуются быстро, и ритм восстанавливается самостоятельно. Персистирующая форма увеличивает риск тромбообразования, требуя медицинской помощи для нормализации сердечной деятельности. Постоянная форма приводит к серьёзным отклонениям, и медикаменты не помогают устранить патологию.
Фибрилляцию предсердий классифицируют по частоте приступов:
- Впервые диагностированная;
- С редкой периодичностью;
- Систематическая.
Проявления мерцательной аритмии могут быть:
- Без симптомов;
- С лёгкими симптомами;
- С выраженной симптоматикой, ограничивающей активность;
- С симптомами, ведущими к инвалидности.
По частоте сокращений выделяют:
- Брадисистолическую форму (менее 60 ударов в минуту);
- Нормосистолическую (60–90 ударов в минуту) — наиболее благоприятная форма;
- Тахисистолическую (более 90 ударов в минуту).
Мерцательная аритмия может проявляться мерцанием (с частотой выше 400 ударов в минуту и несинхронным сокращением желудочков) или трепетанием предсердий (менее 400 ударов в минуту, ритм может оставаться в норме).
Фибрилляция предсердий может привести к серьёзным осложнениям, включая смертельный исход. С течением времени миокард изнашивается, и желудочки теряют способность перекачивать необходимый объём крови, что приводит к сердечной недостаточности. Чем дольше продолжается аритмия, тем выше риск тромбообразования, что может привести к инфаркту миокарда, ишемическому инсульту или тромбозу сосудов, особенно у пожилых пациентов.
Брадикардия — это снижение частоты сердечных сокращений ниже 60 ударов в минуту или паузы между ударами более 2-2,5 секунд. Незначительное снижение ЧСС не угрожает жизни взрослого, но первые эпизоды брадикардии могут сигнализировать о проблемах в организме.
Витамины при брадикардии
Необходимо принимать витамины, которые укрепляют сердце и улучшают самочувствие.
Вот список витаминов, на которые стоит обратить внимание:
- Коэнзим Q10 — помогает при коронарных проблемах, увеличивает приток крови ко всем органам и питает сердечную мышцу.
- Витамин Е — обеспечивает клетки кислородом, улучшает кровообращение, снижает уровень плохого холестерина и очищает сосуды. Регулирует сокращение сердечной мышцы.
- Витамин С — борется с атеросклерозом, укрепляет стенки сосудов, препятствует ненужному свертыванию крови, помогает справляться со стрессами и снижает уровень холестерина.
- Витамин F — уничтожает насыщенные жиры, способствующие образованию склеротических бляшек.
- Витамин В6 — снимает спазмы сосудов и нормализует кровоснабжение сердца.
При брадикардии кардиолог учитывает сопутствующие заболевания, которые могли вызвать снижение частоты сердечных сокращений. Поэтому назначается курс лечения, направленный не только на увеличение ЧСС, но и на устранение основного заболевания.
- Если брадикардия вызвана гипертонией, назначаются препараты для снижения артериального давления.
- Для лечения атеросклероза применяются статины, фибраты и никотиновая кислота.
- При ишемической болезни сердца назначаются препараты, улучшающие работу сердца. Чаще всего ишемическая болезнь сопровождается гипертонией и атеросклерозом, поэтому врач может назначить также гипотензивные средства и статины.
При приеме препаратов внимательно читайте инструкции и строго следуйте рекомендациям врачей!
Источник: power-strip.ru