Многим знакомы боли в пояснице или в спине с боков. Чтобы вылечить ноющую спину, важно установить правильный диагноз. Это усложняется множеством заболеваний с похожими симптомами, таких как дегенеративные болезни нижнего отдела позвоночника, защемление нервов, осложнения после травм и даже киста яичника. После физической нагрузки боль может усиливаться и отдавать в ногу, иногда так сильно, что затрудняет ходьбу.
Введение
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…»
Помимо болей в правой или левой стороне спины, могут беспокоить общая слабость в ногах, частые «мурашки», легкое онемение и ночные судороги. Сильнее страдает та нога, куда иррадирует боль.
Елена Малышева и ее помощники рассказывают о причинах боли в спине, отдающей в ногу:
Иногда болезненность в нижней части спины и ног имеет разные причины и не связана между собой. Обратите внимание на сосуды ног: боль может возникать из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены боли в нижней части спины пожилые люди и те, кто ведет малоподвижный образ жизни: офисные работники, водители и активные пользователи компьютеров.
Причины возникновения болевого синдрома
Чтобы определить, что именно лечить, необходима консультация квалифицированного специалиста. Существует множество заболеваний, сопровождающихся болью в спине, отдающей в ногу. Вот некоторые из них:
Корешковые синдромы
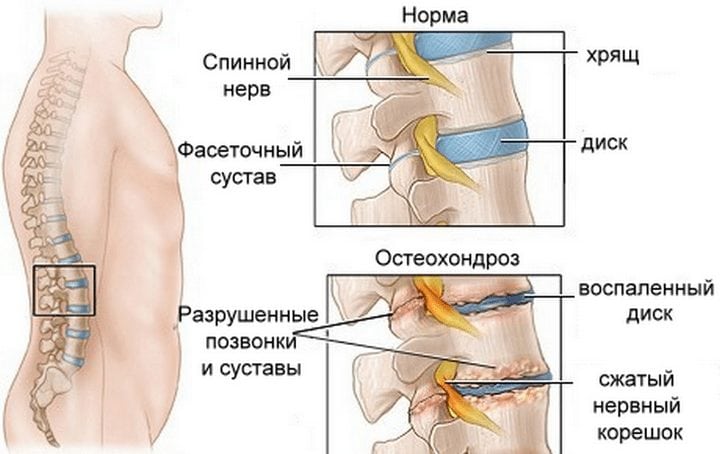
Этот синдром возникает при компрессии спинномозговых корешков. Наиболее распространённой причиной является остеохондроз — разрушение позвоночника, включая межпозвонковые суставы и диски. С развитием патологии и увеличением воспалительных участков у корешков спинного мозга снижается чувствительность кожи и усиливается болевой синдром.
Неврологи считают, что дегенеративные заболевания позвоночника чаще всего являются источником боли в нижней части спины.
Симптомы зависят от расположения патологии. Если у вас болит спина и отдает в ногу, воспаление затрагивает пояснично-крестцовый отдел позвоночника, отвечающий за функционирование и чувствительность мышц ног.
Процесс имеет цикличный характер: мышечный спазм, возникающий при боли, увеличивает компрессию нерва, что усиливает болевые ощущения.
Помимо остеохондроза, корешковый синдром может возникать по другим причинам:
- Травмы позвоночника.
- Грыжи межпозвоночных дисков и их протрузии — выбухание или выпадение участков дисков за край позвонков.
- Наследственность.
- Специфические инфекции, вызывающие воспаление, например, туберкулез позвоночника и сифилис.
Ишиас (ишиалгия)
Это не самостоятельное заболевание, а комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Сдавливание корешков седалищного нерва может вызывать болезненные ощущения вдоль всего нерва: в боку, бедрах, под коленом и голеностопе.
Хотя патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва — ягодице.
При ишиасе пациент испытывает затруднения при выполнении физических упражнений, не может опереться на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение ноги, которое может распространяться до пальцев.
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, возникает из-за чрезмерных физических нагрузок и резкого охлаждения. Даже небольшие физические усилия могут ухудшить состояние, и пациент часто не может передвигаться самостоятельно.
Несколько дней отдыха могут облегчить прострел, но не излечить его полностью.
В популярной телепрограмме о здоровье «Жить здорово» обсуждали проблему люмбаго. Подробнее смотрите в этом видео:
Люмбалгия
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или длительных нагрузок на позвоночник.
Люмбоишиалгия
Сильная и резкая боль ограничивает движения и не позволяет встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается онемением в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождёнными дефектами:
- Люмболизация — уменьшение числа позвонков из-за их сращивания в области поясницы и крестца.
- Сакрализация — увеличение числа позвонков.
Ноющие ощущения в спине могут проявляться к 20 годам и усиливаться при физических нагрузках на поражённые участки позвоночника.
Защемление седалищного нерва
Седалищный нерв — самый крупный в организме, формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причины защемления включают:
- Травмы и неправильное их лечение.
- Переохлаждение.
- Физические нагрузки.
- Прогрессирование спинной грыжи и остеохондроза.
При лечении защемления седалищного нерва в первую очередь устраняются мышечные спазмы и боль. Врач назначает медикаментозное лечение, включая противовоспалительные средства и миорелаксанты. Для восстановления могут быть рекомендованы физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, могут быть связаны не только с поражениями позвоночника. Возможные причины включают:
- Почечные патологии.
- Гинекологические заболевания у женщин (воспаление придатков, киста яичника).
- Тяжёлые инфекционные заболевания (например, ВИЧ).
- Долговременные контакты с ядохимикатами и радиацией.
- Определённые хирургические заболевания.
- Злоупотребление алкоголем и наркотиками.
Алкоголь негативно влияет на здоровье, что может проявляться в различных нарушениях.
Также данный симптом часто встречается у беременных женщин. Боль в спине, отдающая в ногу, может появляться на ранних сроках беременности и зачастую проходит только после родов.
В этом случае болезненность может быть связана с повышенной нагрузкой на позвоночник из-за увеличения массы и смещения центра тяжести живота. Если боль не проходит даже после родов, следует обратиться к врачу.
Амбулаторное лечение
К сожалению, иногда обратиться за помощью к специалисту невозможно. В таких случаях можно использовать несколько методов для облегчения состояния:
- Пассивный отдых. Это один из самых важных пунктов. Если вас беспокоят боли в спине, отдающие в ногу, откажитесь от нагрузок на позвоночник.
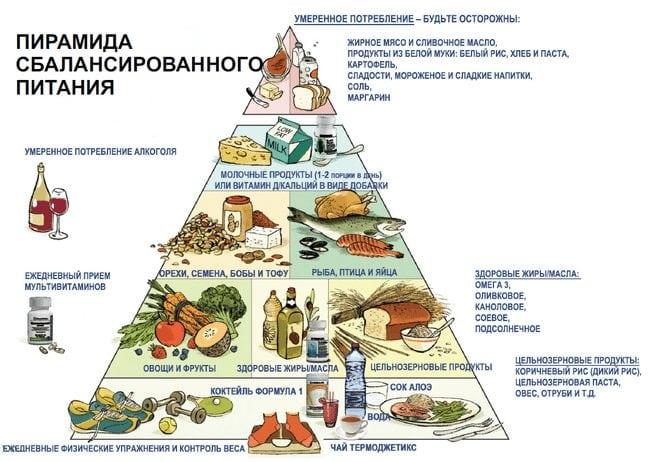
- Коррекция питания. Сбалансированная диета обеспечит организм необходимыми питательными веществами. Устранение клеточного голодания даст силы для борьбы с болезнью.
Чтобы правильно скорректировать образ жизни, нужно знать основы сбалансированного питания.
- Массажи. Основная задача массажа — снять воспаление и напряжение мышц спины и ног. Он улучшает кровоснабжение тканей, что положительно сказывается на здоровье.
- Разогревающие процедуры. Грелки, мази и теплые ванны помогут снизить боль.
- Дозированная нагрузка. Лечебная физкультура, плавание и растяжка развивают проблемные зоны и улучшают кровообращение. Внимательно следите за ощущениями во время упражнений: боли быть не должно, при её появлении снизьте нагрузку.
Профессиональная консультация
Несмотря на эффективность домашних методов, при болях в спине, отдающих в ногу, лучше обратиться к специалисту. Врач проведет полную диагностику и выявит причину заболевания. Комплексный подход — сочетание медикаментов, правильного питания, гимнастики и мазей — даст наилучший результат.
В дополнение к рекомендациям врача избегайте переохлаждения, подъема тяжестей и лишних нагрузок на позвоночник. Это поможет предотвратить обострение болезни и снизить боль.
Профилактика
Предупредить развитие болезни легче, чем лечить её. Профилактические меры помогут избежать заболеваний позвоночника и закрепить результаты лечения.
Чтобы избежать болей в нижней части спины, выполните два условия:
- Регулярные физические упражнения. Занимайтесь йогой, плаванием, пилатесом, больше ходите пешком или делайте утреннюю разминку. Избегайте резких движений, таких как бег или степ, так как они могут вызвать боль.
- Приём хондропротекторов. Эти препараты содержат вещества, аналогичные тем, что находятся в хряще. Хондропротекторы защищают межпозвоночные диски и замедляют разрушение хрящевой ткани.
Помните, здоровье в ваших руках! Простые упражнения, регулярные осмотры у врачей и раннее лечение помогут вам забыть о болях в спине. Однако, если вы не хотите лечиться, даже лучший врач не сможет помочь.
О методах лечения болей в спине и седалищном нерве рассказывает Валерий Владимирович Крамар, врач-невролог, вертебролог, мануальный терапевт и гомеопат, ведущий специалист многопрофильной клиники «Союз»:
https://youtube.com/watch?v=FKYmh5T0Wt0
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают ваши движения и полноценную жизнь.
- Дискомфорт, хруст и постоянные боли вызывают беспокойство.
- Возможно, вы перепробовали множество лекарств, кремов и мазей.
- Но, судя по тому, что вы читаете эти строки, они не принесли значительного облегчения.
Ортопед Валентин Дикуль утверждает, что существует действительно эффективное средство от боли в суставах! Читать далее >>>
Боль в спине, ногах и руках может быть связана с позвоночником и нервами, расположенными в определенных его участках. Иррадиация — это свойство боли перемещаться по телу. В результате болит не тот орган, который на самом деле не здоров, а другая часть тела, обычно более удаленная от центральной нервной системы. Например, часто наблюдается, что боль в спине отдает в ногу, и пациент не сразу понимает, где именно у него болит.
В медицине боли в спине, отдающие в ногу, называются ишалгией. Если источник боли в спине находится слева, то болеть будет правая конечность и наоборот. Это происходит из-за анатомических особенностей: нервные корешки перекрещиваются в спинном мозге.
Неприятные ощущения возникают из-за воспаления нервной ткани. Каждый нерв занимает определенное положение между позвонками. Если происходит нарушение целостности позвоночного столба или изменения в его физиологии, воспалительный процесс из нервных корешков и сплетений быстро распространяется к периферии.
МЕДИЦИНСКИЙ ФАКТ! Сильные боли в пояснице, отдающие в ноги, — результат нарушений нервной ткани на уровне поясничного или крестцового отделов спинного мозга.
Если у пациента болит поясница и ноги, медики в первую очередь обследуют нижнюю часть спины, поясницу и крестцовый отдел позвоночника. Нервы к нижним конечностям идут от поясничного и крестцового сплетений, поэтому с помощью приставки к слову «ишалгия» врачи указывают на источник болезни:
- Люмбоишалгия — боль в пояснице, отдающая в ногу. Люмбаго характеризуется острой или тянущей болью, усиливающейся при смене позы и после нагрузки.
- Сакроишалгия — боль на уровне крестца, отдающая в ногу.
Частые причины ишалгии включают грыжи межпозвоночных дисков с ущемлением нерва, остеохондроз, сколиоз и сужение канала позвоночника. Реже ишалгия встречается у беременных женщин, пациентов с болезнью Бехтерева и людей с избыточным весом.
ИНТЕРЕСНО! Причиной ишалгии и болей внизу спины может быть стресс, особенно его разрушительная форма — дистресс. Нервная система также не переносит переохлаждения.
Риск воспаления крупных нервов повышается у спортсменов, пациентов с травмами позвоночника и онкологических больных. Вирусы, инфекции и токсические синдромы иногда приводят к патологиям в нервной системе (например, при туберкулезе).
Боль в пояснице, отдающая в ногу, возникает при воспалении любого из нервов, отходящих от позвоночника к конечностям. На уровне второго поясничного позвонка располагается иннервация мышц передней поверхности бедра; на уровне третьего — области колена, четвертого — голени, пятого — стопы. Поясничные сегменты отвечают в основном за ощущения на задней поверхности ног.
Врач выясняет характер и локализацию боли. Например, если у пациента болит поясница и отдает в левую ногу, повреждения будут искать с правой стороны от позвоночника в поясничном отделе. Если боль отдает в правую ногу — проблема слева.
Боль в спине и тянущая нога чаще связаны с воспаленным седалищным нервом. В зависимости от воспаленного сегмента и пары корешков, пациент может испытывать различные симптомы:
- Изменения чувствительности кожи, мышц, суставов: обострение или исчезновение ощущений, онемение (немеют ноги в области, иннервируемой пораженным участком нерва).
- Изменение подвижности: может потребоваться «разрабатывать» ногу после сна или длительного отдыха. Может быть сложно сгибать или разгибать конечность.
- Постоянная ноющая боль, простреливание или ощущение «разряда тока» в мышцах.
- Гипертонус, напряжение в мышцах ног и спины.
- Поскольку часть нервов отвечает за мышцы таза и половых органов, а также за деятельность прямой кишки и сфинктеров, могут возникать трудности с туалетом. Об этом симптоме также следует сообщить врачу.
Пациенты часто терпят боль или заглушают её приемом анальгетиков и НПВП. Однако они могут испытывать страх из-за временной потери иннервации конечностей — ноги могут «отниматься».
Мужчины могут столкнуться с проблемами потенции, а женщины — с утратой эротической чувствительности и либидо.
Что делать? Чтобы избежать потери конечностей из-за запущенной грыжи или сколиоза, необходимо пройти обследование и выяснить причины боли, а затем начать лечение.
Пока не восстановится деятельность нерва, подвижность и чувствительность не вернутся. Длительное бездействие ослабляет мышцы и может привести к атрофии, поэтому лечение нужно начинать немедленно, иначе пациент рискует стать инвалидом.
Для опытного врача предварительный диагноз несложен, особенно когда воспалительный процесс затрагивает один или два нервных корешка с соответствующей симптоматикой. Однако предварительная диагностика требует подтверждения, и лечение назначается индивидуально.
Любые позвоночные патологии исследуются с помощью снимков — это наиболее удобный метод. Когда боль отдает в другие органы, требуются специфические исследования состояния этих органов.
Основные методы диагностики включают:
- Рентген и томография — позволяют детально рассмотреть причины боли в пояснице и отдачи в ногу. Если пострадала правая нога, рентгенолог обратит внимание на правую сторону снимка.
- КТ — информативный и менее дорогостоящий метод, чем МРТ, но имеет свои ограничения.
- Цитологический анализ — микроскопическое исследование, особенно информативное при инфекционных воспалениях и симптомах со стороны мочеполовой системы.
- Анализ крови — по маркерам и показателям врач определяет причины боли в ноге и способы её устранения.
- Обследование на предмет сколиоза, болезни Бехтерева и онкопатологии.
- Мануальный контроль — хирурги могут обнаружить отклонения в строении костей и положении мышц, связок и нервов.
Даже если боль справа отдает в левую половину тела, мануальные методы будут применяться и к здоровой стороне, а комплекс препаратов окажет воздействие на весь организм, в первую очередь — на нервную систему.
Назначение лекарств и процедур не гарантирует избавление от боли. Иногда они могут быть лишь подготовительным этапом, например, перед операцией по устранению грыжи или выпрямлению позвоночника при запущенном сколиозе.
В амбулаторном лечении ишалгии применяются не только анальгетики и противовоспалительные препараты, но и витаминные комплексы, чаще в виде инъекций с последующим переходом на длительный пероральный прием. Миорелаксанты снимают спазм в мышцах и восстанавливают нормальную нервную проводимость.
Это необходимо не только для устранения болевых ощущений, но и для обеспечения равномерной поддержки скелету и правильной работы суставов.
В острый период заболевания рекомендуется постельный режим и оптимальная поза. Мануальная терапия, иглоукалывание и рефлексотерапия назначаются в подостром периоде и на этапе реабилитации. Массаж, лечебная гимнастика и физкультура рекомендованы на протяжении всей жизни, чтобы болезнь не возвращалась.
При воспалении нерва, отходящего от поясничного или крестцового сегмента спинного мозга, возникает специфический синдром: боль в спине, отдающая в ногу. Боль может локализоваться только в поврежденном низе спины (пояснице или крестце). Если заболевание локализовано правее поясницы, боль отдает в левую ногу, и наоборот.
Сначала мышца ноет или возникает тянущее ощущение. Затем появляются редкие покалывания, краткосрочное онемение и изменение цвета кожи. Внешная безобидность этой симптоматики обманчива: по мере развития заболевания нервная ткань всё слабее проводит импульсы и может «замолчать». Это может привести к отказу внутренних органов и потере одной или обеих ног.
Лечение должно назначаться профессионалом и выполняться под контролем лечащего врача с периодическим повторением всех исследований до полного излечения.
Видео о причинах боли в спине, отдающей в ногу:
Одна из самых частых причин обращения к неврологу — боли в пояснице, иррадиирующие в ногу и отдающие в бок. Симптоматика обусловлена совокупностью факторов и обычно проявляется после неравномерных нагрузок на позвоночник. Если боль в спине отдает в ногу, это серьезный повод для диагностики и выяснения причин патологии.
Основные причины боли
Для определения оптимального курса лечения и реабилитации необходимо выяснить причины симптоматики.
Заболевания ортопедического характера
Боли внизу поясницы, отдающие в правую или левую ногу, являются типичным симптомом заболеваний пояснично-крестцовой зоны позвоночника. Они могут возникать на фоне опухолевых процессов, бурсита и нейропатии седалищного нерва. Основные причины включают:
- Грыжи межпозвоночных дисков поясничного отдела.
- Остеопороз.
- Остеомиелит позвонков.
- Поясничный спондилез.
- Анкилозирующий спондилит.
- Пролапс и протрузия межпозвоночных дисков с болями, отдающими в бок.
- Врожденные или приобретенные деформации позвоночного столба.
Заболевания неврологического характера
Причины неврологических проблем разнообразны, и для их установления потребуется комплексное обследование.
- Бурсит и нейропатии указывают на воспаление или защемление седалищного нерва. Боль может распространяться до стопы, а при несвоевременном обращении к врачу может возникнуть атрофия нерва.
- Сильно тянущая боль в ягодицах и боковой стороне бедра указывает на поражение верхних поясничных корешков. При патологии тазобедренного сустава проблемы усугубляются, вызывая резкие боли в ягодичной зоне и нарушение двигательной активности.
- Причины мералгии или болезни Рота-Бергнгардта связаны с компрессионным синдромом (сдавливанием) нервных окончаний под паховой связкой. Клиническая картина включает онемение, парестезии и локальные боли.
Клинические проявления заболевания
Клиническая картина включает:
- Тянущую, ноющую боль внизу поясничного отдела, проходящую через ягодицу и отдающую в правую или левую сторону через бедро, достигающую колена.
- Сосудистые и нейродистрофические проявления.
- Ограничение двигательной активности.
- Потерю чувствительности и парестезию мышц.
- Резкую боль при движении и отечность при смещении межпозвонкового диска.
- Боли, отдающие в ягодицу, указывают на смещение позвонков пояснично-крестцового отдела.
- Нарушение сердечного ритма, гипертензия или низкое давление.
- Онемение нижних конечностей, ягодиц и внутренней поверхности бедра ниже колена.
Больная нога может быть холодной на ощупь и иметь дистрофические изменения кожи. Болевые ощущения усиливаются ночью и могут стать острыми — тянущими в левую или правую ногу (в зависимости от стороны поражения), возникают судороги и непроизвольные подергивания конечностей. При запущенном воспалительном процессе любое движение вызывает мучительную боль и снижает качество жизни.
Боли в пояснице, отдающие в бок
Болевой синдром в пояснично-крестцовой зоне, отдающий в бок или распространяющийся внизу живота, свидетельствует о соматических заболеваниях и нарушениях работы внутренних органов. Боль, отдающая в бок, требует внимания специалиста и немедленного лечения. Если болит низ живота, это может указывать на воспалительные процессы мочеполовой системы, поджелудочной железы, селезенки или ЖКТ. Боль справа может быть связана с заболеваниями кишечника, печени, почек и органов дыхания.
Часто боли в пояснице отдают в бок.
Диагностические мероприятия
Если боль в пояснице отдает в ногу, колено или бок, и низ живота напряжен, назначается полное обследование. Наиболее распространенные диагностические мероприятия включают:
- Рентген тазобедренных суставов.
- КТ или МРТ пояснично-крестцовой зоны.
- Анализ крови и мочи.
- УЗИ сосудов бедра.
- При необходимости осмотр гинеколога или уролога.
Может потребоваться консультация гастроэнтеролога, если бок болит и ощущается тяжесть. Эти симптомы могут указывать на проблемы с ЖКТ, наличие камней в желчном пузыре и протоках. Если тянущие боли в спине сочетаются с отеками конечностей, головокружением и изменением цвета мочи, потребуется консультация нефролога.
Важно! В случае острых болей и нарушения двигательных функций необходима квалифицированная медицинская помощь. Самолечение и обращение к народным целителям могут привести к непредсказуемым последствиям, вплоть до парализации нижней части тела.
Лечение болевого синдрома в спине
В период обострения лечение болей, отдающих в бедро, ягодицу и нижнюю часть ноги, направлено на купирование болевого синдрома. В острый период рекомендуется ограничить физическую активность и соблюдать постельный режим. Назначаются анальгетики, нестероидные противовоспалительные препараты и инъекции витаминов группы В. Эти средства уменьшают болевые ощущения, улучшают кровоток, снимают отечность и поддерживают функции нервных окончаний.
Лечение иглоукалыванием — эффективный способ избавиться от неприятных ощущений.
Для стойкой ремиссии и реабилитации подбирается комплекс восстановительных процедур:
- Акупунктурный массаж.
- Дарсонвализация.
- Курортное лечение.
- Мануальная терапия.
- Иглоукалывание.
- Физиотерапия и общий массаж.
Лечение проводится курсом из 10–12 процедур. При необходимости комплекс повторяется через 2–3 недели.
Важно! На ранних стадиях возникновения болевого синдрома основные причины патологии выявляются в первый день обследования. Лечение как основной проблемы, так и сопутствующих патологий для современной медицины не представляет сложности, поэтому не стоит затягивать визит к специалисту!
Профилактика
В стадии ремиссии рекомендуется выполнять специальный комплекс упражнений для укрепления мышц бедра и его внутренней стороны. Показаны ходьба, плавание на спине и ношение корсета. Запрещено поднимать тяжести более 3 кг, работать в согнутом положении с опорой на бедро и выполнять упражнения на скручивания.
https://youtube.com/watch?v=x0AEAh6eRIo
Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться хорошей осанкой и пытаетесь скрыть сутулость под одеждой?
- Вам кажется, что это пройдет само собой, но боли только усиливаются?
- Вы перепробовали множество способов, но ничего не помогает?
- И сейчас вы готовы воспользоваться любой возможностью для улучшения самочувствия?
Эффективное средство существует. Врачи рекомендуют >>!
Источник