Содержание статьи:
Почему болит спина?
Боль в спине может быть связана с заболеваниями внутренних органов, травмой позвоночника (включая переломы) или неврологическими расстройствами, часто указывающими на остеохондроз. Иногда это также симптом патологии ЖКТ или наличия камней в почках.
Позвоночник выполняет четыре основные функции: опорную, защитную, амортизационную и двигательную. Поэтому боль может возникать из-за плохой осанки, сильной нагрузки, резкого движения или поворота.
Что делать при боли в спине?
Обратитесь к врачу и пройдите обследование. На основе диагностики станет ясно, как лечить боль в спине в зависимости от ее причины.
Причины болей в спине
Боли в спине могут быть вызваны не только серьезными патологиями. Например, боль при кашле или ходьбе часто возникает из-за простого перенапряжения. Однако в большинстве случаев это симптом различных заболеваний, проявления которых зависят от множества факторов.
Почему болит спина после сна?
Возможные причины утренней боли в спине:
- переохлаждение;
- резкий подъем тяжестей за день или несколько дней до сна;
- остеохондроз;
- межпозвоночная грыжа;
- неправильное положение тела во время сна;
- неподходящий матрас;
- беременность у женщин;
- искривление позвоночника, приводящее к асимметричному сокращению мышц;
- избыточный вес и слабость мышц;
- стресс.
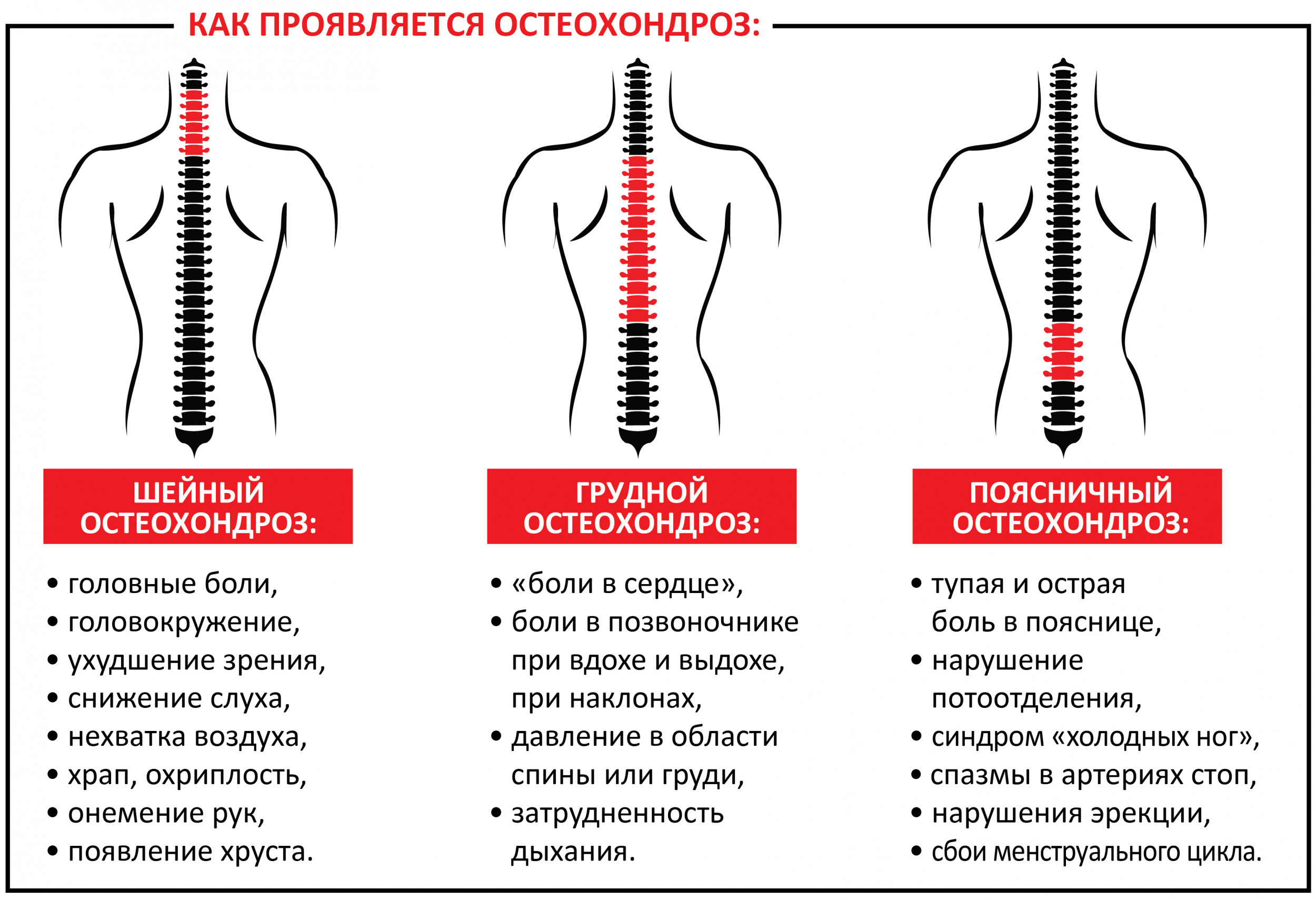
Болезни, связанные с суставами и позвоночным столбом
Боли в спине могут указывать на наличие следующих заболеваний:
- остеохондроз;
- спондилолистез;
- анкилозирующий спондилоартрит;
- болезнь Бехтерева;
- остеомиелит;
- ревматоидный артрит;
- смещение межпозвоночных дисков;
- синдром Рейтера;
- грыжа межпозвонкового диска.
Болезни, связанные с мускулатурой
Почему болят мышцы спины?
Мышечные боли часто возникают из-за большой нагрузки, усталости или переохлаждения. Они могут сопровождаться спазмами, уплотнениями, снижением подвижности и болезненностью (фибромиалгия). Боль в спине также может быть связана с рядом мышечных патологий:
- болезнь Шарко (БАС);
- дерматомиозит (с проявлением сыпи);
- рабдомиолиз;
- полимиозит;
- инфицирование мышечной ткани, абсцесс;
- ревматическая полимиалгия.
Патологии спинного мозга
Спинной мозг — это орган, который обеспечивает связь между организмом и головным мозгом. От него отходят 31 пара спинномозговых нервов через отверстия между позвонками. Каждый нерв иннервирует определённый участок тела. Онемение кожи, слабость мышц или конечностей могут указывать на повреждение спинного мозга или нервов.
Другие заболевания:
- компрессия спинного мозга (например, при переломах, шейном спондилезе, абсцессах, гематомах);
- травмы позвоночника;
- полости, заполненные жидкостью;
- воспалительные процессы, такие как острый поперечный миелит;
- нарушения кровоснабжения;
- ВИЧ;
- абсцессы;
- дефицит меди и витамина В;
- сифилис;
- доброкачественные или злокачественные новообразования;
- кровоизлияния;
- рассеянный склероз.
Боль в спине по причине психосоматики
Психологические причины болей в спине признаны медициной. Психогенные факторы могут вызывать дисфункцию в определенных участках. Например, хронический стресс, длительная депрессия и неудовлетворенность интимной жизнью могут приводить к постоянной ноющей боли в пояснице.
Разные заболевания вызывают различные типы болей в спине. Рассмотрим основные патологии и характер болей при них.
| Характер боли | Болезни, которые ее вызывают |
|---|---|
| Ноющая боль (острая и хроническая) | Люмбаго (стреляющая боль в пояснице) — часто возникает из-за тяжелого физического труда и обычно проходит самостоятельно через несколько дней. |
| Миозит, растяжение мышц, резкое поднятие тяжестей, переохлаждение, длительное нахождение в неудобной позе. | |
| Смещение межпозвонковых дисков — чаще всего связано с остеохондрозом, но может возникнуть при резком поднятии тяжестей и постоянной высокой физической нагрузке. | |
| Острая боль, отдающая в конечности | Остеохондроз — вызывает тянущие боли в спине, которые отдают в ногу и усиливаются при чихании, кашле или напряжении. |
| Радикулит — постоянная острая (колющая) или тупая боль, обычно локализуется с одной стороны и может отдавать в бедро, ягодицу, ногу или голень, иногда вызывает онемение и зуд. Боль может быть жгучей и усиливаться при движении. | |
| Межпозвонковая грыжа — боль возникает при наклоне или поднятии тяжестей, усиливается при чихании, кашле и движении, может сопровождаться слабостью в ноге. | |
| Пульсирующая боль, сильная, может не проходить после приема анальгетиков | Остеохондроз, трещины в позвонках, люмбаго, межпозвонковая грыжа, спондилез. |
| Распирающая боль | В верхнем отделе спины и в середине грудины может указывать на стенокардию, инфаркт миокарда или тромбоэмболию легочной артерии. В пояснице — на кишечную непроходимость или спондилоартроз. |
| Давящая боль | Стенокардия, инфаркт миокарда, проблемы с желчным пузырем (боль возникает после еды), атеросклероз, гипертонический криз. |
По локализации
Рассмотрим причины болей в различных отделах спины.
Боль в правой части
Боль в спине справа может быть связана с проблемами с почками или воспалением аппендикса. Вот список заболеваний, при которых может возникать боль в правом боку со стороны спины:
- искривление позвоночника – частая причина болей в боках;
- смещение межпозвонковых дисков;
- заболевания ЖКТ;
- камни в почках (боль отдает в правую сторону спины, под ребра, в живот);
- ожирение;
- гинекологические заболевания, чаще воспалительные;
- болезни дыхательной системы (особенно при боли в верхней части справа), при ноющей и тупой боли возможно развитие хронической стадии;
- нарушения функции периферической нервной системы;
- травмы;
- заболевания мышц, расположенных около позвоночника;
- чрезмерные физические нагрузки;
- внематочная беременность.
Боль в левой части
Если боли локализуются в спине слева, под ребрами или в области поясницы, это может указывать на:
- патологии позвоночника (воспаление, защемление и т. д.);
- болезни почек и мочевыводящей системы (сопровождаются отеками ног);
- заболевания ЖКТ;
- болезни селезенки.
В левом подреберье и выше:
- болезни органов дыхания;
- сердечно-сосудистые заболевания;
- остеохондроз;
- межреберная невралгия.
Тянущая боль в нижней части левого боку может свидетельствовать о патологиях половой системы.
Боль в области поясницы
Боль в пояснице может быть связана с остеохондрозом, грыжей или радикулитом. Также дискомфорт в этой области часто возникает из-за травм или чрезмерной нагрузки.
Другие причины поясничной боли:
- ревматоидный артрит;
- синдром Рейтера;
- инфекции позвоночника и межпозвонковых дисков (бруцеллез, туберкулез, абсцесс);
- опухоли;
- защемление нерва;
- люмбоишиалгия;
- остеопороз.
В области лопаток
Боль в верхней части спины (в области лопаток) слева:
- болезни опорно-двигательного аппарата;
- проблемы с легкими (пневмония, абсцесс, плеврит);
- нарушения функции желудка;
- кардиологические патологии (стенокардия, инфаркт миокарда);
- болезни позвоночника (остеохондроз, грыжа, сколиоз, спондилез, спондилоартроз);
- воспаление мышц;
- болезни селезенки.
Боль под правой лопаткой со спины:
- травма;
- инфекции;
- остеомиелит;
- холецистит;
- печеночная колика;
- панкреатит;
- желчнокаменная болезнь;
- цирроз печени;
- остеохондроз шейного отдела;
- сколиоз;
- межреберная невралгия;
- вегетососудистая дистония.
Боли вдоль позвоночника и в спине
Одна из главных причин болей в позвоночнике — компрессия нервных отростков. Это может сопровождаться грыжей, сколиозом или смещением позвонков. Другие причины включают:
- остеоартроз;
- миалгия;
- остеохондроз (боль может возникать в середине спины, шейном или поясничном отделах);
- переутомление мышц;
- искривление позвоночника (сколиоз, кифоз, лордоз);
- протрузии;
- переломы и травмы позвоночника;
- воспаление седалищного нерва;
- аномалии строения позвоночного столба;
- радикулит;
- болезнь Бехтерева;
- спондилез.
Причины боли ниже поясницы
Немалый процент болей в нижней части спины обусловлен:
- спондилоартрозом;
- остеохондрозом.
Другие причины включают:
- сколиоз;
- инфекции позвонков и межпозвонковых дисков;
- неинфекционные воспаления;
- заболевания ЖКТ;
- растяжения мышц;
- смещение межпозвонковых дисков.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли в спине, усиливающиеся при нагрузке, обычно не опасны. Однако, если в течение 3-5 дней улучшения не наступает, а боль усиливается, необходимо обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног и пальцев стоп;
- учащенное или редкое мочеиспускание;
- снижение чувствительности при дефекации и мочеиспускании.
Шейный отдел:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- онемение и болезненность в руках, плечах и пальцах.
Грудной отдел:
- болезненность под лопаткой (возможно обострение при движении);
- жжение в грудине или между лопатками.
Ситуации, в которых необходимо как можно быстрее обратиться к врачу
Болезненность в спине, не связанная с серьезными патологиями, обычно проходит за 3-4 дня. Если этого не происходит, необходимо обратиться к врачу. Срочные причины для консультации со специалистом включают:
- интенсивная боль;
- усиление боли ночью;
- боль в любом положении, без возможности найти комфортную позу;
- внезапная боль, возникшая впервые;
- болевой синдром у людей младше 20 или старше 55 лет;
- недавняя травма спины;
- лихорадка;
- необъяснимая потеря веса;
- прогрессирующие неврологические расстройства;
- общая слабость;
- изменения в походке;
- длительный прием кортикостероидов;
- нарастание боли в течение месяца без улучшений от терапии;
- иррадиация боли в ногу, особенно ниже колена;
- слабость, онемение или покалывание в одной или обеих ногах.
Диагностика
Чтобы определить, какая болезнь вызвала боль в пояснице, необходимо пройти комплексное диагностическое обследование.
Лабораторные методы:
- Общий и биохимический анализы крови и мочи.
- Анализы на онкомаркеры, указывающие на наличие опухолей.
Инструментальные методы исследования:
- Рентгенография позвоночника.
- Эндоскопия кишечника, желудка и матки.
- Ультразвуковое обследование брюшной полости.
- Магнитно-резонансная томография.
Лечение боли в спине
Пациенты часто не знают, к какому врачу обратиться при болях в спине. Комплексным лечением этих болей занимается невролог, к которому следует обращаться при проблемах с позвоночником. Однако до визита к специалисту необходимо оказать первую помощь.
Как облегчить или снять боль в домашних условиях?
Самое главное — расслабиться. Для этого лягте на живот на твердую и ровную поверхность, лучше всего на пол. Через несколько минут аккуратно перевернитесь на спину и поднимите ноги, зафиксировав их так, чтобы бедра образовали угол 90 градусов. Это снимет нагрузку с позвоночника.
Можно использовать противовоспалительные мази и кремы. После снятия болевого синдрома аккуратно поднимитесь и зафиксируйте болезненный участок, например, перевязав его шарфом или полотенцем.
Чем обезболить, если нет обезболивающих?
Снять сильную боль можно с помощью холодного компресса. Он не устранит боль полностью, но облегчит состояние. В качестве компресса подойдет продукт из морозилки или пакет со льдом. Также можно использовать греющий компресс или грелку, но важно не перегревать больное место.
Что еще помогает?
Легкая физическая нагрузка поможет снять дискомфорт, размять мышцы и улучшить кровообращение. Это может быть неторопливая прогулка или упражнения на растяжение.
Медицина против боли: методы врачебного вмешательства
Сначала устанавливается причина боли и начинается ее лечение. Для снятия дискомфорта и лечения хронической боли применяются:
- анальгетики, НПВС, в редких случаях — наркотические обезболивающие;
- витамины группы В;
- миорелаксанты.
Пациенту назначается постельный режим и ношение фиксирующего корсета (например, при невралгии).
Ключевым этапом лечения является физиотерапия. Основные методики:
- электрофорез с лекарствами;
- фонофорез;
- лазерная терапия;
- магнитная терапия.
Также используется рефлексотерапия:
- электронейростимуляция;
- акупунктура.
При болях в спине эффективны массаж, остеопатия, мануальная терапия и лечебная физкультура. Эти методы применяются при заболеваниях мышц и позвоночника, а также в реабилитации после травм.
Профилактика
Клинические рекомендации по профилактике межпозвонковых грыж и остеохондроза:
- Увеличьте физическую активность: занимайтесь утренней гимнастикой и йогой.
- Принимайте контрастный душ и растирайтесь полотенцем для улучшения обмена веществ.
- Проходите курс массажа раз в полгода (до 10 сеансов).
- Заботьтесь о здоровье печени, так как она влияет на выработку коллагена.
- Укрепляйте иммунитет.
- Избегайте стрессов и поддерживайте стабильный психологический фон.
- Контролируйте вес: каждые лишние 10 кг создают дополнительную нагрузку на позвонки, что ускоряет их износ.
Также важно:
- Правильно стоять и ходить. Осанка должна быть такой, чтобы затылок, лопатки, ягодицы и пятки касались стены. Поддерживайте это положение при ходьбе и стоянии.
- Сидеть правильно: не откидывайтесь назад и не наклоняйтесь вперед. Плотно прижимайтесь спиной к спинке стула, обеспечьте опору для поясницы и шеи. Каждые 15 минут меняйте положение ног и потягивайтесь.
- Спать на анатомически правильном или ортопедическом матраце.
- Утром, еще в кровати, выполняйте простые упражнения для ног и рук, потянитесь перед тем как встать (без резких движений).
- Не носите тяжелые сумки в одной руке. Лучше распределяйте вес на два пакета.
- Избегайте сумок через плечо; предпочтительнее рюкзак с двумя лямками.
- Носите маленького ребенка с прямой спиной, не прогибаясь. Младенца лучше носить на груди в слинге, а чуть подросшего – на спине.
- При переносе тяжелых предметов не наклоняйтесь и не поворачивайтесь корпусом.
- Не наклоняйтесь при уборке: используйте удлинитель для пылесоса и швабры (не мойте полы на коленях).
- Употребляйте больше винограда, яблок, клубники, груш, чечевицы, фундука, тыквы, зеленого салата и малины.
- Следите за балансом магния и калия в рационе: ешьте орехи, рыбу, морепродукты, шпинат, капусту, бобы и горох.
- Исключите вредные привычки: алкоголь и курение.
- Занимайтесь плаванием, бегом (в специальной обуви с амортизирующими стельками) и лыжами.
Регулярно посещайте врачей для профилактических осмотров, чтобы предотвратить ухудшение состояния и начать лечение при необходимости.
Боль в пояснице – одна из самых распространенных причин обращения к невропатологу или терапевту. Она может значительно снизить трудоспособность и затруднить передвижение и самообслуживание. Острая боль в пояснице встречается как у мужчин, так и у женщин.
Чаще всего она наблюдается у людей среднего и пожилого возраста, но может возникать и у подростков и молодых людей из-за бурного роста, слабости мышц поясницы или травм. Таким образом, боль в пояснично-крестцовом отделе – актуальная проблема, с которой может столкнуться каждый.
Боли в пояснице при поясничном остеохондрозе
Боли в пояснице при остеохондрозе могут усиливаться при кашле, чихании и движениях, особенно при наклонах вперед. Кроме болей, остеохондроз может вызывать нарушение чувствительности кожи и мышц нижней части туловища и ног, а также ослабление или исчезновение сухожильных рефлексов.
- При остеохондрозе часто наблюдается искривление поясничного отдела позвоночника. В зависимости от направления искривления различают сколиозы (вправо или влево), лордозы (выгнутость вперед) и кифозы (сглаживание или выгнутость назад). Если происходит защемление спинного мозга, могут возникать нарушения мочеиспускания, дефекации и чувствительности мочевого пузыря или половых органов.
- Наиболее часто остеохондроз проявляется радикулярными болями, возникающими из-за защемления нервных корешков. Одним из известных синдромов является люмбаго, которое возникает при физическом напряжении, в неловком положении или без видимой причины. Внезапно появляется резкая простреливающая боль, часто жгучая и распирающая, как будто в поясницу воткнули кол.
Больной застывает в неудобном положении и не может разогнуться, особенно если приступ начался при поднятии тяжести. Попытки встать, кашлянуть или согнуть ногу приводят к резкому усилению боли в пояснице и крестце. При попытке встать выявляется резкая обездвиженность поясничной области из-за напряжения мышц.
Тесты пояснично-крестцового остеохондроза
Эти тесты используются для предварительной диагностики и названы в честь врачей, которые их предложили.
| Симптом | Описание |
|---|---|
| Симптом Дежерина | При напряжении брюшного пресса и прислушивании к пояснице боль усиливается. Это может указывать на остеохондроз. |
| Симптом Нери | Болевые ощущения в пояснице при резком наклоне головы вперед перед прикосновением к груди также свидетельствуют о проблемах с позвоночником. |
| Симптом Ласега | Лежа на спине, поочередно поднимите каждую ногу. Если возникает боль в пояснице, отдающая по седалищному нерву в ногу, это может указывать на патологию позвоночника. |
| Симптом Леррея | Боль вдоль седалищного нерва при подъеме из лежачего положения без сгибания коленей может свидетельствовать о хондрозе. |
Грыжа межпозвонкового диска
Грыжа межпозвонкового диска — распространенная причина боли в пояснично-крестцовом отделе спины. Межпозвоночный диск, состоящий из внутреннего пульпозного ядра, теряет упругость и эластичность из-за длительного травмирующего воздействия и с возрастом.
При постоянном воздействии, таком как избыточный вес, травмы или прогрессирующий остеопороз, фиброзное кольцо диска истончается, и в нем образуются дефекты. Через эти слабые места пульпозное ядро может смещаться и выпячиваться.
Причины боли в пояснице
Боль в спине — неспецифический симптом, который может возникать по разным причинам. Интенсивность, характер (постоянная или периодическая) и тип боли (первичная или вторичная) могут указывать на следующие причины:
- Остеомиелит;
- Болезнь Бехтерева;
- Деформирующий спондилез;
- Сколиоз;
- Инфекционные поражения межпозвоночных дисков и позвонков (эпидуральный абсцесс, туберкулез позвоночника, бруцеллез);
- Метаболические заболевания костей (остеомаляция, остеопороз);
- Первичные и метастатические опухоли спинного мозга, позвонков, ретроперитонеального пространства;
- Неинфекционные воспалительные заболевания (ревматоидный артрит, синдром Рейтера, анкилозирующий спондилит);
- Опухоли почек;
- Атеросклероз брюшной аорты и ее ветвей.
- Спондилоартрит;
- Патологии тазобедренного сустава;
- Эпидурит;
- Протрузия межпозвоночных дисков в поясничной области;
- Остеохондроз;
- Острая межпозвоночная грыжа;
- Кишечная непроходимость, атипичное течение острого аппендицита;
- Мочекаменная болезнь;
- Острое растяжение, переломы позвонков;
- Люмбаго, ишиас;
- Острые нарушения спинального кровообращения (инсульт);
- Острый пиелонефрит.
- Заболевания органов малого таза: у женщин — воспалительные процессы в придатках матки, эндометриоз, рак матки, рак яичников, ЗППП (хламидиоз, уреаплазмоз, гонорея, трихомониаз); у мужчин — простатит, рак простаты;
- Заболевания желудка, поджелудочной железы, двенадцатиперстной кишки, желчного пузыря;
- Заболевания кишечника (воспаление дивертикула, неспецифический язвенный колит, опухоли);
- Заболевания почек (почечная колика, камни);
- Расслоение аневризмы аорты.
Физиологические причины
Боли в пояснице могут возникнуть по следующим причинам:
- Избыточный вес.
- Повышенный риск для женщин.
- Беременность или недавние роды.
- Долгое время за рулем автомобиля или за компьютером.
- Сидячий (офисные работники) или стоячий (продавцы, официанты, хирурги) образ жизни.
- Динамический физический труд с резкой сменой положения тела, особенно при тяжелых нагрузках.
- Чрезмерные нагрузки в тренажерном зале или фитнес-клубе, особенно для новичков.
- Увлечение дачными работами.
- Постменопауза, способствующая развитию остеопороза.
Боль в пояснице и беременность
Беременность может обострять существующие заболевания у матери. Изменения гормонального фона и повышенные нагрузки чаще приводят к проявлению патологии во второй половине беременности. Боли в пояснице могут быть вызваны не только угрозой преждевременных родов, но и следующими причинами:
- грыжа межпозвоночного диска;
- радикулит;
- панкреатит;
- пиелонефрит;
- мочекаменная болезнь.
Почему болит спина ниже поясницы
Боль в спине ниже поясницы может быть вызвана не только заболеваниями позвоночника, такими как ишиас, люмбаго, межпозвоночные грыжи и болезнь Бехтерева. У женщин причиной могут быть менструальные боли, а также заболевания половых органов, например, воспаления придатков матки (оофорит, сальпингоофорит) и заболевания тазовой брюшины. У мужчин возможны проблемы с предстательной железой и мочевым пузырем.
Боль выше поясницы
Если болит спина справа выше поясницы, это может быть связано с печеночной болью, возникающей при гепатите, печеночной недостаточности или приеме токсичных лекарств. Обычно такая боль локализуется в правом подреберье.
Если боль ощущается справа или слева чуть выше поясницы, вероятной причиной могут быть острые заболевания почек. Хронические заболевания, такие как поликистоз, злокачественные новообразования или хронический пиелонефрит, часто проявляются слабыми симптомами, так как почечная капсула растягивается постепенно.
Когда нужно обратиться к врачу?
- Боль в спине, иррадиирующая в поясницу, расположена чуть выше, в области грудной клетки. Она сопровождается потливостью, приступами рвоты, тошнотой и одышкой.
- Боль иррадиирует в брюшину, грудь, шею и челюсть.
- У пациента наблюдаются головокружение и спутанность сознания.
- Начинается тахикардия.
- Травма позвоночника сопровождается потерей контроля над дефекацией и мочеиспусканием.
- Наблюдается слабость в ногах, онемение ягодиц и половых органов.
Как лечить боль в спине в области поясницы?
Как правильно лечить поясницу? Подход к лечению зависит от симптомов, диагноза и стадии заболевания. Обычно применяется комплексный подход, включающий несколько методов.
Обезболивающие медикаменты. Мази помогают снять воспаление и растяжение, а также оказывают прогревающее действие при простудах поясницы.
Выделяют следующие группы мазей:
- Комбинированные медикаменты — применяются при растяжениях и травмах, обладают противовоспалительным и обезболивающим действием, а также заживляющим эффектом благодаря гепарину и деметилсульфоксиду.
- Противовоспалительные анальгетики — содержат охлаждающие вещества, такие как ментол и лаванда, а также обезболивающие препараты (нурофен, ибупрофен, диклофенак).
- Хондропротекторы — содержат хондроитин сульфат, способствующий восстановлению хрящевой ткани.
- Препараты раздражающего действия — расширяют сосуды и усиливают приток крови к источнику боли.
Лечебная гимнастика помогает уменьшить болевые ощущения, укрепить мышцы и увеличить расстояние между позвонками. Это способствует освобождению сдавленных нервных корешков и улучшению кровотока.
Чтобы гимнастика была эффективной, необходимо соблюдать рекомендации врача:
- Выполнять движения медленно и плавно, избегая резких поворотов.
- Проветривать помещение перед тренировкой.
- Носить удобную одежду, не стесняющую движений.
- Выполнять упражнения на вдохе, возвращаясь в исходное положение на выдохе.
- Постепенно увеличивать нагрузку, начиная с 10 подходов.
- Следить за самочувствием; при резкой боли занятия следует прекратить.
Массаж также эффективно помогает при болях в поясничном отделе. Его положительные эффекты включают:
- Улучшение кровоснабжения.
- Разминание мышц, что повышает их гибкость и эластичность.
- Снятие острой боли.
- Устранение токсинов из мышц и подкожной клетчатки.
- Стимуляцию нервных окончаний кожи, что приносит приятные ощущения.
- Положительные эмоции.
Массаж можно доверить специалисту или выполнять в домашних условиях, в любом случае он принесет значительную пользу.
К какому врачу обращаться?
При боли в спине неизвестного происхождения следует обратиться к терапевту. Он поможет определить заболевание по симптомам.
Если причина боли очевидна — например, она возникла после травмы, на фоне беременности, менструального цикла или хронического заболевания — стоит сразу обратиться к узкому специалисту.
Самолечение допустимо только при точно известной причине боли.