Из-за активной иннервации позвоночника боли могут иррадиировать в разные участки тела и органы, что приводит к нетипичной симптоматике. Например, иногда боль в спине возникает при наклоне головы вперед. В данном материале рассмотрены причины этого явления и способы избавления от неприятных ощущений.
Почему болит спина на наклоне головы вперед?
Боль в спине при наклоне головы вперед может указывать на защемление нерва в шее. Спинномозговой канал в этом отделе узкий, а позвоночник обладает высокой подвижностью, что делает защемления частым явлением. При наклоне головы давление на нерв усиливается, и если выход нерва расположен в области спины, боль может иррадиировать туда.
Заболевания спины
Различные заболевания позвоночника могут вызывать болевую симптоматику. Их можно отличить по сопутствующим признакам:
- Остеохондроз – системное заболевание суставной ткани и межпозвоночных дисков, при котором позвонки сближаются. Может проявляться в нескольких участках позвоночника.
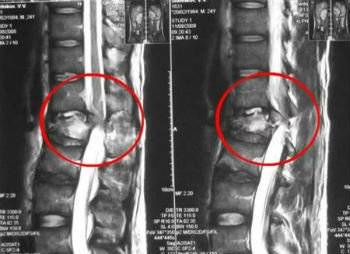
- Новообразования (злокачественные и доброкачественные) могут сжимать нервы. Их наличие устанавливается с помощью КТ, МРТ или УЗИ.
- Грыжа и протрузия вызывают боли в месте локализации и постоянно компрессируют нерв. В определенных позах дискомфорт может усиливаться.
- Смещение позвонков (спондилолистез) происходит после травм, когда костное образование меняет свое положение, сжимая прилегающие ткани.
- Травмы: переломы и трещины в позвонках.
- Стеноз межпозвоночного канала сопровождается головокружением и головными болями, так как нарушается кровообращение.
- Остеофиты – разрастания костной ткани, которые могут сжимать нервы.
- Локальный воспалительный процесс вызывает отек и компрессию.
- Искривление позвоночника (сколиоз) заметно визуально. Оно приводит к максимальному давлению на межпозвоночные диски и защемлению позвонков.
- Болезнь Бехтерева связана с заращением суставных пустот и характеризуется сильными болями.
- Миозит – воспаление мышечной ткани, которое может вызывать спазмы и зажатие.
- Люмбаго – длительное защемление нервного корешка. Боль в позвоночнике при наклоне головы вперед очень интенсивная и проявляется только при движении.
- Радикулит – состояние, схожее с люмбаго, характеризующееся привычным длительным защемлением нервной ткани.
При защемлении нерва дискомфорт резкий и усиливается при движениях. Воспаления в мягких тканях и мышцах вызывают постоянные ноющие ощущения, которые становятся острыми при смене положения тела.
Заболевания внутренних органов
Описанная симптоматика может быть вторичной. В этом случае причина находится не в позвоночнике, а во внутренних органах. При наклоне вперед дискомфорт может возникать из-за:
- Гинекологических заболеваний, сопровождающихся болями в животе, нарушениями менструального цикла, кровотечениями и гормональными сбоями;
- Воспалительных процессов в тазовой области у мужчин и женщин, также вызывающих боли в нижней части живота;
- Наличия камней в мочеточнике — при наклоне вперед конкременты травмируют мочеточник, вызывая резкую боль, которая постепенно утихает;
- Онкологических заболеваний или доброкачественных образований, когда опухоль сдавливает нерв. Определить такую патологию сложно, так как симптомы схожи с защемлением, а на рентгене опухоли не видны. В этом случае помогут УЗИ, МРТ или КТ;
- Психоневрологических заболеваний и соматических отклонений, которые диагностируются после исключения других патологий.
Заболевания внутренних органов могут представлять серьезную угрозу для здоровья и жизни. Поэтому важно обращать внимание на сопутствующие симптомы дискомфорта в спине и своевременно обращаться к врачу.
Что делать?
Действия пациента при возникновении дискомфорта зависят от его причины.
Если патология из-за ущемления нерва
Когда боль в спине при наклоне головы вниз вызвана защемлением нерва, ее можно быстро снять медикаментозно. Рекомендуется принять нестероидный противовоспалительный препарат (например, Ибупрофен, Нурофен, Ортофен) — одну таблетку однократно. При сильном дискомфорте допустимо однократное внутримышечное введение Диклофенака в индивидуальной дозировке. Если нет возможности сделать укол, а боль не проходит, можно принять Анальгин (препарат противопоказан при заболеваниях крови и слизистой желудка и имеет множество побочных эффектов).
При незначительном дискомфорте помогут нестероидные противовоспалительные мази или гели. Наносите Вольтарен, Найз или Диклофенак 3 раза в сутки на область шеи и болезненные участки спины. Эти средства снимут боль и уменьшат воспаление.
Чтобы предотвратить появление неприятных ощущений в будущем, полезна лечебная гимнастика. Поскольку проблема часто связана с шеей, упражнения следует выполнять регулярно:
- Повороты головы влево и вправо по 5-6 раз в каждую сторону. Выполняйте стоя или сидя с прямой спиной.
- Наклоны головы влево, вправо, вперед и назад по 5-6 раз. Можно делать сидя или стоя.
- Медленные вращения головой по и против часовой стрелки — 6-7 вращений в каждую сторону.
- Сцепите руки в замок и разместите на затылке. Оказывайте давление, противодействуя ему силой мышц шеи.
- Повторите упражнение, разместив замок поочередно на лбу, слева и справа от лба.
Лечебная физкультура поможет уменьшить компрессию нерва, снять гипертонус мышц и укрепить мышечный каркас, что снизит вероятность возникновения болей в будущем.
Снять гипертонус мышц поможет тепло — местное и общее. Этот подход эффективен, если защемление нерва произошло из-за спазма мышц. Прогревание можно осуществлять с помощью местно-раздражающих средств (например, Тигровый бальзам или перцовый пластырь) или горячих ванн. Однако при воспалительных процессах в мышцах прогревание противопоказано.
Проблемы с органами
При заболеваниях внутренних органов лечение зависит от типа патологии:
- Онкологические процессы требуют сочетания химиотерапии, лучевой терапии и хирургического вмешательства.
- Камни в почках можно растворять препаратами (например, Уралит-У), дробить ультразвуком или удалять хирургически.
- Гинекологические патологии лечатся гормонами, антибиотиками и малоинвазивными процедурами (выскабливание, прижигание, хирургия).
- Доброкачественные опухоли, вызывающие неприятные симптомы, удаляются хирургически.
- Психоневротические заболевания лечатся успокоительными средствами.
Специфическую терапию может назначать только врач.
Точная диагностика
Методы диагностики зависят от вероятной причины болей. Если они связаны с заболеваниями опорно-двигательного аппарата, пациенту следует обратиться к ортопеду или вертебрологу. При защемлении нерва может помочь травматолог. Если была травма, лучше сразу посетить хирурга или травматолога. Для установки или подтверждения диагноза используются следующие методы:
- Сбор анамнеза и анализ симптомов;
- Визуальный и мануальный осмотр;
- Рентгенография;
- Электронейрография;
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) при необходимости;
- Допплерография и дуплексное сканирование.
Эти методы позволяют диагностировать заболевания опорно-двигательного аппарата.
Если заболеваний опорно-двигательного аппарата не обнаружено, а состояние пациента ухудшается, можно заподозрить патологию внутренних органов. В этом случае важно обратить внимание на сопутствующие симптомы. Если они не очевидны, стоит обратиться к врачу общей практики или терапевту. Он проведет первоначальный осмотр и направит к профильным специалистам в зависимости от выявленных симптомов.
Если сопутствующие симптомы присутствуют, пациент может обратиться к профильному специалисту:
- При болях внизу живота и других симптомах со стороны малого таза женщинам следует обратиться к гинекологу, а мужчинам – к урологу;
- Заболеваниями почек занимаются нефрологи, но их не всегда можно найти в медицинских учреждениях. При подозрении на воспаление или конкременты в почках стоит обратиться к терапевту;
- Онкологические заболевания сложно диагностировать, поэтому при сомнительных симптомах (потеря аппетита, веса, быстрая утомляемость) лучше сначала обратиться к терапевту;
- При психоневрологических заболеваниях лечение проводит невропатолог, а если он не справляется, то психиатр.
Если вы не знаете, к какому врачу обратиться, начните с визита к терапевту.
Вывод
Если при наклоне головы вниз возникает боль в спине, это может свидетельствовать о серьезной проблеме. Не стоит игнорировать этот симптом; при его появлении следует обратиться к врачу.
Боль в спине при наклоне головы вперед может быть вызвана резким поворотом или перенапряжением мышц, но также может указывать на более серьезное заболевание. Поставить диагноз может только врач после комплексного обследования.
Причины появления симптома
Если при наклоне головы болит спина, необходимо провести исследование позвоночника с помощью КТ или МРТ.
Боль в спине, возникающая при наклоне головы вниз в области лопаток или поясницы, может быть связана с предыдущей травмой, например, сильным ушибом, который привел к трещине в позвонке или повреждению связок. Посттравматические осложнения можно выявить с помощью рентгена или МРТ.
Боль в спине при наклоне головы вперед может быть связана с заболеваниями внутренних органов, такими как миокардит, тонзиллит, психоневрологические расстройства или онкологические процессы. Также болезненность может быть следствием запущенного сколиоза.
Опускание головы вниз может вызывать боль в спине при миофасциальном синдроме, который бывает первичным или вторичным. Первичный синдром возникает на фоне остеохондроза шейного отдела и сопровождается дискомфортом в шее и затылке. Заболеванию подвержены люди, ведущие сидячий образ жизни.
Еще одной причиной боли является спондилоартроз. Боль чаще возникает утром или после длительных нагрузок, сидения или стояния. На начальных стадиях дискомфорт проходит после легкой разминки, но со временем становится постоянным.
При спондилоартрозе боль в пояснице чаще возникает при наклоне головы вперед, реже — в шейном отделе. Дискомфорт прогрессирует, и на запущенной стадии единственным решением может стать операция.
Если при наклоне головы вперед или назад возникает боль в спине, это может быть симптомом болезни Бехтерева. Эта хроническая патология сложно поддается лечению и приводит к сращению позвонков, что вызывает полную неподвижность позвоночника. На начальных стадиях дискомфорт беспокоит ночью, а затем проявляется и днем, постепенно ограничивая подвижность.
Боль с одной стороны спины может указывать на миозит — воспаление мышц в шейной, грудной или поясничной области, которое может отдавать в лопатку, плечо или ягодицу. Причинами могут быть травмы, инфекции или переохлаждение. Патология хорошо поддается лечению.
Сложнее, если боль вызвана остеопорозом, который чаще встречается у женщин в возрасте 50-60 лет. Это заболевание развивается из-за снижения уровня кальция в костной ткани и на запущенной стадии становится трудноизлечимым.
Как избавиться от боли
После постановки диагноза лечение назначается в зависимости от стадии заболевания и сопутствующих симптомов.
Лечение боли в спине основывается на выявлении причин, вызвавших этот симптом. Для определения первичного патологического процесса назначают лабораторные анализы, рентген, УЗИ, МРТ и КТ, а также другие исследования в зависимости от симптоматики.
В терапии большинства заболеваний используются лекарственные препараты с различным действием: противовоспалительные, миорелаксирующие, хондропротекторные и болеутоляющие. Медикаментозную терапию дополняют физиотерапевтические процедуры, рефлексотерапия, лечебная физкультура и массаж. Операцию проводят в запущенных случаях.
Для снятия ноющей, острой или резкой боли применяют местные анестетики, НПВС, гормональные препараты и миорелаксанты. При необходимости назначают антиоксиданты, антидепрессанты и противосудорожные средства. Препараты могут быть в форме таблеток, растворов для блокад или инъекций.
Рекомендуется использование ортопедических приспособлений для коррекции положения мышц и позвоночника, например, при растяжении от травмы. При боли в шее эффективен воротник Шанца. Существуют жесткие и мягкие корсеты, выбор которых зависит от тяжести заболевания.
Рефлексотерапия включает воздействие на пораженную область электрическими токами с комплексным введением болеутоляющих средств. Это электроакупунктура и чрескожная электронейростимуляция, которые помогают восстановить подвижность и тонус мышц спины.
Если при наклоне головы возникает тянущая боль в области спины, могут помочь физиотерапевтические процедуры. Эффективны сеансы лазеротерапии, которые снимают болевой синдром и воспаление.
Ультразвуковая терапия устраняет боль и мышечный спазм, улучшает кровообращение и восстанавливает работу нервных клеток. Фонофорез, разновидность ультразвуковой терапии, обеспечивает более быстрое поступление лекарств в пораженную область.
Мануальное лечение активно применяется при дегенеративно-дистрофических процессах в спине, включая массаж, остеопатию и хиропрактику. Эти методы помогают снять мышечное напряжение. Остеопатия воздействует на биологически активные точки, хиропрактика устраняет смещения и подвывихи, а массаж расслабляет мышцы и растягивает позвоночник.
Лечебная физкультура (ЛФК) помогает правильно распределить нагрузку на позвоночник, восстановить его подвижность и предотвратить застойные явления.
Если боль усиливается и мешает вести привычный образ жизни, может возникнуть необходимость в хирургическом вмешательстве. Показания для плановой, срочной или экстренной операции включают:
- грыжу межпозвонкового диска с парезами и нарастанием неврологических симптомов;
- сдавливание спинного мозга остеофитами или опухолевидными образованиями;
- сдавливание спинномозговых корешков (радикулопатия).
В ходе операции удаляются пораженные позвонки и сегменты, вызывающие сдавливание спинномозгового канала или нервных отростков. В некоторых случаях применяются малоинвазивные методы, например, лазерная операция.
Профилактика боли в спине и осложнения
В зрелом возрасте полезно посещать бассейн — вода снижает нагрузку на позвоночник.
Чтобы уменьшить риск дискомфорта в спине при наклоне головы в разные стороны, важно заниматься профилактикой заболеваний. Легче предотвратить патологию, чем лечить ее последствия.
Основной метод профилактики заболеваний спины — достаточная физическая активность. Рекомендуется ежедневно выполнять утреннюю зарядку, посещать спортзал и заниматься на тренажерах. Занятия в бассейне также очень полезны.
Большинство заболеваний позвоночника и мышц спины связано с малоподвижным образом жизни. Если работа требует длительного сидения, стоит делать перерывы для выполнения легких упражнений.
Для поддержания правильной осанки следует спать на матрасе средней жесткости. Слишком жесткий матрас не обеспечивает анатомически правильный изгиб позвоночника, а слишком мягкий может усугубить искривление.
Если боль в спине уже появилась, не стоит откладывать визит к врачу. Многие заболевания спины могут затрагивать мышцы и внутренние органы.
При остеохондрозе шейного отдела могут возникать головные боли, головокружение, а также нарушения зрения и слуха. При поражении грудного отдела страдают органы дыхания и сердца. Хондроз поясничных сегментов может привести к сбоям в работе почек и органов ЖКТ.
Для снижения риска негативных последствий рекомендуется пройти комплексную диагностику и, при необходимости, начать соответствующее лечение.
Патологии опорно-двигательного аппарата, особенно позвоночника, могут привести к инвалидности и нетрудоспособности. Они вызывают сильный дискомфорт и могут провоцировать психические расстройства.
В этом материале мы рассмотрим, как возникает боль в пояснице при наклоне головы вперед, методы диагностики в зависимости от причин синдрома и способы борьбы с недомоганием.
Вертеброгенные причины
Защемление нерва: боль в позвоночнике при наклоне головы вперед может быть вызвана синдромом ущемленного нервного корешка поясничного отдела. Это серьезное неврологическое состояние, которое без должного лечения может привести к инвалидности.
Со временем межпозвоночные хрящи истощаются, и объем содержащихся в них питательных веществ снижается. Патологию усугубляют лишний вес, пожилой возраст и малоподвижный образ жизни. В результате происходит проседание позвонков и повреждение нервных окончаний, так как пространство в межпозвоночных отверстиях сужается. В пораженной области начинается воспаление, вызывающее отек окружающих тканей.
Болевой синдром распространяется по выходящим нервам, что может затрагивать внутренние органы, чаще всего сердце, увеличивая риск инфаркта и стенокардии.
Клинические проявления заболевания:
- снижение чувствительности: мурашки, холодок;
- сильные, ноющие боли в нижней части спины, отдающие в ноги;
- атрофия и слабость мышц из-за недостатка питательных веществ;
- нарушение движений из-за поражения нервов, отвечающих за нижние конечности.
Причины защемления:
- остеохондроз: наиболее частая причина, при которой невралгия проявляется интенсивнее;
- грыжи;
- врожденные дефекты позвоночника;
- травмы: неправильно сросшиеся позвоночные отростки давят на нервные корешки;
- остеомиелит и другие инфекции: приводят к истощению костей и хрящей;
- при наклоне головы боль в пояснице часто ощущают люди с избыточным весом и те, кто ведет сидячий образ жизни;
- повышенные физические нагрузки: «срывы спины» после подъема тяжестей;
- переохлаждение.
Люмбаго – острый, резкий болевой синдром, также известный как «прострел». Он развивается в нижней части спины из-за грыж, смещения позвонков, врожденных аномалий строения хребта или перенапряжения поясницы. Приступ может возникнуть при резком наклоне вперед или подъеме тяжестей.
Боль может локализоваться в пояснице или отдавать в нижние конечности. Острый процесс часто развивается на фоне дегенеративных изменений в позвоночнике, таких как остеохондроз. Диски между позвонками теряют воду и ссыхаются, что приводит к утрате амортизирующих функций и повышенной чувствительности.
Основной симптом люмбаго – сильный дискомфорт в пояснице, обычно предшествующий интенсивным физическим нагрузкам. «Прострел» может возникнуть и позже, например, после переохлаждения.
Боль настолько сильная, что человек может упасть или застыть в одной позе, слегка наклонившись вперед, так как поясница «скована». В таком состоянии трудно пошевелиться или сесть. Спазм может распространяться на тазовые мышцы. При люмбаго невозможно согнуться, даже лежать становится сложно, приходится поднимать ноги к животу. Подняться самостоятельно трудно, нужно опираться на руки.
Во время приступа человек старается не менять положение тела, так как любое движение усиливает боль. Приступ может длиться от двух минут до нескольких часов. У некоторых пациентов интенсивность боли настолько высока, что требуется срочная медицинская помощь.
Нарушения работы внутренних органов
Миофасциальный болевой синдром может быть вызван заболеваниями, не связанными с позвоночником. К вторичным причинам относятся:
- злокачественные образования;
- повреждения внутренних органов и травмы копчика;
- инфекции в тазовой области, включая гинекологические и урологические заболевания, сопровождающиеся болями внизу живота и пояснице;
- психоневрологические расстройства;
- патологии почек, такие как воспаления (пиелонефрит), опущение и мочекаменная болезнь.
Заболевания, сопровождающиеся болью в шее или между лопаток
Болевой синдром в шее может возникать из-за повреждений мышц, позвонков и дисков, а также вызывать дискомфорт в соседних областях. Часто наблюдается скованность движений. При повреждении нервных окончаний пациенты могут ощущать покалывания и мурашки. При наклоне головы боль может отдавать в спину в области лопаток и грудной клетки. Недомогание может усиливаться ночью.
Примеры отклонений:
- Шейный остеохондроз: при наклоне головы вниз возникают боли в спине и затылке. Поврежденные межпозвоночные диски давят на нервные окончания, что вызывает неприятные ощущения при опускании головы и поворотах шеи.
- Остеопороз: заболевание, при котором плотность костей значительно снижается, минеральные вещества вымываются из костной ткани, образуются микроскопические пустоты. Это увеличивает риск переломов. Первые признаки включают ноющие ощущения в пояснице, чувствительность к перепадам погоды, ломкость ногтей и волос.
- Сколиоз грудного отдела: искривление позвоночника вокруг своей оси от первого до двенадцатого позвонка. Бывает простой (искривление в одну сторону) и сложный (основной изгиб вызывает повторное искривление в обратном направлении).
Диагностика
Боль в спине при наклоне головы вперед — распространенная проблема в медицинской практике. Причины этого расстройства разнообразны, и правильная диагностика важна для назначения эффективного лечения.
Во время приема врач проводит опрос пациента, обращая внимание на:
- Локализацию боли: в верхней или нижней части поясницы, с какой стороны — справа или слева.
- Характер боли: тянущая, колющая или стреляющая. Как проявляется недомогание — приступами или постоянно.
- Условия возникновения боли: только при наклоне головы вниз или в спокойном положении.
- Факторы, провоцирующие боль: ходьба, наклоны, повороты.
Врач также проводит пальпацию пораженной области, чтобы оценить напряжение мышц. Некоторые состояния, такие как люмбаго, имеют характерные симптомы, что облегчает диагностику.
Лабораторные исследования помогают выяснить, затронуты ли внутренние органы. Однако при защемлении нервов общий анализ крови может быть неинформативен. Уровень лейкоцитов может немного повышаться, но это лишь косвенный признак.
Для более точной диагностики боли в пояснице при наклоне головы используются аппаратные методы:
- МРТ и КТ позвоночника: позволяют выявить скрытые нарушения и ущемления нервов.
- Спондилография: показывает структурные изменения в костях и суставах, помогает обнаружить остеофиты и воспалительные процессы.
- Рентген позвоночника с контрастом.
- Люмбальная пункция: забор спинномозговой жидкости для анализа, выполняется с введением обезболивающего во время приступа.
- При болях в сердце проводят ЭКГ для исключения инфаркта.
Лечение
Если при наклоне назад, вправо или влево возникает боль, и трудно поднять на руки маленького ребенка из-за дискомфорта в пояснице, необходимо обратиться к врачу. После сбора анамнеза и опроса доктор назначит терапию, учитывая индивидуальные особенности пациента.
От синдрома ущемленного нервного корешка, когда боль незначительная, можно избавиться без таблеток. Важно соблюдать правильное питание, заниматься умеренной физической активностью (лечебная гимнастика под наблюдением специалиста), делать массаж и принимать расслабляющие ванны для снятия мышечного напряжения.
Если боль усиливается, рекомендуется начать лечение нестероидными противовоспалительными препаратами, такими как Диклофенак или Нимесулид. Их можно вводить внутримышечно или принимать перорально. Межпозвоночные блокады допустимы только в крайних случаях. Если состояние ухудшается: боль не снимается даже наркотическими средствами, появляются проблемы с ногами, необходимо хирургическое вмешательство.
Боль, вызванная патологиями позвоночника, можно облегчить с помощью габапентина, растирок, сухого тепла, нестероидных противовоспалительных препаратов, инъекций витаминов группы В, мышечных спазмолитиков и миорелаксантов. После снятия симптомов врачи рекомендуют массаж, плавание, иглоукалывание и лечебную гимнастику, так как ноющие ощущения в межлопаточной области уменьшаются при укреплении мышечного каркаса.
При остеохондрозе любого отдела позвоночника, когда при наклоне головы болит поясница или шея, применяются хондропротекторы, что помогает остановить прогрессирование заболевания.
Автор статьи: врач-невролог Константин Олегович Махеев.