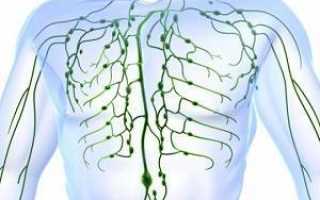
Забрюшинная лимфаденопатия — это патологическое увеличение лимфатических узлов, сопровождающееся воспалением. Она является симптомом различных заболеваний, но не самостоятельной патологией.
При длительном течении лимфаденопатия может стать самостоятельным заболеванием и привести к серьезным осложнениям. В статье рассмотрим, что такое забрюшинная лимфаденопатия и как ее лечить.
Отличие от лимфаденита
Увеличение лимфатических узлов — это сигнал о патологическом процессе в организме. Лимфатические узлы действуют как естественные фильтры, очищая кровь от опасных микроорганизмов.
При инфекции в лимфатических узлах может развиться воспалительная реакция, затрагивающая один или несколько узлов.
Реакция лимфатических узлов на патологические процессы может проявляться как самостоятельное воспалительное заболевание или как симптом другой патологии. Воспаление лимфатических узлов называется лимфаденитом, а реактивное увеличение узлов — лимфаденопатией.
Лимфаденит протекает остро, с характерными симптомами: пораженный узел увеличивается, становится болезненным, кожа над ним краснеет, а температура в этой области повышается.
Посмотрите видео о причинах воспаления лимфоузлов:
Поверхностные лимфоузлы могут сильно затвердевать. Если поражение локализуется в забрюшинном пространстве, диагностика затруднена из-за отсутствия характерных симптомов и невозможности внешнего осмотра. Со временем увеличенный лимфоузел может воспаляться.
Причины заболевания
Забрюшинная лимфаденопатия возникает из-за попадания в лимфатический узел значительного количества биологических материалов, вызывающих воспаление. К ним относятся:
- Болезнетворные микроорганизмы и их продукты;
- Фрагменты отмерших клеток;
- Инородные твердые частицы;
- Продукты распада тканей.
Чаще всего провоцирующий агент проникает на фоне местных воспалительных процессов, острых или хронических, а также при инфекционных заболеваниях. Проникновение возбудителя возможно через непосредственный контакт, лимфу или кровь.
В условиях патологического процесса в лимфатические узлы поступает много патогенов, что приводит к увеличению количества лимфоцитов и размера лимфоузла. Степень увеличения связана с активностью процесса.
С прогрессированием основного заболевания в пораженных лимфатических узлах может развиться воспаление, переходящее в гнойный процесс.
Скорость прогрессирования лимфаденопатии зависит от интенсивности и длительности воздействия патогенных факторов, а также их количества.
Причинами забрюшинной лимфаденопатии могут быть:
- Лямблии, токсоплазмы и другие простейшие;
- Гельминты;
- Грибковые инфекции;
- Патогенные бактерии;
- Вирусы.
Увеличение забрюшинных лимфатических узлов может быть одним из осложнений мезаденита или частью симптомокомплекса онкологических заболеваний. У детей такие осложнения могут возникать при вирусном паротите, краснухе и других детских заболеваниях, иногда напоминая острый аппендицит.
Абдоминальная лимфаденопатия (увеличение лимфоузлов в брюшной полости) может развиться на фоне мезентериального аденита или лимфомы.
Паховая локализация поражения возникает при местных инфекциях и является симптомом ряда заболеваний, передающихся половым путем.
Классификация
По продолжительности и особенностям течения различают:
- Острую;
- Хроническую;
- Рецидивирующую лимфаденопатию.
Также используется классификация по степени выраженности гиперплазии лимфоузлов, хотя она применяется реже, поскольку размеры лимфоузлов в разных группах значительно различаются.
По количеству вовлеченных лимфатических узлов различают локальную, регионарную и генерализованную формы патологии.
Локальное поражение наблюдается при увеличении одного лимфоузла. Регионарная форма характеризуется поражением нескольких лимфатических узлов в смежных группах.
Самая тяжелая форма патологии – генерализованная, при которой изменения затрагивают три и более группы лимфоузлов в разных областях.
Около 70% случаев лимфаденопатии являются локальными и развиваются на фоне травм и ограниченных инфекционных процессов. Генерализованная форма указывает на серьезные нарушения функций иммунной системы.
Узнайте больше об иммунной системе и лимфе здесь.
Симптомы
Основной признак лимфаденопатии — увеличение лимфатических узлов. Увеличение паховых лимфоузлов заметно при поверхностном осмотре, а при забрюшинной локализации поражения изменения выявляются только на УЗИ или рентгене.
Косвенные симптомы поражения в брюшной полости:
- Потливость;
- Общая слабость;
- Устойчивое незначительное повышение температуры;
- Нарушения пищеварения, в частности, диарея;
- Увеличение селезенки и печени.
Также возможны кратковременные приступы лихорадки и разлитая боль в животе. У пациентов может наблюдаться потеря веса и сильные боли в спине, вызванные сдавлением нервных окончаний.
При инфекционном мононуклеозе у пациента появляется макулопапулезная сыпь. Патология, развивающаяся на фоне гепатита, сопровождается желтухой и диспептическими симптомами. Возможны проявления крапивницы и боли в суставах.
Диагностика
Для определения вида и характера лимфаденопатии требуется тщательное обследование у специалиста. Лечение зависит от локализации заболевания. Сначала проводят необходимые анализы: общий анализ крови, анализ мочи и анализ на онкомаркеры. Также выполняют УЗИ брюшной полости и рентген.
Лечение
Рассмотрим проявления и лечение болезней, сопровождающихся лимфаденопатией, а также необходимые действия в каждом конкретном случае.
Основная характеристика лимфаденопатии
Причина лимфаденопатии устанавливается после обследования. Наиболее распространенными факторами являются вирусы, травмы, заболевания соединительных тканей и грибковые инфекции. У детей лимфаденопатия часто затрагивает брюшную полость из-за инфицирования вирусами или бактериями.
Формы лимфаденопатии
Лимфаденопатию можно классифицировать следующим образом:
-
Локальная. Увеличивается один лимфатический узел. Например, увеличение узла на затылке может наблюдаться при краснухе.
-
Генерализованная. Это наиболее сложная форма заболевания, при которой поражаются целые области лимфатической системы. Причинами могут быть аллергические реакции, заболевания иммунной системы, воспаления или инфекции. Эта форма часто встречается у ВИЧ-инфицированных, поражая шейные и подмышечные узлы, забрюшинное пространство, а в редких случаях — паховую и надключичную области.
-
Реактивная. Эта форма лимфаденопатии не сопровождается симптомами и болевыми ощущениями. Она может затрагивать любую лимфообласть.
Стадии развития болезни
Стадии лимфаденопатии делятся на:
- острую;
- хроническую;
- рецидивирующую.
Каждая из этих форм может быть опухолевой или неопухолевой.
Распространение лимфаденопатии
В организме человека насчитывается более 650 лимфатических узлов. Болезни могут развиваться в любой части лимфатической системы. Наиболее распространенные места патологии:
-
Лимфаденопатия брюшной полости. Увеличение лимфоузлов в этой области указывает на инфекцию или воспаление. В редких случаях это может быть связано с онкологией. У взрослых симптомы включают сыпь, потливость и потерю веса. У детей могут наблюдаться ночная температура, слабость и тошнота.
-
Лимфаденопатия молочных желез. Увеличенные лимфатические узлы в молочных железах часто свидетельствуют об онкологии. Увеличение узлов в верхней части железы может указывать на доброкачественное образование, тогда как увеличение в нижней части может говорить о злокачественном процессе. Болевые ощущения при этом не наблюдаются.
-
Лимфаденопатия средостения. Эта форма лимфаденопатии встречается примерно у 46% пациентов. Средостение — это пространство между грудной клеткой и позвоночником. Увеличение лимфатических узлов в этой области делится на следующие группы:
- Первичное увеличение
- Злокачественные образования
- Поражение органов
- Ложные опухоли
Симптомы лимфаденопатии средостения включают резкие боли в груди, которые могут иррадиировать в шею или плечо, расширение зрачков, изменение голоса, головные боли и шум. Редко могут наблюдаться синий оттенок лица и увеличение шейных вен. При запущенной внутригрудной лимфаденопатии возможны повышение температуры и нарушения работы сердца. У детей могут возникать проблемы с дыханием и сильная ночная потливость.
Другая локализация
-
Лимфаденопатия лёгких. Увеличение легочных лимфоузлов может указывать на серьёзные заболевания, включая рак. Часто наблюдается переход увеличения лимфоузлов от легких к шее. У пациента могут возникать сильный кашель, боль в горле, затруднения при глотании, повышение температуры и боль в груди. Поражение легких часто связано с инфекциями, такими как саркоидоз или туберкулез.
-
Подчелюстная лимфаденопатия. Этот тип лимфаденопатии чаще встречается у подростков и обычно имеет временный характер. Не стоит откладывать визит к врачу, так как увеличение лимфоузлов может быть связано с онкологией.
-
Лимфаденопатия подмышечной области. Также известная как аксиллярная лимфаденопатия, она возникает из-за инфекционных заболеваний или травм руки. Увеличение подмышечных лимфатических узлов может указывать на воспаление или первичные метастазы в области молочных желез. Своевременное обращение к врачу может помочь в лечении рака.
-
Забрюшинная лимфаденопатия – это увеличение лимфоузлов в забрюшинном пространстве, сопровождающееся воспалением. Этот тип является симптомом, но без лечения может перейти в самостоятельное заболевание.
Профилактика заболевания
Конкретных профилактических мер не существует. Однако можно предпринять шаги для предотвращения заболеваний и избытка токсинов в организме, что может привести к увеличению лимфатических узлов. Важно вести здоровый образ жизни и отказаться от вредных привычек.
Источник: limfosistema.ru
Классификация лимфаденопатий
Существует несколько классификаций лимфаденопатий, основанных на различных принципах. Основная из них следующая:
Если увеличен один лимфоузел или несколько рядом расположенных, лимфаденопатия называется регионарной. Эта форма является локализованной.
Локализованная лимфаденопатия может быть неопухолевого (чаще) или опухолевого генеза, включая лимфомы, лейкозы и другие лимфопролиферативные заболевания крови.
Если наблюдается одновременное увеличение лимфатических образований и узлов в разных анатомических областях, это называется генерализованной лимфаденопатией.
По другой классификации все лимфаденопатии делятся на две группы: опухолевые и неопухолевые.
Для определения нормального состояния лимфатических узлов необходима консультация специалиста. Патологию лимфоузлов могут указывать следующие признаки.
Основные признаки и симптомы увеличения лимфоузлов (лимфаденопатии) независимо от природы заболевания:
-
Увеличение размера лимфатического узла. Увеличенный лимфоузел может быть прощупан человеком или выявлен при врачебном осмотре. Нормальные размеры лимфатического узла зависят от возраста, его локализации, состояния лимфатической системы и перенесённых заболеваний.
-
Болезненность лимфатического узла. При лимфадените лимфоузел обычно болезненный при ощупывании и может быть теплее окружающей кожи. В тяжёлых случаях, при гнойном расплавлении узла, возможны симптомы флюктуации и выраженная болезненность. При лимфаденопатиях болезненность узлов может варьироваться. Иногда наблюдается безболезненное увеличение лимфатических узлов, даже при значительных размерах, когда они видны невооружённым глазом. Поэтому наличие или отсутствие боли не позволяет однозначно оценить тяжесть и характер заболевания.
-
Плотность лимфоузлов. Плотность лимфатических узлов может варьироваться; нормальные узлы имеют умеренную плотность. При лимфаденопатиях и других заболеваниях узлы могут становиться патологически плотными.
-
Смещаемость по отношению к соседним тканям. При пальпации лимфатические узлы могут легко смещаться или быть неподвижно спаянными с окружающими тканями и другими узлами. Этот симптом важен для предварительного диагноза при лимфаденопатиях и должен оцениваться врачом.
-
Цвет кожных покровов над лимфатическими образованиями. Кожа над лимфоузлами может изменять цвет (становиться красной или гиперемированной с синюшным оттенком) или оставаться неизменной. Этот симптом также важен и оценивается при осмотре пациента с лимфаденопатией.
-
Изменение формы лимфатических узлов, видимое на глаз. При выраженной лимфаденопатии или воспалении лимфоузлы могут становиться видимыми. Увеличение может быть значительным, например, конгломераты из нескольких спаянных лимфоузлов при лимфомах. Часто первым симптомом, заставляющим человека обратиться к врачу, становится увеличение в области лимфатического узла.
Причины увеличения лимфоузлов (лимфаденопатии)
Каждая группа лимфоузлов отвечает за определённую анатомическую область. Увеличение конкретного лимфоузла может указывать на причину лимфаденопатии. Рассмотрим возможные причины увеличения различных групп лимфатических узлов.
Подчелюстная лимфаденопатия часто возникает при заболеваниях, связанных с воспалением лимфоглоточного кольца и ЛОР-органов, особенно при гнойных процессах (абсцессах). Заболевания нижней челюсти, воспаление слизистой дёсен и полости рта также могут сопровождаться подчелюстной лимфаденопатией.
Паховый лимфаденит (локальная лимфаденопатия) может быть вызван следующими заболеваниями:
- сифилис (бледная трепонема);
- микоплазменная инфекция половых органов;
- стафилококковая и другая бактериальная инфекция;
- кандидоз;
- остроконечные кондиломы при инфицировании;
- мягкий шанкр;
- гонорея;
- ВИЧ-инфекция;
- хламидиоз половых органов.
Теперь рассмотрим причины увеличения лимфатического узла (узлов) и лимфаденопатии в одной регионарной группе (регионарная лимфаденопатия):
- инфекционные воспалительные процессы в определённой анатомической зоне, например, воспалительные заболевания ЛОР-органов (ангина, обострение хронического тонзиллита, синусит, отит, фарингит), заболевания челюсти, пародонта, зубов, стоматиты и другие стоматологические заболевания, а также инфекционные заболевания органов зрения;
- воспалительные заболевания кожи и подкожной клетчатки (травмы, инфицированные раны, панариций, рожистое воспаление, фурункулы, дерматит, экзема);
- поствоспалительные изменения в коже и клетчатке после укусов насекомых или животных;
- осложнения после операций могут сопровождаться локальной лимфаденопатией и увеличением лимфоузлов, так как воспаляются лимфатические образования на пути оттока лимфы из соответствующей зоны;
- опухоли различной природы и локализации при росте вызывают увеличение ближайшего лимфатического узла, что приводит к локальной лимфаденопатии.
Другие причины лимфаденопатии:
- Увеличение лимфоузлов и лимфаденопатия могут возникать после посещения жарких экзотических стран с распространением специфических инфекций, паразитарных заболеваний и гельминтозов. Заражение этими патогенами вызывает местные или общие реакции, проявляющиеся в том числе лимфаденопатией.
- Длительный контакт с некоторыми животными и инфекциями, передаваемыми ими, также может приводить к лимфаденопатиям различной локализации.
- Пребывание в эндемичных районах, где распространены заболевания, передающиеся клещами и другими насекомыми.
- Другие причины инфекционной лимфаденопатии включают лейшманиоз, туляремию, риккетсиоз и лептоспироз.
- Инфекции, вызываемые лимфотропным вирусом Эпштейна-Барр, цитомегаловирусом, вирусами иммунодефицита (ВИЧ), гепатитами В и С, а также герпес-вирусами и токсоплазмами, могут приводить к лимфаденопатии. У одного пациента может быть обнаружено несколько антигенов этих возбудителей. Практически любые вирусы могут вызывать лимфаденопатию, наиболее часто это вирусы кори, краснухи, аденовирусы и другие вирусные агенты, вызывающие ОРВИ.
- Грибковые патогены, при определённых условиях и резком снижении иммунитета, могут вызывать как локальную, так и генерализованную лимфаденопатию (например, кандида, криптококкоз и другие).
Причины генерализованного увеличения нескольких групп лимфоузлов (генерализованной лимфаденопатии)
Генерализованная лимфаденопатия неопухолевого характера может быть вызвана следующими причинами:
- ВИЧ-инфекция в острую фазу часто проявляется увеличением лимфатических узлов.
- Вирусные инфекции, такие как краснуха, цитомегаловирус, токсоплазмоз и вирусы простого герпеса, также могут вызывать генерализованную лимфаденопатию.
- Лимфаденопатия может возникать в ответ на введение вакцин и сывороток.
Факторы, важные для выяснения причины лимфаденопатии неопухолевого генеза:
- Наличие травм или рожистого воспаления кожи.
- Связь увеличения лимфоузлов с известными инфекциями.
- Употребление плохо термически обработанных продуктов (мяса, рыбы, молока).
- Профессиональная деятельность в сельском хозяйстве, животноводстве, охоте, обработке шкур и мяса.
- Контакт с больным туберкулезом и возможное заражение микобактериями.
- Переливание крови в анамнезе, наркомания с использованием внутривенных вливаний.
- Частая смена половых партнёров, гомосексуальные связи.
- Длительное применение некоторых лекарственных средств (антибиотиков, гипотензивных и противосудорожных препаратов).
Другой группой генерализованных лимфаденопатий являются опухолевые поражения лимфатических узлов:
- Гемобластозы и опухоли лимфоидной ткани (лимфомы), включая лимфому Ходжкина, хронический лимфолейкоз и миелолейкоз.
- Метастатические поражения лимфоузлов от опухолей легких, матки, молочных желез, простаты, желудка, кишечника и других локализаций.
Увеличение размера лимфатических узлов связано с различными патологическими процессами, что подчеркивает междисциплинарный характер синдрома лимфаденопатии. В диагностическом процессе могут участвовать врачи разных специальностей (интернисты, инфекционисты, онкологи, гематологи, морфологи и др.). Успешное решение дифференциальной диагностики зависит от взаимодействия специалистов и их осведомленности о заболеваниях, проявляющихся увеличением лимфатических узлов.
Основная проблема дифференциальной диагностики при лимфаденопатии заключается в сходстве клинической картины опухолевых и неопухолевых форм. Лимфадениты и реактивные гиперплазии лимфатических узлов являются важными компонентами синдрома. Согласно данным Гематологического научного центра Минздравсоцразвития России, неопухолевые лимфаденопатии составляют 30% случаев первичных обращений к гематологу. Нозологический диагноз устанавливается лишь в 50% случаев у пациентов с неопухолевыми лимфаденопатиями.
Заболевания и патологические процессы, сопровождающиеся ЛДП
Основные патологические процессы, вызывающие увеличение лимфатических узлов (ЛУ), включают инфекции, опухолевые поражения (первичные или метастатические), иммунопролиферативные и дисметаболические процессы.
Лимфатические дисфункции инфекционного происхождения могут быть вызваны непосредственным инфекционным поражением ЛУ с внедрением инфекционного агента гематогенным или лимфогенным путем (например, туберкулез, актиномикоз, гнойные лимфадениты, вирусные инфекции) или реактивным воспалением в ответ на инфекционный очаг в соответствующей области (например, подмышечный лимфаденит при панариции, паховый лимфаденит при рожистом воспалении нижней конечности или генитальной инфекции, подчелюстной лимфаденит при ротоглоточной инфекции). Разграничение этих двух форм условно и зависит от уровня диагностического обследования (морфологического, иммунологического, ПЦР и др.). При одной и той же инфекции ЛДП может быть как инфекционным, так и реактивным (например, первичный туберкулезный аффект, туберкулез ЛУ).
Опухолевое поражение ЛУ может быть первичным (лимфопролиферативные опухоли) или вторичным – при лейкозах или раке (метастатический процесс). Опухолевые ЛДП составляют около 70% всех обращений в специализированные отделения по поводу увеличения ЛУ.
Иммунопролиферативные ЛДП — термин, который используется, когда увеличение ЛУ не связано ни с инфекцией, ни с опухолевым процессом. В этом случае в ЛУ происходит пролиферация иммунокомпетентных клеток или гранулематозное воспаление из-за нарушений в системе клеточного, гуморального и неспецифического иммунитета.
Дисметаболические ЛДП обусловлены пролиферацией фагоцитирующих мононуклеаров в ЛУ или отложением амилоида при соответствующих заболеваниях.
Диагностический поиск у больных ЛДП
Направление диагностического поиска при лимфаденопатии (ЛДП) определяется клинической ситуацией, основанной на первичном осмотре пациента (анамнез, физикальное обследование) и данных рутинного лабораторного исследования, в основном показателях периферической крови. При дифференциальной диагностике ЛДП основными ориентирами являются:
- возраст пациента;
- анамнестические данные;
- характер ЛДП (локализация, распространенность, размеры, консистенция, болезненность, подвижность лимфатических узлов);
- наличие других клинических признаков (увеличение селезенки, лихорадка, кожные высыпания, суставной синдром, поражение легких и др.);
- показатели периферической крови.
Каждый из этих признаков имеет различное диагностическое значение. Например, лихорадка или анемия у пациента с ЛДП могут указывать не только на инфекционный или опухолевый процесс, но и на некоторые системные васкулиты (например, системная красная волчанка, болезнь Стилла и др.). В то же время наличие бластных клеток в периферической крови практически однозначно указывает на острый лейкоз и требует лишь уточнения его морфологического варианта. Диагностический поиск при ЛДП условно можно разделить на несколько этапов, на каждом из которых решаются конкретные задачи для достижения конечной цели — нозологической диагностики у пациента с синдромом ЛДП.
I этап диагностического поиска. Выявление увеличенного лимфатического узла и отличие его от нелимфоидных образований
На этом этапе диагностического поиска важно развить навыки выявления увеличенных лимфатических узлов. Ключевым является умение отличать увеличенные лимфатические узлы от нелимфоидных образований. К таким образованиям, затрудняющим дифференциальную диагностику, относятся кисты шеи, фибромы, липомы, добавочные дольки молочной железы, узлы щитовидной железы, гидраденит, увеличение околоушных слюнных желез и редкие узловые образования (например, панникулит Вебера–Крисчена). Нелимфоидные объемные образования в шейной и подмышечной областях встречаются почти в 5% случаев среди пациентов, направленных в специализированные учреждения с жалобами на «увеличение лимфатических узлов».
II этап диагностического поиска.
Локализация и распространенность ЛДП
После верификации увеличенного лимфатического узла (ЛУ) необходимо определить его локализацию и оценить распространенность лимфаденопатии (ЛДП). Это важно для дальнейшего диагностического поиска.
Локализация увеличенных ЛУ помогает заподозрить определенные заболевания и провести целенаправленное исследование. Например, заднешейные ЛУ обычно увеличиваются при инфекциях волосистой части головы, токсоплазмозе и краснухе. Увеличение передних (околоушных) ЛУ может указывать на инфекцию век и конъюнктивы. Частое увеличение шейных ЛУ связано с инфекциями верхних дыхательных путей, носоглотки и инфекционным мононуклеозом. Однако необходимо исключить лимфопролиферативные опухоли (лимфогранулематоз) и метастазы опухолей из различных локализаций (голова и шея, легкие, молочная и щитовидная железы). Увеличение надключичных и предлестничных ЛУ почти всегда связано с лимфопролиферативными опухолями или метастазами (опухоли желудка, яичников, легких, молочных желез).
В зависимости от распространенности различают следующие варианты ЛДП:
- локальная – увеличение одного ЛУ в одной области (единичные шейные или надключичные ЛУ);
- региональная – увеличение нескольких ЛУ в одной или двух смежных областях (например, надключичные и подмышечные, затылочные и подчелюстные);
- генерализованная – увеличение ЛУ в трех и более областях (шейные, надключичные, подмышечные, паховые и др.).
Хотя это разделение условно, распространенность ЛДП может помочь в выдвижении предварительной диагностической гипотезы после первичного осмотра.
Анатомическое положение ЛУ при локализованной ЛДП может сузить дифференциально-диагностический поиск. Например, для болезни кошачьих царапин характерно поражение шейных и подмышечных ЛУ, а для инфекций, передающихся половым путем, – паховых. Увеличение одного ЛУ чаще всего требует исключения первичного или метастатического опухолевого процесса, но может быть реактивным ответом на местный инфекционно-воспалительный процесс (например, реактивный паховый лимфаденит при генитальных инфекциях, увеличение подчелюстных ЛУ при остром тонзиллите). Регионарная ЛДП с преобладанием увеличения затылочных и заднешейных ЛУ чаще встречается при инфекционном мононуклеозе. Генерализованная ЛДП наблюдается при различных заболеваниях: инфекционных (вирусные инфекции, токсоплазмоз), системных (системная красная волчанка), лимфопролиферативных опухолях (хронический лимфолейкоз).
Кроме распространенности ЛДП, важно оценить размеры и консистенцию ЛУ. Хотя эти характеристики не являются определяющими, они могут помочь в выдвижении предварительной диагностической гипотезы (подозрение на опухолевый процесс при наличии плотного ЛУ размером более 1 см, болезненность при воспалении, флуктуация при абсцедировании и т. д.).
III этап диагностического поиска.
Выявление дополнительных признаков у больных ЛДП
При определении направления диагностического поиска важно учитывать дополнительные клинические признаки, выявляемые при первичном осмотре и рутинных лабораторно-инструментальных исследованиях, таких как рентгенография грудной клетки и общий анализ крови.
Возраст пациента может служить ориентиром для диагностики, так как некоторые заболевания, проявляющиеся лимфаденопатией (ЛДП), имеют возрастные особенности. Например, инфекционный мононуклеоз чаще встречается у детей и подростков, а хронический лимфолейкоз — у пожилых. Однако возраст не является решающим фактором при постановке диагноза.
Анамнестические данные, такие как травмы, операции, наличие имплантатов, путешествия и контакты с больными, помогают определить направление диагностики и могут быть решающими при дифференциальной диагностике ЛДП, особенно если у пациента есть заболевания, проявляющиеся увеличением лимфатических узлов (ЛУ), или он принимает определенные медикаменты.
Клиническое обследование пациента с ЛДП должно быть тщательным для выявления дополнительных симптомов, среди которых наиболее важны:
- поражения кожи и слизистых (высыпания, геморрагии, язвы);
- увеличение печени;
- спленомегалия;
- суставной синдром;
- лихорадка;
- респираторные симптомы;
- изменения ЛОР-органов;
- урогенитальные симптомы.
Увеличение селезенки чаще связано с вирусными инфекциями (например, инфекционный мононуклеоз), острым и хроническим лимфолейкозом, системными заболеваниями (системная красная волчанка, болезнь Стилла). Суставной синдром часто ассоциируется с системными заболеваниями, такими как ревматоидный артрит. Кожные высыпания требуют исключения вирусных инфекций и системных заболеваний.
Исследование периферической крови
Обязательным методом дифференциальной диагностики ЛДП является исследование показателей периферической крови. Необходимо учитывать, что изменения в крови имеют разную специфичность. Например, стойкий абсолютный лимфоцитоз с клетками Гумпрехта является патогномоничным признаком хронического лимфолейкоза, а наличие бластных клеток может указывать на лимфобластный лейкоз или лейкемизацию лимфом. Признаки, такие как нейтрофильный лейкоцитоз, лейкопения и тромбоцитопения, не специфичны и могут встречаться при различных заболеваниях с ЛДП.
Помимо общего анализа крови, при первичном обращении пациента с ЛДП необходимо провести рентгенографию грудной клетки, УЗИ органов брюшной полости и иммуно-серологические исследования (сифилис, ВИЧ, гепатиты В и С). Алгоритмы диагностического поиска при локальных и генерализованных ЛДП представлены на рисунках 2 и 3.
Трудности дифференциальной диагностики локальной или регионарной ЛДП связаны с необходимостью выявления местного воспалительного процесса, который может быть инфекционным или неинфекционным, и ассоциации его с увеличением ЛУ. Наиболее частыми местными воспалительными процессами, сопровождающимися увеличением регионарных ЛУ, являются:
- острый тонзиллит;
- стоматит;
- средний отит;
- экземы;
- конъюнктивит;
- острые тромбофлебиты;
- рожистое воспаление;
- фурункулы;
- панариции;
- царапины и укусы;
- воспаление наружных гениталий.
При выявлении местного воспалительного процесса у пациентов с увеличением регионарных ЛУ это расценивается как реактивный лимфаденит. Методы цитологической и гистологической диагностики в острую фазу заболевания имеют ограниченную информативность из-за трудностей трактовки морфологической картины на фоне реактивной гиперплазии лимфоидной ткани. Для окончательной верификации природы ЛДП необходимо оценить динамику локального воспаления и регионарной ЛДП на фоне терапии (антибиотики, хирургическое лечение) или спонтанного регресса. Если увеличение ЛУ сохраняется, несмотря на регресс местного воспалительного процесса, особенно при плотной консистенции ЛУ, показана биопсия для гистологического исследования. Диагностическое значение дополнительных клинических признаков, выявляемых при первичном осмотре, представлено на рисунке 4.
Дополнительные методы обследования следует применять с учетом предварительной диагностической гипотезы, основанной на характере ЛДП и наличии дополнительных признаков. Назначение антибиотиков показано только при доказанной бактериальной инфекции. Применение глюкокортикоидов при неясных ЛДП нецелесообразно.
Williamson M.A.J. Lymphadenopathy in family practice: A descriptive study of 240 cases // J. Fam. Pract. 1985. Vol. 20. P. 449.
Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях. Справочник практического врача. 2005. Т. 3. № 2. С. 3–12.
Воробьев А.И. (ред). Руководство по гематологии. М., 1990. Т. 1. С. 423–426.
Генри П., Лонго Д. Увеличение лимфоузлов и селезенки. В кн.: Внутренние болезни по Тинсли Р. Харрисону. М.: Практика, 2002. С. 410–417.
Pangalis G.A. et al. Clinical approach to lymphadenopathy // Semin. Oncol. 1993. Vol. 20. P. 57.
Коэн Дж. Инфекционный мононуклеоз и другие инфекции, вызванные вирусом Эпштейн-Бара. В кн.: Внутренние болезни по Тинсли Р. Харрисону. М.: Практика, 2002. Т. 1. С. 1330–1338.
Меликян А.Л. Алгоритм диагностики неопухолевых лимфаденопатий // Клиническая онкогематология. 2009. № 4. С. 306–316.
Ferrer R. Lymphadenopathy: differential diagnosis and evaluation // Am Fam Physician. 1998 Oct 15. Vol. 58 (6). P. 1313–1320.
Источник: www.rmj.ru
Что такое лимфаденопатия?
Лимфаденопатия (код по МКБ-10 R59) — это увеличение лимфатических узлов, вызванное различными заболеваниями или внешними факторами. Это состояние может наблюдаться как у взрослых, так и у детей. Лимфаденопатия может быть опасной для жизни и требует срочного медицинского вмешательства.
Классификация
В зависимости от распространенности патологического процесса различают следующие формы лимфаденопатии:
- локальная — поражает одну группу лимфатических узлов;
- генерализованная — вовлекает несколько групп лимфоузлов.
По причинам, вызвавшим патологию, лимфаденопатия делится на:
- неспецифическую (реактивную) — реакция организма на раздражители, такие как инфекционные заболевания, аллергические реакции, воспаления;
- специфическую — следствие болезней, поражающих лимфоузлы, например, туберкулеза, ВИЧ-инфекции, мононуклеоза, рака;
- идиопатическую — развивается при отсутствии явных проблем со здоровьем (лимфаденопатия неясного генеза встречается редко).
По характеру течения лимфаденопатия делится на:
- острую;
- хроническую;
- рецидивирующую.
В зависимости от формы патология подразделяется на:
- опухолевую;
- неопухолевую.
Также лимфаденопатия бывает:
- первичной;
- вторичной.
Первичная лимфаденопатия — увеличение лимфоузлов, вызванное воспалительными процессами в лимфатической системе, при этом генерализованная лимфаденопатия отсутствует.
Вторичная лимфаденопатия — увеличение лимфатических узлов, возникающее из-за проникновения патогенной микрофлоры из других очагов инфекции.
Причины
В большинстве случаев лимфаденопатия возникает из-за:
- инфекций лимфатических узлов;
- вирусных, бактериальных, грибковых и паразитарных заболеваний;
- опухолей;
- травм и заболеваний соединительных тканей;
- метастазирования злокачественных новообразований;
- воздействия некоторых медикаментов.
Реактивная лимфаденопатия может развиться при использовании следующих препаратов:
- каптоприла;
- хинидина;
- гидралазина;
- фенитоина;
- аллопуринола;
- пириметамина;
- карбамазепина;
- пенициллина;
- атенолола;
- препаратов золота;
- цефалоспоринов;
- сульфаниламидов и других.
Лимфаденопатия классифицируется по локализации:
- подчелюстная;
- паховая;
- шейные узлы;
- медиастинальная;
- надключичная и другие.
Подчелюстная лимфаденопатия — наиболее распространенная форма, чаще всего встречающаяся у детей и подростков. Это связано с тем, что лимфатические узлы в этой области активно реагируют на инфекции, передающиеся воздушно-капельным путем.
Паховая лимфаденопатия наблюдается как у детей, так и у взрослых, обычно на фоне заболеваний мочеполовой системы.
Лимфаденопатия шейных узлов часто связана с заболеваниями ротовой полости, слюнных желез, гортани, детскими инфекциями (краснуха, паротит), опухолями околоушной железы и диффузным шейным липоматозом. Устранение первопричины приводит к исчезновению патологии.
Медиастинальная лимфаденопатия (увеличение лимфоузлов в средостении) может наблюдаться при воспалении легких и туберкулезе.
Забрюшинная лимфаденопатия может указывать на лимфому или другое онкологическое заболевание.
Околоушные лимфатические узлы воспаляются при заболеваниях органов зрения, аденовирусной инфекции и «болезни кошачьей царапины».
Увеличение внутригрудных лимфатических узлов (ВГЛУ) обычно связано с образованием злокачественных опухолей и метастазов в грудной клетке.
Надключичная лимфаденопатия чаще всего обусловлена онкологическими заболеваниями. Правостороннее увеличение лимфатических узлов в этой области связано с опухолями легких, пищевода и средостения. Увеличение лимфоузлов слева может указывать на поражение почек, семенников, яичников, предстательной и поджелудочной желез, желчного пузыря и желудка. Двусторонняя форма этой патологии встречается редко.
Увеличение подвздошных лимфоузлов может свидетельствовать о вирусных, бактериальных и грибковых инфекциях, сифилисе, туберкулезе и раковых опухолях.
Лимфаденопатия параумбиликальных (околопупочных) лимфоузлов указывает на злокачественные процессы в брюшной полости или тазу.
Увеличение висцеральных узлов средостения может свидетельствовать о наличии опухоли в легких или пищеводе.
Лимфаденопатия подмышечных лимфоузлов (односторонняя или двусторонняя) встречается так же часто, как и подчелюстная. Увеличение этих узлов может указывать на злокачественные процессы в молочной железе.
Лимфаденопатия легких обычно является реакцией лимфоидных тканей на различные раздражители, включая воспалительные процессы.
Изменение размеров лимфатических узлов в брюшной полости может указывать на лейкозы, метастазы злокачественных новообразований кишечника и кишечные инфекции.
Симптомы
Основным признаком лимфаденопатии является увеличение лимфатических узлов. У больных также могут наблюдаться:
- похудение;
- потливость;
- повышение температуры;
- кожные высыпания;
- увеличение печени и селезенки.
К какому врачу обращаться?
Ответ на вопрос, какой врач вылечит увеличенные лимфоузлы, не однозначен. Диагностика лимфаденопатии начинается с осмотра и опроса пациента. Первичный прием проводит врач-терапевт. Его интересуют:
- история болезни пациента и принимаемые препараты;
- размеры лимфоузлов (норма — 1-1,5 сантиметра);
- выраженность болевых ощущений — болезненность может указывать на воспалительные процессы, абсцесс или некроз лимфоузла;
- плотность лимфатических узлов — мягкие и эластичные узлы свидетельствуют о инфекционно-воспалительных процессах, уплотнение может указывать на метастазы злокачественных новообразований;
- спаянность узлов между собой — «пакеты» лимфоузлов могут говорить о злокачественных образованиях или туберкулезе;
- локализация патологии.
Кроме осмотра, могут быть назначены:
- общий и биохимический анализы крови;
- анализы на онкомаркеры, ВИЧ и вирусные гепатиты;
- УЗИ тазовой области и брюшной полости;
- рентгенография грудной клетки.
После постановки диагноза могут потребоваться консультации профильных специалистов: хирурга, инфекциониста, онколога, эндокринолога, фтизиатра, уролога, а также дополнительные методы диагностики.
Туберкулез лимфатических узлов
Заболевание, как правило, развивается у детей и подростков, у взрослых и пожилых людей встречается крайне редко. Чаще всего поражаются шейные и подчелюстные лимфоузлы, реже — подмышечные, очень редко — локтевые и паховые.
Дебют болезни сопровождается значительным повышением температуры, интоксикацией, а также вовлечением кожи и подкожной клетчатки. Лимфатические узлы увеличиваются и образуют крупные, практически неподвижные пакеты.
Лимфаденопатия при туберкулезе быстро переходит в лимфаденит — воспаление лимфоузлов.
Туберкулезные лимфадениты подразделяются на:
- инфильтративные — увеличение одной группы узлов и их уплотнение;
- казеозные — поражение нескольких групп лимфоузлов с творожистым некрозом, нагноением, образованием язв и свищей;
- индуративные — уплотнение лимфоузлов с петрификацией и рубцеванием кожи на месте заживших свищей.
Лечение может быть консервативным или оперативным. Лекарственное средство и его дозировку подбирает лечащий врач в зависимости от характера заболевания.
Оперативное лечение применяется, если консервативное оказалось неэффективным. В этом случае вскрываются пораженные лимфатические узлы, удаляется их содержимое, полость обеззараживается и дренируется.
Редко лимфоузлы иссекаются, что может привести к рецидиву болезни или ее распространению на другие органы и системы.
Инфекционный мононуклеоз
Вирусное заболевание, вызванное вирусом Эпштейна-Барра, характеризуется острым началом. Оно сопровождается лихорадкой, слабостью, головными, мышечными и суставными болями, тонзиллитом и лимфаденопатией, затрагивающей подчелюстные и заднешейные лимфатические узлы. В некоторых случаях поражаются паховые, подмышечные и кубитальные лимфоузлы.
Иногда наблюдается острый мезаденит. У четверти пациентов могут появляться кожные высыпания. Обычно увеличиваются печень и селезенка.
Лечение легких и среднетяжелых форм проводится на дому с изоляцией больных. В более тяжелых случаях требуется стационарное лечение.
При воспалении печени назначается восстанавливающая диета – стол №5.
Специфической терапии не существует. Больным проводят симптоматическое, дезинтоксикационное, десенсибилизирующее и общеукрепляющее лечение. Антибактериальные средства применяются только при бактериальных осложнениях. При гипертоксическом поражении и признаках асфиксии, вызванной увеличением миндалин и отеком ротоглотки, используются глюкокортикоиды.
Ротоглотка обрабатывается антисептическими растворами.
Затяжные и хронические формы заболевания лечат иммунокорректорами для восстановления работы иммунной системы.
Краснуха
Болезнь начинается с легкого повышения температуры, общего недомогания, усталости, сонливости и головной боли. У некоторых пациентов наблюдаются насморк, першение в горле, сухой кашель, покраснение горла и высыпания на мягком небе. Заднешейные и затылочные лимфатические узлы могут увеличиваться и вызывать незначительную болезненность. В некоторых случаях процесс затрагивает околоушные, подколенные, переднешейные и подмышечные лимфоузлы. Через несколько дней к этим симптомам добавляется бледно-розовая, мелкая и обильная сыпь, которая покрывает лицо, грудь, конечности и живот.
Специфического лечения не существует. Рекомендуются:
- постельный режим на 3–7 дней;
- качественное питание;
- противовирусные средства (Арбидол, Изопринозин);
- иммуномодуляторы (Анаферон, Циклоферон, Виферон, Интерферон и др.);
- дезинтоксикационная терапия, включая обильное питье;
- витаминотерапия (Аскорутин);
- симптоматическая терапия (муколитики, жаропонижающие, обезболивающие, спазмолитики и противовоспалительные средства).
Лимфома Ходжкина (лимфогранулематоз)
Развитие заболевания начинается с одного лимфатического узла и распространяется на другие. Пораженные лимфоузлы, чаще всего надключичные и медиастинальные, увеличиваются, становятся плотно-эластичными и иногда болезненными после употребления спиртного, при этом спайки с кожей отсутствуют.
Кроме лимфаденопатии, у больных наблюдаются следующие симптомы:
- резкое похудение;
- необъяснимые повышения температуры тела;
- обильные ночные поты.
Лечение проводится комплексно и может включать:
- лучевую терапию;
- химиотерапию;
- пересадку костного мозга (в тяжелых случаях).
Особое внимание уделяется профилактике рецидивов заболевания с помощью поддерживающей терапии.
Неходжкинские лимфомы
В группу злокачественных лимфопролиферативных новообразований входят различные заболевания, отличающиеся биологическими свойствами, морфологией, клиническими проявлениями, реакцией на лечение и прогнозом.
На первой стадии болезни поражается один лимфатический узел, после чего происходит распространение метастазов. Первичный опухолевый очаг может находиться как в лимфоузлах, так и в других органах и тканях.
Пораженные лимфатические узлы уплотняются и образуют конгломераты, спаиваясь с кожей и подлежащими тканями, при этом болезненности не наблюдается. Увеличенные лимфоузлы могут сжимать сосуды и близлежащие органы, что приводит к следующим симптомам:
- синдром верхней полой вены;
- портальная гипертензия;
- динамическая кишечная непроходимость;
- механическая желтуха.
Основным методом лечения является химиотерапия с использованием комбинаций цитостатических средств. Терапия проводится короткими курсами с интервалами в две-три недели. При отсутствии эффекта назначается другой, высокодозный курс химиотерапии с последующей трансплантацией стволовых гемопоэтических клеток.
Болезнь Стилла
Это системное заболевание соединительной ткани проявляется увеличением лимфатических узлов и селезенки, лихорадкой, кожными высыпаниями и суставными болями, реже — артритами.
Специфического лечения не существует. Больным назначают симптоматическую терапию, которая включает:
- Нестероидные противовоспалительные средства в остром периоде.
- Системные кортикостероиды (Преднизолон или Дексаметазон) при патологических процессах в легких или отсутствии эффекта от нестероидных противовоспалительных средств.
- Циклофосфамид или Циклоспорин А, обладающие иммунодепрессивным, противоопухолевым и цитостатическим действием.
Вирусные гепатиты
Помимо печеночной симптоматики, вирусные гепатиты могут проявляться лимфаденопатией, лихорадкой, поражением легких, геморрагическим васкулитом, синдромом Шегрена и полисерозитами.
Лечение вирусных гепатитов проводится комплексно и включает:
- противовирусные средства;
- интерфероны;
- гепатопротекторы;
- антигистаминные и гормональные препараты;
- антибактериальные средства (редко, по показаниям).
Саркоидоз
Саркоидоз — это гранулематозное воспаление, которое затрагивает бронхопульмональные (реже периферические) лимфатические узлы, легкие и другие органы, а также угнетает клеточный иммунитет.
Лечение саркоидоза симптоматическое и включает:
- гормональные препараты;
- противовирусные средства;
- витаминно-минеральные комплексы.
Туляремия
Заболевание начинается остро с резкого повышения температуры, головной и мышечной боли, слабости, отсутствия аппетита, рвоты и регионального лимфаденита. Также могут наблюдаться:
- бред, возбуждение, заторможенность (редко);
- боли в глазах, горле при глотании, за грудиной и в животе (в области развивающегося бубона).
К концу первой недели увеличиваются печень и селезенка.
Лечение туляремии проводится в стационаре. Больным назначают:
- антибактериальные препараты;
- дезинтоксикационные средства;
- противовоспалительные и жаропонижающие препараты;
- антигистаминные средства;
- сердечно-сосудистые лекарства (при необходимости).
Изъязвления закрывают стерильными повязками, нагноившиеся бубоны вскрывают и дренируют.
Болезнь кошачьей царапины (доброкачественный лимфоретикулез)
Инфекционное заболевание развивается после укусов, царапин или ослюнения инфицированными кошками. Оно сопровождается регионарной лимфаденопатией, которая быстро переходит в лимфаденит, лихорадкой, увеличением печени и селезенки.
Болезнь начинается с появления язвочки или пустулы на месте проникновения возбудителя. Через 15-30 дней после инфицирования увеличиваются подмышечные, шейные или локтевые лимфоузлы. Они могут достигать трех-пяти сантиметров в диаметре, становятся болезненными и нагнаиваются, при этом спайки с окружающими тканями отсутствуют. Одновременно наблюдаются:
- признаки общей интоксикации;
- лихорадка;
- увеличение печени и селезенки.
Лечение включает:
- антибактериальные препараты;
- нестероидные противовоспалительные средства;
- обезболивающие лекарства.
При нагноении лимфатических узлов их содержимое отсасывается, а полость промывается антисептическим раствором.
ВИЧ-инфекция
ВИЧ-инфекция развивается медленно и поражает нервную и иммунную системы. Она сопровождается оппортунистическими инфекциями, опухолями и персистирующей генерализованной лимфаденопатией (ПГЛ). На стадии СПИДа заболевание чаще всего приводит к летальному исходу.
Единственным методом лечения ВИЧ является высокоактивная антиретровирусная терапия (ВААРТ), которая замедляет прогрессирование болезни и предотвращает переход в стадию СПИДа.
Источник: limfouzel.ru