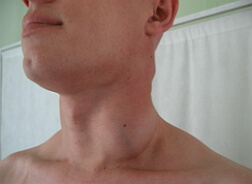
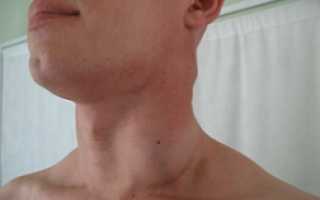
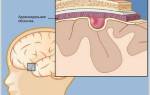
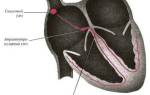
Лимфаденопатия — это увеличение и изменение формы одного или нескольких лимфатических узлов. Чаще всего лимфаденопатия является проявлением основного заболевания. Однако без качественной диагностики и полного курса лечения она может привести к серьезным осложнениям и угрожающим жизни состояниям.
Причины лимфаденопатии
Лимфатический узел, как основной коллектор лимфатической системы, защищает организм от инфекционных агентов. Патологические изменения его структуры или функции указывают на воспаление. Все инфекционные заболевания рано или поздно вызывают изменения в лимфообращении, создавая условия для воспалительных признаков в лимфатическом узле.
Не имеет значения, какой именно воспалительный агент попал в организм (паразиты, специфические инфекции, вирусы или грибы) — механизм воспалительных изменений в лимфатическом узле остается одинаковым.
Врачам следует помнить, что длительное применение антибактериальной и противогрибковой терапии может привести к генерализованной лимфаденопатии. Признаки этой патологии исчезают после отмены препаратов, таких как антибактериальные средства группы пенициллинов и цефалоспоринов, а также производные хинидина.
Поражение висцеральных лимфатических узлов чаще всего наблюдается у пациентов с метастатической онкологией.
Симптомы лимфаденопатии
Лимфаденопатия не является самостоятельным заболеванием, а указывает на наличие другой патологии. Существует три вида лимфаденопатии в зависимости от распространённости:
- Локальная лимфаденопатия — увеличение одного лимфоузла.
- Регионарная лимфаденопатия — увеличение нескольких лимфоузлов в одной группе, например, шейных.
- Генерализованная лимфаденопатия — увеличение лимфоузлов в нескольких группах и на других участках тела.
Увеличение шейных лимфоузлов может сопровождаться следующими симптомами:
- Беспричинная слабость и утомляемость.
- Повышение температуры тела и температуры кожи над узлом.
- Увеличение узла или группы лимфоузлов до размеров более 1,1 см. Узел может быть видим и хорошо прощупываться, с бугристой поверхностью и отёком окружающих тканей.
- Снижение подвижности лимфоузлов и их сродства с окружающими тканями.
- Увеличение плотности и консистенции узла.
- Нарушение сна.
- Частые головные боли.
- Повышенное потоотделение.
- Возможна потеря веса, сыпь, увеличение печени и селезёнки.
Если лимфаденопатия переходит в гнойный лимфаденит, возникает сильная боль, особенно в области подчелюстных и подмышечных лимфоузлов. При запущенной лимфаденопатии может произойти разрушение лимфоидной ткани узла, что требует его удаления, так как он не сможет выполнять свои функции даже после излечения.
При туберкулёзе узел становится источником инфекции и также подлежит удалению.
Если увеличение шейных узлов связано с онкологическими заболеваниями, такие припухлости обычно безболезненны и могут содержать метастазы, поступающие не только из головы и шеи, но и из органов грудной клетки. Зафиксированы случаи метастазов от рака молочной железы в шейные лимфоузлы.
Генерализованное воспаление, передающееся на шейные узлы от надключичных узлов слева (узел Вихрова), может указывать на рак желудка на 3-4 стадии.
Шейная лимфаденопатия
Наиболее распространенной формой воспалительного поражения лимфатических узлов является лимфаденопатия шейных лимфоузлов. Она чаще встречается у детей, так как сопровождает основные инфекционные заболевания в детском возрасте. Воспалительные изменения обычно локализуются в ротовой полости или слюнных железах, что способствует быстрому развитию реактивной лимфаденопатии в шейной группе лимфатических узлов. Этот тип лимфаденопатии редко требует специфической терапии, так как изменения в лимфатических узлах обычно исчезают после устранения первопричины заболевания.
У взрослых лимфаденопатия шейных узлов встречается реже. Если у них наблюдаются изменения в шейных лимфатических узлах, следует подозревать опухолевую природу лимфаденопатии. Поэтому при первичном обращении пациента с этой проблемой необходимо провести полное инструментальное обследование не только пораженной области, но и других органов и систем для исключения злокачественных новообразований.
Поражение различных групп шейных лимфатических узлов может служить важным диагностическим и прогностическим признаком различных патологий. Увеличение задней шейной группы лимфатических узлов может указывать на инфекционные очаги в волосистой части головы, а также на токсоплазмоз и краснуху. Инфицирование век и конъюнктивы чаще всего приводит к увеличению передних шейных лимфатических узлов. Если наблюдаются изменения во всех группах лимфатических узлов, следует рассмотреть возможность лимфомы.
Подмышечная лимфаденопатия
Лимфаденопатия подмышечных лимфоузлов чаще всего имеет воспалительный характер. Она развивается из-за попадания неспецифических инфекционных агентов через поврежденные участки кожи с током лимфы.
Если у пациента наблюдаются увеличение или изменение формы подмышечных лимфоузлов на фоне онкологического заболевания молочной железы, маммологи используют термин «аксиллярная лимфаденопатия».
В последнее время хирурги отмечают рост заболеваемости подмышечной лимфаденопатией среди пациентов разных возрастов, рас и полов. Это связано с антропогенным влиянием, неблагоприятной экологической обстановкой и измененной микст-инфекцией. Основными микроорганизмами, вызывающими воспалительные изменения в подмышечных лимфатических узлах, являются гноеродные кокки.
Подмышечные лимфатические узлы расположены поверхностно и доступны для хирургического вмешательства. Чтобы избежать осложнений, таких как расплавление лимфатического узла и сепсис, чаще всего применяется хирургическое лечение.
Операция включает вскрытие и санацию гнойного очага с последующим дренированием. Важно обеспечить достаточный доступ для полного удаления гнойных участков и окружающей неизмененной жировой клетчатки. Во время операции рекомендуется ввести первую дозу Цефалоспорина в измененный лимфатический узел, а затем провести парентеральный курс антибактериальной терапии в профилактических целях.
В послеоперационный период необходимо использовать медикаменты для лечения основного заболевания: Фамцикловир при вирусной инфекции (0,25 мг 3 раза в день), Флуконазол при грибковом поражении (200 мг в сутки), Фансидар при токсоплазменной лимфаденопатии (по 2 таблетки 1 раз в неделю). Также важно поддерживать иммунитет пациента, комбинируя основное лечение с иммуномодуляторами, такими как Ронколейкин (2 мг в сутки).
Лимфаденопатия средостения
Медиастинальная лимфаденопатия чаще всего возникает при тяжелых специфических воспалительных заболеваниях легких, наиболее распространенным из которых является туберкулез.
У большинства пациентов, часто страдающих респираторными и вирусными инфекциями с бактериальными осложнениями, наблюдается транзиторная лимфаденопатия легких. Поэтому данное состояние диагностируется редко.
Частой причиной классической медиастинальной лимфаденопатии являются опухолевые заболевания средостения. Клинические проявления этой формы лимфаденопатии появляются на поздних стадиях и включают выраженный болевой синдром, связанный с распространением опухоли на нервные структуры. Боль чаще односторонняя, с иррадиацией в плечевой пояс и верхнюю половину спины. Появление боли в костях и мягких тканях может указывать на отдаленные метастазы.
Типичными клиническими проявлениями медиастинальной лимфаденопатии являются «компрессионные симптомы», возникающие при значительном увеличении новообразования. Сдавление крупных сосудов сосудисто-нервного пучка может привести к гемодинамическим нарушениям, таким как венозная гипертензия, нарушения сердечного ритма, головные боли, головокружение, акроцианоз и диффузный цианоз кожи.
Если увеличенные лимфатические узлы сдавливают трахею и бронхи, у пациента могут возникнуть респираторные нарушения: спастический кашель, затрудненное дыхание и нарастающая одышка. Жалобы на затрудненное глотание и ощущение «комка в горле» могут свидетельствовать о компрессии пищевода.
Злокачественные опухоли средостения, такие как лимфогранулематоз и лимфоретикулосаркома, сопровождаются неспецифическими признаками онкологического заболевания: быстрой утратой веса, выраженной слабостью и снижением трудоспособности, гипергидрозом.
При наличии клинических проявлений медиастинальной лимфаденопатии для подтверждения диагноза и выявления его причины необходимо провести лучевые методы обследования. При необходимости для верификации диагноза может потребоваться пункционная биопсия с использованием видеоторакоскопии.
Забрюшинная лимфаденопатия
Увеличение забрюшинных лимфатических узлов часто указывает на опухолевое поражение различной локализации. Обнаружение таких узлов у пациента требует тщательного скринингового обследования и специфических диагностических мероприятий.
Основные проявления лимфаденопатии забрюшинных узлов включают кратковременную лихорадку, интенсивные боли в брюшной полости без четкой локализации и диарею. Чаще всего лимфатические узлы поражаются при опухолях органов пищеварительного тракта и почек, реже — при опухолях яичек.
Иногда первичным симптомом забрюшинной лимфаденопатии становится интенсивная боль в спине из-за компрессии нервных окончаний. Наиболее надежным методом диагностики этой категории лимфаденопатий является магнитная резонансная томография с контрастированием.
Лимфаденопатия у детей
В педиатрической практике наблюдается рост случаев лимфаденопатии у пациентов разных возрастов. Ранее изменения лимфатических узлов чаще были воспалительными, но в последнее десятилетие увеличилось количество случаев, связанных с паранеопластическими процессами, что может быть связано с ухудшением экологической ситуации.
Важно различать «лимфаденит» — воспалительно измененный лимфатический узел, и «лимфаденопатию» — промежуточный диагноз до установления причины увеличения узла (например, скарлатина, инфекционный мононуклеоз, лимфогранулематоз).
Лимфатическая система ребенка до 12 лет считается незрелой, хотя начинает формироваться в раннем внутриутробном периоде. Эта незрелость объясняет высокую частоту лимфаденопатии у детей.
При осмотре новорожденного любые пальпируемые лимфатические узлы указывают на их увеличение, так как в этом возрасте они обычно не прощупываются. В первый год жизни критично наблюдается реактивное увеличение крупных лимфатических узлов на шее, затылке и в паху. У детей старше трех лет нормой считается пальпация не более трех групп поверхностных лимфатических узлов.
Среди этиопатогенетических форм лимфаденопатии в педиатрии преобладают иммунные реактивные лимфаденопатии, возникающие при инфекционных заболеваниях. Также часто встречаются лимфаденопатии, связанные с хроническими гиперпластическими заболеваниями (иммунодефицит) и системными соединительнотканными патологиями. Специфические опухолевые лимфаденопатии составляют менее 10% случаев, но их ранняя диагностика важна для прогноза выздоровления. Редко лимфаденопатия у детей наблюдается при аллергических реакциях и глистных инвазиях.
Шейная лимфаденопатия чаще встречается у детей с лимфатико-гипопластическим типом конституции и обычно сопровождается воспалительными изменениями в полости рта, увеличением тимуса и селезенки. Реактивная лимфаденопатия шейных узлов часто связана с воспалением десен при прорезывании зубов. Для определения хронического источника инфекции необходимо учитывать направление тока лимфатической жидкости от анатомической области.
Если у ребенка старше одного месяца наблюдается стойкая генерализованная лимфаденопатия, сопровождающаяся лихорадкой, дерматитом, кандидозом ротовой полости и хронической диареей, следует заподозрить СПИД.
Поражение лимфатических узлов паранеопластическими процессами может быть первичным или вторичным метастазированием. В детском возрасте наиболее распространенной злокачественной опухолью лимфатической системы является лимфосаркома, которая преимущественно поражает медиастинальные и брыжеечные лимфатические узлы.
Лечение лимфаденопатии
Объем необходимых лечебных мероприятий зависит от множества факторов, таких как возраст пациента, наличие сопутствующих признаков инфицирования и степень тяжести состояния. Ключевым аспектом в выборе тактики лечения лимфаденопатии является качественная диагностика основного заболевания, вызвавшего изменения в лимфатических узлах. Главным направлением консервативного лечения лимфаденопатии является эмпирическое этиопатогенетическое лечение.
При лимфаденопатии, связанной с инфицированием тканей лимфатического узла и окружающих мягких тканей, основой этиологического лечения становятся антибактериальные препараты. До определения типа патогенной флоры и ее чувствительности к антибиотикам, полученным из биопсии лимфатического узла, рекомендуется использовать антибиотики цефалоспоринового ряда (например, Медаксон 1 млн ЕД 1 раз в сутки внутримышечно) и фторхинолоны (например, Левофлоксацин 1 г внутривенно). Продолжительность терапии зависит от индивидуальной реакции пациента и нормализации показателей воспалительной реакции в анализах крови.
Если лимфаденопатия является проявлением системного специфического инфекционного заболевания (например, туляремия или сифилис), схема антибактериального лечения должна определяться основной патологией.
Лимфатическая ткань склонна к быстрому распространению воспалительных изменений, поэтому местное лечение (например, согревающие компрессы или спиртовые растирки) следует применять с осторожностью. Эти процедуры противопоказаны при опухолевом генезе лимфаденопатии, так как могут способствовать распространению опухолевых клеток. Эффективным местным лечением является обработка кожи в области пораженного лимфатического узла антисептическими средствами, например, мазью Вишневского (аппликации 2 раза в сутки). Однако полное выздоровление невозможно без сопутствующей антибактериальной терапии.
Если у пациента с ограниченной лимфаденопатией подтвержден опухолевой генез изменений в лимфатическом узле методом пункционной биопсии, рекомендуется курс химиотерапии.
При наличии гнойного содержимого в лимфатическом узле показано хирургическое лечение, которое включает вскрытие узла, удаление гнойного содержимого и установку дренажа для оттока отделяемого.
Для стимуляции защитных механизмов организма в качестве дополнительного лечения можно использовать иммуномодулирующие средства, такие как Глутоксим (5 мг внутримышечно в течение 10 дней).
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не заменяет профессиональную консультацию и квалифицированную медицинскую помощь. При подозрении на наличие заболевания обязательно проконсультируйтесь с врачом!
Источник: vlanamed.com
Причины появления лимфаденопатии шейных лимфоузлов
Шейные лимфатические узлы фильтруют лимфу от нижней губы, дна полости рта, верхушки языка, подсвязочного и связочного отделов гортани, верхушек грушевидных синусов, шейного отдела пищевода, носоглотки, волосистой части кожи головы, ушных раковин и поверхности шеи.
Увеличение лимфоузлов не всегда указывает на патологию. Лимфаденопатия, особенно у взрослых, может возникать по следующим причинам:
- Перегрузка нервной системы из-за длительного стресса.
- Сезонное ослабление иммунитета, весенний авитаминоз.
- Нарушения обмена веществ.
- Чрезмерное употребление алкоголя.
- Резкие перепады температуры.
- Аллергические реакции.
- Механические травмы лимфатического узла.
Увеличение узлов может также быть связано с заболеваниями:
- Инфекционные болезни вирусной или бактериальной природы: ОРВИ, грипп, корь, гайморит, краснуха, ветряная оспа, туберкулёз, сифилис, гепатит, мононуклеоз, дифтерия.
- Грибковые инфекции: кандидоз, гистоплазмоз, актиномикоз.
- Паразитарные болезни: токсоплазмоз, лямблиоз.
- Аутоиммунные заболевания: подагра, ревматический артрит, волчанка. При системной волчанке или ревматоидном артрите может развиться двусторонняя шейная лимфаденопатия. У детей подобные симптомы могут указывать на реактивный артрит.
- Гипертиреоз – заболевание щитовидной железы с избыточным выделением гормонов.
- Онкологические заболевания – как доброкачественные, так и злокачественные: рак мозга, языка, горла, щитовидной железы, нейробластома, лимфома, лейкемия. Обычно это составляет около 5% случаев.
- Хронические воспалительные заболевания.
Одной из причин увеличения (гиперплазии) лимфоузлов является неспецифическая инфекция, вызванная условно патогенными микроорганизмами, которые постоянно присутствуют в организме. У здорового человека они не вызывают дискомфорта.
Часто увеличение шейных лимфатических узлов связано с инфекциями в полости рта. У грудных детей лимфаденопатия может возникать при прорезывании зубов, что сопровождается повышением температуры.
У детей младшего и среднего школьного возраста увеличение шейных узлов может происходить при детских инфекциях. Их незрелая иммунная система активно реагирует на различные раздражители, особенно у непривитых детей.
Диагностика лимфаденопатии
Для эффективного лечения лимфаденопатии необходимо правильно установить её причину, что может сделать только квалифицированный врач. Специалист проводит первичный осмотр, включая пальпацию увеличенных лимфоузлов, чтобы определить их плотность, консистенцию, подвижность, температуру, количество жидкости и наличие болевого синдрома. Если боль присутствует, врач оценивает её степень и распространение. Затем назначаются клинические обследования и анализы:
-
Анализ биологических жидкостей организма:
- Общий анализ крови — определяет уровень лейкоцитов и соотношение лимфоцитов.
- Анализ крови на аллергены.
- Исследование крови на онкологические маркеры.
- Общий анализ мочи может выявить системную волчанку, подагру, вирусные инфекции, грибки и бактерии.
- Диагностическая пункция лимфоузла — из узла берётся жидкость для анализа. В норме в препарате находятся только макрофаги и лимфоциты. Наличие нейтрофилов указывает на воспаление, а атипичные клетки могут свидетельствовать об онкологии. Также исследуется чувствительность жидкости к противомикробным препаратам.
-
Компьютерная или магнитно-резонансная томография помогает исключить онкологические заболевания и определить границы поражения и наличие метастазов.
-
Ультразвуковое исследование лимфоузлов показывает консистенцию, наличие жидкости и степень соединения узлов с окружающими тканями. Гнойные воспаления шейных узлов на УЗИ могут демонстрировать отсутствие кровотока.
-
Гистологическое исследование тканей лимфатических узлов или биопсия назначается для выявления злокачественных образований, метастазов или деструктивных изменений, например, при туберкулёзе.
-
Флюорография используется для исключения туберкулёза.
После получения результатов анализов лечащий врач назначает лечение или направляет к узкому специалисту: пульмонологу, иммунологу, онкологу или гематологу, который может скорректировать терапию и назначить дополнительные исследования.
Источник: onko.guru
Основная характеристика лимфаденопатии
Причина лимфаденопатии устанавливается после обследования. Наиболее распространенные причины включают вирусные инфекции, травмы, заболевания соединительных тканей и грибковые инфекции. У детей лимфаденопатия часто затрагивает брюшную полость, что связано с инфекциями, вызванными вирусами или бактериями.
Формы лимфаденопатии
Лимфаденопатию можно классифицировать следующим образом:
- Локальная. Увеличивается один лимфатический узел. Например, увеличение узла на затылке при краснухе.
- Генерализованная. Это наиболее сложная форма болезни, при которой поражаются целые области лимфатической системы. Причинами могут быть аллергические реакции, заболевания иммунной системы, воспаления или инфекции. Эта форма часто встречается у ВИЧ-инфицированных, затрагивая шейные, подмышечные, забрюшинные области, а в редких случаях — паховую и надключичную.
- Реактивная. Эта форма лимфаденопатии не сопровождается симптомами и болевыми ощущениями. Она может поражать любую лимфообласть.
Стадии развития болезни
Лимфаденопатия делится на три стадии:
- острая;
- хроническая;
- рецидивирующая.
Каждая из этих форм может быть опухолевой или неопухолевой.
Распространение лимфаденопатии
В организме человека насчитывается более 650 лимфатических узлов. Болезни могут развиваться в любой части лимфатической системы. Наиболее распространенные места патологии:
-
Лимфаденопатия брюшной полости. Увеличение лимфоузлов в этой области указывает на инфекцию или воспаление. В редких случаях это может быть связано с онкологией. У взрослых симптомы включают сыпь, потливость и потерю веса. У детей возможны ночная температура, слабость и тошнота.
-
Лимфаденопатия молочных желез. Увеличенные лимфатические узлы в молочных железах чаще всего свидетельствуют об онкологии. Увеличение узлов в верхней части железы может указывать на доброкачественное образование, тогда как увеличение в нижней части связано со злокачественными процессами. Болевые ощущения при этом отсутствуют.
-
Лимфаденопатия средостения. Эта форма лимфаденопатии встречается примерно у 46% пациентов. Средостение — это пространство между грудной клеткой и позвоночником. Увеличение лимфатических узлов в этой области делится на несколько групп:
- Первичное увеличение
- Злокачественные образования
- Поражение органов
- Ложные опухоли
Симптомы лимфаденопатии средостения включают резкие боли в груди, которые могут иррадиировать в шею или плечо; расширение зрачков; изменение голоса; боли и шум в голове. В редких случаях возможны синий оттенок лица и увеличение шейных вен. При запущенной внутригрудной лимфаденопатии могут наблюдаться повышение температуры и нарушения сердечной деятельности. У детей могут возникать проблемы с дыханием и сильная ночная потливость.
Другая локализация
-
Лимфаденопатия лёгких. Увеличение легочных лимфоузлов может указывать на серьёзные заболевания, включая рак. Часто наблюдается переход увеличения лимфоузлов от легких к шейной области. У пациента могут возникнуть сильный кашель, боль в горле, затруднения при глотании, повышение температуры и боль в груди. Поражение легких часто связано с инфекциями, такими как саркоидоз или туберкулез.
-
Подчелюстная лимфаденопатия. Этот тип лимфаденопатии чаще встречается у подростков и обычно носит временный характер. Не стоит откладывать визит к врачу, так как увеличение лимфоузлов может быть связано с онкологией.
-
Лимфаденопатия подмышечной области. Также известная как аксиллярная лимфаденопатия, она возникает из-за инфекционных заболеваний или травм руки. Увеличение подмышечных лимфатических узлов может указывать на воспаление или первичные метастазы в области молочных желез. Своевременное обращение к врачу может помочь предотвратить развитие рака.
-
Забрюшинная лимфаденопатия – это увеличение лимфоузлов в забрюшинном пространстве, сопровождающееся воспалением. Этот тип лимфаденопатии является симптомом, но без лечения может перейти в самостоятельное заболевание.
Диагностика
Для определения вида и характера лимфаденопатии требуется тщательное обследование у специалиста. Лечение зависит от локализации заболевания. Сначала необходимо сдать анализы: общий анализ крови, анализ мочи и тест на онкомаркеры. Также проводят УЗИ брюшной полости и рентген.
Лечение
Лечение назначается после выявления причины увеличения лимфатических узлов. При наличии инфекции применяются противовирусные препараты. Антибиотики назначают только при подозрении на нагноение лимфоузла.
Опухолевые заболевания требуют специализированного лечения в онкологическом отделении. Глюкокортикостероиды не используются, если причина увеличения лимфатических узлов не установлена, так как они могут маскировать симптом и затруднять диагностику. При туберкулезе применение стероидов может ухудшить состояние пациента. В этом случае крайне опасно использовать нетрадиционные методы лечения или заниматься самолечением. Лечение лимфаденопатии — это индивидуальный процесс для каждого пациента.
Профилактика заболевания
Конкретных профилактических мер не существует. Однако можно предпринять шаги для предотвращения заболеваний и избытка токсинов в организме, что может способствовать увеличению лимфатических узлов. Важно вести здоровый образ жизни и отказаться от вредных привычек.
Источник: limfosistema.ru
Особенность заболевания
Реактивная лимфаденопатия — это состояние, при котором увеличиваются лимфоузлы из-за воздействия различных факторов. Макрофаги и лимфоциты в лимфоузлах борются с микроорганизмами, поглощая отмершие клетки.
При попадании болезнетворных микроорганизмов лимфоидные ткани активно вырабатывают антитела и быстро увеличиваются в размерах. Лимфаденопатия может быть кратковременной реакцией на инфекцию или признаком различных заболеваний с разной природой, методами лечения и клиническими проявлениями. Любые отклонения или болезни могут вызвать значительное разрастание лимфоидных тканей.
Реактивная лимфаденопатия может локализоваться в одной области или затрагивать несколько. Она может проявляться изолированно или быть частью генерализованного процесса.
Реактивная лимфаденопатия (код по МКБ-10 R59) является серьезным состоянием и может привести к развитию злокачественных новообразований. Причины ее возникновения разнообразны и устанавливаются после обследования. Наиболее распространенными являются вирусы, грибки и травмы. У детей данная патология может также затрагивать брюшную полость и возникает при инфицировании вирусами и бактериями.
Формы болезни
В зависимости от степени распространенности и локализации увеличенных лимфоузлов различают несколько вариантов реактивной лимфаденопатии:
- локальная;
- регионарная;
- генерализованная.
Локальная лимфаденопатия проявляется увеличением одной группы лимфоузлов. Например, это может быть увеличение единичного узла затылочной группы при краснухе или подчелюстного узла при гингивите.
Регионарная лимфаденопатия характеризуется увеличением нескольких лимфоузлов в одной или смежных группах. Увеличение узлов заднешейной группы может указывать на инфекцию волосистой части головы, переднешейной – на инфекцию органов дыхания, а заушной – на отит. Поражение лимфоузлов надключичной группы обычно не является реактивным и может свидетельствовать о метастазах опухолей молочной железы или лимфогранулематозе.
Генерализованная лимфаденопатия включает увеличение лимфоузлов в нескольких группах, затрагивая как периферические, так и висцеральные узлы. Частой причиной такого состояния является ВИЧ-инфекция. Забрюшинная лимфаденопатия в сочетании с увеличением узлов брюшной полости, паховых и подмышечных узлов может указывать на лимфому Ходжкина.
Стадии развития
Стадии реактивной лимфаденопатии делятся на:
- острую;
- хроническую;
- рецидивирующую.
Все эти формы могут быть опухолевыми или неопухолевыми. Процесс развития болезни может происходить в любой части лимфатической системы.
Протекание болезни у детей
В последнее время у детей все чаще наблюдается реактивная лимфаденопатия шейных лимфоузлов. Это связано с ухудшением экологической ситуации и увеличением инфекционных заболеваний. Лимфоузлы могут увеличиваться при инфекционном мононуклеозе, скарлатине и лимфогранулематозе.
Важно отметить, что до 12 лет лимфатическая система ребенка считается незрелой, хотя она начинает формироваться в первые месяцы беременности. Поэтому лимфаденопатия в детском возрасте встречается довольно часто.
При осмотре новорожденного легко пальпируемые лимфоузлы указывают на их увеличение, так как в этом возрасте они обычно не прощупываются. Первый год жизни является критическим, так как в этот период часто увеличиваются крупные узлы.
У детей старше 3 лет при пальпации должно определяться не более трех групп поверхностных лимфоузлов. Лимфаденопатии могут возникать из-за системных заболеваний соединительной ткани и иммунодефицита. Своевременная диагностика имеет большое значение для лечения и прогноза. Лимфаденопатия у детей редко связана с глистными инвазиями и аллергиями.
Изменения лимфатических узлов в области шеи часто сопровождаются воспалением в ротовой полости, увеличением селезенки и тимуса. Реактивная шейная лимфаденопатия часто является следствием воспаления десен.
Для определения хронического источника инфекции необходимо учитывать особенности лимфатического оттока из определенной анатомической области. Если у ребенка старше 1 месяца наблюдается устойчивая генерализованная лимфаденопатия, сопровождающаяся лихорадкой, диареей, кандидозом или дерматитом, это может указывать на СПИД.
Поражение лимфатической системы может быть как доброкачественным, так и злокачественным. Одним из злокачественных заболеваний является лимфосаркома.
Причины возникновения
Пациентам с диагнозом лимфаденопатия важно понимать, что это такое. Симптомы и лечение у взрослых и детей могут различаться в зависимости от формы заболевания, но причины, вызывающие патологию, часто схожи.
Увеличение лимфоузлов может быть связано с инфекционными и неинфекционными факторами. Чаще всего синдром имеет инфекционное происхождение. Основные причины реактивного шейного лимфаденита включают:
- вирусы;
- бактерии;
- грибки;
- хламидиоз;
- паразитарные инфекции;
- мононуклеоз.
Заболевание часто связано с инфекциями ротовой полости. Оно чаще всего встречается у детей и подростков, у которых иммунная система еще не полностью развита и не всегда адекватно реагирует на раздражители.
Наибольшему риску лимфаденопатии подвержены непривитые дети от кори, дифтерии, краснухи и паротита. Эти болезни обычно сопровождаются увеличением передних лимфоузлов.
Однако в некоторых случаях лимфаденопатия может быть признаком онкологических заболеваний, таких как:
- лимфома;
- лейкемия;
- нейробластома.
Одной из основных причин гиперплазии является неспецифическая инфекция, вызванная условно-патогенной микрофлорой, постоянно присутствующей в организме человека.
Основная симптоматика
Реактивная лимфаденопатия шейных лимфоузлов часто протекает бессимптомно, но иногда проявляется характерными признаками. Узлы увеличиваются, становятся бугристыми и болезненными, наблюдается отечность мягких тканей. Внешний вид напоминает небольшие уплотнения с покраснением.
Над воспаленным узлом может повышаться температура, также могут возникать головная боль, озноб и слабость. Возможны высыпания на коже, быстрая потеря веса, увеличение печени и селезенки. Присоединяются и другие симптомы в зависимости от причины основного заболевания и локализации патологического процесса.
Увеличенные лимфатические узлы заметны при обычном осмотре, степень поражения можно уточнить пальпацией. При воспалении миндалин возникает болезненность при глотании и движении головой. При первых признаках лимфаденопатии шейных лимфоузлов у взрослых необходимо обратиться к терапевту и онкологу для выяснения причины состояния.
Проведение диагностики
При подозрении на лимфоденопатию шейных лимфоузлов необходимо обратиться к терапевту. Врач проведет диагностику и при необходимости назначит лечение. На первичном осмотре осуществляется пальпация пораженной области, что позволяет определить локализацию, болезненность и консистенцию измененного органа. Часто этого достаточно для предварительного диагноза.
Поскольку лимфоденопатия может быть вызвана различными заболеваниями, требуется провести ряд лабораторных и инструментальных исследований, включая:
- анализ крови;
- тест на ВИЧ и гепатит;
- ультразвуковую диагностику;
- биопсию и гистологию;
- томографию и рентгенографию.
УЗИ поможет определить эхопризнаки реактивной лимфаденопатии лимфоузлов в области печени, почек и селезенки. Если есть подозрение на поражение легких, потребуется рентгенография. Эти исследования помогают выявить причину заболевания и выбрать тактику терапии.
В некоторых случаях может потребоваться пункция пораженного лимфоузла с биопсией. Эта процедура, выполняемая под местной анестезией с использованием тонкой иглы, позволяет точно установить причину патологии. Она помогает своевременно выявить метастазы и обнаружить гнойные процессы.
Лечение болезни
Полноценное лечение лимфаденопатии назначает только врач после диагностики и установления причины заболевания. Сначала необходимо устранить провоцирующий фактор.
При вирусных инфекциях врач назначает противовирусные препараты, такие как «Лавомакс», «Кагоцел» и «Циклоферон», а также иммуномодуляторы — «Иммунал», «Рибомунил» и «Амиксин». Бактериальная форма требует антибиотиков, например, «Суммамед», «Амоксицилин», «Цефтриаксон» или «Аугментин», которые подбираются с учетом чувствительности возбудителя.
Туберкулезный тип заболевания требует противотуберкулезных средств в стационаре, чаще всего «Этамбутол» или «Изониазид». В некоторых случаях реактивная лимфаденопатия может пройти самостоятельно через 4-6 недель, если устранить причину.
Если по истечении этого времени лимфатические узлы не уменьшаются, требуется биопсия. При болезненных ощущениях показано симптоматическое лечение анальгетиками. При наличии гнойных образований врач назначает вскрытие узлов и дренирование.
У детей шейные лимфоузлы могут оставаться увеличенными длительное время. В этом случае необходимо наблюдение. Если узлы продолжают увеличиваться, несмотря на лечение у взрослых, следует срочно обратиться к врачу, так как это может указывать на рак и требовать вмешательства и химиотерапии.
Лимфодренажный массаж может сократить время болезни, если выполнять его регулярно.
Если лимфаденопатия вызвана злокачественными опухолями и метастазами, по назначению онколога проводят химиотерапию, операцию или лучевую терапию, иногда в комплексе.
Удаление миндалин требуется только в случае неэффективности консервативной терапии. Гланды играют важную роль в иммунной защите и половом созревании девочек. Их раннее удаление может привести к отставанию в развитии и проблемам с вынашиванием в зрелом возрасте.
При аллергических состояниях, вызвавших лимфаденопатию, назначают антигистаминные препараты, такие как «Зодак», «Зиртек» и «Фенистил», а также удаляют аллерген. При ВИЧ-инфекции оценивают иммунный статус и при необходимости проводят антиретровирусную терапию. При механических травмах назначают обезболивающие и обеспечивают покой, а при необходимости — операцию.
Из-за быстрого распространения воспаления в лимфатической ткани следует с осторожностью применять местные средства, такие как спиртовые растирки и согревающие компрессы. При наличии опухолей эти процедуры противопоказаны, так как они могут способствовать распространению раковых клеток.
Обработку пораженного лимфатического узла можно проводить антисептическими мазями, но обязательно в сочетании с антибактериальными средствами.
Возможные осложнения
Несвоевременное лечение может привести к серьезным последствиям и осложнениям, таким как:
- гнойное расплавление увеличенного узла, образование абсцессов и свищей;
- тромбофлебит вен в пораженной области;
- кровотечение;
- нарушение оттока лимфы;
- сепсис.
При своевременном выявлении провоцирующего фактора и правильной терапии можно избежать этих неприятных последствий.
Проведение профилактики
Конкретных мер профилактики этой болезни не существует. Однако можно предпринять шаги для предотвращения ее развития и избежания перенасыщения организма токсическими веществами, что может привести к увеличению лимфатических узлов. Важно вести здоровый образ жизни и отказаться от вредных привычек.
Лимфаденопатия указывает на наличие патологических процессов в организме. Это могут быть как признаки простого ОРВИ, так и более серьезные заболевания, включая злокачественные новообразования. Поэтому появление уплотнений или шишек в области лимфоузлов требует немедленного обращения к врачу и тщательного обследования.
Отзывы о лечении
Лимфаденопатия — это важное состояние, которое требует точного понимания. Необходимо изучить симптомы, лечение у взрослых и отзывы о терапии. Эффективным методом является медикаментозное лечение. Пациенты отмечают, что препараты «Валавир» и «Неовир» действуют быстро и результативно, помогая решить проблему.
Многие пациенты подчеркивают, что раннее начало лечения способствует достижению лучших результатов.
Источник: FB.ru