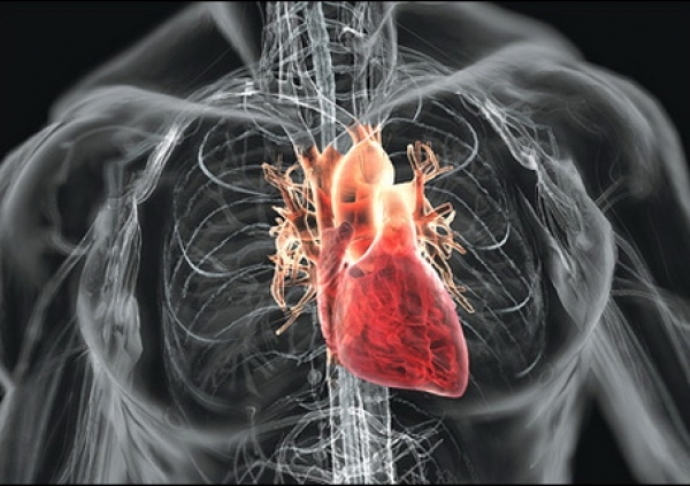
Ревмокардит — это системное заболевание соединительной ткани сердца, возникающее под воздействием ревматизма. Воспалительный процесс происходит внутри органа.
Виды ревматического кардита
Различие болезней происходит по степени тяжести, периоду нахождения в организме и моменту выявления патологии. Выделяют следующие виды:
Первичный
Возвратный
Острый
Хронический
Причины ревмокардита
Ревматический кардит является проявлением системного ревматического воспаления, возникающего как осложнение стрептококковой инфекции глотки (хронический тонзиллит, острая ангина). Важную роль в этом процессе играют определенные штаммы бета-гемолитического стрептококка группы А (БГСА). Благодаря своим антигенным свойствам они могут вызывать иммунные реакции аутоагрессии против собственных соединительных тканей, включая сердечные оболочки.
Однако стрептококковая инфекция приводит к ревматической лихорадке лишь у 3% людей с наследственной предрасположенностью, что связано с индивидуальной реактивностью иммунной системы. Многолетние клинические исследования показали, что у 90-100% пациентов с ревматизмом обнаруживаются специфические аллоантигены D8/17 на В-лимфоцитах, которые могут служить маркерами генетической предрасположенности к заболеванию. Также установлена связь между острым ревматическим лихорадкой и определенными антигенами гистосовместимости: поражение клапанного аппарата часто ассоциировано с HLA-A3 и HLA-B15. Важным фактором развития острої ревматической лихорадки и ревмокардита является повторное перенесение стрептококковой инфекции, что объясняет более высокую частоту ревматизма у взрослых и детей в возрасте 7-15 лет, в то время как среди младшей возрастной группы он практически не встречается.
Симптомы ревмокардита
Клинические проявления начинают развиваться через 2-3 недели после стрептококковой инфекции верхних дыхательных путей. В начале заболевания симптомы неспецифичны: утомляемость, повышение температуры до субфебрильных или фебрильных значений, потливость. Примерно через неделю появляются сердечные симптомы — затрудненное дыхание, сильное сердцебиение, перебои в работе сердца и неопределенные боли в области сердца. При тяжелом течении ревмокардита могут возникнуть выраженная одышка, кашель, отеки ног и тяжесть в правом подреберье из-за увеличенной печени. Период атаки ревмокардита длится от 2 до 6 месяцев, после чего возможно выздоровление или развитие порока сердца.
Осложнения и последствия
Данная болезнь может привести к следующим осложнениям:
- поражение и разрушение сердечных клапанов;
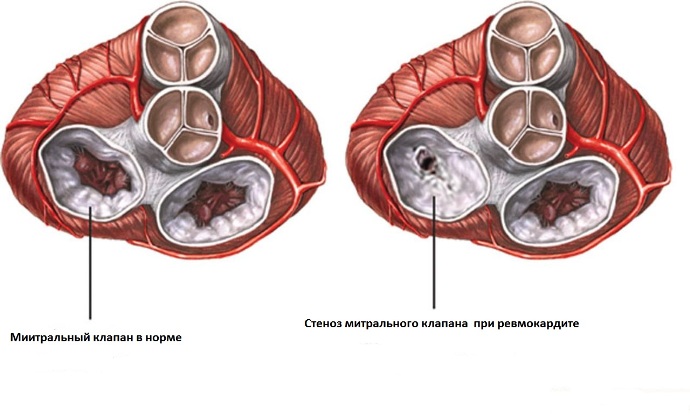
- стеноз и недостаточность сердечного клапана;
- нарушение кровообращения, обеспечиваемого работой сердца;
- образование тромбов и склероз сердечной мышцы;
- острая или хроническая аритмия;
- порок сердца.
Эти осложнения могут вызвать различные последствия. В тяжёлых случаях возможна остановка сердца, а также инсульты и инфаркты.
У каждого пятого пациента с ревмокардитом развивается порок сердца, что может привести к сердечной недостаточности и переходу болезни в хроническую форму.
Лечение ревмокардита
Первым условием успешного лечения является госпитализация в кардиологический стационар или отделение ревматологии. Необходимо соблюдать постельный режим минимум 4 недели. При тяжелом ревмокардите требуется строгий постельный режим до исчезновения симптомов сердечной недостаточности. Рекомендуется питание с повышенным содержанием белка и витаминов. Лечение ревмокардита включает следующие этапы:
При выписке из стационара необходимо постоянное диспансерное наблюдение у кардиолога или ревматолога, а также периодическое проведение эхокардиографии для оценки состояния клапанов сердца. Обязательно посещение оториноларинголога для промывания лакун миндалин. Если промывание оказывается неэффективным, применяют радикальный метод — тонзиллэктомию, которую следует выполнять после стихания активного ревматического процесса и стабилизации состояния пациента.
Профилактика заболевания
Главным профилактическим мероприятием ревматического кардита является адекватная терапия при стрептококковой инфекции, особенно при ангине. Лечение включает антибактериальные и противовоспалительные препараты.
К мерам по предотвращению данной патологии относятся:
- соблюдение здорового образа жизни;
- закаливание с раннего возраста;
- занятия спортом и физической культурой;
- регулярные осмотры у врача каждые шесть месяцев;
- своевременное лечение сердечно-сосудистых нарушений и вирусных заболеваний.
При повторных проявлениях патологии профилактические меры продолжаются три года и более.
Детский ревмокардит
Ревмокардит чаще всего встречается у детей в возрасте от пяти до пятнадцати лет. Симптомы и причины заболевания аналогичны ранее описанным. Опасность заключается в том, что родители часто не обращают внимания на первые признаки и не обращаются к врачам.
На этом этапе развивается ревматическая лихорадка, которая может нарушить сердечную деятельность. По статистике, такие нарушения наблюдаются в 20–80% случаев. При быстром и адекватном лечении болезнь можно излечить.
При повторном проявлении ревматической лихорадки заболевание затрагивает всех пациентов, что увеличивает риск развития порока сердца.
Ревматический кардит у детей лечат так же, как и у взрослых, с обязательным учетом физического и психологического состояния ребенка.
Ревмокардит является следствием острой стрептококковой инфекции, локализованной на слизистых оболочках дыхательных путей. Эффективность терапии зависит от своевременной диагностики. В тяжелых случаях возможен летальный исход.
Источник: revmatizma.net
Чем опасен ревмокардит?
Со временем ревмокардит приводит к рубцеванию и порокам клапанов сердца. Ранее ревматизм был основной причиной операций по протезированию сердечных клапанов. Сегодня, благодаря своевременному лечению стрептококковой ангины антибиотиками в многих странах, распространенность заболевания снизилась. Тем не менее, около 60% пациентов со стенозом митрального клапана (между левым предсердием и левым желудочком) ранее перенесли ревматические атаки.
Ревмокардит может вызывать серьезные осложнения, такие как сердечная недостаточность и аритмия. Многие пациенты с пороками клапанов сердца нуждаются в хирургическом лечении.
Источник: medica24.ru
| Процедуры и операции | Средняя цена |
|---|---|
| Кардиология / Диагностика в кардиологии / ЭФИ в кардиологии | от 100 р. 1104 адреса |
| Кардиология / Консультации в кардиологии | от 650 р. 853 адреса |
| Кардиология / Диагностика в кардиологии / УЗИ сердца | от 1075 р. 848 адресов |
| Отоларингология / Консультации в отоларингологии | от 563 р. 726 адресов |
| Ревматология / Консультации в ревматологии | от 675 р. 383 адреса |
| Отоларингология / Операции на глотке / Операции при тонзиллите | 41522 р. 177 адресов |
| Кардиология / Операции на сердце / Операции на аортальном клапане | 452445 р. 37 адресов |
| Кардиология / Операции на сердце / Операции на митральном клапане | 201578 р. 23 адреса |
| Кардиология / Операции на сердце / Операции на трикуспидальном клапане | 194026 р. 19 адресов |
| Кардиология / Операции на сердце / Операции на аортальном клапане | 200137 р. 18 адресов |
Источник: www.KrasotaiMedicina.ru
Проявления ревмокардита
При ревматизме воспалительный процесс в первую очередь затрагивает сердечно-сосудистую систему. Симптомы этой патологии можно разделить на несколько групп.
Через некоторое время после лечения ангины или острого респираторного заболевания пациент начинает жаловаться на ухудшение самочувствия. Температура тела может повышаться до 40 градусов.
Даже если температура не поднимается, больной испытывает сильную боль при ходьбе и особенно при подъеме по ступеням. В коленных суставах может наблюдаться припухлость, которую пациент может заметить сам.
Однако по внешним признакам сложно точно определить, какая патология поражает организм. Важно обратиться к врачу.
Не стоит откладывать визит в больницу, так как ревматизм может привести к серьезным осложнениям:
- порок сердца;
- миокардиосклероз;
- сердечная недостаточность.
Среди симптомов, сопровождающих ревматизм, также можно выделить:
- головную боль;
- учащение или замедление сердцебиения;
- гипергидроз;
- одышку;
- носовые кровотечения;
- побледнение кожи.
Виды ревматических пороков сердца
В медицинской практике ревматическое заболевание сердца классифицируется по нескольким важным параметрам.
С точки зрения активности патологии выделяют четыре фазы ревматических процессов:
- Первая степень — минимальная активность. Патология трудно выявляется, так как основные признаки слабо выражены, а результаты лабораторных исследований в пределах нормы.
- Вторая степень — умеренная активность. Признаки заболевания начинают проявляться, лабораторные исследования показывают незначительные изменения.
- Третья степень — активное прогрессирование заболевания. На этом этапе возникают лихорадка и гнойные очаги.
Неактивная фаза ревматизма сердца чаще наблюдается у подростков при повышенной физической нагрузке.
Кроме того, ревматизм делится на подвиды в зависимости от течения заболевания:
- Острое — быстрое возникновение и угасание симптомов.
- Подострое — продолжается до полугода, сопровождается рецидивами.
- С постоянными рецидивами — длится более полугода, признаки проявляются волнообразно.
- Затяжное — хроническая форма, характеризующаяся отсутствием ремиссий.
- Латентное — чаще всего диагностируется у пациентов с жалобами, указывающими на порок клапанов сердца.
Ревматическое заболевание может поражать не только сердечную ткань, но и оболочки сердца. В зависимости от очагов поражения патологию классифицируют на:
Какими симптомами проявляется и как лечится ревматизм сердца
Ревматизм сердца — серьезная патология, при которой воспаляется соединительная ткань оболочки сердца. В результате этого образуются ревматические узлы, которые могут рубцеваться. На фоне этих процессов может развиться кардиосклероз.
Ревматизм встречается у около 2% детей, особенно в возрасте от 7 до 15 лет. Статистика показывает, что заболевание не является легким и безопасным. Примерно 2% пациентов с диагностированным ревматизмом не удается спасти, и лечение может закончиться летальным исходом.
Внесердечные симптомы
Острые боли и покраснение в коленных и голеностопных суставах
Ревматизм проявляется не только поражением сердца, но и другими ранними симптомами:
-
Поражение суставов. Основные симптомы ревматического поражения суставов — острые боли и покраснение в коленных и голеностопных суставах. Чаще страдают несколько суставов, реже — один или два. Боли могут «блуждать»: утром может беспокоить один сустав, а к обеду — другой. Характерно, что боли уменьшаются после приема нестероидных противовоспалительных препаратов (НПВП).
-
Поражение кожи и подкожной клетчатки. Возможны высыпания округлой формы на коже. Редким проявлением поражения подкожной клетчатки являются ревматические узелки — плотные, безболезненные образования.
-
Поражение нервной системы. У 15% пациентов с ревматизмом наблюдается поражение центральной нервной системы, известное как малая хорея. У таких пациентов возникают непроизвольные движения, подергивания, мышечная слабость, а также симптомы энцефалопатии, включая снижение памяти, перепады настроения и лабильность эмоций.
Чаще всего при ревматическом поражении встречаются кардиальные и суставные формы нарушений.
Лечение
Терапевтические мероприятия при ревматизме сердца имеют свои особенности и направлены на несколько целей:
- Элиминацию возбудителя;
- Купирование аутоиммунной агрессии;
- Компенсацию сердечной деятельности.
Лечение проводится в стационаре, и при диагнозе хронической ревматической болезни сердца госпитализация обязательна.
Используются следующие группы препаратов:
- Антибиотики:
- Пенициллины,
- Линкозамиды,
- Макролиды.
- Глюкокортикоиды (например, преднизолон).
- Нестероидные противовоспалительные препараты (чаще всего диклофенак) для купирования воспалительных процессов.
Для лечения отеков применяют петлевые диуретики (фуросемид, торасемид).
Для коррекции и компенсации сердечной деятельности используются:
- Блокаторы кальциевых каналов;
- β-адреноблокаторы;
- Сердечные гликозиды;
- Ингибиторы АПФ и другие препараты.
Общие сведения
Ревмокардит (ревматический кардит) не является самостоятельным заболеванием, а представляет собой ключевой компонент острой ревматической лихорадки (ОРЛ), определяющий тяжесть состояния пациента. Поражение сердца может проявляться как изолированно, так и в сочетании с другими симптомами ревматизма, такими как боли в суставах, высыпания, подкожные узелки и гиперкинезы. После первичной ревматической атаки ревмокардит развивается у 79-83% детей и 90-93% взрослых. При рецидиве ревматической лихорадки он возникает у 100% пациентов и является основной причиной приобретенных пороков сердца. Частота кардита одинакова для мужчин и женщин.
Ревматизм сердца – симптомы
Симптомы ревматической болезни сердца могут долгое время не проявляться. После инфекций, особенно вызванных β-гемолитическим стрептококком, наступает бессимптомный период, который длится от 1 до 6 недель. Затем могут появиться:
- легкое недомогание,
- боли в суставах (артралгия),
- иногда повышение температуры до субфебрильных значений (от 37 до 37,9 °C).
С течением времени симптомы усиливаются. Появляются жалобы на болезненность в области грудины и чувство сдавления в сердце, часто сопровождающиеся артралгиями в нескольких суставах (полиартрит).
При дальнейшем прогрессировании заболевания симптомы становятся более выраженными. Признаки кардита встречаются примерно в 90% случаев. Интенсивность и скорость их проявления определяют тяжесть заболевания и его прогноз.
Прогноз и профилактика
Прогноз при ревмокардите зависит от наличия порока сердца. У людей с ревматическим пороком повышен риск инфекционного эндокардита, поэтому им показана антибиотикопрофилактика при хирургических вмешательствах, включая стоматологические процедуры и операции на ЛОР-органах. Первичная профилактика включает своевременное лечение тонзиллита с использованием тех же антибиотиков, что и для ревмокардита. Для предотвращения рецидива ревмокардита применяется вторичная профилактика, которая заключается в ежемесячном внутримышечном введении антибиотиков пенициллинового ряда пролонгированного действия (бензатина бензилпенициллин). Продолжительность профилактики зависит от наличия порока сердца после ревмокардита.
Что такое ревматизм сердца – симптомы, лечение
Ревматизм сердца — это воспалительное заболевание, возникающее как осложнение стрептококковой инфекции. Основная особенность ревматизма — это преимущественно молодой возраст пациентов. Ревматическая болезнь сердца является одной из основных причин летального исхода.
Чаще всего заболевание регистрируется в холодное время года и характерно для жителей северных широт. Хотя ревматизм не относится к эпидемическим заболеваниям, стрептококковая инфекция может проявляться эпидемически. Поэтому ревматизм может возникать одновременно у групп людей, таких как школьники, воспитанники детских домов, пациенты больниц и члены больших семей.
Важно отметить, что у переболевших не формируется иммунитет к стрептококковой инфекции, что позволяет повторное инфицирование и развитие новых атак ревматизма.
Ревматизм сердца
Инфекционные заболевания опасны своими осложнениями. Даже простуда, ОРВИ или ангина без должного лечения могут привести к патологиям сердца, суставов и почек. Одним из таких опасных состояний является инфицирование бета-гемолитическим стрептококком группы А.
Осложнения
К осложнениям ревматизма сердца относятся:
- Приобретенные пороки сердца (стеноз или недостаточность клапанов);
- Сердечная недостаточность различной степени тяжести в зависимости от стадии ревматизма и индивидуальных особенностей;
- Легочная гипертензия;
- Дыхательная недостаточность.
Из-за нарушения гемодинамики при клапанных пороках могут возникать:
- Тромбообразование;
- Ишемические и некротические изменения в тканях вследствие тромбоэмболии сосудов;
- Инсульты и инфаркты;
- Тромбоэмболия легочной артерии (ТЭЛА).
Что такое ревматизм
Ревматизм — это группа полиэтиологических системных заболеваний, которые в основном поражают соединительную ткань. Статистика показывает, что определенные группы детей имеют предрасположенность к этим заболеваниям, однако они могут проявляться и у взрослых.
Основными механизмами развития являются аутоиммунные процессы и инфекционные заболевания, среди которых наиболее опасен b-гемолитический стрептококк группы А.
Наиболее уязвимыми являются суставы, кожа, сердце и сосуды.
Ревматические заболевания имеют воспалительно-деструктивный характер и проявляются процессами, характерными для воспалительной реакции. Они приводят к постепенному разрушению нормальных тканевых структур, хотя патофизиологические процессы могут долго протекать бессимптомно.
Патогенез
Наиболее важную патогенетическую роль играет М-протеин, обладающий высокой иммуногенностью, то есть способностью вызывать иммунный ответ. Этот белок входит в состав мембраны стрептококка и имеет схожую молекулярную структуру с мембранами кардиомиоцитов, что приводит к феномену молекулярной мимикрии. В результате возникает перекрестная аутоиммунная реакция, при которой Т-лимфоциты атакуют не только бактерии, но и собственные клетки сердца. В патогенезе также участвуют экзоферменты стрептококка, которые наносят прямой ущерб клеткам соединительной ткани (стрептолизин О, стрептолизин S, гиалуронидаза, стрептокиназа).
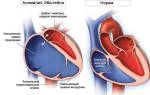
Патоморфологически ревмокардит проходит 4 стадии, каждая из которых длится 1-2 месяца: мукоидное набухание, фибриноидное набухание, образование ревматической гранулемы и склероз. В этих стадиях происходит разрушение основного вещества соединительной ткани, образуются очаги некроза и ревматические гранулемы. Исходом является склероз, то есть рубцевание. Наиболее негативное влияние эти процессы оказывают на сердечные клапаны, которые деформируются, что приводит к формированию сердечных пороков. Именно пороки сердца в результате ревматического воспаления представляют собой серьезную проблему.
Причины патологии
Пусковым агентом воспалительного процесса в соединительной ткани сердца является стрептококк группы А. Он проникает в верхние дыхательные пути и при ослабленном иммунитете вызывает острые респираторные заболевания.
Часто проблемы с сердцем возникают после перенесенной ангины, что заставляет врачей настаивать на тщательном лечении вирусных заболеваний и запрещать самолечение.
Несмотря на распространенность ОРЗ, ОРВИ и ангины, не у каждого пациента впоследствии диагностируют сердечный ревматизм.
Для того чтобы гемолитический стрептококк оказал негативное воздействие на организм, необходимы дополнительные условия:
- генетическая предрасположенность;
- антисанитарные условия;
- гиподинамия, снижающая иммунитет;
- вредные привычки;
- неправильное питание;
- травмы грудной клетки;
- аллергия на внешние раздражители.
Слабая иммунная система способствует размножению патогенной микрофлоры. Соединительная ткань сердца имеет антигенный состав, схожий со стрептококком. Поэтому иммунная система начинает вырабатывать аутоантитела, которые атакуют соединительную ткань сердца. В результате иммунная система борется не с «врагом», а повреждает главный «мотор» организма, что может привести к хронической сердечно-сосудистой болезни, особенно у детей.
Диагностика
Диагностика ревматизма сердца представляет собой сложную задачу. Это связано с неспецифичностью клинических проявлений и скрытым течением заболевания на ранних стадиях. Симптомы могут быть предвестниками различных патологий.
Поэтому диагностика хронической ревматической болезни сердца включает стандартные методы (пальпация, перкуссия, аускультация, сбор жалоб и анамнеза) и дополнительные исследования. Это необходимо для точной постановки диагноза, определения стадии и интенсивности патофизиологических процессов.
При обращении за медицинской помощью специалист сначала проведет беседу. Важно обратить внимание на перенесенные инфекционные заболевания, такие как ларингит, фарингит, бронхит и тонзиллит, как в недавнем прошлом, так и в детстве.
Также стоит упомянуть о наличии ревматической болезни сердца или схожих аутоиммунных заболеваний у родственников, так как эта патология имеет генетическую предрасположенность.
После сбора анамнеза важно обсудить жалобы:
- Боль за грудиной;
- Чувство сердцебиения;
- Изменения ритма сердцебиения.
Необходимо упомянуть даже неспецифические жалобы, такие как:
- Одышка (при физических нагрузках или в покое);
- Отеки (локальные или общие, на верхних и нижних конечностях);
- Общая слабость и чрезмерная утомляемость.
Диагностика ревматизма сердца
В медицине современные лабораторные и инструментальные методы диагностики помогают выявить ревматизм сердца. Какие изменения обнаруживают эти методы?
- Общий анализ крови (ОАК): увеличение скорости оседания эритроцитов (СОЭ) и лейкоцитов.
- Биохимический анализ крови (БАК): повышение показателей воспаления — серомукоида, глобулинов, С-реактивного белка (СРБ), фибрина.
- Серологическое исследование: увеличение титра антител к стрептолизину О и стрептокиназе.
- Электрокардиограмма (ЭКГ): снижение амплитуды зубцов, аритмии, уменьшение интервала S-T.
- Эхокардиография (ЭхоКГ): изменения клапанных створок при эндокардите, снижение сократительной функции или признаки недостаточности кровообращения при панкардите и миокардите.
- Рентгенография органов грудной клетки (ОГК): увеличение размеров сердечной тени.
Ревмокардит
Ревмокардит — это воспаление различных слоев сердца (эндокарда, миокарда, перикарда) и клапанов, вызванное острой ревматической лихорадкой. Основные симптомы включают повышение температуры, слабость, сердцебиение и недостаточность кровообращения. Для диагностики важны анамнестические данные, маркеры воспаления, увеличение титра антистрептококковых антител в крови, а также результаты электро- и эхокардиографии. Лечение проводится с помощью антибиотиков и противовоспалительных средств; при развитии сердечного порока может потребоваться кардиохирургическая операция.
Определение заболевания
Ревматизм — это заболевание, осложняющее инфекцию, вызванную бета-гемолитическим стрептококком группы А. Оно проявляется нарушениями в структуре и функционировании сердца и суставов. Болезнь развивается из-за чрезмерной активности иммунной системы в ответ на токсины стрептококка, что приводит к аутоиммунному ответу и токсическому поражению органов, в первую очередь суставов и сердца.
В девятнадцатом веке ученые Сокольский и Буйо независимо друг от друга установили, что при ревматизме, помимо суставных поражений, наблюдаются и сердечные нарушения. Взаимосвязь стрептококковой инфекции с поражениями сердца и суставов стала важным открытием в изучении ревматизма. Это подтвердило, что заболевание имеет системный, а не локальный характер, а главным механизмом поражения является аутоиммунный ответ организма. В настоящее время для описания этого заболевания используется термин «острая ревматическая лихорадка».
Ревматизм – что это такое
Игнорировать назначения врачей при ревматическом поражении сердца крайне опасно. Эта патология вызывает сбои не только в сердечно-сосудистой системе, но и в центральной нервной системе. Даже те пациенты, которые избегают смертельного исхода, сталкиваются с потерей трудоспособности и инвалидностью.
Ревмокардит проявляется чаще всего осенью и весной, так как заболевание склонно к рецидивам.
Лечение и последствия
Если результаты обследования подтверждают ревматизм, лечение необходимо начать немедленно, чтобы предотвратить осложнения. Оно должно проводиться под строгим контролем врача.
Возможные осложнения
При отсутствии лечения или проявлении недисциплинированности у пациента могут возникнуть первые признаки осложнений, такие как аритмия или тахикардия.
Если лечение продолжает быть бесконтрольным или неправильным, пациент начинает жаловаться на боли в области сердца, что может привести к недостаточности кровообращения. В результате могут развиться:
- стеноз;
- аортальная недостаточность;
- ишемия головного мозга;
- инфаркт почек;
- тромбоэмболия магистральных сосудов.
Профилактика и прогноз
Профилактические мероприятия при ревматизме сердца направлены на предотвращение инфекционных заболеваний.
Для этого важно регулярно поддерживать иммунитет:
- Прогулки на свежем воздухе;
- Умеренные физические нагрузки и закаливание;
- Сезонное применение витаминно-минеральных комплексов, иммуностимулирующих и иммуномодулирующих препаратов;
- Своевременное лечение инфекционных заболеваний;
К профилактическим мероприятиям также относятся регулярные обследования у лечащего врача и профилактическая антибактериальная терапия после хирургических вмешательств.
Этиология
Ревматизм сердца — полиэтиологическое заболевание, в развитии которого ключевую роль играют аутоиммунные процессы, вызванные бактериальными инфекциями, в частности b-гемолитическим стрептококком. Основные пути заражения включают воздушно-капельный, пищевой и контактный.
Этот возбудитель может вызывать:
- Ангину;
- Скарлатину;
- Инфекционное воспаление слизистой глотки;
- Тонзиллит;
- Рожу;
- Миозит;
- Менингит и другие заболевания.
Факторы риска также способствуют инфицированию организма. К ним относятся:
- Сезонное снижение иммунитета (например, при авитаминозе, переохлаждении);
- Патологическое снижение иммунитета (при ВИЧ-инфекции, общей интоксикации, кахексии);
- Длительное пребывание в помещении с больным человеком;
- Склонность к частым инфекционным заболеваниям.
Читайте также по теме
К этиологическим факторам ревматизма сердца относятся две основные причины:
- b-гемолитический стрептококк группы А. После заражения этим возбудителем, особенно его ревматогенными штаммами, через 2-5 недель может развиться острое ревматическое заболевание. Специфический антиген (М-белок) схож с антигенами тканей сердца, что приводит к иммунному ответу, направленному не только на уничтожение возбудителя, но и на повреждение сердца.
- Генетическая предрасположенность. Статистические данные показывают, что хроническая ревматическая болезнь сердца чаще встречается в отдельных семьях, что указывает на наличие этого фактора.
Поражение сердца при ревматизме
Ревматизм сердца может поражать все слои сердца, что называется панкардитом. Это тяжелое состояние, особенно при диффузном воспалении. Пациенты испытывают значительную одышку даже в покое, боли в сердце, нарушения ритма и сердечную недостаточность. В тяжелых случаях возникают отеки ног и асцит.
Если воспаление затрагивает только внутреннюю оболочку сердца, развивается ревматический эндокардит. В этом случае клинические симптомы могут отсутствовать или быть слабо выраженными: умеренные боли в области сердца и перебои в сердечной деятельности. Однако последствия эндокардита могут быть опасными, так как на поздних стадиях воспаление переходит в склероз, что может привести к пороку клапанов сердца.
При изменении мышечной кардиальной оболочки возникает миокардит, который может быть очаговым (поражение локальных участков миокарда) или диффузным (воспаление охватывает всю мышцу сердца). Диффузная форма протекает тяжелее, чем локальная, с симптомами, схожими с панкардитом. Очаговый миокардит может проявляться умеренными или слабыми сердечными болями и аритмией.
При осмотре пациента с ревматизмом сердца врач может заметить усиление сердцебиения, перебои в работе сердца, выслушать шум у верхушки сердца, а также наблюдать увеличение размеров сердца при перкуссии и рентгенологическом исследовании.
Классификация
Существует несколько классификаций ревматизма сердца, которые различаются по симптоматике и могут не проявляться клинически.
- Первичная острая ревматическая лихорадка (ОРЛ);
- Повторная ОРЛ;
- Хроническая ревматическая болезнь сердца.
Течение ревматизма сердца делится на две фазы:
- Острая;
- Подострая;
- Затяжная;
- Латентная;
- Рецидивирующая.
Также поражаются:
- Клапаны сердца;
- Сердечная мышца (миокард);
- Сосудистая стенка.
Ревматизм сердца – что это
Ревматизм сердца — это воспалительное и деструктивное состояние, поражающее сердечные клапаны. Он возникает как осложнение острой ревматической лихорадки (ОРЛ).
ОРЛ — это аутоиммунное осложнение, возникающее на фоне различных инфекций, таких как тонзиллит, бронхит и фарингит, вызванных b-гемолитическим стрептококком группы А.
Этот микроорганизм производит специфические антигены, которые являются чуждыми для организма. Это стимулирует защитные силы и активизирует иммунные процессы.
Хроническая ревматическая болезнь сердца (ХРБС) развивается как осложнение ОРЛ, при этом преимущественно поражаются фиброзно-мышечные структуры сердца — клапаны.
На ранних стадиях заболевания клинические проявления могут быть незначительными. Патология может долгое время не проявляться, а затем резко обостриться.
Профилактические мероприятия
Предупредить заболевание можно, следуя рекомендациям врачей:
- регулярно проветривать помещение, независимо от времени года;
- чаще гулять на свежем воздухе;
- правильно питаться;
- не пренебрегать закаливающими процедурами.
При инфицировании или воспалении необходимо сразу обратиться к врачу для быстрого устранения патологических процессов. Если у кого-то из родственников была такая патология, рекомендуется регулярно посещать кардиолога.
Ревматизм – коварное заболевание, которое важно предотвратить. Если профилактика не сработала, необходимо незамедлительное лечение под контролем врачей. Это поможет организму эффективно справиться с болезнью. Современные клиники имеют отличное диагностическое и лечебное оборудование, поэтому каждый пациент может рассчитывать на успешное лечение ревматизма.
Симптомы у детей
Ревмокардит у детей обычно возникает после инфекции верхних дыхательных путей, сопровождающейся повышением температуры. Также могут наблюдаться одышка и легкая боль в груди. Эти симптомы могут исчезнуть, но вскоре возвращаются. На втором этапе болезни развивается ревматическая лихорадка с такими признаками:
- незначительное повышение температуры
- одышка
- слабость
- головные и суставные боли
- повышенная потливость
Ревматическая лихорадка часто становится первым серьезным симптомом, указывающим на развитие ревмокардита. В течение трех лет после повторной лихорадки может произойти поражение сердечных стенок, что приведет к развитию порока клапана.
Характерные симптомы болезни у детей включают:
- давящую, жгучую или колющую боль в области сердца
- учащенное сердцебиение
- отеки стоп и нижних конечностей
В некоторых случаях поражение сердца может протекать бессимптомно. Со временем это может привести к развитию порока сердца у ребенка.
Острая фаза
Во время лечения необходим постельный режим. Медикаментозная терапия включает инъекции препаратов, содержащих пенициллин, в течение 2 недель. При индивидуальной непереносимости пенициллина назначается курс эритромицина.
По усмотрению врача могут быть назначены:
- ацетилсалициловая кислота или аналоги для снятия воспаления
- нестероидные противовоспалительные средства
- иммунодепрессанты
- гамма-глобулины
Терапия проводится только под контролем врача, желательно в стационаре.
Затяжная форма
При затяжной форме ревматизма пациенту назначают курсы лечения препаратами хинолинового ряда, такими как плаквенил и дилагил. Длительность терапии составляет 1-2 года.
При необходимости могут быть назначены:
- иммунодепрессанты с ежедневным контролем состава крови
- гамма-глобулины в сочетании с десенсибилизирующими препаратами
- мочегонные средства
- гликозиды
- витамины
Для лечения затяжной ревматической болезни сердца показаны физиотерапевтические процедуры, направленные на снятие воспаления и улучшение кровообращения. К ним относятся ванны с лечебными грязями, ультрафиолетовое облучение, массаж и электрофорез. После основного лечения в стационаре пациенту рекомендуется пройти курсы санитарно-курортного лечения и профилактические мероприятия. В течение года после перехода болезни в неактивную фазу назначается дополнительная терапия, включающая нестероидные противовоспалительные препараты, десенсибилизирующие и антибактериальные средства, а также витаминные комплексы.
Причина болезни
Ревматизмом сердца заболевают не все, кто перенес фарингиты или заболевания дыхательных путей стрептококковой этиологии. К риску развития этой патологии предрасположены:
- женщины;
- девочки старше 5 лет;
- лица с частыми инфекциями верхних дыхательных путей и хроническими воспалениями в носоглотке и горле;
- люди с наследственной предрасположенностью;
- носители определенных генов в системе HLA (в частности, маркера D8-17).
Развитие болезни невозможно без предварительного «поселения» в организме гемолитического стрептококка группы А. Этот возбудитель размножается в клетках и вырабатывает токсины — стрептолизин О, стрептолизин S, гиалуронидазу и М-протеин. На выработку токсинов иммунная система отвечает образованием антител для их нейтрализации. Антигены инфекционного агента схожи с клеточными рецепторами соединительной ткани, что приводит к взаимодействию антител не только с токсинами, но и с собственными тканями, в том числе клетками сердца.
Можно представить, что в организме происходит «война» не только против чуждых токсинов стрептококка, но и против собственных соединительнотканных и миокардиальных клеток. Формируются иммунные комплексы, которые оседают в сосудах, увеличивая их проницаемость для токсинов и усугубляя воспаление соединительной и сердечной ткани. Это воспаление изменяет структуру и функции органов, вызывая симптомы ревматизма сердца.