Частота сердечных сокращений отражает активность сердца и не всегда связана с артериальным давлением, хотя в некоторых случаях может зависеть от тех же факторов, что и гипертензия.
У здорового человека пульс варьируется от 60 до 80 ударов в минуту. Это динамическое значение изменяется каждую секунду, но остается в пределах нормы.
Показатели выше 80 ударов в минуту указывают на тахикардию, что свидетельствует о патологическом процессе. В отличие от брадикардии, тахикардия почти никогда не бывает физиологической. У пациентов старшего возраста она может проявляться, тогда как у детей пульс всегда остается высоким.
Повышенная частота сердечных сокращений может быть вызвана различными заболеваниями, связанными как с самим сердцем и сосудами, так и с эндокринной и выделительной системами.
Эта междисциплинарность требует комплексной диагностики различными специалистами: кардиологом, нефрологом, неврологом и эндокринологом. При печеночном происхождении заболевания также необходима консультация гепатолога или гастроэнтеролога.
Причины учащенного сердцебиения
Физиологической тахикардии не существует; она всегда имеет патологический характер. Разница заключается в том, насколько быстро и значительно повышается показатель, а также в длительности изменений в работе органа.
Факторы внезапного учащения
-
Интенсивная физическая нагрузка оказывает разрушительное воздействие на нетренированное тело. Активность нужно увеличивать постепенно, что известно как спортсменам, так и людям, близким к ним. Переутомление может привести к реанимации: частота сердечных сокращений не регулируется, и сердце не знает, как реагировать. При достижении 180 ударов в минуту падает давление, что на фоне тахикардии может вызвать кардиогенный шок. Предвестники этого состояния заметны сразу: головная боль, туманность зрения, головокружение, слабость и сильное сердцебиение требуют отдыха. Если тахикардия длится более 15 минут, необходимо вызывать скорую помощь.
-
Стрессовое состояние и психоэмоциональные потрясения вызывают вегетативный ответ на травмирующую ситуацию. Это сопровождается повышением артериального давления. Частота сердечных сокращений выше 100 ударов в минуту является основанием для вызова скорой помощи. Хотя интенсивность сердцебиения не влияет на давление, она увеличивает риск инсульта или инфаркта миокарда почти на 30%.
-
Ночные кошмары — это психическая реакция на стрессовые ситуации, сопровождающаяся вегетативными проявлениями, включая повышение частоты сердечных сокращений. Обычно состояние нормализуется в течение 5-10 минут. В противном случае требуется экстренная помощь.
Во всех описанных случаях присутствует триггерный фактор: физическая перегрузка или стресс. Если пульс составляет 100 ударов в минуту в состоянии покоя, это указывает на патологию, и помощь может оказать только кардиолог.
При нарастающих изменениях в сердечной деятельности следует вызывать неотложную помощь.
Регулярное или постоянное усиление ЧСС
-
Гипоталамический синдром. Связан с поражением ядер гипоталамуса или нарушением циркадных ритмов. Ошибочно его называют вегето-сосудистой дистонией, которая не является официальным диагнозом. Это не нозологическая единица, а свидетельство врачебной некомпетентности. Проблему можно заподозрить по системным нарушениям: головной боли, вертиго, изменению веса, обморокам и учащению сердечного ритма в зависимости от внешних факторов, таких как погода и влажность. Полное излечение невозможно; требуется коррекция состояния под контролем кардиолога и эндокринолога.
-
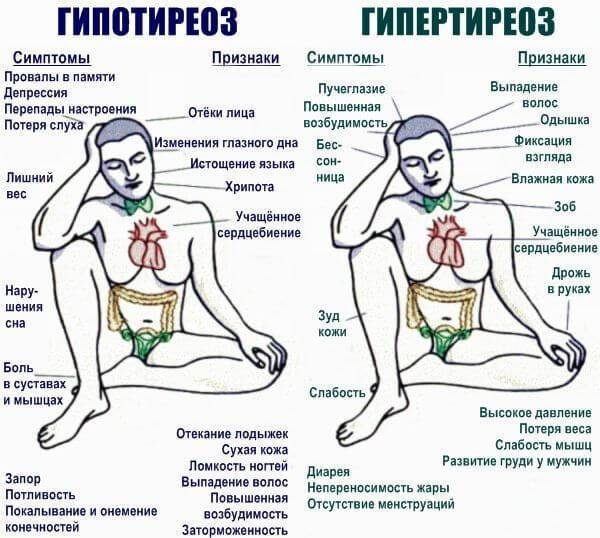
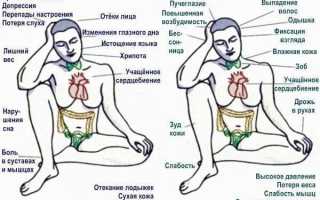
Гипертиреоз. Это избыток гормонов щитовидной железы в крови, который может возникнуть из-за неправильного питания или опухолей. Необходим анализ на Т3, Т4 и ТТГ. Симптомы включают частое сердцебиение, боль в шее, утолщение в области горла (зоб), выпучивание глаз, повышение температуры, усталость, сонливость и головные боли. Лечение проводится под контролем эндокринолога.
-
Патологии поджелудочной железы (инсулинозависимый сахарный диабет) и надпочечников с избыточной выработкой кортизола, адреналина и норадреналина. Второе состояние часто проявляется как болезнь Иценко-Кушинга, вызванная опухолями надпочечников (феохромоцитомы, рак) или гипофиза (аденомы). Симптомы: внезапное ожирение, «лунообразное» лицо, головные боли, слабость, дискомфорт в конечностях, изменение тембра голоса, постоянное высокое артериальное давление и пульс 102-106 уд./мин в спокойном состоянии.
-
Стеноз митрального клапана и склероз сердца.
-
Воспаление перикарда и миокарда. Обычно вторично, вызвано инфекцией. Сопровождается ноющими болями за грудиной и постоянной тахикардией. Пульс 102-105 ударов в минуту наблюдается в любое время суток. Возможна внезапная остановка сердца. Если тахикардия длится более 15 минут, особенно часа, необходимо вызвать скорую помощь.
-
Врожденные и приобретенные пороки сердца. Часто бессимптомны и выявляются при электрокардиографии и ультразвуковом исследовании.
-
Анемия. Недостаток гемоглобина из-за дефицита железа, витамина B12 или хронических кровотечений. Симптомы: ломкость волос, сухость кожи, слабость, сонливость, изменения в обонянии и вкусе (например, желание есть мел). Проблему можно выявить с помощью общего анализа крови. Рекомендуется проходить обследование раз в полгода в рамках диспансеризации.
-
Андропауза и менопауза. Климакс связан с дефицитом половых гормонов. У мужчин проявляется эректильной дисфункцией, сонливостью и слабостью. У женщин — дистимией, дисфорией, колебаниями артериального давления, плаксивостью и психическими нарушениями.
Также на состояние здоровья влияют некоторые медикаменты: нестероидные противовоспалительные средства, бета-блокаторы, адреноблокаторы и антигипертензивные препараты.
Что делать при пульсе 100 ударов в минуту в домашних условиях?
Меры первой помощи при тахикардии:
- Лягте и успокойтесь. Избегайте лишних движений, чтобы не усугубить учащение сердцебиения.
- Примите растительное успокоительное на основе валерианы или пустырника в форме таблеток. Спиртовые настойки могут усилить тахикардию.
- Выпейте препарат с фенобарбиталом, например, Корвалол, Валокордин или Валидол.
- При необходимости можно принять 1 таблетку бета-блокатора Анаприлина. Это временная мера до обращения к врачу. Не рекомендуется систематическое использование таких средств.
Для снижения частоты сердечных сокращений попробуйте ритмичное дыхание: на счет «один» сделайте глубокий вдох, затем медленно выдохните через нос, задержав дыхание на момент полного освобождения легких. Повторяйте в течение 5 минут до нормализации состояния.
Внимание:
Если ни один из методов не помог, а тахикардия продолжается или усиливается, необходимо вызвать скорую помощь. Существует риск резкой остановки сердца и летального исхода. Вывести пациента из состояния клинической смерти гораздо сложнее.
Симптомы, требующие визита к врачу
Не стесняйтесь обращаться к врачу по любому волнующему вопросу. Это их работа, и сомнения относительно здоровья — веская причина для визита.
Обратите внимание на следующие симптомы:
- Ощущение биения сердца, даже при нормальном ритме. В норме человек не должен чувствовать изменения частоты сердечных сокращений.
- Головная боль без видимых причин, особенно в затылочной и теменной областях.
- Головокружение, вплоть до потери ориентации в пространстве.
- Тошнота и рвота.
- Ухудшение самочувствия: слабость, сонливость, быстрая пробуждаемость из-за дискомфорта.
- Регулярные боли в груди.
- Аритмии на фоне тахикардии (трепыхание).
Особое внимание требуют резкая давящая боль в области сердца, интенсивная одышка, проблемы с речью, параличи и парезы.
Эти симптомы могут указывать на неотложные состояния. В таких случаях необходимо вызывать скорую помощь без промедления. Для быстрого прибытия бригады сообщите о предполагаемом состоянии — это поможет.
Диагностика
Исследование проводит в первую очередь кардиолог, а при необходимости — другие специалисты.
Примерный перечень исследований включает:
- Оценка жалоб: их характер и длительность помогают определить вероятную патологию.
- Сбор анамнеза: учитываются образ жизни, вредные привычки, семейная история, применение лекарств и соматические заболевания.
- Измерение артериального давления.
- Выслушивание тонов сердца.
- Электрокардиография: основная методика, предоставляющая информацию о функциональном состоянии и типе тахикардии.
- Эхокардиография: визуальное исследование структур сердца.
- Анализы крови (общий, биохимический, на гормоны щитовидной железы, коры надпочечников, гипофиза и половые гормоны) и мочи (клинический, по Зимницкому при необходимости).
- Возможны нагрузочные тесты для динамического наблюдения за началом тахикардии, но с осторожностью.
Исследуется степень дисфункции и характер нарушений. Выделяют три вида повышения частоты сердечных сокращений (ЧСС):
- Синусовое.
- Наджелудочковое.
- Желудочковое.
Также возможна классификация по другим критериям. Особый интерес представляет пароксизмальная тахикардия, так как терапия этого состояния отличается.
Медикаментозное лечение
Синусовая тахикардия лечится комплексно. Препараты, применяемые при пульсе 100 и более:
- Седативные средства. Успокаивают центральную нервную систему и снижают частоту сердечных сокращений (ЧСС). К ним относятся диазепам, пустырник, валериана и фенобарбитал.
- Блокаторы кальциевых каналов. Эти препараты предотвращают проникновение ионов кальция в сосуды, что помогает избежать резкого повышения ЧСС. Примеры: дилтиазем, верапамил.
- Средства на основе магния (например, Магнелис, Магне B6). Они способствуют нормализации сердечной деятельности.
- Бета-блокаторы: карведилол, анаприлин. Используются для снятия раздражения третьей рефлекторной зоны сердца и могут применяться как экстренная помощь.
Для наджелудочковой тахикардии:
- Дополнительно назначаются сердечные гликозиды, основной из которых — коргликон.
- Антиаритмические препараты: хинидин, аймалин.
- Также могут использоваться ранее упомянутые средства.
Желудочковая аритмия требует более серьезного подхода, так как это наиболее опасный и потенциально летальный вид. Применяются те же группы препаратов, но строго в комплексе.
Другие методы терапевтического воздействия
Народные фитопрепараты могут быть полезны, но только как дополнение к основной терапии:
- Отвар боярышника: 250 граммов плодов на 500 мл воды, залить кипятком, принимать по 2 столовые ложки 2 раза в день.
- Лимон с медом (без корицы): по 2 столовые ложки 3 раза в день до еды.
- Чай с ромашкой, валерианой, тмином и зверобоем: 100 граммов смеси на 300 мл воды. Принимать по 250 мл (2 стакана) в день в течение 3 недель.
- Мята, ромашка, зверобой: готовится аналогично, способ приема тот же.
В некоторых случаях необходима хирургическая терапия: при врожденных и приобретенных пороках, резистентной тахикардии, отсутствии эффекта от медикаментов, разрушении предсердий из-за эндокардита или перикардита.
Может потребоваться протезирование, устранение анатомического дефекта или установка водителя ритма. Эти решения принимает врач, однако подобными вопросами занимаются кардиохирурги.
Возможные осложнения
Среди возможных последствий нелеченой тахикардии:
- Тромбоэмболия из-за разрушения тромбоцитов, что может привести к отсроченной смерти.
- Внезапная остановка сердца, которая не поддается контролю и не предшествует предупреждающим симптомам.
- Инфаркт.
- Дисфункция органа из-за длительной перегрузки.
- Кардиогенный шок, возникающий при физическом напряжении на фоне повышенной частоты сердечных сокращений.
- Обмороки без видимых причин, что может привести к травмам.
Профилактические мероприятия
Для предотвращения тахикардии следует предпринять следующие меры:
- Нормализовать физическую активность: избегать переутомления и малоподвижного образа жизни. Рекомендуется проводить 2 часа в день на прогулках на свежем воздухе. Также полезна лечебная физкультура.
- Исключить кофеиносодержащие напитки.
- Корректировать рацион, добавляя витамины. Ужинать следует не менее чем за 2 часа до сна.
Сердцебиение 100 ударов в минуту в спокойном состоянии может быть связано с патологиями сердца, эндокринной, реже выделительной или нервной систем. Это состояние требует первоочередной коррекции для предотвращения серьезных осложнений.
Терапия должна быть комплексной: включать медикаменты (или операцию), нормализацию образа жизни и использование безопасных фитопрепаратов. Однако самолечение недопустимо. Ведение пациентов осуществляется кардиологом.
Симптомы пульса 100
Пульс 100 ударов в минуту сопровождается ярко выраженной симптоматикой. Основные признаки:
Причины проблемы
Причины учащенного сердцебиения могут быть связаны как с заболеваниями, так и с временными факторами:
| Болезни, вызывающие повышенный пульс | Временные факторы, вызывающие повышенный пульс |
|---|---|
| Вегето-сосудистая дистония | Снижение уровня гемоглобина |
| Аритмия | Побочные эффекты медикаментов |
| Эндокардит | Гиперфункция щитовидной железы |
| Миокардит | Сильная физическая нагрузка и общее напряжение организма |
| Миокардиодистрофия | Психоз, нервозность, затяжной стресс |
| Кардиосклероз | Общая интоксикация, например, при алкогольном отравлении |
| Опухоли и пороки сердца | Климакс |
| Заболевания эндокринной системы | |
| Повышенное и пониженное давление |
Порядок проведения диагностики
Если пульс часто достигает 100 ударов в минуту, необходимо пройти комплексное обследование у кардиолога и аритмолога:
- осмотр у врача-специалиста;
- анализ крови, включая гормоны щитовидной железы;
- ЭКГ и его мониторинг в течение 24 часов;
- УЗИ сердечной мышцы;
- электрофизиологическое исследование (ЭФИ).
Первая помощь при пульсе 100
Первая помощь при пульсе 100 ударов в минуту:
Для облегчения симптомов нормализуйте дыхание: 5 секунд вдох, 5 секунд выдох. Рекомендуется умыться и выпить 200 мл холодной воды.
Методы лечения
Медикаментозное лечение учащенного пульса
В зависимости от степени заболевания, частоты симптомов и физиологических особенностей организма врачи назначают лечебную терапию, включающую прием медикаментов.
Лекарства, помогающие при пульсе 100, можно разделить на три основные категории. В таблице ниже представлены наиболее эффективные препараты каждой группы и их лечебное действие на организм. Все эти лекарства доступны в аптеке без рецепта.
| Группа препаратов | Название лекарств | Эффект |
|---|---|---|
| Натуральные | «Валериана», «Настойка боярышника», «Персен», «Пустырник», «Настойка пиона» | Расширение сосудов сердца, замедление сердцебиения, нормализация давления, успокаивающее и усыпляющее действие, снижение утомляемости и раздражительности, седативный и легкий спазмолитический эффект |
| Антиаритмические блокаторы | «Атропин», «Карбахолин», «Изадрин», «Аспаркам», «Панангин», «Аймалин», «Этацизин», «Тацизин», «Пропафенон», «Флекаинид» | Препятствие усвоению адреналина организмом |
| Синтетические успокоительные | «Реланиум», «Диазепам», «Фенобарбитал» | Уменьшение проявлений нервного расстройства или перевозбуждения |
Лечение болезни методами нетрадиционной медицины
Проблема тахикардии известна давно, и народная медицина предлагает свои рецепты для ее лечения. В отличие от синтетических медикаментов, настои, отвары и травяные сборы, а также чаи, могут приносить пользу без вреда и побочных эффектов.
Рецепт из боярышника
Боярышник благоприятно влияет на работу сердца. Приготовить настойку для снижения пульса с 100 до 60–80 ударов в минуту просто:
Принимайте настойку три раза в день по 100 мл перед едой. К основному ингредиенту можно добавить 2 ч. л. хвоща и 3 ч. л. спорыша. Рецепт приготовления остается тем же.
Лекарства на основе меда
Этот пчелиный продукт богат белками и витаминами, которые помогают нормализовать работу сердечной мышцы. Рецепт лекарства на основе меда:
Принимайте снадобье по 2 ст. л. один раз в день до завершения курса.
«Успокоительные сборы трав и чаи из них»
Для укрепления иммунной и нервной систем рекомендуется пить травяные чаи и отвары.
| Рецепт 1 | Рецепт 2 |
|---|---|
| Смешайте цветки ромашки, валериану, плоды тмина и фенхеля в равных пропорциях. Залейте 1 ст.л. смеси 300 мл кипятка. Настойте в течение часа, затем процедите через марлю. Выпивайте весь отвар (300 мл) залпом ежедневно в течение 14–21 дня. | Измельчите перечную мяту, вахту и лекарственный дягиль. Смешайте в равных пропорциях. 1 ст.л. смеси проварите в 250 мл кипящей воды в течение 3 минут. Настойте отвар не менее 3 часов. Пейте травяной чай по 100 мл дважды в день в течение 14 дней. |
Профилактические меры
Чтобы избежать учащения сердцебиения до 100 ударов в минуту, следуйте простым правилам:
Источник: okardio.com
Немного о регуляции частоты пульса
Частота пульсовых волн в минуту определяется числом сокращений миокарда, которое варьируется в зависимости от потребностей организма. Один из ключевых показателей эффективности сердечных сокращений — минутный объем, то есть количество крови, перекачиваемое сердцем за минуту. Этот объем зависит от ударного объема (количества крови, выбрасываемого сердцем за одно сокращение) и частоты сердечных сокращений. При состояниях, сопровождающихся уменьшением ударного объема или увеличением минутного, возникает учащенный пульс — 100 ударов и более в минуту.
Сердце также подвержено влиянию различных гормонов. Основные из них:
- тироксин — гормон щитовидной железы, стимулирующий сердцебиение;
- адреналин — гормон коры надпочечников, учащающий пульс.
Пульс учащается и при недостатке кислорода в крови. В этом случае сердце начинает биться чаще, чтобы увеличить минутный объем крови и восполнить дефицит кислорода в тканях.
Частота пульса также зависит от состояния вегетативной нервной системы, которая регулирует деятельность внутренних органов, включая сердце. Активация симпатической нервной системы, связанная с реакцией страха или защиты, приводит к учащению пульса.
Любые внешние воздействия на механизмы регуляции частоты пульса или внутренние заболевания, нарушающие их работу, могут вызывать пульс выше 100 ударов в минуту в состоянии покоя.
Что делать, если пульс 100 в минуту
Причины учащения пульса могут быть физиологическими, функциональными или симптомами заболеваний. Обычно это связано со стрессом, тревожностью, потреблением кофеина, курением и алкоголем. Учащение пульса также наблюдается у беременных женщин.
Если давление упало, а пульс увеличился до 100–104 ударов в минуту и выше, следует прекратить физическую активность, сесть и выпить горячий сладкий чай, но не крепкий. Это поможет повысить давление и замедлить пульс.
При пульсе 100 при нормальном давлении можно принять успокаивающее средство, например, валериану, настойку пустырника, корвалол или Новопассит.
Пульс выше 100 в покое обычно указывает на проблемы в организме. Необходимо вызвать врача, если учащение пульса сопровождается такими симптомами:
- головокружение;
- слабость;
- обморок;
- потеря сознания;
- затрудненное дыхание;
- чрезмерное потоотделение;
- боль, давление или стеснение в груди;
- боль в руках, шее, груди, челюсти или верхней части спины.
Эти симптомы могут указывать на серьезные заболевания.
Если учащение пульса более 100–102 ударов в минуту в состоянии покоя фиксируется постоянно, необходимо обратиться к терапевту. Врач проведет осмотр, уточнит историю болезни и назначит исследования для выявления причины. Если причина будет установлена, правильное лечение поможет нормализовать пульс.
Если причина учащенного пульса не найдена, можно изменить образ жизни и научиться управлять стрессом. Важно обеспечить полноценный отдых, спать не менее 7 часов в сутки, отказаться от курения и чрезмерного употребления кофе и крепкого чая, а также регулярно заниматься физическими упражнениями, например, ходить в умеренном темпе по 30 минут 5 дней в неделю.
Причины
Частый пульс, превышающий 100 ударов в минуту, может быть вызван заболеваниями сердца, но иногда причина остается неизвестной. Не сердечные факторы, способствующие учащению пульса, включают:
- сильные эмоции: тревога, страх, стресс, часто возникающие при панических атаках;
- интенсивная физическая нагрузка;
- употребление кофеина, алкоголя, курение и использование наркотиков (кокаин, амфетамины);
- различные патологические состояния, такие как гипертиреоз, низкий уровень сахара в крови, анемия, низкое артериальное давление, лихорадка и обезвоживание;
- гормональные изменения, например, в начале менструации, при беременности или перед менопаузой; у беременных пульс выше 100–104 может указывать на анемию;
- некоторые лекарства, включая средства для похудения, сосудосуживающие спреи, сальбутамол, антиаритмические препараты, тиреоидные гормоны, антигистамины, антибиотики и антидепрессанты;
- пищевые добавки и растительные средства;
- изменения уровня солей в крови, особенно при заболеваниях почек;
- низкое содержание кислорода в крови при дыхательной недостаточности или в горах;
- острая кровопотеря.
У некоторых людей пульс 100–102 удара в минуту при нормальном давлении может возникать после обильного приема пищи, богатой углеводами и жирами. Избыточное потребление глутамата, нитратов или соли также может быть причиной. Если учащение пульса происходит после еды, полезно вести пищевой дневник, чтобы выявить продукты, вызывающие эту реакцию, и ограничить их употребление.
Пульс 100 ударов в минуту в состоянии покоя может свидетельствовать о нарушениях нервной регуляции сердца, таких как синдром вегетативной дисфункции (ВСД, НЦД). Это состояние чаще наблюдается у женщин 20–30 лет и проявляется сердцебиением, утомляемостью и непереносимостью физической нагрузки. Также могут возникать другие симптомы: снижение артериального давления при вставании, головокружение, потливость, колющие боли в области сердца и одышка.
Пульс 100 ударов в минуту в состоянии покоя может наблюдаться при следующих сердечных заболеваниях:
- ишемическая болезнь сердца, включая стенокардию и постинфарктный кардиосклероз;
- сердечная недостаточность;
- клапанные пороки;
- миокардит и миокардиодистрофия;
- гипертоническая болезнь (не всегда).
Симптомы и осложнения
При учащении пульса человек может испытывать следующие симптомы:
- частое сердцебиение;
- пульсацию в висках, кончиках пальцев и области шеи;
- головокружение;
- слабость.
Также могут возникнуть ощущения перебоев в работе сердца и пропусков ударов. Это может указывать на новые нарушения ритма, такие как экстрасистолия или блокады.
Если пульс составляет около 100 ударов в минуту и не связан с заболеваниями сердца, риск осложнений минимален. Однако, если учащенное сердцебиение является симптомом кардиальной патологии, возможны следующие осложнения:
- Обморок. При частом сердцебиении артериальное давление обычно снижается, что нарушает кровоснабжение мозга. Это чаще всего происходит при клапанных или врожденных пороках сердца.
- Остановка сердца. В редких случаях учащение пульса может предвещать развитие тяжелой аритмии, что приведет к прекращению сердечной деятельности.
- Инсульт. Это осложнение возможно, если пульс 100 ударов в минуту нерегулярный, например, при тахисистолической форме мерцательной аритмии. В этом случае предсердия работают неритмично, и в них может образовываться сгусток крови. При его отрыве формируется эмбол, который может закупорить мозговую артерию.
- Сердечная недостаточность. Длительное учащение пульса может привести к ослаблению сократимости миокарда.
Что может сделать врач
При регулярном учащении пульса следует обратиться к врачу — терапевту или кардиологу. Специалист проведет осмотр, выяснит факторы, провоцирующие сердцебиение, а также проанализирует принимаемые лекарства, питание и образ жизни пациента. Часто причину учащения пульса можно определить с помощью анализа крови. Если обнаружится снижение гемоглобина или эритроцитов, это может указывать на анемию, и в дальнейшем обследовании выяснят ее тип и причину, после чего назначат лечение.
Полезную диагностическую информацию могут предоставить следующие четыре исследования:
-
ЭКГ в покое и нагрузочное ЭКГ-тестирование (велоэргометрия, тредмил-тест). Эти методы фиксируют электрические сигналы сердца и помогают выявить нарушения ритма. Пульс 100 в минуту может свидетельствовать о синусовой тахикардии — наиболее распространенной и наименее опасной форме аритмии. Более серьезные нарушения, такие как пароксизмальные тахикардии, сопровождаются пульсом не менее 140 в минуту.
-
Суточное мониторирование ЭКГ. На грудь пациента крепятся одноразовые электроды, соединенные с небольшим регистратором. Исследование проводится в обычных условиях жизни, что позволяет точно установить частоту сердечных сокращений и выявить отклонения от нормы, а в некоторых случаях — причины учащения пульса.
-
Рентгенография органов грудной клетки. Это исследование помогает выявить изменения, связанные с сердечными проблемами, например, наличие жидкости в плевральной полости, что может указывать на сердечную недостаточность. Также можно обнаружить заболевания легких, такие как туберкулез или пневмония, которые могут вызывать учащение пульса.
-
Эхокардиография. Ультразвуковое исследование сердца предоставляет подробную информацию о его строении и сократимости, что часто позволяет установить точный кардиологический диагноз.
Источник: PulsNorma.ru