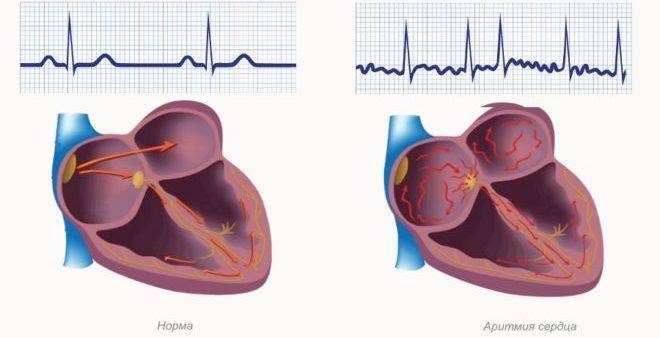
Аритмия сердца — это нарушение ритма сердечных сокращений, вызванное неправильной работой электрических импульсов, что влияет на частоту сердцебиения. В результате сердце может биться медленно или очень быстро.
Многие пациенты задаются вопросом, чем опасна аритмия. Чаще всего она не представляет серьезной угрозы и возникает из-за простых причин, таких как переедание или неудобная одежда.
Пациенты описывают аритмию как ощущение, что одно из сокращений выпадает из цикла, что воспринимается как перебой в работе сердца. В некоторых случаях аритмия может значительно ухудшить качество жизни и привести к серьезным нарушениям в работе сердечно-сосудистой, нервной и эндокринной систем.
Виды
Выделяют четыре вида аритмии:
- синусовая аритмия;
- мерцательная аритмия;
- сердечная блокада;
- экстрасистолия.
Каждый вид имеет свои специфические признаки и уровень тяжести. Определив тип аритмии, можно оценить ее опасность и влияние на здоровье, а затем назначить лечение для восстановления сил организма.
Начнем с мерцательной аритмии. Она проявляется беспорядочными сокращениями, нарушающими сердечный ритм. Это может привести к инфаркту или инсульту. Мерцательная аритмия представляет серьезную угрозу для здоровья и вызывает дискомфорт, заставляя пациента беспокоиться о своем состоянии.
Синусовая аритмия считается одной из самых опасных, хотя в некоторых случаях может быть безопасной при соблюдении здорового образа жизни. Эта патология указывает на нарушения кровообращения. Любое отклонение от предписанного врачом режима может ухудшить состояние пациента и увеличить риск летального исхода. При любом виде аритмии пациенты могут испытывать:
- общую слабость;
- мигрень;
- тошноту;
- рвоту;
- боли в грудной клетке.
Сердечная блокада может привести к серьезным последствиям, таким как мозговая ишемия.
Экстрасистолия, последняя в списке, может стать предпосылкой для тахикардии и сердечной дисфункции. При ней частота сердечных сокращений превышает 200 ударов в минуту, что создает большую нагрузку на сердце и увеличивает риск серьезных заболеваний.
Опасна ли синусовая аритмия?
Аритмия — это известное медицинское состояние с четкой классификацией и обширной практической базой данных. Существует множество методов лечения, но ни один из них не гарантирует 100% выздоровления пациента.
Нарушения сердечного ритма могут возникать как реакция организма на адаптацию, но они также влияют на гемодинамику, что может привести к серьезным последствиям. Насколько опасна аритмия сердца?
Организм может испытывать сильное кислородное голодание в один момент и чувствовать себя хорошо в другой. Это и есть опасность синусовой аритмии. Такие колебания негативно сказываются на состоянии головного мозга, нервной системы и легких. При серьезных приступах возможны отек легких, резкое падение давления или сильная мигрень.
Врачи часто наблюдают случаи, когда пациенты с аритмией теряют сознание. Это может иметь серьезные последствия, особенно если человек находится за рулем автомобиля.
Причины
Чаще всего аритмия возникает на фоне различных расстройств нервной системы, таких как:
- нервные срывы;
- тяжелая работа;
- стрессы;
- эмоциональные перегрузки;
- депрессии;
- болезни позвоночника;
- заболевания желудка и легких;
- нарушения эндокринной системы;
- опухоли и травмы головы.
Причиной аритмии также могут быть проблемы с самим сердцем, например, аритмия может развиться вследствие инфаркта или дистрофии. Важную роль в ее развитии играет баланс электролитов в крови, таких как магний, калий, кальций и натрий.
Алкоголь, никотин, углекислый газ, токсические вещества и хронические инфекции негативно влияют на сердечную мышцу. Они могут вызывать спазмы сосудов, что приводит к кислородному голоданию мозга и миокарда, а также нарушает транспортировку нервных импульсов. Кроме того, встречаются случаи врожденных пороков сердца, сопровождающиеся различными видами аритмии.
Аритмия может проявляться даже у здоровых людей, временно возникая и быстро проходя. Обычно это связано с простудными заболеваниями, переутомлением или употреблением алкоголя. В таких случаях болезнь проходит незаметно и не вызывает неприятных ощущений.
Некоторые виды аритмии могут не замечаться пациентом и выявляются только при плановых медосмотрах. Однако чаще всего человек ощущает наличие патологии, которая приносит массу неудобств.
В 70% случаев пациентам требуется медицинская помощь и лечение. Без должного лечения аритмия может привести к серьезным последствиям, включая инвалидность и летальный исход.
Клиническая картина аритмии зависит больше от характера болезни, чем от ее причин. Поэтому своевременное выявление и лечение являются ключом к восстановлению здоровья и нормализации сердечного ритма.
Симптомы и клиническая картина
Сердечная аритмия изначально развивается скрыто, не проявляя себя. Симптомы брадикардии и тахикардии имеют некоторые отличия. На более поздних стадиях появляются признаки, указывающие на гипертонию, ишемию сердца, опухоли мозга или заболевания щитовидной железы.
Основные признаки аритмии:
- общая слабость;
- темнота в глазах;
- одышка;
- быстрая утомляемость;
- головокружение;
- ощущение близкой потери сознания.
Если человек замечает подобные симптомы и теряет сознание на 5–10 минут, брадикардию можно исключить из списка заболеваний, так как такие состояния ей не свойственны. Симптомы тахикардии несколько отличаются и в начале могут напоминать общее недомогание.
Тахикардия и брадикардия проявляются по-разному, поэтому их следует рассматривать отдельно. При тахикардии потеря сознания длится менее минуты, что считается кратковременной потерей сознания. Мерцательная аритмия и другие виды тахикардии могут проявляться более серьезно, требуя срочной госпитализации для спасения жизни.
В некоторых случаях аритмия может сопровождаться признаками хронической или острой сердечной недостаточности: резкое падение давления, нарушение дыхания и отеки легких. В других случаях пациент может резко потерять сознание и оказаться на грани клинической смерти. Болезнь проявляется разнообразными признаками, что и делает ее особенно опасной.
Диагностика
На сегодняшний день разработано множество методов для диагностики аритмии. Обязательным этапом является запись электрокардиограммы. Иногда врачи специально провоцируют аритмию, чтобы записать её и точно определить источник заболевания.
Диагностика болезни делится на два этапа: активный и пассивный. К пассивным методам относятся:
- Электрокардиография. К грудной клетке, рукам и ногам пациента подключают электроды. Изучается длительность фаз сердечных сокращений и фиксируются промежутки.
- Суточный мониторинг ЭКГ (метод Холтера). Пациент в течение суток носит портативный регистратор, который позволяет врачам получить необходимую информацию.
- Эхокардиография. Диагностика проводится с помощью ультразвукового датчика. Врач изучает изображение сердечных камер, движение клапанов и стенок, уточняет их размеры.
В некоторых случаях таких исследований недостаточно, и врачам приходится инициировать сердечную аритмию искусственным способом. Это должно быть безопасно для пациента. Для этого разработаны несколько стандартных тестов:
- электрофизиологическое исследование;
- физическая нагрузка;
- наклонный стол;
- картирование.
Противопоказания и профилактика
Человеку с диагнозом аритмия следует снизить уровень физических нагрузок. При физической активности частота сердечных сокращений увеличивается, что может привести к сердечной недостаточности.
Важно: самолечение при аритмии может иметь серьезные последствия, поэтому заниматься им строго запрещено!
Необходимо избегать самостоятельной покупки и приема лекарств без консультации со специалистом.
В качестве профилактики рекомендуется регулярно проходить медицинские обследования, включая электрокардиографию. Это позволит врачам своевременно выявить заболевание на ранней стадии, что значительно повысит шансы на полное выздоровление.
Источник: serdechka.ru
Происхождение аритмии, последствия и рекомендации по ее лечению
При нормальном функционировании сердце сокращается ритмично и мощно, и мы не замечаем его работы. Однако изменения в его деятельности становятся заметными. Одним из таких изменений является аритмия.
Аритмия — это состояние, при котором сердечная мышца теряет ритмичность, сокращаясь и расслабляясь нерегулярно, быстрее или медленнее нормы. При мерцательной аритмии возможны беспорядочные сокращения от менее 50 до более 400 ударов в минуту.
Часто человек не ощущает себя больным, и нарушение сердечного ритма выявляется только на электрокардиограмме (ЭКГ).
Происхождение аритмии
Аритмия делится на три типа: врожденная, приобретенная и идиопатическая. Врожденная аритмия проявляется с момента рождения, а идиопатическая имеет неясное происхождение. Приобретенная аритмия, чаще всего мерцательная, может развиваться в течение жизни из-за заболеваний, таких как ишемическая болезнь сердца, гипертония и сахарный диабет. Другие болезни не вызывают мерцательную аритмию. Однако даже перечисленные заболевания не всегда приводят к аритмии, хотя и увеличивают риск ее возникновения.
Последствия аритмии
При аритмии сердце продолжает перекачивать кровь, как и в здоровом состоянии. Однако аритмия опасна своими последствиями.
Последствия аритмии (осложнения):
Тромбоэмболия возникает из-за аритмии, поскольку при учащенном ритме сердце не просто перекачивает кровь, а «взбивает» её в предсердиях. Это может привести к образованию тромбов, которые могут отрываться и закупоривать сосуды. Оторвавшийся тромб может вызвать стенокардию, инфаркт или летальный исход, а также инсульт.
Сердечная недостаточность развивается из-за аритмии и проявляется в недостаточном сокращении сердечной мышцы, что нарушает функции перекачивания крови. В результате органы страдают от нехватки питания и кислорода, что может привести к серьезным заболеваниям.
Таким образом, аритмия, несмотря на свою кажущуюся безобидность, является серьезным заболеванием. После постановки диагноза «аритмия», обычно по результатам электрокардиограммы (ЭКГ), пациент попадает под наблюдение кардиолога.
Рекомендации при диагнозе «аритмия»
- Необходимо постоянное наблюдение у кардиолога на протяжении всего заболевания.
- Важно строго соблюдать режим приема всех прописанных лекарств, даже если болезнь отступает. Лечение нельзя прекращать, пока существует риск осложнений аритмии. Решение о прекращении лечения должен принимать врач-кардиолог.
- При аритмии следует уменьшить физические нагрузки. Физическая активность увеличивает нагрузку на сердце, что может привести к учащению сердечных сокращений и развитию сердечной недостаточности, проявляющейся одышкой, снижением выносливости, усталостью и отечностью. Нагрузки должны быть щадящими.
- Не занимайтесь самолечением и не принимайте биологически активные добавки (БАДы) и лекарственные травы без одобрения лечащего врача-кардиолога.
- Поскольку аритмия часто не ощущается, необходимо периодически проходить обследование у кардиолога, включая снятие электрокардиограммы (ЭКГ), проверку уровня холестерина и сахара в крови. Особенно важно делать это после 40 лет. Чем раньше будет поставлен диагноз «аритмия», тем выше шансы на успешное лечение и ниже риск осложнений.
Аритмия опасна своими последствиями, но хорошо поддается лечению. Главное — начать его как можно раньше. Снятие электрокардиограммы (ЭКГ) помогает выявить проблемы.
Берегите сердце и заботьтесь о нем, и оно будет работать ритмично и эффективно.
Причины и последствия мерцательной аритмии
Мерцательная аритмия — это серьезное нарушение сердечного ритма, которое может привести к инсульту. Заболевание чаще встречается у пожилых людей. У пациентов в возрасте от 25 до 35 лет оно наблюдается лишь в 0,5% случаев, а после 69 лет этот показатель возрастает до 5%.
Причины мерцательной аритмии разнообразны. Обычно для ее развития необходимо сочетание нескольких факторов:
- патология клапанов сердца, особенно вызванная ревматизмом;
- сердечная недостаточность и ишемическая болезнь;
- расширение камер сердца;
- пролапс митрального клапана;
- разрастание соединительной и фиброзной ткани в предсердиях;
- заболевания легких;
- сахарный диабет;
- патология щитовидной железы;
- употребление алкоголя;
- нарушения электролитного баланса;
- слабость синусового узла.
Также мерцательная аритмия может быть спровоцирована заболеваниями нервной системы и психическими расстройствами.
Некоторые факторы риска можно предотвратить. Например, своевременное обращение к врачу может помочь устранить влияние алкоголя, гипертиреоза и заболеваний легких.
Первичная мерцательная аритмия является самостоятельным заболеванием с длительными последствиями. Она делится на три формы: острую, пароксизмальную и хроническую.
Пароксизмальная форма характеризуется периодическим появлением симптомов, таких как сердечные боли и одышка, а также изменениями на кардиограмме. Обычно пароксизмы проходят самостоятельно или с помощью медикаментов. Длительное существование пароксизмов без лечения может привести к инсульту.
Хроническая форма может существовать долго и проявляться различными состояниями. Некоторые из них можно купировать, другие — нет. Хроническая аритмия продолжается до тех пор, пока нарушения ритма не угрожают здоровью. В сложных случаях кардиохирурги могут установить водителя ритма, но успех таких операций не всегда гарантирован, так как часть сердечной мышцы может быть нежизнеспособной, что затрудняет проведение электрических сигналов.
Возможные последствия аритмии сердца
Последствия аритмии сердца могут негативно сказаться на всем организме. Сердце — сложный орган, обеспечивающий жизнедеятельность. Оно имеет свою систему кровообращения и иннервацию, а его работа зависит от функционирования нервной системы.
Как работает этот орган
В области впадения полых вен расположен синусовый узел — генератор нервных импульсов, на основе работы которого формируется сердцебиение. Импульс проходит по проводящей системе сердца: от синусового узла к атриовентрикулярному узлу, находящемуся на границе с желудочками. Затем возбуждение передается к пучку Гиса, достигает его бифуркации на правую и левую ветви, а от них по волокнам Пуркинье идет к кардиомиоцитам.
Так происходит нормальное сердечное сокращение.
Однако иногда нормальный ритм сердца сбивается, и оно начинает сокращаться асинхронно, что приводит к аритмии — неправильному темпу сердцебиения.
Нарушение ритма: последствия
Одно из основных последствий аритмии сердца — тромбоэмболия. Почему она возникает?
Тромбы образуются из-за застоя крови в несокращающихся предсердиях. Это может происходить при блокаде синусового узла или чрезмерной активности атриовентрикулярного соединения. В таких случаях желудочки сокращаются с повышенной частотой, а предсердия остаются неподвижными. После восстановления ритма тромбы могут попасть в большой и малый круги кровообращения.
Аритмия сердца может привести к следующим последствиям:
- Тромбоз легочной артерии (ТЭЛА), особенно в стволе до бифуркации, представляет собой экстренное состояние. Без помощи в 100% случаев наступает летальный исход.
- Попадание тромбов в большой круг кровообращения опасно, особенно если они достигают сосудов головного мозга. Это может привести к инсульту, а при блокаде крупных стволов Виллизиева круга — к коме. Инсульты могут нарушать социальные функции и способности человека. Многие пациенты теряют речь и способность к самообслуживанию, но восстановление возможно при регулярных занятиях и должном уходе.
- Тромбоз брыжейки кишечника может вызвать его некроз.
- Тромбоэмболия сосудов конечностей приводит к гангрене. В этом случае необходим экстренный тромболизис (если нет признаков отмирания тканей) или ампутация конечности (при необратимых изменениях).
Редкие последствия заболевания
Аритмия сердца может привести к редкому осложнению — брадикардии, при которой частота сердечных сокращений снижается до менее 40 ударов в минуту (норма — 60-90 ударов).
Это состояние опасно, так как приводит к снижению кровоснабжения органов, включая головной мозг, что может вызывать обмороки. Обморочные состояния сопровождаются аурой (недомогание, головокружение), потерей сознания и периодом восстановления. Пациент может предупредить окружающих о своем состоянии перед потерей сознания.
Человек, не знающий о своей брадикардии, может испугаться. В таких случаях единственным решением является установка кардиостимулятора, который поддерживает частоту сердечных сокращений не менее 60 ударов в минуту и активируется при снижении пульса ниже 30-40 ударов.
Противоположным состоянием является тахикардия, при которой частота сердечных сокращений превышает 90 ударов в минуту. Пациент может заметить учащение ритма по пульсу, прикладывая руку к области сердца. В норме человек не ощущает работу сердца.
Чем опасна тахикардия
На фоне аритмий могут развиваться рецидивы, приводящие к пароксизмальной предсердной или желудочковой тахикардии. Желудочковая тахиаритмия более опасна, так как хуже поддается медикаментозной коррекции и кардиоверсии.
При тахиаритмии возникает перегрузка сердца. Если учащение сердцебиения быстро купируется, угрозы для сердца нет. Однако при частых эпизодах сердце не справляется с перегрузкой и развивается гипертрофия миокарда. Увеличение объема сердца требует большего количества кислородсодержащей крови, что может привести к кислородной недостаточности, ишемии и инфаркту миокарда.
Наибольшую опасность представляют фибрилляция и трепетание сердца. Эти состояния характеризуются частотой сердечных сокращений 200-400 и 300-600 соответственно, но сокращения неполноценные. Они требуют экстренного вмешательства (дефибрилляция или кардиоверсия), так как самостоятельное восстановление невозможно.
При перегрузке сердечной мышцы она теряет способность выполнять свою основную функцию — снабжение кровью тканей и органов. Увеличиваясь в размерах, сердце может некоторое время компенсировать недостаток кровообращения, но со временем не справляется с нагрузкой, что приводит к сердечной недостаточности.
Сердечная недостаточность проявляется застойными явлениями в тканях и органах. Основные симптомы:
- отеки конечностей (ближе к концу рабочего дня);
- полнокровие печени и селезенки;
- застой крови в легочных сосудах.
Жидкость в сосудах легких может пропотевать в окружающую ткань, вызывая отек легкого. Это состояние угрожает жизни, поэтому важно своевременно оценить риск и принять меры.
Отек легкого можно купировать, но необходимо быстро заподозрить его развитие и организовать экстренную доставку пациента в стационар или реанимацию.
Подведение итогов
Аритмия сердца — серьезное нарушение его работы. Возможные осложнения после срыва ритма могут быть весьма серьезными. Поэтому важно правильно диагностировать нарушение и принять необходимые меры.
Если у вас возникла аритмия, не пытайтесь лечить ее самостоятельно. Лечение должно назначаться врачом, который определит нужную дозировку и предскажет возможные осложнения. Самолечение может ухудшить состояние, поэтому лучше обратиться к специалисту.
Источник: heal-cardio.com
Последствия
Основная функция сердца — перекачивать кровь. В норме оно сокращается равномерно, но иногда возникают сбои, приводящие к хаотичным сокращениям. В таких случаях частота сердечных сокращений может достигать 600 ударов в минуту. Это может иметь серьезные последствия:
-
Тромбоэмболия. Кровь не перекачивается должным образом и застаивается в предсердиях, что приводит к образованию тромбов. Они могут находиться в любом отделе сердца и перемещаться в любой момент. Эмболизация сердца, то есть его закупорка, может вызвать инфаркт или инсульт, что нередко заканчивается летальным исходом. Особенно опасен тромбоз легочной артерии, при котором почти 100% смертность без своевременной помощи. Если тромб попадает в большой круг кровообращения, это может привести к инсульту, что значительно ухудшает качество жизни пациента: нарушается подвижность, речь, трудоспособность и возможность самообслуживания. В случае закупорки крупного ствола Веллизиева круга может развиться кома. Тромб, застрявший в брыжейке кишечника, вызывает некроз. Попадание тромба в сосуды конечностей может привести к гангрене, что в случае необратимых изменений потребует ампутации.
-
Сердечная недостаточность — это малочисленные сокращения сердца, которое не выполняет свою функцию по перекачиванию крови. В результате весь организм страдает от недостатка кислорода и питательных веществ, что может привести к различным заболеваниям, не связанным с сердцем.
-
Брадикардия — редкое последствие аритмии, характеризующееся критическим снижением частоты сердечных сокращений до 40 и менее. Это приводит к недостаточному кровоснабжению мозга и органов, вызывая частые обмороки. В таких случаях может потребоваться установка кардиостимулятора, который поддерживает нормальный ритм — не менее 60 ударов в минуту. Устройство активируется, когда естественная частота сердечных сокращений падает ниже 30-40 ударов.
-
Тахикардия — противоположное состояние, при котором ритм ускоряется выше 90 ударов. Человек ощущает учащенные сокращения сердца, которые можно заметить, просто прикоснувшись к области сердца или запястью. Это состояние может привести к рецидивам аритмии, включая опасные формы, которые невозможно купировать медикаментозно. Тахикардия перегружает сердце, что может вызвать гипертрофию миокарда — увеличение размера органа, требующего больше кислорода. В какой-то момент это компенсируется, но затем приводит к кислородной недостаточности, ишемии и инфаркту.
Может ли заболевание пройти само по себе (клинические случаи)
В других случаях недуг может ослабить симптомы или пройти полностью только после лечения препаратами или хирургического вмешательства.
Можно ли умереть
Да, люди умирают не от самой аритмии, а от ее последствий. Например, экстрасистолия может привести к остановке сердца. Это зависит от наличия пароксизмальных тахикардий и реакции организма на лечение. Внезапная смертность наиболее вероятна у пациентов с органическими поражениями сердца.
Мерцательная аритмия также опасна — она может вызвать ишемический инсульт, который часто приводит к летальному исходу. Другим серьезным последствием является отек легких. Симптомы мерцательной аритмии не всегда очевидны и могут напоминать более легкие формы аритмий. Смерть пациента может наступить из-за запоздалой или неправильной помощи. Поэтому важно, чтобы пациенты с мерцательной аритмией внимательно следили за своим состоянием и регулярно посещали врача.
Сколько и как живут с этим заболеванием
Человека волнует вопрос, как жить с диагнозом «аритмия». Правильно поставленный диагноз — это уже половина успеха. Важно строго следовать рекомендациям лечащего врача. Если требуется установка кардиостимулятора, его нужно установить. Назначенные лекарства следует принимать регулярно или в период приступов, как указал доктор. Аритмия, диагностированная на ранних стадиях, хорошо поддается лечению, что может значительно улучшить качество жизни. Для поддержания этого уровня важно вести здоровый образ жизни и отказаться от вредных привычек. Никотин значительно увеличивает риск сердечно-сосудистых заболеваний. Также важно укреплять сердце с помощью пробежек на свежем воздухе, фитнеса и других активностей. Рацион питания должен быть богат витаминами и необходимыми микроэлементами. Пациенты с аритмией должны вести размеренный образ жизни, избегая сильных нервных потрясений и стрессов.
Аритмии делятся на две категории: с благоприятным и неблагоприятным прогнозом. В последнем случае медицина не излечивает заболевание, а лишь улучшает прогноз и качество жизни. Точно спрогнозировать продолжительность жизни не может ни один врач. По последним данным, средняя продолжительность жизни в России составляет 70 лет. Даже с аритмией, при правильном лечении и соблюдении рекомендаций, есть все шансы дожить до этой возрастной планки.
Дают ли инвалидность
| Комментарий врача медико-социальной экспертизы. Да, это возможно. Для установления необходимости получения инвалидности учитываются такие факторы, как: * тяжесть расстройства ритма сердца (продолжительность и частота приступов, общее состояние кровеносной системы, возможные осложнения); * основное заболевание, вызвавшее аритмию; * вид лечения – лекарственная терапия или хирургическое вмешательство; * противопоказания к работе. Во время прохождения МСЭ оцениваются работоспособность и трудоспособность пациента. При тяжелой стадии выдается третья группа инвалидности. |
Инвалидность также может быть установлена при наличии электрокардиостимулятора. Например, если после его установки человек не может выполнять прежнюю работу из-за противопоказаний или если возникли осложнения, ухудшившие состояние и увеличившие частоту приступов аритмии. Временная нетрудоспособность может возникнуть из-за различных послеоперационных осложнений. Вторая группа инвалидности назначается при неэффективности ЭКС.
Источник: heart-info.ru