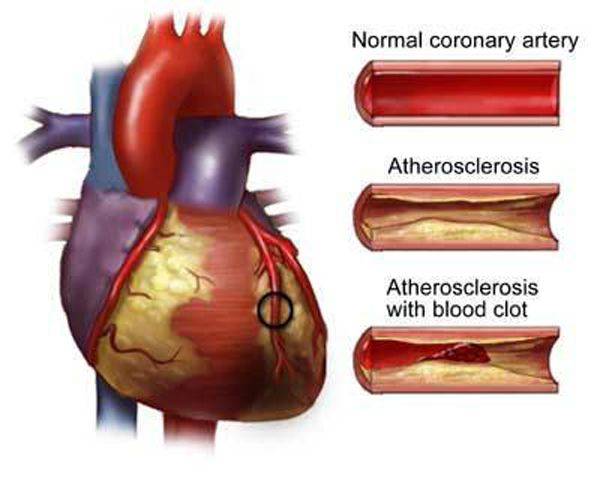
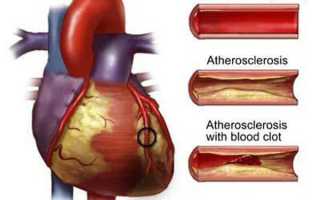
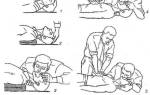
Шунтирование коронарных артерий сердца — это восстановление кровотока в крупных артериях, суженных из-за ишемической болезни сердца (ИБС), с помощью хирургического вмешательства. Операция аортокоронарного шунтирования названа так из-за «шунтов» — анастомозов, которые хирурги устанавливают для создания обходного пути и увеличения притока крови к сердцу.
Когда необходима операция?
Существует три прогностических состояния, при которых кардиолог должен рекомендовать операцию аортокоронарного шунтирования:
- Непроходимость левой венечной артерии на 50% и более.
- Сужение всех сосудов сердца на 70% и более.
- Сильный стеноз проксимального отдела передней межжелудочковой артерии в сочетании с двумя другими стенозами артерий сердца.
В кардиологии выделяют три группы показаний к аортокоронарному шунтированию:
Первая группа показаний к операции:
К этой категории относятся пациенты с ишемизированным миокардом и стенокардией, у которых наблюдаются признаки ишемии миокарда и отсутствие положительного эффекта от медикаментозной терапии.
- Пациенты с острой ишемией после стенирования или ангиопластики.
- Пациенты с ишемическим отеком легких, что часто наблюдается у пожилых женщин со стенокардией.
- Результаты стресс-теста у пациента перед плановой сосудистой или абдоминальной операцией, показавшие резко положительный результат.
Вторая группа показаний для аортокоронарного шунтирования:
Операция показана пациентам с выраженной стенокардией или рефрактерной ишемией, когда аортокоронарное шунтирование может улучшить отдаленный прогноз, сохранить насосную функцию левого желудочка и предотвратить ишемию миокарда.
- Стеноз 50% и более левой коронарной артерии.
- Стеноз 50% и более трех коронарных сосудов, включая случаи с выраженной ишемией.
- Поражение одного-двух коронарных сосудов с риском ишемии большого объема миокарда, если ангиопластику выполнить невозможно.
Третья группа показаний для коронарного шунтирования сердца:
К этой группе относятся случаи, когда больному перед операцией на сердце требуется дополнительная поддержка в виде аортокоронарного шунтирования.
- Перед кардиологическими операциями на сердечных клапанах, миосептэктомии и других вмешательствах.
- При операциях, связанных с осложнениями ишемии миокарда: острой митральной недостаточностью, аневризме левого желудочка, постинфарктном дефекте межжелудочковой перегородки.
- При аномалиях коронарных артерий, когда существует риск внезапной смерти (например, если сосуд расположен между легочной артерией и аортой).
Показания к аортокоронарному шунтированию устанавливаются на основе клинического обследования и данных о коронарной анатомии в каждом конкретном случае.
Как проходит операция аорто-коронарного шунтирования – этапы на видео
Перед операцией коронарного шунтирования сердца пациент проходит полное обследование, включая коронарографию, электрокардиографию и УЗИ сердца.
Во время операции для шунта берут часть вены из нижней конечности, реже — часть внутренней грудной или лучевой артерий. Это не нарушает кровообращение в данном участке и не вызывает осложнений.
Операция аортокоронарного шунтирования проводится под общим наркозом. Подготовка к ней аналогична подготовке к другим кардиохирургическим вмешательствам.
Видео операции аортокоронарного шунтирования доступно в интернете.
Основные этапы операции коронарного шунтирования сердца:
1 этап: Наркоз и подготовка к операции
Больного укладывают на операционный стол. Анестезиолог вводит анестезирующее средство, и пациент засыпает. Для контроля дыхания в трахею вставляют эндотрахеальную трубку, которая подает газ от аппарата ИВЛ (искусственной вентиляции легких).
В желудок вводят зонд для контроля содержимого и предотвращения его заброса в дыхательные пути. Устанавливают мочевой катетер для отвода мочи во время операции.
2 этап: Хирургический разрез, открытие полости грудной клетки
Кардиохирург выполняет вертикальный разрез (30-35 см) по срединной линии грудной клетки. Грудная клетка раскрывается для обеспечения необходимого доступа к сердцу и зоне операции.
3 этап: Непосредственная установка шунта на сердце
Следующий этап — остановка сердца пациента и подключение аппарата искусственного кровообращения. Однако в некоторых случаях коронарное шунтирование можно выполнять без остановки сердца, то есть на бьющемся сердце.
В это время другой хирург забирает часть вены с ноги пациента.
Один конец шунта пришивается к аорте, а другой — к коронарной артерии выше места сужения. После пришивания шунта работа сердца восстанавливается.
4 этап: Закрытие операционной раны
Как только хирург убедился, что сердце пациента запустилось и шунт функционирует, он проводит гемостаз и устанавливает дренажи. Затем закрывается грудная клетка, и ткани на месте разреза зашиваются поэтапно.
Операция аортокоронарного шунтирования длится 3-4 часа. После нее пациента переводят в реанимацию. Если в течение суток не возникает осложнений и состояние стабилизируется, больного переводят в обычную палату кардиохирургического отделения.
Преимущества и возможные осложнения
Техника аортокоронарного шунтирования давно отработана и доказала свою эффективность. Однако, как и любое хирургическое вмешательство, она сопряжена с риском осложнений.
Какие осложнения могут возникать во время или после операции аортокоронарного шунтирования?
- Кровотечение
- Тромбоз глубоких вен
- Мерцательная аритмия
- Инфаркт миокарда
- Нарушения мозгового кровообращения, инсульты
- Инфицирование операционной раны
- Сужение шунта
- Расхождение операционных швов
- Медиастенит
- Хроническая боль в оперированной области
- Келоидный послеоперационный рубец
Чаще всего осложнения возникают, если в анамнезе пациента:
- Наблюдался острый коронарный синдром.
- Нестабильная гемодинамика.
- Дисфункция левого желудочка.
- Тяжелая нестабильная стенокардия.
- Атеросклероз периферических и сонных артерий.
По медицинской статистике, осложнения чаще возникают у:
- Женщины имеют меньший диаметр венечных сосудов, что усложняет операцию.
- Пожилые пациенты.
- Больные сахарным диабетом.
- Пациенты с хроническими заболеваниями легких.
- Больные с почечной недостаточностью.
- Лица с нарушениями свертываемости крови.
Для снижения риска осложнений до и после операции проводят ряд профилактических мероприятий: медикаментозная коррекция нарушений, выявление группы риска, применение новых технологий в аортокоронарном шунтировании и послеоперационный мониторинг состояния пациента.
Как проходит процесс восстановления после операции?
В день операции
Больной находится в реанимации. Выполняются рентгеноскопия и электрокардиография с использованием современного аппарата ЭКГ, берется кровь на анализ.
Дыхательная трубка удаляется, восстанавливается самостоятельное дыхание.
Удаляются мочевой катетер и дренажи в зоне операции.
Пациенту назначают антибиотики, обезболивающие и другие необходимые препараты.
Пациент может осторожно переворачиваться в кровати, есть и пить воду.
Первый день после операции
Больной остается в реанимации или переводится в отделение кардиологии.
Продолжается лечение антибиотиками и обезболивающими.
Пациенту рекомендуют выполнять дыхательную гимнастику.
Назначается щадящее диетическое питание.
При отсутствии осложнений больному советуют начинать небольшую физическую активность: присаживаться в постели, вставать на ноги, делать шаги и ходить по палате. Обычно врач рекомендует носить эластичные бинты.
Второй день после операции
Медикаментозная терапия продолжается.
Пациенту рекомендуется постепенно увеличивать физическую нагрузку: самостоятельно или с поддержкой, ходить в туалет, по палате и коридору, а также выполнять простые физические упражнения. Эластичные бинты следует продолжать носить.
Больному назначается диетическое питание с учетом его состояния.
Третий день после операции
Больной должен выполнять все назначения врача.
Он продолжает физические упражнения с постепенным увеличением нагрузки и занимается дыхательной гимнастикой. Рекомендуется постоянно носить эластичные бинты. Пациент уже может самостоятельно прогуливаться по коридору несколько раз в день.
Четвертый день после операции
Дыхательную гимнастику пациенту рекомендуется выполнять несколько раз в день.
Питание больного расширяется, порции увеличиваются, но оно остается диетическим.
Врач оценивает физическое состояние пациента и дает рекомендации по восстановлению, изменению образа жизни, питания и физической нагрузки.
Если состояние удовлетворительное, на 5-й день после операции пациента выписывают домой.
Дальнейший послеоперационный период
Операция аортокоронарного шунтирования решает проблему, возникшую у пациента, но не устраняет основное заболевание — атеросклероз. Чтобы предотвратить его возвращение, пациенту следует исключить факторы риска, способствующие образованию атеросклеротических бляшек:
- Гипертония — необходима постоянная коррекция артериального давления.
- Курение — полностью исключить.
- Избыточная масса тела — придерживаться строгой диеты для снижения веса и получения необходимых витаминов и питательных веществ. Цель — достичь нормального показателя массы тела: две последние цифры роста минус 10%.
- Высокий уровень холестерина — строго следовать диете, рекомендованной врачом.
- Сахарный диабет — полностью избавиться от заболевания невозможно, но можно контролировать уровень сахара в крови и соблюдать диету.
- Низкая физическая активность — пересмотреть образ жизни и выполнять доступные физические упражнения, включая дыхательную гимнастику. Рекомендуется ежедневно проходить 1,5–2 км пешком.
- Стрессы — важно научиться справляться с негативом и волнениями, избегать стрессовых ситуаций и сохранять спокойствие.
Источник: www.operabelno.ru
Показания для проведения операции
Аортокоронарное шунтирование (АКШ) выполняется при следующих патологиях:
- Закупорка венечной артерии левого отдела.
- Непроходимость коронарных артерий на уровне 70% и выше.
- Стеноз более двух коронарных артерий с острыми приступами стенокардии.
- Стенокардия третьего и четвертого функционального класса, не поддающаяся консервативному лечению.
- Острая форма коронарного синдрома с угрозой инфаркта миокарда.
- Острый инфаркт миокарда, если прошло не более 6 часов с момента появления некупирующегося болевого синдрома.
- Ишемия без болевого синдрома, выявленная при суточном мониторинге АД и ЭКГ по Холтеру.
- Пониженная переносимость нагрузок, установленная при тредмил-тесте и велоэргометрии.
- Порок сердца с ишемией миокарда.
АКШ назначается, когда чрезкожный доступ невозможен, а ангиопластика и стентирование неэффективны. Операция проводится только после комплексной оценки состояния пациента, включая степень поражения сердца, наличие хронических заболеваний и возможные риски.
| Со стороны сердца | Общие противопоказания |
| * Поражение большинства коронарных артерий; * Снижение функциональности левого желудочка ниже 30% из-за рубцовых изменений; * Выраженная сердечная недостаточность | * Неудовлетворительное состояние из-за сопутствующих заболеваний; * Хронические заболевания легких; * Наличие злокачественных опухолей. |
Основной причиной ишемической болезни сердца (ИБС) является атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуя бляшки, которые нарушают проходимость сосудов. Это приводит к недостаточному поступлению кислорода в сердце и болям в груди, известным как стенокардия.
Показания к АКШ включают необходимость восстановления кровотока в миокарде при:
- Прогрессирующей, постинфарктной стенокардии.
- Инфаркте миокарда.
Перед выбором тактики лечения требуется коронаровентрикулография (КВГ).
АКШ является методом выбора, если при КВГ выявлен:
- Гемодинамически значимый стеноз венечного сосуда (сужение более 75%), включая ствол левой коронарной артерии.
- Одновременное поражение нескольких веток.
- Дефект ближних отделов правой межжелудочковой ветви.
- Диаметр артерии менее 1,5 мм.
Шунтирование требует хороших восстановительных возможностей организма и имеет противопоказания, включая тяжелые соматические заболевания:
- Печеночная недостаточность (цирроз, хронический гепатит).
- Почечная недостаточность последних стадий.
- Легочные заболевания (эмфизема, тяжелая пневмония).
Также противопоказаниями являются:
- Декомпенсированный сахарный диабет.
- Неконтролируемая артериальная гипертензия.
Возраст сам по себе не является противопоказанием к шунтированию, если нет тяжелых сопутствующих заболеваний.
Если медикаментозная терапия неэффективна, а малоинвазивные вмешательства невозможны, показано коронарное шунтирование. Кардиолог рассматривает операцию при серьезном стенозе левой венечной артерии (более 50%) и всех коронарных сосудов (более 70%).
Существуют определенные подходы к показаниям для операции, основанные на клинических данных и коронарной анатомии. АКШ необходимо пациентам с нестабильной стенокардией, не поддающейся медикаментозному лечению. Операция показана при значительном поражении миокарда или в течение четырех-шести часов от начала болей в груди.
Радикальные меры требуются, если после стентирования или ангиопластики наблюдаются острая ишемия или нестабильный кровоток. Ишемический отек легких, часто встречающийся у пожилых женщин, и положительный стресс-тест перед операцией также являются показаниями для АКШ.
Коронарное шунтирование показано при выраженной стенокардии или ишемии, если есть надежда на улучшение прогноза. Операция направлена на предотвращение инфаркта и сохранение функции левого желудочка при:
- Сужении левой артерии сердца свыше 50%.
- Поражении трех сосудов с фракцией выброса менее 50%.
- Поражении трех сосудов с фракцией выброса более 50% при выраженной ишемии.
- Поражении одного или двух сосудов с большим некрозом миокарда, если ангиопластика невозможна.
К этой группе относятся плановые операции, при которых АКШ необходимо как сопутствующее вмешательство: операции на сердечных клапанах, миосептэктомии и операции при механических осложнениях инфаркта. Шунтирование показано при аномалиях коронарных артерий с риском внезапной смерти.
Когда проводится операция? В норме кровь течет по гладким коронарным сосудам, обеспечивая питание сердца. При сужении сосудов из-за тромбообразования или атеросклероза поступление кислорода в миокард резко снижается. Атеросклероз может развиваться у каждого, и основная причина ишемии миокарда — это тромбирование или сужение коронарных сосудов.
В этих артериях образуются жировые отложения, закрывающие просвет сосуда. Это может привести к серьезным последствиям. За последнее десятилетие наблюдается высокая смертность от ИБС. В группу риска входят люди с нездоровым образом жизни и генетической предрасположенностью.
Симптомы сужения коронарных артерий:
- Давящее ощущение за грудиной при физической активности и в покое.
- Сердечный приступ.
ИБС — это серьезное заболевание, которое требует внимания. Пациенты часто жалуются на боли в области сердца, которые усиливаются со временем. Диагностические исследования показывают значительные изменения в коронарных артериях. Если поражение превышает 40% и медикаментозная терапия неэффективна, рекомендуется операция.
При наличии аневризм артериальной стенки или перегибов сосудов сердца также показано АКШ, особенно если стентирование невозможно. Шунтирование направлено на восстановление кровотока в периферических артериях.
Цели операции:
- Удаление тромба или расширение артерии.
- Улучшение физического состояния.
- Прекращение болей.
- Предотвращение инфаркта миокарда.
- Восстановление функций сердца.
- Увеличение продолжительности и качества жизни.
Коронарное шунтирование показано при:
- Снижении проходимости левой венечной артерии на 50% и более.
- Уменьшении просвета всех венечных сосудов до 70%.
- Наличии стенозов передней межжелудочковой артерии, особенно в месте бифуркации.
Эти показания являются основными для проведения операции.
Существуют также побочные, симптоматические показания, связанные с частыми приступами стенокардии, которые обычно купируются медикаментозно. Если терапия теряет эффективность и приступы учащаются, возникает необходимость в шунтировании.
С развитием информационных технологий узнать о коронарном шунтировании стало проще, однако противопоказания остаются менее понятными. Все противопоказания являются относительными, и решение о проведении операции должно основываться на индивидуальных данных пациента.
Ранее считалось, что возраст старше 70 лет является противопоказанием для вмешательства. В настоящее время многие пожилые пациенты хорошо переносят операции на сердце, если отсутствуют сопутствующие хронические заболевания, влияющие на гемодинамику. В случаях наличия таких заболеваний врачи чаще рассматривают пересадку сердца и сосудов, если нет декомпенсированных состояний.
Шунтирование сердца: история, первая операция
Что такое шунтирование сердца? Сколько живут после операции? Что говорят люди, получившие второй шанс на новую жизнь?
Шунтирование — это операция на сосудах, которая восстанавливает кровообращение в организме и отдельных органах. Первое такое вмешательство было проведено в мае 1960 года американским врачом Робертом Хансом Гецом в медицинском колледже имени А. Эйнштейна.
Статистика
Существует 30-летний опыт наблюдения за пациентами, перенесшими шунтирование сосудов сердца, а также статистические данные о выживаемости после операции, факторах, влияющих на нее, и возможных осложнениях.
- Выживаемость после шунтирования:
- 10-летняя – 77%;
- 20-летняя – 40%;
- 30-летняя – 15%.
- Летальность при АКШ:
- плановое вмешательство – 0,2%;
- срочное вмешательство – 7%.
- Осложнения:
- инфаркт миокарда в периоперационный период (на операционном столе, перед операцией, во время и после) – 0,9% при плановых операциях;
- энцефалопатия (сосудистое нарушение мозга):
- плановые операции – 1,9%;
- срочные – 7%.
По статистике, после шунтирования пациенты могут дожить до 90 лет и более. Отзывы бывших пациентов показывают, что они чувствуют себя не хуже своих сверстников, не перенесших АКШ.
Стоимость коронарного шунтирования сердца в Москве:
- первичная операция:
- АКШ с искусственным кровообращением (ИК) – от 29 500 до 735 000 руб.;
- АКШ без ИК – от 29 500 до 590 000 руб.;
- повторная АКШ – от 165 000 до 780 000 руб.
В Германии операцию аортокоронарного шунтирования сердца проводят с 1964 года как наиболее эффективный способ возвращения пациента к активной жизни. Это высокотехнологичное и дорогостоящее вмешательство.
Операция шунтирования сердца сокращает срок реабилитации, но ее стоимость составляет 20 000 — 30 000 евро, к которым добавляется 4 000 евро за предварительное обследование.
Этапы оперативного вмешательства
Перед коронарным шунтированием пациент проходит полное кардиологическое обследование. В день перед операцией на ужин разрешается немного жидкости. После полуночи есть и пить нельзя. При появлении жара, простуды или боли в горле пациент должен сообщить об этом врачу.
Перед операцией пациенту назначают гепарин для предотвращения тромбообразования и успокоительные препараты. Операция может проводиться по различным методикам, классический вариант — наложение шунта между передней межжелудочковой ветвью и аортой.
Ход операции
Перед коронарным шунтированием врач выбирает трансплантат для шунта: фрагмент поверхностной вены, лучевой артерии или внутренней грудной артерии. Выбор зависит от локализации и количества поражений, а также от состояния коронарных артерий пациента.
Операция начинается с гипотермической остановки сердца и подключения аппарата искусственного кровообращения (АИК). Один конец шунта сшивается с передней межжелудочковой артерией ниже поражения, а второй — с восходящей аортой после восстановления работы сердца. Это обеспечивает нормальный кровоток к миокарду.
После вшивания шунта отключают АИК. Надрезы ушивают слоями, устанавливают дренаж в полости перикарда и накладывают швы на грудную клетку. Средняя продолжительность операции составляет около четырех часов.
Хотя такая операция технически сложна, она уже освоена многими кардиохирургами. Этот метод менее травматичен, так как исключает воздействие АИК на кровеносную систему, но несет риски из-за технических сложностей. Специальное оборудование, снижающее колебания в операционном поле, не устраняет их полностью.
Коронарное шунтирование без АИК проводят пациентам с противопоказаниями к его использованию. Это вмешательство требует дополнительной эпидуральной анестезии через катетер в позвоночник.
При оценке состояния пациента учитываются его психологическое состояние, возраст, уровень активности, выраженность стенокардии и тяжесть сопутствующих заболеваний. Операция требует тщательной подготовки.
Длительный послеоперационный период важен для восстановления. Необходимы специальные процедуры, антисептические растворы для промывания швов. Небольшие боли в ноге при длительном стоянии или после ходьбы могут сохраняться несколько недель. По ночам в месте изъятия вены может ощущаться жжение.
Общее состояние пациента может характеризоваться:
- послеоперационными болями в области сердца;
- отеками голеностопных суставов;
- резкими перепадами настроения;
- астенией (упадком сил).
Эти проявления обычно исчезают в течение нескольких недель. Отек, как правило, спадает через 6-8 недель, а восстановительный период может длиться до 6 месяцев. Спустя 3-6 месяцев после шунтирования пациент может вернуться к привычной жизни и работе.
Чтобы сохранить длительный эффект после операции, кардиологи рекомендуют:
- ежедневные пешие прогулки;
- отказ от алкоголя;
- активный образ жизни;
- прием назначенных лекарств;
- контроль уровня сахара в крови;
- посильные физические нагрузки;
- контроль артериального давления;
- рациональное питание с ограничением жиров и соли;
- полный отказ от курения.
Шунтирование — это создание нового пути для тока крови. Операция проводится с использованием сосудистых шунтов, которые берут из внутренней грудной артерии, лучевой артерии на руке или большой вены на ноге пациента.
Таким образом, шунтирование сердца — это важная операция, и вопросы о ее последствиях и продолжительности жизни после нее волнуют многих, сталкивающихся с сердечно-сосудистыми проблемами. Мы постараемся ответить на них.
Способы шунтирования
К основным способам аортокоронарного шунтирования (АКШ) относятся:
- операция на открытом сердце с кардиоплегией — комплекс мер для поддержания жизнедеятельности, включая аппарат искусственного сердца (АИС) и искусственную вентиляцию (ИВ);
- операция на работающем сердце — эндоскопическое вмешательство:
- АКШ с использованием ИК;
- АКШ без ИК.
При шунтировании на открытом сердце пациента вводят в глубокий сон и выполняют следующие шаги:
- делают разрез на коже над грудиной;
- получают доступ к миокарду с помощью хирургических инструментов;
- подключают устройство для циркуляции крови и дыхания;
- останавливают миокард, чтобы аккуратно пришить шунт к коронарной артерии;
- с помощью электрического импульса восстанавливают сокращения сердечной мышцы;
- отключают ИВ и АИС только после восстановления синусового ритма сердца;
- сшивают рану на груди и устанавливают временную дренажную трубку.
Послеоперационный шов на груди заживает полностью через 3-5 месяцев. В этот период нельзя делать резкие движения и допускать сдавливания грудины.
Менее травматично шунтирование, не требующее вскрытия грудной клетки:
- АКШ на бьющемся сердце;
- малоинвазивная АКШ.
При этих эндоскопических операциях не используются ИА и АИС. Сердце не останавливается для подшивания шунтов. Инструменты вводятся через небольшие разрезы в межреберье. Для уменьшения сократительной активности сердца применяется ранорасширитель.
Для успешного подшивания шунта используют механические приспособления, фиксирующие и обездвиживающие место вмешательства. Процедура длится 1-2 часа, и пациент может быть выписан через неделю.
Преимущества шунтирования из минидоступа включают малую травматичность, так как целостность костей не нарушается, и возможность проведения операции без системы искусственного кровообращения. Статистика показывает, что спустя 6 месяцев после шунтирования с использованием ИК у 24% пациентов отмечается снижение интеллекта.
Как проводится АКШ?
Суть метода шунтирования заключается в создании обходного пути для свободного тока крови от аорты к артерии, минуя закупоренную часть. Для этого используют донорский материал пациента: грудную артерию, лучевую артерию или большую подкожную вену. Наилучший вариант — грудная артерия, так как она менее подвержена атеросклерозу.
Шунтирование может быть одиночным или множественным в зависимости от количества непроходимых коронарных сосудов.
Многие специалисты считают, что оперативное вмешательство — крайняя мера, к которой следует прибегать лишь в исключительных случаях. Одной из таких проблем является ишемическая болезнь сердца и атеросклероз.
Это заболевание связано с избытком холестерина, который образует бляшки, полностью перекрывающие сосуды, в отличие от ишемии.
Хотите узнать, сколько живут после шунтирования сосудов сердца и стоит ли делать операцию людям в преклонном возрасте? Мы собрали ответы и советы специалистов, которые помогут вам разобраться.
Опасность коронарной болезни и атеросклероза заключается в накоплении холестерина, что негативно сказывается на сосудах сердца, сужая их и препятствуя поступлению кислорода в организм.
Для восстановления нормальной жизнедеятельности медики обычно рекомендуют шунтирование сердца. Важно знать, сколько живут пациенты после операции, как проходит процедура, сколько длится реабилитация и как изменяется режим дня человека, перенесшего шунтирование.
Перед операцией пациент должен пройти коронарографию, сдать анализы, получить кардиограмму и данные ультразвукового обследования.
Подготовка к операции начинается примерно за 10 дней до шунтирования. В это время, помимо сдачи анализов и обследований, пациента обучают специальной технике дыхания, которая поможет ему восстановиться после операции.
Реабилитация
Реабилитация проходит в несколько этапов. Через 10 дней после шунтирования заживает шов, а через полгода восстанавливается костный каркас грудины.
На первом этапе послеоперационной реабилитации пациент должен соблюдать диету, регулярно выполнять дыхательную гимнастику для предотвращения застоя крови в легких и заниматься умеренной физической активностью — гимнастикой в положении лежа и ходьбой.
Необходимо заниматься лечебной физкультурой и принимать назначенные врачом лекарства. Рекомендуется отказаться от вредных привычек, таких как курение и алкоголь. Из рациона следует исключить жирное, жареное, острое и соленое. Важно включить в меню овощи, фрукты, кисломолочные продукты, постное мясо и рыбу.
При соблюдении врачебных предписаний прогнозы после операции положительные. Летальные случаи не превышают 5% от общего числа операций. В среднем, если АКШ прошло успешно, пациенты живут более десяти лет после вмешательства.
Восстановление после операции включает комплекс мероприятий, направленных на возвращение к повседневной жизни, физическим нагрузкам и профессиональной деятельности.
Период реабилитации делится на несколько этапов:
Длительное наблюдение. После выписки из кардиологического центра восстановление продолжается в домашних условиях. Пациент обычно находится на больничном, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливается индивидуально). Для водителей или строителей этот срок может быть продлен до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита выполняются ЭКГ, определяются биохимические показатели липидов, общий анализ крови, при необходимости — рентгенография органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе — модификация образа жизни. Это включает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточную физическую активность и поддержание нормальной массы тела.
Суть метода
Аортокоронарное шунтирование (АКШ) — это хирургическая операция, направленная на восстановление кровотока в венечных артериях, питающих сердечную мышцу. Процедура заключается в создании альтернативных путей кровоснабжения в обход пораженных сосудов с помощью шунтов.
Шунт — это искусственный сосуд или сосуд, созданный из собственных здоровых тканей пациента, который «встраивается» в коронарную систему выше и ниже атеросклеротического поражения. Таким образом, закупоренный участок артерии исключается из кровоснабжения, а новый коллатеральный путь обеспечивает необходимое поступление кислорода и питательных веществ к сердцу.
Обратите внимание! АКШ чаще всего применяется для восстановления кровотока в артериях сердца. Реже его используют при облитерирующих поражениях сосудов нижних конечностей, почек и других органов.
Показания
Главным показанием для шунтирования венечных сосудов является атеросклероз. В норме внутренняя стенка артерий гладкая, а диаметр составляет 3-8 мм. Нарушения липидного обмена приводят к отложениям холестерина в интиме сосудов, формируя атеросклеротическую бляшку.
Рост бляшки нарушает кровообращение в пораженных участках сердечной мышцы, что приводит к клинической картине ишемической болезни сердца (ИБС):
- ноющие, давящие или жгучие боли за грудиной, распространяющиеся на левое плечо, шею, спину;
- связь боли с физической или психоэмоциональной нагрузкой;
- одышка и ощущение нехватки воздуха во время приступа.
Без лечения болезнь быстро прогрессирует и может привести к опасному осложнению — острым инфарктом миокарда. На ранних стадиях атеросклероза и ИБС показано консервативное лечение, включая коррекцию образа жизни, питание, регулярный прием гиполипидемических средств и нитратов. Однако при значительном сужении коронарных артерий необходима операция.
Шунтирование коронарных сосудов показано при следующих состояниях:
- закупорка левой венечной артерии на 50% и более;
- суммарный стеноз всех артерий, питающих сердце, на 70% и более;
- выраженное сужение передней межжелудочковой артерии в сочетании со стенозом других сосудов.
В кардиологии выделяют три типа пациентов, которым может понадобиться АКШ.
Таблица: Показания для коронарного шунтирования:
Подготовка: важный этап успешного лечения
Как происходит подготовка к аортокоронарному шунтированию?
Перед хирургическим вмешательством пациент проходит ряд диагностических мероприятий:
- Сбор жалоб и анамнеза. Врач определяет основные проблемы пациента и составляет план дальнейших действий.
- Объективный осмотр, включая аускультацию сердца и легких, а также измерение артериального давления.
- Лабораторное обследование:
- Общие клинические анализы крови и мочи.
- Биохимия крови.
- Группа крови и резус-фактор.
- Коагулограмма.
- Определение уровня общего холестерина и липидограмма.
- Инструментальные тесты:
- Дуплексное УЗ-сканирование — неинвазивный метод, позволяющий визуализировать артерии, питающие сердечную мышцу, и оценить степень их закупорки холестериновыми бляшками.
- Ангиография — рентгенологическое исследование сосудов с использованием контрастного вещества.
- МР-ангиография.
При наличии сопутствующих заболеваний могут потребоваться дополнительные диагностические тесты. Полученные данные необходимы для составления индивидуального плана терапии, который используют хирурги во время операции.
Как проводится шунтирование
Многих пациентов интересует процесс операции. В этом разделе подробно описана хирургическая техника, а также представлено видео о том, как выполняется аортокоронарное шунтирование, его опасности и продолжительность.
Обратите внимание! Средняя стоимость аортокоронарного шунтирования в частных клиниках составляет 150 000 р.
Каким бывает аортокоронарное шунтирование
В зависимости от строения сердечно-сосудистой системы пациента, степени атеросклероза и целей лечения выделяют следующие виды шунтирования сосудов сердца:
- АКШ с использованием аппарата искусственного кровообращения.
- АКШ без аппарата искусственного кровообращения, с применением специального «стабилизатора» для шунтирования.
- АКШ без вскрытия грудной клетки, с использованием современных эндоскопических техник.
Малоинвазивные хирургические техники становятся все более популярными. Они менее травматичны и снижают риск послеоперационных осложнений.
Ход процедуры
Как проводится шунтирование артерий сердца? Операция осуществляется под общим наркозом.
Для создания коллатерального пути кровообращения обычно используются собственные артерии пациента — лучевая или внутренняя грудная. Это снижает риск осложнений и увеличивает функциональность и долговечность шунта.
Обратите внимание! Внутренняя грудная или лучевая артерия извлекаются непосредственно перед использованием. Поэтому разрез выполняется не только на грудной клетке, но и на предплечье (обычно левом).
После выделения пораженной артерии хирург определяет место шунта и создает альтернативный источник кровообращения, подшивая «новую» артерию к выбранным точкам.
Важно! Продолжительность операции составляет от 1 до 6-7 часов, если требуется создать несколько шунтов.
Состоятельность шунта оценивается по следующим критериям:
- скорости наполнения артерий кровью;
- ангиографии в послеоперационном периоде;
- дуплексному ультразвуковому сканированию.
Особенности послеоперационного периода
После операции пациент остается в стационаре под наблюдением врачей от 3 до 10 дней. Швы снимают на 6-7 сутки, чтобы свежий воздух способствовал заживлению кожи.
В больнице и амбулаторно рану обрабатывают антисептиками, а асептические повязки меняют своевременно.
Чтобы избежать осложнений, всем пациентам, перенесшим аортокоронарное шунтирование (АКШ), рекомендуется носить грудной бандаж и выполнять дыхательную гимнастику.
Ниже представлены часто задаваемые вопросы пациентов, которым предстоит шунтирование, с ответами на них:
-
Сколько служит новый источник кровоснабжения и когда можно делать повторное шунтирование? Прогнозы варьируются в зависимости от техники операции. В среднем шунт служит 10-15 лет.
-
Нужно ли принимать препараты после лечения? АКШ устраняет проявления ишемической болезни сердца (ИБС), но не освобождает от необходимости принимать антигипертензивные, гиполипидемические и другие назначенные врачом препараты.
-
О чем говорят дискомфорт и болезненные ощущения в сердце после лечения? Возвращение болей за грудиной может указывать на несостоятельность коллатерали. При появлении тревожных симптомов немедленно обратитесь за медицинской помощью.
-
Что лучше: шунтирование или стентирование сосудов сердца? Эти методы нельзя сравнивать, так как у них разные показания и противопоказания. Стентирование показано при локальном расположении холестериновой бляшки без значительного атеросклероза других венечных артерий. АКШ более эффективно при выраженных нарушениях кровообращения.
-
Когда можно вернуться к привычной жизни? Легкие бытовые нагрузки можно начинать сразу после выписки. Физические нагрузки любой интенсивности, включая сексуальные контакты, следует избегать в течение 4-6 месяцев до полной реабилитации.
Противопоказания и возможные осложнения
Стентирование сердечных сосудов — серьезная операция с противопоказаниями и побочными эффектами.
Процедура запрещена при:
- диффузном атеросклерозе всех венечных артерий;
- снижении фракции сердечного выброса до 30% и менее;
- застойной сердечной недостаточности;
- хронических заболеваниях легких;
- декомпенсированной соматической патологии;
- онкологических заболеваниях.
Осложнения после шунтирования коронарных артерий возникают редко. Обычно они связаны с инфекционно-воспалительными процессами и могут проявляться:
- повышением температуры;
- резкой слабостью и утомляемостью;
- болями в груди;
- нарушениями ритма;
- нестабильностью артериального давления.
Крайне редко могут развиться:
- неполное сращение грудины;
- острые нарушения мозгового кровообращения (инсульт);
- инфаркт миокарда;
- тромбозы;
- келоидные рубцы;
- острая почечная недостаточность;
- постперфузионный синдром.
Шунтирование коронарных артерий — жизненно важная операция для многих пациентов. При своевременном проведении она восстанавливает кровоснабжение сердечной мышцы и предотвращает инфаркт миокарда.
Источник: uFlebologa.ru