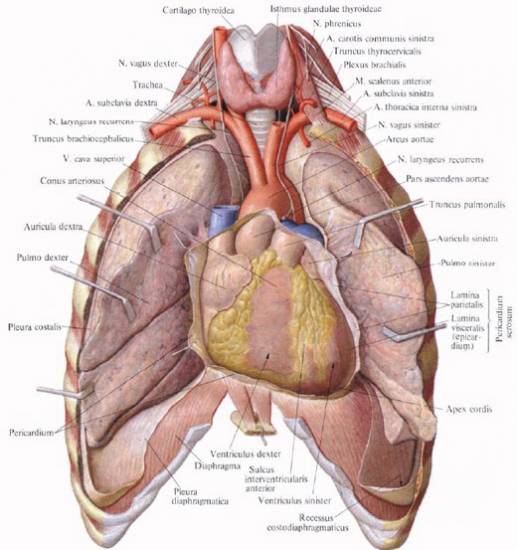
Сердце, окруженное перикардом, находится в нижней части переднего средостения. За исключением основания, где оно соединено с крупными сосудами, сердце может свободно смещаться в полости перикарда.
Грудино-реберная (передняя) поверхность сердца частично обращена к грудине и реберным хрящам, а частично — к медиастинальной плевре. Она включает передние поверхности правого предсердия, правого ушка, верхней полой вены, легочного ствола, правого и левого желудочков, а также верхушку сердца и верхушку левого ушка.
Нижний контур сердца, образованный правым желудочком, направлен к диафрагме. Левая легочная (боковая) поверхность образована левым желудочком и обращена к левому легкому. Задняя поверхность сердца, сформированная левым и частично правым предсердиями, направлена к позвоночнику. Верхушка сердца, образованная левым желудочком, направлена вперед и проецируется на переднюю поверхность грудной клетки в области левого пятого межреберья, на 1,5 см кнутри от линии, проведенной через середину левой ключицы (срединно-ключичной линии, linea medioclavicularis sinistra). Правый контур сердца образует наружный, правый край правого предсердия и верхнюю полую вену.
Левая граница сердца представлена левым желудочком, обращенным к левому легкому, выше находится левое ушко, а еще выше — легочный ствол.
Сердце расположено позади нижней половины грудины, а крупные сосуды (аорта и легочный ствол) — позади верхней половины.
Сердце асимметрично расположено относительно передней срединной линии (linea mediana anterior): почти 2/3 его находятся слева, около 1/3 — справа от этой линии.
Положение сердца и его отделов изменяется в зависимости от положения тела и дыхательных движений. Например, в положении на левом боку или при наклоне вперед сердце прилегает к грудной стенке. В стоячем положении сердце располагается ниже, чем в лежачем, что приводит к смещению толчка верхушки сердца. При вдохе сердце отстоит дальше от грудной стенки, чем при выдохе.
Положение сердца также зависит от фаз сердечной деятельности, возраста, пола и индивидуальных особенностей (высота стояния диафрагмы), а также от степени наполнения желудка и кишечника.
Проекция границ сердца на переднюю стенку грудной клетки. Правая граница сердца представляет собой слегка выпуклую линию, отстоящую на 1,5—2,0 см от правого края грудины, спускающуюся от верхнего края хряща III ребра до места соединения хряща V ребра с грудиной.
Нижняя граница сердца располагается на уровне нижнего края тела грудины и представляет собой слегка выпуклую линию, идущую от места прикрепления хряща правого V ребра к грудине до точки в пятом межреберье с левой стороны, на 1,5 см кнутри от левой среднеключичной линии.
Левая граница сердца начинается в левом втором межреберье, на 2 см кнаружи от края грудины, и проходит в виде выпуклой линии косо вниз и влево до точки в левом пятом межреберье, на 1,5-2,0 см кнутри от левой среднеключичной линии.
Левое ушко проецируется в левом втором межреберье, отступая от края грудины; легочный ствол — на хряще II левого ребра у места его прикрепления к грудине.
Проекции предсердно-желудочковых отверстий и отверстий аорты и легочного ствола на переднюю стенку грудной клетки. Левое предсердно-желудочковое отверстие (основание левого предсердно-желудочкового клапана) располагается слева от грудины в третьем межреберье; тоны этого клапана выслушиваются на верхушке сердца.
Правое предсердно-желудочковое отверстие (основание правого предсердно-желудочкового клапана) находится позади правой половины грудины, на линии, проведенной от точки соединения с грудиной хряща левого III ребра до точки соединения с грудиной хряща правого VI ребра; тоны этого клапана выслушиваются справа на уровне хрящей V–VI ребер и прилегающего участка грудины.
Отверстие аорты (клапан аорты) расположено позади грудины, ближе к ее левому краю, на уровне третьего межреберья; тоны клапана аорты выслушиваются справа у края грудины во втором межреберье.
Отверстие легочного ствола (клапан легочного ствола) располагается на уровне прикрепления хряща левого III ребра к грудине; тоны легочного ствола выслушиваются слева у края грудины во втором межреберье.
Источник: anatomiya-atlas.ru
Анатомия
Обычно человеческое сердце располагается в левой части груди, немного наискось, и напоминает конус. Его частично прикрывают легкие сверху и сбоку, грудная клетка спереди, диафрагма снизу, а органы средостения сзади.
Анатомия границ сердца определяется по звуку, который слышит врач при простукивании грудной стенки:
- перкуссия сердечной области дает глухой звук;
- простукивание области легких – ясный легочный звук.
Во время процедуры специалист перемещает пальцы от передней части грудины к центру и отмечает границу, когда легочный звук сменяется характерным глухим.
Виды границ
Выделяют два вида границ тупости сердца:
- Абсолютная граница образуется открытым участком сердца. При ее простукивании слышен более глухой звук.
- Границы относительной тупости находятся в местах, где сердце частично прикрыто легкими. Звук при простукивании в этих областях притупленный.
Норма
Границы сердца в норме имеют следующие значения:
- Правая граница сердца обычно находится в четвертом межреберье справа. Она определяется при пальпации в четвертом межреберье, перемещая пальцы справа налево.
- Левая граница располагается по пятому межреберью.
- Верхняя граница находится по третьему межреберью слева.
Верхняя граница указывает на местоположение левого предсердия, а правая и левая границы соответствуют желудочкам сердца. При простукивании невозможно точно определить местонахождение правого предсердия.
У детей
Норма границы сердца у детей изменяется в зависимости от возраста и достигает значений взрослых к двенадцати годам.
До двух лет левая граница сердца расположена на 2 см наружу от левой среднеключичной линии, правая — по правой окологрудинной линии, а верхняя — на уровне второго ребра.
С двух до семи лет левая граница смещается на 1 см наружу от левой среднеключичной линии, правая перемещается к внутренней части правой парастернальной линии, а верхняя располагается во втором межреберном промежутке.
С семи до двенадцати лет левая граница находится слева по среднеключичной линии, правая — по правому краю грудной клетки, а верхняя смещается в область третьего ребра.
Причины отклонений
Норма границ сердца у взрослых и детей определяет их нормальное расположение. Если границы сердца смещены, это может указывать на гипертрофические изменения в органе из-за патологических процессов.
Причины сердечной тупости могут быть следующими:
- Увеличение миокарда или правого желудочка, что приводит к расширению правой границы.
- Увеличение левого предсердия, вызывающее смещение верхней границы сердца.
- Увеличение левого желудочка, из-за чего расширяется левая граница сердца.
- Гипертрофические изменения в обоих желудочках, при которых смещаются как правая, так и левая границы.
Чаще всего наблюдается смещение левой границы, обычно вызванное стойким высоким давлением, что приводит к увеличению левой части сердца.
Изменение сердечных границ также может быть вызвано врожденными аномалиями, перенесенным инфарктом миокарда, воспалением сердечной мышцы или кардиомиопатией, развившейся из-за нарушений в эндокринной системе и гормонального дисбаланса.
Расширение границ сердца может быть связано с заболеваниями перикарда и нарушениями работы соседних органов, таких как легкие или печень.
Равномерное расширение границ часто вызывается перикардитом — воспалением перикарда с избыточной жидкостью в его полости.
Одностороннее смещение границ сердца в здоровую сторону обычно происходит из-за избытка жидкости или воздуха в плевральной полости. Если границы смещены в пораженную сторону, это может свидетельствовать о спадении участка легкого (ателектаз).
Патологические изменения в печени, сопровождающиеся увеличением органа, могут привести к смещению правой границы сердца влево.
Сердечна тупость
Если специалист на осмотре выявляет ненормально измененные границы сердца, он стремится точно определить, есть ли у пациента симптомы, характерные для сердечных заболеваний или болезней соседних органов.
Симптомы сердечной тупости могут включать:
- Болезни сердца: отеки лица и ног, нарушения сердцебиения, боли в груди и одышка как при физической нагрузке, так и в покое.
- Патологии легких: синюшность кожи, одышка и кашель.
- Нарушения работы печени: увеличение живота, проблемы со стулом, отеки и желтуха.
Даже если у пациента не обнаружены указанные симптомы, изменение границ сердца является ненормальным, и специалист должен назначить дополнительное обследование.
Дополнительная диагностика обычно включает электрокардиограмму, рентген грудной клетки, ультразвуковое исследование сердца, эндокринных желез и органов брюшной полости, а также анализ крови.
Лечение
Лечение расширенных или смещенных границ сердца невозможно, так как проблема заключается не в нарушении границ, а в заболевании, его вызвавшем. Сначала необходимо определить причину гипертрофии сердечных отделов или смещения сердца из-за заболеваний близлежащих органов, а затем назначить соответствующую терапию.
Пациенту может потребоваться хирургическое вмешательство для устранения сердечных пороков, стентирование или шунтирование сосудов для предотвращения повторного инфаркта.
Также может быть назначено медикаментозное лечение: мочегонные препараты, лекарства для урежения сердечного ритма и снижения артериального давления, которые помогают предотвратить дальнейшее увеличение сердечных отделов.
Источник: SostavKrovi.ru
Перкуссия сердца – метод определения его границ
Анатомическое положение органов в организме человека определяется генетически и следует определенным правилам. Например, желудок у большинства людей находится слева в брюшной полости, почки расположены по бокам от средней линии в забрюшинном пространстве, а сердце — левее срединной линии в грудной полости. Строгое анатомическое положение внутренних органов необходимо для их полноценной работы.
Во время обследования врач может определить расположение и границы органов с помощью рук и слуха. Эти методы называются перкуссия (простукивание), пальпация (прощупывание) и аускультация (выслушивание с помощью стетоскопа).
Границы сердца определяются в основном с помощью перкуссии, когда врач «простукивает» переднюю поверхность грудной клетки и, ориентируясь на разницу звуков (глухие, тупые или звонкие), определяет расположение сердца.
Метод перкуссии часто позволяет заподозрить диагноз на этапе осмотра пациента, до назначения инструментальных исследований, хотя последним отдается главенствующая роль в диагностике заболеваний сердечно-сосудистой системы.
Перкуссия – определение границ сердца (видео, фрагмент лекции)
Перкуссия – советский обучающий фильм
Нормальные значения границ сердечной тупости
В норме сердце человека имеет конусообразную форму, направлено косо вниз и располагается в грудной полости слева. Сверху и по бокам сердце частично закрыто легкими, спереди — грудной клеткой, сзади — органами средостения, а снизу — диафрагмой. Небольшой «открытый» участок передней поверхности сердца проецируется на грудную стенку, и его границы (правую, левую и верхнюю) можно определить с помощью простукивания.
Перкуссия легких, обладающих повышенной воздушностью, дает ясный легочный звук, тогда как простукивание области сердца, состоящей из более плотной ткани, сопровождается тупым звуком. Это позволяет определить границы сердца, или сердечной тупости: во время перкуссии врач перемещает пальцы от края грудной стенки к центру, и когда ясный звук сменяется глухим, фиксирует границу тупости.
Границы относительной и абсолютной тупости сердца:
- Границы относительной тупости располагаются по периферии проекции сердца и означают края органа, слегка прикрытые легкими, поэтому звук будет менее глухим (притупленным).
- Абсолютная граница обозначает центральную область проекции сердца, где открытый участок передней поверхности органа создает более глухой (тупой) звук.
Примерные значения границ относительной сердечной тупости в норме:
- Правую границу определяют, перемещая пальцы вдоль четвертого межреберного промежутка справа влево, обычно отмечая в 4-м межреберье у края грудины справа.
- Левую границу определяют, перемещая пальцы вдоль пятого межреберного промежутка слева к грудине, отмечая по 5-му межреберью на 1,5-2 см внутрь от срединно-ключичной линии слева.
- Верхнюю границу определяют, перемещая пальцы сверху вниз по межреберным промежуткам слева от грудины, отмечая по третьему межреберью слева от грудины.
Правой границе соответствует правый желудочек, левой границе — левый желудочек, верхней границе — левое предсердие. Проекцию правого предсердия с помощью перкуссии определить невозможно из-за анатомического расположения сердца (не строго вертикально, а наискосок).
У детей границы сердца изменяются по мере роста и достигают значений взрослого человека после 12 лет.
Нормальные значения в детском возрасте:
| Возраст | Левая граница | Правая граница | Верхняя граница |
|---|---|---|---|
| До 2 лет | На 2 см кнаружи от средне-ключичной линии слева | По правой парастернальной линии | На уровне II ребра |
| С 2 до 7 лет | На 1 см кнаружи от средне-ключичной линии слева | Внутри от правой парастернальной линии | Во II межреберном промежутке |
| С 7 до 12 лет | По средне-ключичной линии слева | По правому краю грудины | На уровне III ребра |
Причины отклонений от нормы
Ориентируясь на границы относительной сердечной тупости, можно заподозрить увеличение сердечных полостей при различных заболеваниях:
- Смещение вправо (расширение) правой границы указывает на гипертрофию или дилатацию правого желудочка. Расширение верхней границы связано с гипертрофией или дилатацией левого предсердия, а смещение левой границы — с патологией левого желудочка. Чаще всего наблюдается расширение левой границы, что обычно связано с артериальной гипертонией и гипертрофией левых отделов сердца.
- При равномерном расширении границ сердечной тупости вправо и влево речь идет о гипертрофии правого и левого желудочков.
Дилатация полостей сердца или гипертрофия миокарда могут быть вызваны такими заболеваниями, как врожденные пороки сердца (у детей), перенесенный инфаркт миокарда (постинфарктный кардиосклероз), миокардит (воспаление сердечной мышцы), дисгормональная кардиомиопатия (например, из-за заболеваний щитовидной железы или надпочечников), а также длительная артериальная гипертония. Увеличение границ сердечной тупости может указывать врачу на наличие одного из этих заболеваний.
Кроме увеличения границ сердца, связанного с патологией миокарда, иногда наблюдается смещение границ тупости из-за заболеваний перикарда и соседних органов — средостения, легочной ткани или печени:
- К равномерному расширению границ тупости сердца часто приводит перикардит — воспаление перикардиальных листков, сопровождающееся накоплением жидкости в перикардиальной полости, иногда в значительных объемах (более литра).
- Одностороннее расширение границ сердца в сторону поражения наблюдается при ателектазе легкого (спадение невентилируемого участка легочной ткани), а в здоровую сторону — при скоплении жидкости или воздуха в плевральной полости (гидроторакс, пневмоторакс).
- Смещение правой границы сердца влево может наблюдаться при тяжелых поражениях печени (цирроз), когда печень значительно увеличивается в объеме и смещается вверх.
Могут ли проявляться изменения границ сердца клинически?
Если врач на осмотре обнаруживает расширенные или смещенные границы сердечной тупости, ему следует уточнить у пациента наличие симптомов, характерных для заболеваний сердца или соседних органов.
Для патологии сердца типичны одышка при физической нагрузке, в покое или в горизонтальном положении, отеки на нижних конечностях и лице, боли в грудной клетке и нарушения сердечного ритма.
Легочные заболевания проявляются кашлем и одышкой, а также цианозом — синеватым окрашиванием кожи.
Заболевания печени могут сопровождаться желтухой, увеличением живота, нарушениями стула и отеками.
Расширение или смещение границ сердца не является нормой. Врач должен обратить внимание на клинические симптомы и провести дальнейшее обследование пациента.
Дополнительные методы обследования
После обнаружения расширенных границ сердечной тупости врач, вероятно, назначит дообследование: ЭКГ, рентгенографию органов грудной клетки, эхокардиоскопию, УЗИ внутренних органов и щитовидной железы, а также анализы крови.
Когда может потребоваться лечение?
Расширенные или смещенные границы сердца не подлежат лечению без предварительного выявления причины. Сначала необходимо определить, что вызвало увеличение отделов сердца или смещение его из-за заболеваний соседних органов. Только после этого можно назначать лечение.
В таких случаях может потребоваться хирургическая коррекция пороков сердца, аорто-коронарное шунтирование или стентирование коронарных сосудов для предотвращения повторных инфарктов миокарда. Также может быть назначена медикаментозная терапия, включая мочегонные, гипотензивные и ритмоурежающие препараты для замедления прогрессирования увеличения отделов сердца.
Топография сердца – обучающая лекция (видео)
Пальпация, перкуссия, аускультация – советский обучающий фильм
Рекомендации читателям СосудИнфо предоставляют профессиональные медики с высшим образованием и опытом работы в своей области.
На ваши вопросы отвечает один из ведущих авторов сайта.
По кардиологии отвечает: Сазыкина Оксана Юрьевна, кардиолог.
Источник: sosudinfo.ru
В клинике границы сердца определяются перкуссией, рентгенологическими и томографическими исследованиями. Истинные границы сердца — это границы относительной сердечной тупости (рис. 20).
Рис. 20. Границы сердца, проекция клапанов и места их аускультации.
— А — проекция клапанов и места их выслушивания.
— Б — границы и камеры сердца:
1. valva trunci pulmonalis;
2. valva mitralis;
3. apex cordis;
4. valva tricuspidalis;
5. valva aortae;
6. правая граница;
7. верхняя граница;
8. левая граница;
9. нижняя граница;
10. atrium dextrum;
11. ventriculus dexter;
12. ventriculus sinister.
-
Границы относительной сердечной тупости (истинные границы):
- Верхняя граница проходит горизонтально по верхнему краю хрящей третьих ребер до lineae parastemales dextra et sinistra; соответствует верхней стенке предсердий.
- Правая граница проходит по linea parastemalis dextra от III до V реберного хряща; соответствует стенке правого предсердия.
- Верхушка сердца (сердечный толчок) определяется слева в пятом межреберном промежутке на 1-1,5 см кнутри от linea medioclaviculans sinistra.
- Левая граница начинается от хряща III ребра по linea parastemalis sinistra и идет к верхушке сердца; соответствует стенке левого желудочка.
- Нижняя граница идет горизонтально от хряща V ребра по linea parastemalis dextra к верхушке сердца; соответствует стенке правого желудочка.
-
Границы абсолютной сердечной тупости — это участок сердца, который не закрыт легкими и прилежит к грудине, хрящам V и VI левых ребер:
- Верхняя граница проходит горизонтально по верхнему краю хрящей четвертых ребер справа и слева до lineae sternales.
- Правая граница проходит по linea sternalis dextra от хряща IV до хряща V ребра.
- Левая граница проходит от хряща IV ребра по linea sternalis sinistra к верхушке сердца.
- Нижняя граница соответствует основанию мечевидного отростка грудины.
-
Скелетотопия клапанов (проекция на переднюю грудную стенку):
- Трехстворчатый клапан проецируется за грудиной по косой линии, соединяющей грудинные концы хрящей IV левого и V правого ребер.
- Двухстворчатый клапан проецируется у левого края грудины в месте прикрепления хряща IV ребра.
- Клапан аорты располагается за грудиной на уровне III межреберья.
- Клапан легочного ствола проецируется в месте прикрепления хряща III левого ребра к грудине.
-
Места выслушивания клапанов:
Скелетотопия клапанов и места их выслушивания при аускультации не совпадают, так как звуки сердца проводятся по определенным направлениям (см. рис. 20, указаны стрелками):- Двухстворчатый клапан — в проекции верхушки сердца.
- Трехстворчатый клапан — у основания мечевидного отростка по левому краю грудины.
- Клапан аорты — во втором межреберье по linea parastemalis dextra.
- Клапан легочного ствола — во втором межреберье по linea parastemalis sinistra.
-
Микроскопическое строение:
- Строение стенки сердца:
- Эндокард (endocardium) выстилает камеры сердца изнутри:
- Слои эндокарда:
- Производные эндокарда.
- Миокард (myocardium):
- Миокард предсердий.
- Миокард желудочков.
- Эпикард (epicardium) — висцеральный листок серозной оболочки сердца (перикарда).
- Эндокард (endocardium) выстилает камеры сердца изнутри:
- Строение стенки сердца:
-
«Мягкий скелет» сердца:
- Правое и левое фиброзные кольца (annulus fibrosus dexter, annulus fibrosus sinister) окружают предсердно-желудочковые отверстия и служат опорой для трехстворчатого и двухстворчатого клапанов (см. рис. 19).
- Фиброзные кольца отверстий аорты и легочного ствола (annulus fibrosus aorticus et annulus fibrosus trunci pulmonalis) располагаются устья аорты и легочного ствола.
- Правый фиброзный треугольник (trigonum fibrosum dextrum) связывает правое и левое фиброзные кольца и кольцо аорты.
- Левый фиброзный треугольник (trigonum fibrosum sinistrum) расположен в области annulus fibrosus sinister.
- Перепончатая часть межжелудочковой перегородки (pars membranacea septi interventricularis).
-
Проводящая система сердца:
Проводящая система сердца состоит из атипичных кардиомиоцитов, образующих узлы и пучки:- Синусо-предсердный узел (Кис-Флека, nodus sinuatrialis) локализуется под эпикардом правого предсердия между отверстием верхней полой вены и правым ушком (рис. 21); является водителем ритма I порядка (пейсмекером), генерирует около 70 импульсов в минуту.
- Правая и левая ветви синусно-предсердного узла (ramus dexter et ramus sinister nodi sinuatrialis) направляются к миокарду правого и левого предсердий.
- Межпредсердный пучок (Бахмана, fasciculus interatrialis) направляется от nodus sinuatrialis к предсердно-желудочковому узлу.
- Предсердно-желудочковый узел (Ашоффа-Товара, nodus atrioventricularis) расположен в нижней части межпредсердной перегородки; является водителем ритма II порядка, генерирует около 40 импульсов в минуту.
- Предсердно-желудочковый пучок (Гиса, fasciculus atrioventricularis) проходит в перепончатой части межжелудочковой перегородки.
- Правая и левая ножки предсердно-желудочкового пучка (ножки пучка Гиса, crus dextrum et crus sinistrum fasciculi atrioventricularis) идут вначале по соответствующим сторонам перегородки, а затем направляются в стенку соответствующего желудочка.
- Волокна Пуркинье проводят импульс от ножек пучка Гиса к типичным кардиомиоцитам желудочков.
Круги кровообращения:
1. Большой (телесный) круг начинается в левом желудочке, из которого выходит аорта; по аорте и её разветвлениям кровь распространяется по всему телу и заканчивается в правом предсердии верхней и нижней полыми венами (рис. 22).
2. Малый (легочный) круг начинается из правого желудочка легочным стволом, который разделяется на две легочные артерии, несущие венозную кровь к каждому легкому; заканчивается в левом предсердии четырьмя легочными венами.
3. Сердечный круг начинается от правой и левой венечных артерий в области одноименных синусов аорты и заканчивается венечным синусом в правом предсердии. Сердечный круг можно рассматривать как часть большого круга кровообращения.
Источник: www.med24info.com
ПЕРКУТОРНОЕ ОПРЕДЕЛЕНИЕ ГРАНИЦ ОТНОСИТЕЛЬНОЙ И АБСОЛЮТНОЙ СЕРДЕЧНОЙ ТУПОСТИ
Перкуссия сердца используется для определения его границ. Четкое различие границ обусловлено тем, что воздушные легкие издают ясный звук, а безвоздушное плотное сердце — тупой. Перкуссию лучше проводить в вертикальном положении пациента, так границы определяются четче, но при тяжелом состоянии можно перкутировать и в горизонтальном положении.
Различают границы относительной тупости сердца, то есть истинные границы передней поверхности, прикрытые легкими, и границы абсолютной тупости, где сердце не прикрыто легкими.
Перкуссию начинают с определения правой границы относительной сердечной тупости, затем определяют верхнюю и левую границы. В такой же последовательности перкутируют и границы абсолютной сердечной тупости.
Правая граница относительной сердечной тупости:
Сначала определяют нижнюю границу правого легкого по l. med. clavicularis dextra, чтобы оценить высоту диафрагмы, влияющую на положение границ сердца.
Палец-плессиметр устанавливают во II межреберье по правой средне-ключичной линии, параллельно нижней границе легких, и перкутируют сверху вниз до появления тупого звука — это нижняя граница легкого. Верхний купол диафрагмы, на котором расположено сердце, находится выше этой границы примерно на 3 см. Поэтому палец-плессиметр переносят выше нижней границы правого легкого на одно ребро и располагают вертикально, параллельно границе сердечной тупости. Нанося перкуторный удар средней силы, постепенно перемещают палец-плессиметр на 0,5-1 см к грудине до появления притупленного звука. По наружному краю пальца, обращенному к ясному звуку, делают отметку.
В норме правая граница относительной сердечной тупости располагается по правому краю грудины или на 1 см кнаружи от правой грудинной линии и образована правым желудочком.
Увеличение правой границы относительной тупости сердца наблюдается при дилатации (реже гипертрофии) правого желудочка, что чаще связано с повышенным давлением в малом круге, например, при митральных пороках или хронических заболеваниях легких (эмфизема, пневмосклероз).
Смещение правой границы вправо может происходить при смещении всего сердца, что отмечается при уменьшении объема правого легкого или накоплении жидкости в левой плевральной полости.
Верхнюю границу относительной сердечной тупости перкутируют сверху вниз от ключицы по линии, расположенной на 1 см латеральнее левого края грудины или по парастернальной линии до появления притупленного звука. По верхнему краю пальца наносят отметку.
У здоровых людей верхняя граница относительной сердечной тупости находится на уровне 3 ребра и образуется за счет левого предсердия.
Смещение верхней границы относительной сердечной тупости вверх наблюдается при дилатации левого предсердия, что бывает при митральных пороках, а также при высоком стоянии диафрагмы (асцит, метеоризм, беременность).
Для определения левой границы относительной тупости сердца предварительно пальпаторно находят верхушечный толчок. Палец-плессиметр располагают в межреберье, где пальпировался верхушечный толчок, а при его отсутствии — в пятом межреберье на средней подмышечной линии, параллельно границе сердца. Перкуссию проводят, нанося удар средней силы, по направлению к грудине до появления притупленного звука. По наружному краю пальца, обращенному к ясному звуку, делают отметку.
Левая граница относительной сердечной тупости образована левым желудочком и в норме располагается на 1-2 см кнутри от левой средне-ключичной линии.
Смещение границы влево наблюдается при дилатации левого желудочка, что бывает при аортальных пороках, недостаточности митрального клапана, повышении давления в большом круге, миокардите, дилатационной кардиомиопатии.
Смещение всего сердца влево отмечается при накоплении жидкости или газа в правой плевральной полости, а также при уменьшении объема левого легкого.
Для определения границ абсолютной сердечной тупости используют тихую перкуссию. Палец-плессиметр располагают на правой границе относительной тупости и перкутируют дальше до появления тупого звука. Границу абсолютной тупости отмечают по краю пальца, обращенному к ясному звуку.
В норме правая граница абсолютной тупости находится по левой грудинной линии.
Аналогично определяют верхнюю и левую границы абсолютной сердечной тупости. В норме верхняя граница абсолютной тупости располагается на нижнем крае 4 ребра, левая — на 1 см кнутри от границы относительной тупости сердца или на 2-2,5 см кнутри от левой срединно-ключичной линии.
Абсолютная тупость увеличивается во все стороны равномерно при увеличении правого желудочка, который прилежит к передней грудной стенке, а также при накоплении жидкости в перикарде (перикардит), смещении сердца вперед (опухоль средостения, аневризма грудного отдела аорты), фиброзе легких.
Уменьшение абсолютной тупости сердца может происходить при смещении сердца назад или увеличении легочной паренхимы (эмфизема легких), когда сердце оттесняется от передней поверхности грудной клетки и в значительной степени закрывается легкими.
При перкуссии в горизонтальном положении границы сердца несколько шире, чем в положении стоя. В положении лежа на боку границы смещаются в соответствующую сторону на 2-3 см. Отсутствие смещения границ сердца при изменении положения тела указывает на наличие спаек перикарда с окружающими тканями. При декстракардии границы сердца зеркально отражаются на противоположную сторону.
Определение границ сосудистого пучка проводят во втором межреберье с использованием тихой перкуссии.
Палец-плессиметр располагают справа по средне-ключичной линии параллельно грудине и, перкутируя, постепенно перемещают его к грудине до притупления. Делают отметку по наружному краю пальца. Аналогично определяют левую границу сосудистого пучка, перкутируя от левой срединно-ключичной линии к грудине.
В норме границы сосудистого пучка не выходят за края грудины.
Расширение границ сосудистого пучка вправо отмечается при гипертонической болезни, атеросклерозе аорты и аневризме аорты.
Расширение левой границы сосудистого пучка наблюдается при расширении легочного ствола или аневризме нисходящего отдела аорты. При смещении сосудистого пучка опухолью средостения влево или вправо обе границы смещаются в соответствующую сторону.
6.Перкуссия сердца, диагностическое значение.
Перкуссия сердца позволяет определить его размеры, конфигурацию, положение и границы сосудистого пучка. Выделяют правую, левую и верхнюю границы сердца. При перкуссии области, прикрытой легкими, возникает притупленный звук — это область относительной сердечной тупости, соответствующая истинным границам сердца.
Определение начинается с правой границы. Сначала находят нижнюю границу легкого справа, затем поднимаются на одно межреберье выше и проводят перкуссию от ясного легочного звука до притупления в области относительной сердечной тупости. У здорового человека нижняя граница правого легкого по среднеключичной линии находится на VI ребре, поэтому правую границу относительной сердечной тупости определяют в IV межреберье справа. Палец-плессиметр располагают параллельно предполагаемой границе сердца и перкутируют от правой среднеключичной линии к грудине. Отметка границы производится по краю пальца, обращенному к ясному звуку. В норме эта граница находится на 1–1,5 см кнаружи от правого края грудины и образована правым предсердием.
Перед определением левой границы находят верхушечный толчок. Если он в 5 межреберье, начинают с него, если в 6 — с 6 межреберье. Палец ставят на 2 см кнаружи от верхушечного толчка и перкутируют к грудине. Если верхушечный толчок не пальпируется, палец-плессиметр ставят в 5 межреберье по передней подмышечной линии и перкутируют до притупленного звука. Здесь граница образована левым желудочком и находится на 1–2 см кнутри от левой срединно-ключичной линии, совпадая с верхушечным толчком. В 4 межреберье граница также образована левым желудочком и находится на 0,5–1 см кнутри от границы, выявленной в V межреберье. В 3 межреберье граница располагается на 2–2,5 см кнаружи от левого края грудины и образована ушком левого предсердия. На этом уровне находится «талия сердца» — условная граница между сосудистым пучком и дугой левого желудочка.
Для определения верхней границы относительной сердечной тупости перкутируют сверху вниз по левой грудинной линии или на 1 см от левого края грудины. В норме она находится на 3-м ребре и образована ушком левого предсердия.
После установления границ относительной сердечной тупости измеряют поперечный размер сердца. Для этого из крайних точек правой и левой границ опускают перпендикуляры на переднюю срединную линию и измеряют их сантиметровой лентой. В норме правый перпендикуляр равен 3–4 см, левый — 8–9 см. Суммарный поперечный размер относительной сердечной тупости составляет 11–13 см.
Определение границ сосудистого пучка
Перкуссию производят во 2-м межреберье справа и слева от срединно-ключичной линии к грудине, используя тихую перкуссию. При появлении притупления звука делают отметку по наружному краю пальца-плессиметра. Правая и левая границы сосудистого пучка расположены по краям грудины, расстояние между ними — 5–6 см. Расширение границ может наблюдаться при дилатации аорты, легочной артерии или опухолях средостения.
Для определения конфигурации сердца проецируют границы относительной сердечной тупости в IV, III и II межреберьях справа и V, IV, III, II межреберьях слева. Соединив точки найденных границ, получаем конфигурацию сердца.
Нормальная конфигурация сердца характеризуется нормальными границами относительной сердечной тупости. Угол между сосудистым пучком и левым желудочком на уровне III ребра должен быть тупым и открытым кнаружи. При патологических состояниях, сопровождающихся расширением различных отделов сердца, могут выявляться митральная и аортальная конфигурации.
Митральная конфигурация возникает при митральных пороках сердца и характеризуется сглаженностью или выбуханием талии сердца на уровне III ребра из-за гипертрофии и дилятации левого предсердия и выбухания ствола легочной артерии.
Аортальная конфигурация формируется при гипертрофии левого желудочка и его перегрузке (аортальные пороки, артериальная гипертензия). Признаки аортальной конфигурации: смещение границ относительной сердечной тупости влево в IV-V межреберьях, выраженная талия сердца на уровне III ребра, угол между сосудистым пучком и левым желудочком приближается к прямому. Рентгенологически сердце напоминает форму «сапога» или «сидячей утки».
При выпотном перикардите конфигурация напоминает трапецию. В этом случае из-за скопления экссудата или транссудата в полости перикарда расширяются нижние отделы относительной сердечной тупости. В положении лежа эти границы уменьшаются.
Определение границ абсолютной сердечной тупости
При перкуссии области сердца, не прикрытой легкими, слышен тупой звук — это область абсолютной сердечной тупости, образуемая правым желудочком. Перкуссию проводят от границы относительной сердечной тупости кнутри до абсолютно тупого звука. Правая граница определяется в IV межреберье справа от грудины, левая — в V межреберье слева от грудины, верхняя — сверху вниз по левому краю грудины или на 1 см кнаружи от него.
- Правая граница абсолютной сердечной тупости проходит в IV межреберье по левому краю грудины.
- Левая граница находится на уровне 5-го межреберья — на 2–3 см кнутри от срединно-ключичной линии (или на 1–1,5 см кнутри от границы относительной сердечной тупости).
- Верхняя граница — на 4-м ребре.
Изменение границ относительной сердечной тупости при патологических состояниях
- Смещение границ вправо происходит при расширении правого желудочка (повышение давления в легочной артерии при митральных пороках, хронических заболеваниях легких, тромбоэмболии легочной артерии).
- Смещение границ влево на уровне IV-V межреберий наблюдается при расширении левого желудочка (недостаточность митрального клапана, аортальные пороки, артериальная гипертензия). Увеличенный правый желудочек может сместить границу влево.
- Высокое стояние диафрагмы приводит к горизонтальному положению сердца и увеличению его поперечного размера; низкое стояние — к уменьшению.
- Скопление жидкости или воздуха в плевральной полости смещает границы сердца в здоровую сторону, при ателектазе или сморщивании легких — в больную.
Увеличение границ абсолютной сердечной тупости наблюдается при:
- дилатации правого желудочка,
- сморщивании и ателектазе легких,
- пульмонэктомии,
- опухолях средостения,
- глубоком выдохе,
- экссудативном плеврите или гидротораксе слева,
- экссудативном перикардите,
- резкой гипертрофии правого желудочка.
Уменьшение границ абсолютной сердечной тупости наблюдается при:
- глубоком вдохе,
- низком стоянии диафрагмы,
- эмфиземе легких,
- приступе бронхиальной астмы,
- пневмотораксе,
- пневмоперикарде.
Расширение сосудистого пучка отмечается при атеросклерозе и сифилисе.
- Определение АД по методу Короткова.
Артериальное давление (АД) — давление, которое кровь оказывает на стенки сосудов. Оно изменяется в зависимости от фаз сокращений сердца. В период систолы определяется максимальное (систолическое) давление; в период диастолы — минимальное (диастолическое) давление. Разность между максимальным и минимальным давлением называется пульсовым давлением, в норме равным 40–50 мм рт. ст.
Существуют прямые и непрямые методы измерения АД. Наиболее точный — прямой (кровавый) метод, при котором игла, соединенная с манометром, вводится непосредственно в сосуд. Этот метод применяется только при операциях на сердце и сосудах. В практической деятельности АД определяют пульсовым и аускультативным методами, а также осциллометрическим методом.
Пульсовой метод. На предплечье накладывается манжетка, в которую накачивается воздух. Давление в манжетке повышается до уровня, превышающего давление в плечевой артерии, что прекращает пульсацию. Постепенно воздух выпускается, и при снижении давления до уровня чуть ниже систолического восстанавливается кровообращение в плечевой артерии, что можно зарегистрировать пальпаторно на лучевой артерии. Манжетка соединяется с ртутным манометром Рива-Роччи или пружинным манометром, по которым оценивается величина давления в манжетке и, следовательно, систолическое давление. Этот метод позволяет определить только систолическое АД.
Аускультативный метод. Разработан русским врачом Николаем Сергеевичем Коротковым в 1905 году. Для измерения АД используется сфигмоманометр или аппарат Рива-Роччи. При снижении давления в манжетке врач выслушивает тоны, называемые «фазами тонов Короткова». По этим фазам определяются величины систолического и диастолического АД. Выделяют пять фаз тонов Короткова.
Перкуссия сердца – метод определения границ органа
Перкуссия сердца используется для определения его положения, размера и конфигурации. Процедуру можно проводить как в вертикальном, так и в горизонтальном положении пациента. При этом размеры сердца в вертикальном положении меньше, чем в горизонтальном, что связано с ограниченной подвижностью сердца и перемещением диафрагмы.
Правая граница сердца формируется верхней полой веной и правым предсердием. Левая граница образована левой частью дуги аорты, легочным стволом, ушком левого предсердия и левым желудочком. Переднюю поверхность сердца составляет правый желудочек, а заднюю – левый. Сердце, не содержащее воздуха, при перкуссии издает тупой звук. С боков оно частично прикрыто легкими, что позволяет определить относительную и абсолютную тупость. Относительная тупость соответствует настоящим границам сердца и проецируется на грудную клетку, тогда как абсолютная тупость определяет только переднюю поверхность, не прикрытую легкими.
Определение абсолютной тупости
Звук над участком относительной тупости тише, чем над абсолютной тупостью. Абсолютную тупость определяют с помощью тихой перкуссии. В норме правая граница абсолютной сердечной тупости совпадает с левым краем грудины на уровне от IV до VI ребра, а верхняя граница проходит от нижнего края хряща IV левого ребра до левой пригрудинной линии. Левую границу определяют в пятом межреберном промежутке на 10-15 мм вправо от левой среднеключичной линии.
Увеличение абсолютной тупости наблюдается при гипертрофии правого желудочка, которая может возникнуть из-за митрального стеноза, тромбоэмболии легочной артерии или экссудативного перикардита. При эмфиземе легких может наблюдаться уменьшение или полное отсутствие абсолютной тупости.
Определение относительной тупости
Относительную сердечную тупость определяют следующим образом: сначала находят верхний край печеночной тупости, затем, поднявшись на два ребра вверх, перкутируют в пятом межреберном промежутке до появления притупления звука, что соответствует правой границе сердца. В норме она располагается вдоль правого края грудины или на 5-10 мм вправо от него. Для определения верхней границы перкутируют от левой ключицы вниз по пригрудинной линии. На третьем ребре в норме слышен притупленный звук, что соответствует верхней границе сердца. Левую границу определяют в пятом межреберье, перкутируя от передней подмышечной линии к грудине до появления притупленного звука. В норме левая граница находится на 10-15 мм вправо от левой среднеключичной линии.
При некоторых заболеваниях размеры сердца могут увеличиваться. Например, при гипертонической болезни и пороках аортального клапана левая граница смещается влево, а при миокардитах расширяются все полости сердца, и границы смещаются влево и вправо.
Перкуссия также используется для обследования органов брюшной полости, хотя она менее информативна, чем пальпация. Перкуссия живота применяется для определения границ отдельных органов.
В кишечнике всегда содержится воздух, поэтому над брюшной полостью определяется высокий перкуторный звук. Перкуссия селезенки, печени и почек дает тупой звук. Эти характеристики звука позволяют точно определить расположение органов брюшной полости.
Границы сердца?
Петя Канищев
Порядок проведения перкуссии сердца
Сначала определяют границы относительной тупости сердца, его конфигурацию и поперечный размер. Затем устанавливают границы абсолютной тупости сердца и сосудистого пучка, а также измеряют их размеры.
Общие правила перкуссии сердца
Определение границ относительной тупости сердца
Источник: zna4enie.ru