Эндокардитом называют воспаление внутренней оболочки сердца — эндокарда. Заболевание может протекать без явных признаков: часто наблюдаются легкое недомогание, незначительное повышение температуры и, реже, неприятные ощущения в сердце. Течение болезни непредсказуемо: воспаление эндокарда может привести к тромбоэмболии артерий жизненно важных органов, острой сердечной недостаточности, опасным аритмиям и поражению внутренних органов. Также возможно рецидивирование заболевания.
Эндокардит обычно возникает как осложнение воспалительных процессов в миндалинах, почках, легких, миокарде и других органах, поэтому его редко выделяют в отдельный диагноз. Однако существует и самостоятельная форма — инфекционный эндокардит, который развивается при попадании микроорганизмов в эндокард.
Чаще всего это бактерии, поэтому ранее заболевание называли «бактериальным эндокардитом». В настоящее время, с увеличением случаев обнаружения грибов в посевах крови, это название считается устаревшим. Инфекционный эндокардит также называют септическим, так как микроорганизмы обнаруживаются в крови, которая в норме должна быть стерильной.
Что такое эндокард и чем опасно его воспаление
Эндокард, воспаляющийся при эндокардите, состоит из нескольких слоев клеток:
-
Эндотелиальный слой — самый внутренний, образован эндотелиальными клетками, аналогичными тем, что выстилают слизистые оболочки внутренних органов и кровеносные сосуды. Эти клетки располагаются на базальной мембране, которая стимулирует их рост и деление.
-
Подэндотелиальный слой — состоит из соединительной ткани с малодифференцированными клетками.
-
Мышечно-эластический слой — включает мышечные волокна, окруженные соединительной тканью. Он аналогичен средней оболочке сосудов.
-
Наружный соединительнотканный слой — состоит из соединительной ткани и соответствует наружной оболочке сосудов.
Эндокард выстилает стенки сердца, формирует створки клапанов и прикрепляющиеся к ним сухожильные хорды, а также сосочковые мышцы. Эта оболочка разделяет кровь и внутреннюю структуру сердца, минимизируя трение и предотвращая образование тромбов. Это достигается благодаря гликокаликсу, обладающему атромбогенными свойствами.
Эндокард клапанов со стороны предсердий более плотный из-за большего количества коллагеновых волокон в мышечно-эластическом слое. Со стороны желудочков этот слой тоньше и почти не содержит мышечных волокон. Клапаны между полостями сердца и сосудами (легочным стволом и аортой) тоньше предсердно-желудочковых. Эндокард у основания клапанов толще, но на самих клапанах послойность не наблюдается, а мышечных волокон на створках, закрывающих вход в сосуды, крайне мало.
Питание глубокого эндокарда, соприкасающегося с миокардом, происходит из его сосудов. Остальные отделы получают кислород и питательные вещества из крови в сердечных полостях.
Под эндокардом находится миокард, отвечающий за сокращения сердца и поддержание правильного ритма. В миокарде расположены клетки, которые вырабатывают и передают электрические импульсы, вызывающие сокращения.
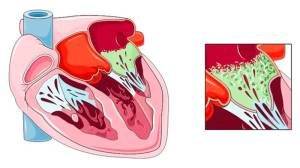
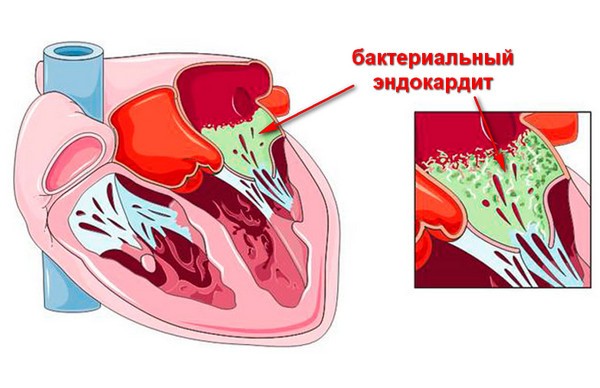
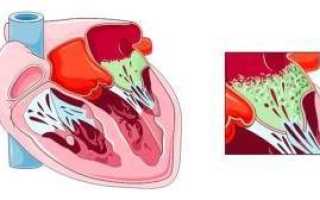
При попадании в кровь микробов (бактерий или грибов) они могут оседать на эндокарде, особенно на клапанах между левыми предсердиями и желудочком, а также у входа из левого желудочка в аорту, вызывая воспаление. Воспаленный эндокард разрастается, на нем откладываются тромбы, что приводит к «бородавчатому эндокардиту», характерному для ревматического процесса.
Тромбы могут отрываться и попадать в артерии, что может вызвать инсульт, инфаркт селезенки, кишечника, легких и других органов.
Увеличение массы клапана из-за тромбов и рубцовой ткани нарушает его функцию, что приводит к хронической сердечной недостаточности.
Микроорганизмы, осевшие на клапанах, хордах или сосочковых мышцах, могут вызывать язвы эндотелия (язвенный эндокардит). Если это приводит к образованию «дырки» в клапане или отрыву хорды, сердце теряет контроль над процессами, что вызывает острую сердечную недостаточность. Это может проявляться отеком легких, одышкой и ощущением нехватки воздуха или резким снижением давления, учащением пульса и паническим состоянием с возможной потерей сознания.
Наличие бактерий или грибов в крови активирует иммунитет, образуются антитела и активируется система комплемента. Антигены микробов соединяются с антителами и белками комплемента, но не разрушаются, а откладываются вокруг сосудов различных органов, вызывая воспалительно-аллергические реакции, что может привести к гломерулонефриту, артриту, миокардиту или васкулиту.
Статистика
В 2001 году заболеваемость инфекционным эндокардитом составляла 38 случаев на 100 000 населения. В настоящее время частота заболевания снизилась до 6-15 случаев на 100 000 человек. Однако смертность остается высокой — 15-45% (в среднем 30%), особенно среди пожилых людей.
Эндокардит чаще встречается у людей трудоспособного возраста (20-50 лет) и у детей. Заболеваемость среди мужчин и женщин одинакова.
Причины эндокардита и его классификация
Инфекционный эндокардит сердца делится на первичный и вторичный в зависимости от состояния внутренней сердечной оболочки. Оба типа вызываются различными микроорганизмами:
- Бактериями: зеленящим стрептококком (основная причина подострого эндокардита), пневмоническим стрептококком, золотистым стафилококком, энтерококком (вызывают острый воспалительный процесс), кишечной палочкой, микобактерией туберкулеза, бледной трепонемой (при сифилисе), бруцеллой, а также некоторыми грамотрицательными и анаэробными бактериями.
- Грибами, чаще всего — Кандидами. Эта микрофлора появляется при длительном лечении антибиотиками или при наличии венозного катетера.
- Некоторые вирусы.
- Некоторые простейшие.
Первичный эндокардит возникает на здоровых клапанах, тогда как вторичный — на клапанах, пораженных ревматизмом или пролапсом, на искусственных клапанах и рядом с кардиостимуляторами. В последнее время наблюдается рост случаев первичного эндокардита, который достиг 41-55%.
Микроорганизмы попадают в кровь человека такими путями:
- Через рану на коже или слизистых, если она загрязнена микробами у человека с ослабленным иммунитетом или с установленным искусственным клапаном или кардиостимулятором.
- При проведении инвазивных методов обследования и лечения: катетеризации вен для введения контраста (например, при ангиографии), эндоскопических и открытых операций, абортов, цистоскопии и даже удалении зубов, когда инородная поверхность контактирует с кровью.
- Из любого источника бактериального или грибкового воспаления (например, легких при пневмонии, абсцесса миндалин, гангрены конечностей) — при условии ослабленного иммунитета, особенно в сочетании с патологией клапанов.
- При любой инфекции (микроорганизмы попадают в кровь и проходят через сердце): дыхательных путей, гайморовых пазух, почек, суставов, кишечника и так далее, если у человека есть искусственный клапан или кардиостимулятор.
- При употреблении инъекционных наркотиков, когда не соблюдается стерильность, чаще всего поражается эндокард правых отделов сердца.
- Во время установки протезов или имплантов, особенно искусственных клапанов сердца или кардиостимуляторов.
- Во время любой операции на сердце.
Риск, что микроб «прилипнет» к эндокарду и вызовет воспаление, выше у пожилых людей, наркоманов и лиц с иммунодефицитом, включая тех, кто лечится от рака. Также подвержены риску люди, регулярно употребляющие алкоголь.
Существуют и местные факторы, способствующие развитию заболевания. Это пороки сердца — как врожденные, так и приобретенные (особенно дефекты межжелудочковой перегородки и коарктация аорты), а также искусственные клапаны. При наличии клапанной патологии любое попадание бактерий в кровь (даже при кисте корня зуба или ангине) может в 90% случаев вызвать инфекционный эндокардит.
Если с сердечными клапанами все в порядке, то риск развития эндокардита выше у пожилых людей, страдающих артериальной гипертензией, ИБС, кардиомиопатиями или синдромом Марфана. Повышен риск у тех, кто уже перенес это заболевание, даже если оно не оставило видимых следов на сердце.
Если заболевание возникает при наличии возбудителя в крови и поражении внутренних органов, это септический эндокардит, также известный как инфекционный или бактериальный. Если он развивается как осложнение стрептококкового воспаления миндалин или гломерулонефрита, вызванного стрептококком, его называют ревматическим эндокардитом. Также существуют туберкулезное, сифилитическое, травматическое и постинфарктное воспаление миокарда.
В зависимости от течения, любой эндокардит бывает:
- Острый: длится около 2 месяцев.
- Подострый: продолжается 2-4 месяца, обычно является следствием недолеченного острого процесса.
- Хронический (затяжной): продолжается более 4 месяцев. Это редкий вид инфекционного эндокардита, но часто встречается при заболеваниях ревматического генеза.
По поражению клапанов, выделяют:
- эндокардит митрального клапана;
- воспаление аортального клапана;
- эндокардит трехстворчатого (трикуспидального) клапана;
- воспаление клапана легочной артерии.
Последние два клапана, находящиеся в правых отделах сердца, чаще всего воспаляются у инъекционных наркоманов.
Если эндокардит развился после операции на сердце, его делят на:
- Ранний: возникает в первый год после вмешательства, что указывает на внутрибольничное инфицирование.
- Поздний: развивается спустя год после операции, вызван внебольничной микрофлорой.
Классификация инфекции влияет на выбор антибактериальной терапии и прогноз. Если заражение произошло внутрибольничной микрофлорой в первые 72 часа пребывания в стационаре, смертность может достигать 40-56%.
Эндокардит у детей имеет дополнительную классификацию. Он делится на:
- Врожденный — формируется во внутриутробный период при инфицировании плода.
- Приобретенный — возникает после родов, либо по тем же причинам, что и у взрослых, либо при инфицировании в родах или сразу после них.
У детей старше 2 лет большинство случаев эндокардита развивается на фоне врожденного или приобретенного порока сердца.
Симптомы
Признаки и симптомы эндокардита зависят от его типа (инфекционный, ревматический, сифилитический, туберкулезный) и течения заболевания.
При остром эндокардите наблюдаются следующие симптомы:
- высокая температура (до 39,5°C);
- сильный озноб при подъеме температуры;
- обильное потоотделение;
- боли в суставах и мышцах;
- заторможенность;
- головная боль;
- сероватая кожа с легкой желтизной и красными пятнами;
- болезненные красноватые узелки на пальцах рук;
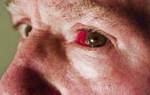
- кровоизлияния в конъюнктиву.
Подострый инфекционный эндокардит проявляется:
- повышенной температурой (до 38,5°C);
- ознобом;
- ухудшением сна;
- снижением веса;
- кожей цвета «кофе с молоком»;
- красной сыпью;
- болезненными узелками под кожей.
Главное отличие от острого процесса — симптомы сохраняются более 2 месяцев.
Хронический эндокардит характеризуется теми же симптомами (температура обычно до 38°C) в течение полугода или дольше. За это время человек теряет в весе, пальцы рук становятся похожи на барабанные палочки (расширенные в области ногтевых фаланг), ногти тускнеют и выпуклы, под ними могут появляться кровоизлияния, а на пальцах, ладонях и подошвах — болезненные красноватые узелки размером с горошину.
При формировании порока сердца возникает одышка: сначала при физической нагрузке, затем в покое, боли за грудиной, учащенное сердцебиение (до 110 ударов в минуту и чаще) независимо от температуры.
Если развивается гломерулонефрит или инфаркт почки, появляются отеки на лице, нарушается мочеиспускание (уменьшается объем мочи), моча становится красноватой, возникают боли в пояснице.
Сильные боли в левом подреберье могут указывать на закупорку артерий, питающих селезенку, что может привести к отмиранию части органа.
При тромбоэмболии легочной артерии резко возникает нехватка воздуха и боль за грудиной. Быстро нарастает нарушение сознания, кожа (особенно на лице) приобретает фиолетовый оттенок.
Симптомы инфекционного эндокардита развиваются в три стадии:
- Инфекционно-токсическая: бактерии попадают в кровь, оседают на клапанах и размножаются, формируя вегетации.
- Инфекционно-аллергическая: активация иммунитета приводит к поражению внутренних органов (миокарда, печени, селезенки, почек).
- Дистрофическая: развиваются осложнения со стороны внутренних органов и миокарда (отмирание участков сердечной мышцы в 92% случаев затяжного воспаления эндокарда).
Инфекционный эндокардит у детей проявляется остро и напоминает ОРВИ, но при ОРВИ цвет лица не меняется на желтоватый, и не отмечаются боли в сердце.
Ревматический эндокардит обычно развивается после ангины или гломерулонефрита, вызванных бета-гемолитическим стрептококком. После стихания заболевания человек может ощущать слабость, утомляемость и недомогание. Повышение температуры (обычно до 38°C или выше) и неприятные ощущения в области сердца могут сопровождаться другими признаками ревматизма, такими как временное увеличение и болезненность крупных суставов.
Осложнения
Одним из серьезных осложнений эндокардита является эмболия — отрыв участка клапана или тромба, который затем перемещается по артериям. Эмбол (или тромбоэмбол) останавливается в артерии, соответствующей его диаметру.
Если отрыв произошел в левых отделах сердца, возникает эмболизация сосудов большого круга, что может привести к инфаркту внутренних органов, таких как кишечник, селезенка или почки.
Если тромб или нестабильная вегетация находятся в правых отделах сердца, эмбол может перекрыть сосуды малого круга, например, легочную артерию, что приводит к инфаркту легкого.
Также эндокардит может вызывать следующие осложнения:
- Острая сердечная недостаточность.
- Формирование порока сердца.
- Миокардит.
- Перикардит.
- Хроническая сердечная недостаточность.
- Поражения почек: гломерулонефрит, нефротический синдром, почечная недостаточность.
- Поражения селезенки: абсцесс, увеличение, разрыв.
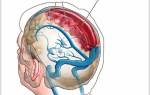
- Осложнения со стороны нервной системы: инсульт, менингит, менингоэнцефалит, абсцесс головного мозга.
- Поражения сосудов: воспаление, аневризмы, тромбофлебиты.
Диагностика
Диагностика эндокардита основывается на следующих данных:
- Выслушивание сердца: сначала определяется систолический шум, затем диастолический.
- Определение границ сердца: они расширяются влево (при поражении клапанов левых отделов) или вправо (если вегетации находятся в правых отделах).
- ЭКГ: при раздражении воспаленным эндокардом проводящих путей миокарда на кардиограмме фиксируются нарушения ритма.
- УЗИ сердца (эхокардиоскопия): позволяет выявить вегетации на клапанах, а также утолщение эндокарда и миокарда. УЗИ с допплерографией помогает оценить функцию сердца и косвенно давление в малом круге.
- Бактериологическое исследование крови (посев на питательные среды).
- Исследование крови ПЦР-методом: позволяет выявить некоторые вирусы и бактерии.
- Ревмопробы: помогают отличить инфекционный эндокардит от ревматического.
- При необходимости проводят магнитно-резонансную или компьютерную томографию грудной клетки с прицельным исследованием сердца.
Точный диагноз инфекционного эндокардита ставится при наличии специфической УЗИ-картины и обнаружении возбудителя в крови. Если все симптомы указывают на заболевание, но на эхокардиоскопии значительных изменений нет, диагноз считается «под вопросом».
Если возбудитель в крови не определяется, но УЗИ-картина не вызывает сомнений, диагноз может быть записан как «инфекционный эндокардит», «культуронегативный» (если бактериологический посев ничего не выявил) или «ПЦР-негативный» (если методом ПЦР не был выделен возбудитель).
Лечение
Лечение эндокардита должно проводиться только в стационаре из-за непредсказуемости заболевания и возможных осложнений. Оно включает обязательное внутривенное введение антибиотиков по схемам, рекомендованным Министерством здравоохранения. Обычно применяются антибиотики широкого спектра, направленные против зеленящего стрептококка и золотистого стафилококка (например, «Ванкомицин», «Зивокс»); часто используется комбинация из 2-3 препаратов.
Перед началом антибиотикотерапии из периферической вены трижды берут кровь на стерильность. Результаты анализов, получаемые примерно на 5-й день, могут привести к изменению антибактериального препарата.
Курс антибиотиков длится от 4 до 12 недель. Их отмена возможна только после нормализации температуры и лабораторных показателей, а также получения трех отрицательных бактериологических посевов на фоне пробной отмены препаратов.
Дополнительно назначаются:
- препараты для разжижения крови (гепарин);
- глюкокортикоиды;
- противогрибковые средства;
- ингибиторы протеолитических ферментов;
- антистафилококковая плазма или иммуноглобулин;
- препараты для лечения осложнений эндокардита.
Если медикаментозное лечение неэффективно в течение 3-4 недель, проводится операция для удаления очагов инфекции в сердце, что помогает избежать прогрессирования сердечной недостаточности и тромбоэмболии. Вмешательство включает удаление пораженных клапанов и установку протезов.
Хирургическое вмешательство может быть экстренным (в течение суток после диагноза) в случае:
- острой сердечной недостаточности,
- отрыва стенки клапана,
- перфорации клапана,
- развития свищей, абсцессов или псевдоаневризм клапанов,
- появления подвижных наростов на клапанах более 10 мм в диаметре в первую неделю терапии.
Риск такой операции высок.
После операции пациент получает антибиотики в течение 7-15 дней и находится в стационаре на полупостельном режиме.
После эндокардита двигательный режим расширяется, но физические нагрузки остаются под запретом. Рекомендуется диета №10 с ограничением соли и жидкости, полным исключением алкоголя, какао, шоколада, кофе, а также острых, жирных и копченых блюд.
Прогноз
Инфекционный эндокардит — заболевание с условно неблагоприятным прогнозом. У людей без иммунодефицита и сердечно-сосудистых заболеваний прогноз более благоприятен, особенно при ранней диагностике и начале интенсивной антибактериальной терапии. Однако у пациентов с хроническими сердечными заболеваниями или ослабленной иммунной системой могут возникать опасные для жизни осложнения.
Прогноз ухудшается в следующих случаях:
- Симптомы заболевания проявляются после поступления в стационар (в течение первых 72 часов) после инвазивной диагностики или операций на сердце.
- В крови обнаруживается грамотрицательная флора, золотистый стафилококк, нечувствительные к антибиотикам Кохиелла или Бруцелла, а также грибковая флора.
При инфекционном эндокардите, поражающем правые отделы сердца, можно ожидать более благоприятного исхода.
Ревматический эндокардит имеет более благоприятный прогноз: острая сердечная недостаточность и тромбоэмболии встречаются реже. Однако порок сердца при этой патологии развивается в большинстве случаев.
Профилактика
Профилактика эндокардита включает следующие меры:
- Соблюдение физической активности и здорового питания, чтобы минимизировать необходимость в инвазивных обследованиях и лечении.
- Своевременная санация очагов инфекции: лечение больных зубов, промывание лакун миндалин при хроническом тонзиллите, обеспечение оттока содержимого из носовых пазух при хроническом гайморите.
- Лечение должно проводиться в специализированных клиниках, а не в домашних условиях или сомнительных кабинетах.
- При частой травматизации важно поддерживать иммунитет: правильно питаться, активно двигаться и соблюдать гигиену кожи и слизистых оболочек.
- При травмах необходимо правильно обрабатывать рану антисептиками и, при необходимости, обращаться к врачу.
- Если требуется операция на сердце, установка искусственного клапана или электрокардиостимулятора, нельзя самостоятельно отменять назначенные препараты для разжижения крови.
- Антибиотики следует принимать столько дней, сколько назначил врач. На 5-й день антибактериальной терапии стоит уточнить у врача необходимость назначения противогрибковых препаратов.
- Профилактика антибиотиками должна проводиться перед любым инвазивным лечением. При плановой операции препараты лучше начать вводить за 12-24 часа до вмешательства, особенно если оно касается органов полости рта или кишечника. В случае экстренной операции антибиотик нужно ввести как можно раньше после поступления в стационар.
Источник: zdravotvet.ru
Что такое бакэндокардит
Любой организм не может быть полностью защищен от опасных микроорганизмов. При попадании бактерий в кровь развивается серьезное заболевание — эндокардит, связанное с воспалением внутренней оболочки сердца, называемой эндокардом. Поражаться может как клапанный, так и пристеночный эндокард.
Бактериальный эндокардит, или бакэндокардит, возникает при септическом поражении оболочки сердца. Бактерии, чаще всего стрептококки, стафилококки и энтерококки, проникают в мембрану и начинают размножаться. К микроорганизмам, вызывающим эндокардит, также относятся грибы. Заболевание может называться инфекционным или септическим эндокардитом.
Эндокардит может возникнуть в любом возрасте, но мужчины болеют в два раза чаще, чем женщины.
Классификация бакэндокардита
Статистика показывает, что характер заболевания варьируется в зависимости от его длительности и тяжести. Бактериальный эндокардит делится на три вида:
- Острый;
- Подострый;
- Хронический.
Острый инфекционный эндокардит длится до двух недель и может привести к пороку клапанного аппарата.
Подострый инфекционный эндокардит имеет более высокую степень осложнений и может продолжаться до трех месяцев. Он характеризуется образованием язв на клапанах миокарда и тромботических образований.
Хронический бактериальный эндокардит практически не поддается лечению, а его симптомы могут беспокоить пациента на протяжении многих лет. Он возникает при наличии у матери хронического инфекционного заболевания.
Существует также классификация по наличию или отсутствию фонового заболевания.
- Первичный инфекционный эндокардит развивается на неповрежденных клапанах. Это может произойти после осложнений, вызванных ОРВИ, стрессами или переутомлением. Около 6% случаев заболеваний связано с первичным эндокардитом.
Также существует париетальный фибропластический эозинофильный эндокардит (эндокардит Леффлера), который приводит к утолщению или сужению камер сердца и может вызвать сердечную недостаточность. Выделяют три стадии:
- Острая. Длится до шести недель. Воспалительные процессы охватывают желудочки и сердечную мышцу, возникают отмершие клетки.
- Тромботическая. На эндокарде левого и правого желудочков образуются тромбы, развивается очаговый склероз и растет молодая соединительная ткань.
- Стадия фиброза. На этом этапе наблюдается сужение сердечных камер и признаки порока сердца.
Симптомы и признаки бакэндокардита
Признаки инфекционного заболевания разнообразны и зависят от нескольких факторов:
- иммунитет пациента;
- вид возбудителя;
- количество бактерий в крови;
- общее состояние здоровья.
Симптомы инфекционного заболевания можно обобщить в следующих проявлениях:
- головокружение, тошнота, расстройство желудка;
- лихорадка;
- высокая температура тела, до 40 градусов;
- высыпания на слизистых и коже;
- деформация конечностей;
- затрудненное дыхание;
- сухой и обильный кашель;
- бледный или желтовато-серый цвет кожи (особенно у детей);
- боль в суставах и мышцах;
- резкая потеря веса без видимых причин;
- недомогание: слабость, сонливость, нарушение внимания;
- проблемы со сном;
- озноб.
Дополнительно могут наблюдаться теплая сухая кожа и увеличенная селезенка. На коже может появиться геморрагическая сыпь. Пятна Рота, как признак инфекционного заболевания, представляют собой обильные кровоизлияния с белым центром в сетчатке.
В зависимости от состояния организма, бактериальный эндокардит может проявляться по-разному. Сначала симптомы могут быть легкими и незаметными, что приводит к осложнениям и увеличивает продолжительность болезни. В других случаях симптомы выражены ярко, и пациент быстро начинает лечение.
Развитие болезни обычно проходит три этапа:
- дистрофическая фаза. Поражение и воспаление внутренних органов становятся хроническими, что может привести к порокам сердца и сердечной недостаточности.
Диагностика болезни
Для правильной диагностики инфекционных заболеваний важно многократное исследование крови на стерильность. Также необходимо определение показателей иммунного статуса, включая уровень ЦИК, реакцию лейкоцитов на бактериальные возбудители, уровень иммуноглобулина М и нарастание противотканевых антител.
УЗИ сердца является важным инструментом диагностики. Обнаруженные вегетации на клапанах сердца указывают на инфекционное заболевание.
Эхокардиография (ЭхоКГ) рекомендуется всем пациентам с подозрением на инфекционный эндокардит. Этот метод позволяет оценить состояние сердечных клапанов и выявить абсцесс клапанного кольца. Часто ЭхоКГ назначают для определения степени порока сердца.
Также важны общий, биохимический и иммунологический анализы крови. При установлении диагноза эндокардит следующим шагом является определение типа заболевания.
Причины заболевания
Инфекция может попасть в организм через пищу, а затем через кровеносную систему достигнуть сердца. Также бактерии могут проникнуть через поврежденные участки кожи, порезы и царапины.
Бактериальный эндокардит может развиться в результате:
- кожных инфекций,
- гайморита,
- ангины,
- отита.
Возбудителями заболевания являются:
- энтерококк,
- стафилококк,
- стрептококк.
Заболевание может возникнуть после хирургических процедур, таких как удаление зуба или миндалин (тонзиллэктомия). Инфекция также может попасть в организм через внутривенные инъекции. При отсутствии пороков сердечных клапанов риск минимален, так как лейкоциты уничтожают вредные микроорганизмы.
Существуют факторы, повышающие риск заболевания:
- порок сердца,
- искусственно вживленный клапан сердца,
- кардиомиопатия,
- рубцовая деформация клапана сердца.
Особое внимание на профилактику следует обратить группе риска:
- люди с врожденными пороками сердца или изменениями сердечных клапанов,
- пациенты с искусственными или поврежденными клапанами,
- наркоманы, использующие нестерильное оборудование.
Бакэндокардит у детей
Инфекционный эндокардит чаще всего встречается у детей до 2 лет и может быть врожденным. Это связано с инфекционными заболеваниями матери во время беременности, которые могут инфицировать плод. В школьном возрасте возможно развитие ревматического поражения сердца.
В детском возрасте, помимо изменения цвета кожи, могут наблюдаться следующие симптомы:
- острый токсикоз;
- воспаление эндокарда;
- закупорка сосудов тромбами и др.
Симптомы у детей схожи с симптомами у взрослых, включая лихорадку, пятна Рота, шумы в сердце и другие. Последствия могут привести к поражению органов, включая сердечную, почечную или печеночную недостаточность.
Редко встречается симптом пятна Джейнуэя — безболезненные пятна на ладонях и стопах, сигнализирующие о начале инфекционной болезни.
После попадания бактерий в организм первые симптомы могут появиться через две недели, хотя диагноз может быть установлен и позже.
Диагностика включает анализы крови и мочи, а также ЭКГ. Кровь обычно сдают несколько раз (чаще три) для точного определения возбудителя. Признаки эндокардита — увеличение СОЭ и анемия. ЭхоКГ помогает в исследовании.
Для лечения применяют небольшие дозы пенициллина и других антибиотиков, рассчитываемые по весу и возрасту ребенка. Возможно также использование аспирина, диклофенака и других противовоспалительных средств. Лечение продолжается до полного восстановления. При ухудшении состояния может потребоваться операция.
Чтобы избежать бакэндокардита, важно тщательно следить за состоянием ребенка и своевременно лечить кариес, гайморит, тонзиллит и другие заболевания.
Возможные последствия и осложнения
В зависимости от типа бактериального эндокардита определяется и степень заболевания. Если лечение запустить или не начать вовсе, могут возникнуть серьезные последствия, вплоть до летального исхода.
Это связано с тем, что инфекция, попавшая в сердце, образует вокруг себя коросту из клеток. Во время болезни кусочки коросты могут отрываться и попадать в различные органы, что может привести к:
- отеку легких, пневмонии, инфаркту, гипертензии и другим осложнениям;
- спленомегалии;
- почечной недостаточности, инфаркту почки, нефриту;
- гепатиту;
- менингиту, нарушению кровообращения в мозге;
- инфаркту миокарда, увеличению сердца, тахикардии, абсцессу, перикардиту;
- тромбозу, аневризме, тромбоэмболии, васкулиту.
После вторичного бактериального эндокардита может возникнуть постоянное нарушение работы сердечных клапанов и сердечная недостаточность. Поэтому важно внимательно следить за своим здоровьем и как можно быстрее начинать лечение.
Лечение инфекционного эндокардита
Важно отметить, что для установления диагноза инфекционного эндокардита в среднем требуется не менее трех месяцев с момента обращения к врачу. Более 80% пациентов поступают в стационар с неверным диагнозом.
При выявлении признаков бактериального эндокардита больного немедленно госпитализируют для полноценного лечения, которое включает:
- Оперативное вмешательство, если антибиотики не устранили инфекцию.
Лечение направлено на уничтожение бактерий, попавших в сердце и кровь. Наиболее распространёнными возбудителями являются грамположительные микроорганизмы. Лечение начинается с применения бензилпенициллина (натриевая соль) в дозе 12–30 ЕД/сутки на протяжении около 4 недель.
Бактериальный эндокардит, вызванный зеленящим стрептококком, лечится комбинацией пенициллина и аминогликозидов в дозе 1 мг/кг каждые 8 часов. Ампициллин в дозировке 12 г/сутки применяется при эндокардите, вызванном бактериями из желудочно-кишечного тракта.
Аутотрансфузия ультрафиолетом облученной крови (АУФОК) также играет важную роль в лечении. Хирургическое вмешательство включает удаление внутрисердечных очагов инфекции и поражённых клапанов с последующей установкой имплантата.
Представлены критерии диагностики инфекционного эндокардита и рекомендации по этиотропной антибактериальной терапии. Подчёркивается важность правильного забора проб крови для микробиологического анализа и своевременного решения вопроса о целесообразности хирургического лечения.
Инфекционный эндокардит (ИЭ) — это инфекционное поражение клапанов сердца или эндокарда, вызванное бактериями, грибами, риккетсиями, хламидиями и, возможно, вирусами. Этиология эндокардита является важной характеристикой заболевания и должна указываться в диагнозе. По клиническому течению выделяют острый и подострый ИЭ.
Патогенез ИЭ
Таблица 1. Критерии Duke для диагностики инфекционного эндокардита
| Наличие ИЭ | Морфологические критерии: позитивный посев крови, позитивный посев внутрисердечного абсцесса, данные гистологического исследования вегетаций и эмболов. Морфологические признаки: наличие вегетаций или внутрисердечного абсцесса, подтверждённых гистологически. Клинические критерии: 2 основных критерия, или 1 основной и 3 дополнительных, или 5 дополнительных критериев. Высокая вероятность ИЭ | Признаки, которые не соответствуют ни наличию, ни отсутствию ИЭ. Отсутствие ИЭ: наличие альтернативного объяснения признакам ИЭ, разрешение проявлений ИЭ на фоне кратковременной терапии антибиотиками, отсутствие морфологических доказательств ИЭ во время операции или аутопсии после кратковременной терапии антибиотиками. |
Таблица 2. Определение терминологии при использовании критериев Duke
| Основные критерии: Положительная гемокультура, характерная для ИЭ. Типичный для ИЭ микроорганизм, выделенный из двух флаконов: Streptococcus viridans, Streptococcus bovis, Haemophillus spp, Actinobacillus actinomycetemcomitans, Cardiobacterium hominis, Eikenella spp, Kingella kingae; внебольничный штамм Staphylococcus aureus или энтерококка в отсутствие определённого гнойного очага. Повторный высев культуры, способной вызывать ИЭ: в образце крови, взятой с интервалом более 12 ч после предыдущего; во всех трёх или в большинстве из четырёх или более образцов крови, взятой на посев после более чем часового промежутка. Доказательства вовлечения эндокарда: наличие характерных ЭхоКГ-признаков, появление новых признаков регургитации крови через клапаны. Дополнительные критерии: предшествующие заболевания сердца или внутривенное введение наркотиков; лихорадка выше 38 °C; сосудистые проявления; иммунные нарушения; микробиологическое подтверждение; ЭхоКГ-признаки, сходные с таковыми при ИЭ, но не соответствующие основным критериям. |
Клиническая диагностика
Лабораторная диагностика
Клинические лабораторные исследования крови не имеют специфических особенностей: отмечаются увеличение СОЭ, анемия, лейкоцитоз. При исследовании мочи обычно выявляют микрогематурию и протеинурию. Микробиологическое исследование крови имеет решающее значение, так как частота выделения микробов из крови достигает 85–95%. Для этого необходимо правильно забирать кровь, соблюдая следующие принципы:
- Забор крови должен производиться до начала антибактериальной терапии.
- Техника забора должна исключать случайную контаминацию образца.
- Использование специальных систем для забора крови, исключающих посторонние вещества.
- Немедленная транспортировка образца в лабораторию в условиях изотермии.
При заборе крови на стерильность необходимо соблюдать правила асептики, чтобы избежать контаминации обычной кожной флорой. Применение резиновых перчаток снижает риск заражения персонала инфекциями, передающимися с кровью.
Методика посева крови на стерильность. Набор для взятия крови состоит из пузырьков с питательными средами, антисептиков, шприцев и иголок. Рекомендуется проводить двукратную обработку спиртом крышек бутылок для забора крови. Обработка поля пункции должна проводиться антисептиком циркулярными движениями от центра к периферии. Пальпировать вену в месте пункции можно только в стерильных перчатках. После забора крови образец маркируется с указанием даты и времени.
Обычно посев производят одновременно в два флакона: с аэробными и анаэробными условиями. При ИЭ бактериемия наблюдается почти во всех случаях, поэтому целесообразность многократных посевов крови и выбор момента для посева остаются спорными. При подозрении на острый ИЭ рекомендуется троекратный посев крови.
Эхокардиография важна для верификации ИЭ. Трансторакальная ЭхоКГ позволяет выявлять вегетации примерно у 65% пациентов, а трансэзофагеальная ЭхоКГ — до 85%. Отсутствие визуализации вегетаций не исключает диагноз ИЭ, особенно у пациентов с клиническими проявлениями и положительными культурами.
Диагностические критерии
Интерес к диагностическим критериям возрос, так как в решение проблемы ИЭ вовлечены врачи разных специальностей. Необходимо достижение взаимопонимания и точности при оценке статистической и эпидемиологической информации. Наиболее часто используются критерии Duke, которые отличаются высокой чувствительностью и специфичностью.
Микробиологическая характеристика бактериальных ИЭ
Этиологическая структура бактериальных ИЭ разнообразна. Наиболее частыми возбудителями являются стрептококки (55%), среди которых 35% случаев вызывается Streptococcus viridans. Стафилококки являются возбудителями ИЭ примерно в 35% случаев, а около 10% случаев вызваны другой флорой. Известны случаи ИЭ, вызванного Coxiella burnettii и Chlamydia spp. Низковирулентные микроорганизмы обычно вызывают ИЭ у повреждённых клапанов, тогда как вирулентные (например, S.aureus) могут поражать нормальные клапаны.
Основные принципы лечения ИЭ
Начало антибактериальной терапии определяется тяжестью состояния пациента. В любом случае забор крови на бактериологическое исследование предшествует введению антибиотиков. У тяжёлых больных острым ИЭ следует произвести троекратный забор крови из разных вен в течение 1 часа перед началом терапии. У пациентов с подострым ИЭ более эффективно начинать терапию после получения результатов микробиологического исследования.
Принципы выбора антибактериальной терапии
При выборе антибиотиков учитываются результаты микробиологического исследования и характеристики возбудителя.
ИЭ, вызванный Streptococcus viridans: МПК пенициллина варьирует, но обычно составляет менее 0,2 мкг/мл. Лечение проводится пенициллином, комбинацией пенициллина и аминогликозидов или цефалоспорином III поколения. Продолжительность терапии составляет 4 недели.
ИЭ, вызванный стрептококками группы D: Тактика антибактериальной терапии аналогична, как и в случае с S.viridans. Энтерококки менее чувствительны к пенициллину, поэтому доза пенициллина должна составлять 20–24 млн ЕД в сутки.
Стафилококки: В начале лечения следует использовать полусинтетические пенициллины. При выявлении чувствительности стафилококков к пенициллину терапия может быть продолжена пенициллином в дозе не менее 20 млн ЕД/сут. Комбинированная терапия может быть целесообразна в первые 3–5 дней лечения.
Другие возбудители ИЭ: Эндокардиты, вызванные грамотрицательными микроорганизмами, требуют обязательного микробиологического подтверждения. Ориентировочная длительность терапии составляет 4–6 недель.
Эмпирическая терапия: При остром ИЭ терапия должна проводиться с учётом вероятности обнаружения S.aureus. Наиболее подходящая комбинация — ванкомицин плюс гентамицин.
Грибковые ИЭ: Обычно требуют комбинированной химиотерапии и хирургического вмешательства.
Лечение больных с аллергией на пенициллин: Необходимо подтвердить аллергию кожными тестами. Если аллергические проявления отсутствуют, пенициллин можно назначить. В качестве альтернативы могут быть использованы цефалоспорины, но возможны перекрестные аллергические реакции.
Применение хирургических методов лечения острого ИЭ