Ишемический инсульт — наиболее распространенная сердечно-сосудистая патология. Каждый год в мире регистрируется около 6 000 000 инсультов, что в несколько раз превышает количество инфарктов миокарда. Риск инсульта возрастает с возрастом: с каждым десятилетием вероятность его возникновения удваивается. Как защитить свое здоровье в этой ситуации?
Сущность патологии
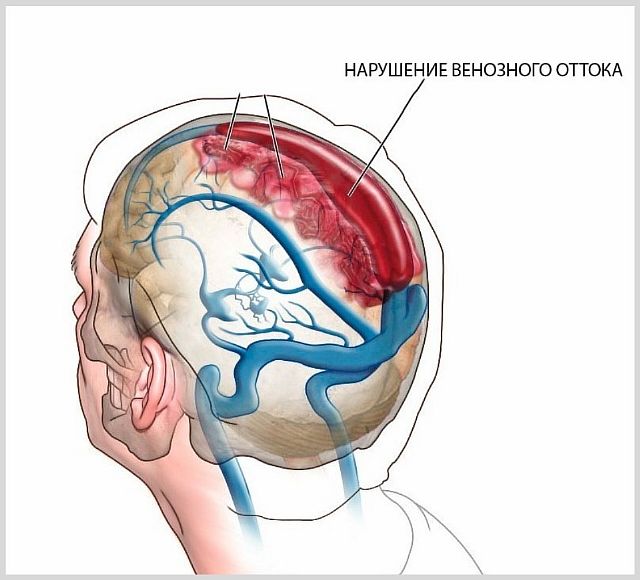
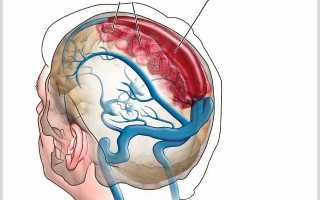
Ишемический инсульт — это серьезное нарушение кровообращения в головном мозге, приводящее к отмиранию клеток и тканей. Его также называют инфарктом мозга или мультифокальным инсультом.
Ишемия — это дефицит кровоснабжения определенного участка или органа, в данном случае мозга. Процесс разрушения тканей происходит постепенно (ишемический каскад) и продолжается даже после восстановления кровообращения. Поэтому своевременная первая помощь увеличивает шансы на выздоровление и полное восстановление.
Инсульт проявляется по-разному в зависимости от возраста. У молодых людей он развивается внезапно и часто вызван закупоркой сосудов эмболами. Первые симптомы могут появиться при физической нагрузке, подводных работах, кашле или во время операций на легких.
У пожилых людей инсульт развивается медленно, симптомы могут усиливаться и ослабевать в течение недели или дольше, иногда этот период сокращается до нескольких дней.
В патанатомии ишемическая атака рассматривается наряду с геморрагическим инсультом и энцефалопатией.
Классификация болезни: виды, типы
Инфаркт мозга делится на несколько видов. Его классифицируют по причинам возникновения, скорости нарастания симптомов и периодам течения ишемического инсульта.
Острый
Острая стадия ишемического инсульта характеризуется быстрым восстановлением, которое обычно длится менее месяца. Если восстановление происходит за 21 день или меньше, это состояние называют малым ишемическим инсультом.
Обширный
Обширный инсульт имеет длительное течение. Симптомы сохраняются на протяжении значительного времени. Даже после успешного лечения у пациента остаются неврологические нарушения.
Лакунарный инсульт
Инфаркт мозга данного типа наблюдается у пациентов с сахарным диабетом или артериальной гипертензией. Кровообращение нарушается на небольших участках головного мозга, что может привести к образованию пространства, которое затем заполнится ликвором (спинномозговой жидкостью).
Правосторонний
Поражение левой стороны тела приводит к серьезным последствиям. При своевременно оказанной помощи возможно почти полное восстановление.
Левосторонний
Этот вид значительно опаснее предыдущего, так как нарушает почти все функции организма. Он затрагивает правую часть тела и может привести к коме, эпилепсии и параличу. Часто заканчивается летальным исходом.
Стволовой
Стволовой инсульт считается наиболее тяжелой формой поражения мозга. Он проявляется разнообразной симптоматикой и вызывает множество последствий для работы внутренних органов. Для этого состояния характерны паралич, проблемы с равновесием, опущение века на стороне инсульта, сложности с ориентацией в пространстве и другие симптомы.
Стволовой инсульт является самой частой причиной летального исхода.
Мозжечковый
Этот тип инсульта встречается реже, чем другие формы. Он сложен в диагностике из-за близости к стволу мозга и важным нервным центрам, что требует срочной медицинской помощи. Для него характерны нарушения координации, тошнота, рвота и головокружение. По мере прогрессирования патологии могут возникать онемение лица и кома.
Атеротромботический
Это связано с хроническими заболеваниями кровеносных сосудов, такими как тромбоз. Тромботический ишемический инсульт возникает из-за оторвавшегося тромба, который закрывает просвет сосуда.
Симптомы патологии развиваются постепенно и чаще всего проявляются во время ночного сна.
Кардиоэмболитический
Главным фактором, провоцирующим инсульт, является наличие заболеваний сердечно-сосудистой системы. К ним относятся пороки сердца, нарушения сердцебиения и инфаркт миокарда.
Инсульт чаще всего затрагивает среднюю мозговую артерию, а зона поражения может быть средней или большой. Симптомы развиваются внезапно, независимо от времени суток.
Гемодинамический
Сужение кровеносных сосудов в течение длительного времени приводит к недостаточному поступлению питательных веществ в головной мозг. Гипотония, стеноз и атеросклероз могут быть провоцирующими факторами. Симптомы такого инсульта проявляются как в состоянии покоя, так и при бодрствовании.
Гемореологический
Нарушения свертываемости крови могут иметь различные причины и факторы, однако их проявления до конца не изучены.
Код МКБ 10
По МКБ-10 любая форма инфаркта сосудов головного мозга обозначается кодом I63. В конце кода ставится точка и цифра, указывающая на разновидность патологии. Также добавляется буква A или B: A указывает на наличие артериальной гипертензии, а B — на ее отсутствие.
Причины ишемического инсульта
Инфаркт мозга возникает по различным причинам, и не все из них можно определить. Это особенно сложно, если пациенту меньше 40 лет. По статистике, в 40% случаев причина ишемического инсульта остается неизвестной.
Факторы риска инсульта делятся на две группы: некорректируемые и корректируемые.
Некорректируемые
К этой группе относятся несколько состояний:
Изменения, связанные с возрастом. До 50 лет риск инсульта невысок. После 50 лет и в пожилом возрасте он возрастает.
Наследственность. Если у близких родственников были сердечно-сосудистые заболевания, вероятность их появления у детей увеличивается.
Атеросклероз. Это наиболее частая причина инфаркта мозга. Стенки кровеносных сосудов накапливают холестерин, образуя бляшки, которые со временем закрывают просветы и нарушают кровообращение. Бляшки могут перемещаться с током крови.
Повышенное артериальное давление. Спазм сосудов приводит к их сужению, что затрудняет нормальную циркуляцию крови.
Тромбоз. Это заболевание само по себе опасно и является фактором риска ишемического инсульта. При хроническом тромбозе организм пытается создать обходные пути для тока крови, что увеличивает риск эмболии и отрыва тромбов.
Эмболия. Это состояние, при котором кровеносные сосуды перекрываются частицами, попавшими изнутри или извне. Эмболы могут образовываться в любой части тела, включая головной мозг.
Сахарный диабет и наличие доброкачественных или злокачественных новообразований.
К этому списку также относятся васкулит, дисплазия артерий, гипотония, лейкемия и саркоидоз.
Корректируемые
Причины такого типа включают:
- курение и частое употребление алкоголя;
- напряженную умственную работу;
- малоподвижный образ жизни;
- частые стрессы и тревоги;
- избыточный вес, увеличивающий нагрузку на сердечно-сосудистую систему;
- длительный прием некоторых медикаментов.
К последнему пункту относятся оральные контрацептивы, которые женщины могут принимать на протяжении многих месяцев и даже лет.
Симптоматика заболевания
Признаки инфаркта или ишемического инсульта головного мозга делятся на общемозговые и очаговые. Общие симптомы характерны для всех форм патологии, тогда как очаговые зависят от поврежденной области мозга (лобная, височная и т. д.).
К общим симптомам инсульта у мужчин и женщин относятся:
- потеря сознания или чрезмерное возбуждение;
- проблемы с ориентацией в пространстве;
- головная боль и головокружение;
- тошнота и рвота;
- высокая температура с ознобом и потоотделением;
- нехватка воздуха.
Очаговые симптомы инфаркта головного мозга включают:
- частичный или полный паралич одной или обеих сторон тела;
- нарушение координации движений;
- невнятная речь;
- неспособность прочитать простой текст;
- невозможность сосчитать до 10;
- ощущение «мурашек» на коже;
- нарушение чувствительности;
- снижение остроты зрения и раздвоение в глазах;
- отсутствие способности глотать;
- проблемы с памятью.
Больной может не узнавать окружающих и испытывать трудности с выполнением привычных действий.
Симптомы левостороннего и правостороннего ишемического инсульта различаются. При левостороннем инсульте парализуется правая половина тела, нарушается речь и работа органов чувств. При правостороннем инсульте возникают проблемы с памятью, чувствительность слева снижается, парализуются мышцы лица, и больной чувствует подавленность.
Симптомы инсульта проявляются индивидуально, как и течение самого заболевания. Однако ранняя диагностика может помочь избежать серьезных последствий.
Диагностика заболевания
Для диагностики ишемического инсульта до приезда скорой помощи нужно попросить пострадавшего выполнить четыре простых действия:
- Улыбнуться. Улыбка будет кривой, уголки губ опустятся.
- Назвать свое имя или сказать что-либо. Речь будет замедленной и нечеткой, как у пьяного.
- Поднять обе руки. Больной не сможет удерживать руки на одном уровне.
- Показать язык. При инсульте язык западает в одну сторону и становится несимметричным.
В стационаре для подтверждения диагноза врач проводит несколько процедур:
- Осмотр и опрос (по возможности) больного. Важно выяснить причину инсульта и скорость нарастания симптомов. Также нужно узнать о наличии сопутствующих заболеваний, таких как сахарный диабет, гипертония или атеросклероз.
- Биохимический анализ крови для изучения липидного спектра и свертываемости (коагулограмма).
- Контроль артериального давления.
- Электрокардиограмма, МРТ и КТ мозга.
При подозрении на закупорку сосудов проводят КТ-ангиографию, чтобы найти поврежденный участок и оценить состояние артерий.
Как лечить
Своевременное и правильно подобранное лечение ишемического инсульта головного мозга защищает пациента от осложнений и ускоряет реабилитацию. Назначать лечение должен лечащий врач. Самолечение строго запрещено.
Первая помощь
Лечение инфаркта или инсульта мозга начинается с первой помощи. Порядок действий зависит от места, где находится пострадавший. Если он на улице, выполните следующие шаги:
- Немедленно вызовите скорую помощь.
- До приезда врача уложите человека, расстегните одежду, снимите галстук и ослабьте ремень.
- При низкой температуре укройте его чем-то теплым. Растирайте и массируйте руки и ноги.
Сообщите родственникам или знакомым пострадавшего о случившемся.
Если инсульт произошел дома или в помещении, обеспечьте приток свежего воздуха, открыв окна или двери. Расстегните одежду. Если есть тонометр, измерьте давление. Если оно превышает 150/90 мм рт. ст., легонько надавите на область солнечного сплетения или закрытые глаза. При пониженном давлении слегка поднимите ноги, не опуская голову, и помассируйте сонную артерию.
Не стоит недооценивать первую помощь. По врачебной статистике, она спасает жизнь 60% пациентов в остром или тяжелом состоянии инсульта и способствует полному восстановлению при легкой форме патологии. Своевременная помощь также на 60-70% улучшает восстановление клеток и тканей мозга.
Консервативная терапия
Лечение преследует несколько целей:
- нормализация дыхания;
- коррекция артериального давления;
- восстановление работы сердечно-сосудистой системы;
- поддержание температуры тела не выше 37.5°C;
- уменьшение отечности головного мозга;
- снижение проявления симптомов;
- защита от осложнений, таких как пневмония, инфекции, тромбоз и пролежни.
Для лечения пострадавшего применяются медикаментозные препараты. Врач обычно назначает несколько видов:
- средства для разжижения крови;
- антитромбоцитарные препараты;
- антикоагулянты;
- вазоактивные лекарства;
- нейротрофики;
- ангиопротекторы;
- диуретики;
- антиоксиданты.
Дозировка и длительность курса приема препаратов рассчитываются индивидуально для каждого пациента.
Оперативное вмешательство
Ишемический инсульт можно лечить оперативно, если консервативная терапия неэффективна. Существует несколько видов операций:
-
Каротидная эндартерэктомия — удаление части сонной артерии, закрытой холестериновой бляшкой. Операция проводится под местным обезболиванием, отличается быстрым восстановлением и минимальными осложнениями.
-
Каротидное стентирование — применяется, если каротидная эндартерэктомия противопоказана или уже проводилась. Рекомендуется при сужении сосудов до 60%.
Также существуют методы удаления тромбов и сужения артерий без разрезов. В сосуды вводят специальный стент для улучшения кровотока, а тромбы удаляют с помощью растворяющих веществ.
Реабилитация
Период восстановления у каждого пациента индивидуален. У некоторых он занимает несколько месяцев, у других — годы. Это зависит от степени поражения головного мозга и проявляющихся симптомов. Также важна скорость оказания помощи.
Народная медицина
В восстановлении организма после ишемического инсульта важную роль играют средства народной медицины. Они обладают натуральным составом и полезными свойствами. Однако их следует применять только после консультации с врачом, так как каждое средство имеет противопоказания и побочные эффекты.
В домашних условиях можно готовить травяной чай, отвары и настойки.
№1
Настойка шалфея способствует восстановлению речи. Для ее приготовления 1 ст. л. сырья залейте стаканом кипящей воды. Доведите до кипения и дайте настояться 30 минут. Пейте в течение месяца по 2 глотка 8-10 раз в день. Шалфей также можно использовать для ванн: 300 г травы заварите в 10 л воды.
№2
1 ч.л. корней пиона залить 250 мл кипятка. Настаивать 1 час. Принимать по 1 ст.л. каждые 3 часа.
№3
1 столовую ложку хвойных иголок залейте 1 стаканом горячей воды. Настой должен настояться 1 час. Затем процедите его через марлю, сложенную в несколько слоев. Добавьте в отвар половину лимона. Принимайте средство по утрам натощак в течение двух месяцев.
№4
Соедините в пропорции 1:12:6 иголки можжевельника, сливочное масло и лавровый лист. Хорошо перемешайте. Втирайте мазь в парализованные руки и ноги дважды в день.
№5
Мумие является популярным средством в народной медицине. Рекомендуется принимать 2 г перед сном в течение 14 дней, затем сделать пятидневный перерыв и повторить курс.
Перечисленные рецепты помогают при параличе, но реабилитация после инсульта имеет и другие цели, например, нормализацию артериального давления. Для этого можно использовать следующие народные средства:
- 20 г измельченного чеснока поместить в стакан, до половины заполнить сахаром. Залить горячей водой и тщательно перемешать. Настоять в темном месте 6 часов. Принимать по 1 ст.л. перед едой трижды в день.
- Смешать цветочный мед и клюквенный сок в равных пропорциях. Принимать по 1 ч.л. дважды в день в течение 2 недель.
- Соединить равные части сушеницы и омелы. 4 ст.л. смеси залить 1 л кипятка в термосе и настоять. Выпить всю порцию за день.
Также можно использовать травяные сборы, доступные в аптеках.
Питание
Правильный рацион способствует быстрому восстановлению и защищает от повторного инсульта. Специалисты не разрабатывали особую диету, но есть рекомендации по организации питания:
- Употребляйте растительные жиры, топленое и несоленое сливочное масло.
- Для заправки салатов используйте подсолнечное или оливковое масло и нежирные йогурты.
- Можно есть все крупы, но ограничьте количество риса, манки и макарон. Фасоль, горох и другие бобовые следует исключить.
- Молоко и кисломолочные продукты должны быть нежирными. Сливки и сметану лучше не употреблять, так как они содержат жир. Сыр также исключается.
- В меню должно быть нежирное мясо, которое можно варить или запекать. Исключите колбасы, мясные консервы и полуфабрикаты.
- Предпочитайте некрепкий черный чай, отвар шиповника и несоленые овощные соки, разбавленные фруктовыми. Крепкий кофе и какао запрещены.
- Рыба должна быть нежирной, как и мясо.
- Откажитесь от шоколада, пирожных и сдобы. Их можно заменить вареньем, конфетами без шоколада и медом.
- Свежий хлеб лучше не есть; выбирайте подсушенный или вчерашний.
- Ограничьте потребление куриных яиц до 1 шт. в день.
Кроме перечисленных продуктов, нельзя употреблять: кондитерские крема, приправы и пряности, майонез и майонезные соусы, грибы и блюда с ними, виноград, алкогольные напитки.
Включите в меню:
- сырые и вареные овощи (картофель, капусту, баклажаны, огурцы, помидоры);
- петрушку и укроп;
- сухофрукты, желе, пудинги, мармелад.
Перед изменением рациона проконсультируйтесь с врачом. Каждый организм индивидуален, поэтому диета подбирается для каждого пациента отдельно.
Профилактика
Профилактика ишемического инсульта делится на первичную и вторичную. Первичная направлена на защиту людей из группы риска от развития заболевания, а вторичная — на предотвращение рецидива у тех, кто уже перенес инсульт.
Меры первичной и вторичной профилактики схожи. Их основная цель — устранить или минимизировать воздействие провоцирующих факторов.
Профилактика включает несколько этапов:
- Изменение пищевых привычек. Следует отказаться от жирных, копченых и соленых блюд. Мясо и рыбу лучше запекать или варить, так как жарка увеличивает содержание холестерина. Важно ежедневно получать достаточное количество белков, жиров и углеводов.
- Борьба с малоподвижным образом жизни. Даже при сидячей работе необходимо находить время для легкой разминки, чтобы избежать застоя крови и образования тромбов. Полезны йога, плавание, прогулки на велосипеде и пешком.
- Отказ от курения и чрезмерного употребления алкоголя. Оба фактора способствуют образованию тромбов.
В профилактических целях можно также использовать некоторые медикаменты, которые помогут нормализовать процессы в организме и предотвратить инсульт. Применение лекарств должно контролироваться врачом.
Сколько живут после ишемического инсульта
Прогнозы для жизни после ишемического инсульта делятся на три типа:
Благоприятный. Устанавливается при незначительных повреждениях головного мозга. Восстановление занимает несколько месяцев, и человек полностью возвращается к привычной жизни.
Средний. Прогнозы такого типа ставятся, если нарушена работа желудочно-кишечного тракта, или у пациента есть сопутствующие заболевания, такие как сахарный диабет или пневмония. Осложнения имеют среднюю степень тяжести.
Неблагоприятный. Устанавливается при обширных повреждениях мозга, когда нарушается работа жизненно важных органов, особенно сердца. Шансы на выживание минимальны, чаще всего такой прогноз ставится при левостороннем инсульте.
Согласно статистике, в первую неделю после инсульта умирает 12-25% пациентов. Из тех, кто выжил, 70% становятся нетрудоспособными. Однако со временем степень выраженности осложнений уменьшается: через полгода они сохраняются у 40% больных, а через год — лишь у 25%.
Эффективность реабилитации, продолжительность жизни и прогноз зависят от нескольких факторов:
- Возраст. У пожилых пациентов восстановление после инсульта средней тяжести проходит сложнее, чем у молодых.
- Размер и локализация пораженного участка. Если повреждены участки мозга, отвечающие за важные функции, риск летального исхода возрастает.
- Тяжесть повреждений. Чем тяжелее инсульт, тем сложнее восстановление.
- Причина. Если инсульт вызван атеросклерозом или тромбозом, лечение будет сложнее.
Среди последствий ишемического инсульта выделяются несколько состояний:
Расстройства психики. Пациенты часто испытывают страх стать обузой для близких, что может привести к депрессии, агрессии, нервозности и частой смене настроения.
Отсутствие чувствительности. Онемение в области лица, рук и ног проходит медленно, и иногда чувствительность не восстанавливается полностью.
Нарушение подвижности. Пострадавшие часто не могут ходить без помощи трости или ходунков и испытывают трудности с выполнением простых действий.
Когнитивные нарушения. Проблемы с памятью могут проявляться в забывании адресов и номеров телефонов, а также в трудностях с оценкой окружающей действительности.
Проблемы с речью. Речь становится несвязной и бессмысленной, пациент может произносить непонятные слова.
Нарушения координации движений. Частые головокружения могут приводить к падениям.
Эпилепсия. Это заболевание наблюдается у более 10% пациентов, перенесших ишемический инсульт.
Продолжительность жизни после инсульта зависит от своевременности оказания помощи. Чем раньше начнется лечение, тем менее опасными будут последствия.
Терапия должна быть комплексной и проводиться в стационаре. После острого периода пациента переводят в общую палату, где он может находиться от 3 недель до месяца. Если работа жизненно важных органов не нарушена, курс лечения составляет 21 день. При нарушениях жизненно важных функций стационарное лечение может длиться около 30 дней. Если улучшений нет, врачи проводят консилиум для принятия решения о дальнейшем лечении.
Ишемический инсульт — самая распространенная патология сердечно-сосудистой системы, которая молодеет. Ранее инсульт чаще случался у пожилых людей, теперь он затрагивает и молодежь. Чтобы снизить риск, важно заботиться о здоровье: изменить рацион, отказаться от вредных привычек и добавить физическую активность. При появлении тревожных симптомов следует немедленно обращаться к врачу.
Источник: vitamozg.ru
Что такое ишемический инсульт головного мозга и как его распознать
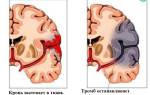
Ишемический инсульт — это острая недостаточность мозгового кровообращения, приводящая к нарушениям неврологических функций. Он возникает из-за закупорки сосуда тромбом или эмболом. В результате нарушенного кровообращения участки головного мозга гибнут, и нарушаются функции, которые они контролировали.
Существует несколько видов ишемического инсульта в зависимости от механизма его развития:
- Атеротромбоэмболический. Возникает из-за атеросклероза крупных артерий.
- Кардиоэмболический. Эмбол формируется в сердце при аритмиях, пороках сердца, эндокардите и других заболеваниях.
- Лакунарный. Происходит из-за перекрытия мелкого сосуда.
- Инсульт другой этиологии. Обычно вызван редкими причинами, такими как расслоение стенки крупной мозговой артерии, мигренозный приступ или наследственные сосудистые заболевания.
- Инсульт неустановленной этиологии. Диагностируется, когда есть несколько равновероятных причин, и обследование не позволяет выявить конкретный фактор.
Классические факторы риска инсульта:
- возраст старше 50 лет;
- артериальная гипертензия;
- болезни сердца, особенно с аритмиями;
- сахарный диабет;
- курение и злоупотребление алкоголем;
- ожирение.
Ишемический инсульт обычно начинается внезапно, часто ночью или рано утром. Характерные проявления:
- парез (паралич) половины тела или конечностей;
- нарушение чувствительности половины тела;
- нарушение зрения на один или оба глаза;
- выпадение полей зрения;
- двоение в глазах;
- неразборчивая речь (дизартрия);
- перекошенное лицо;
- снижение или потеря координации движений (атаксия);
- головокружение;
- нистагм (непроизвольные движения глаз);
- несвязная речь и смешение понятий (афазия);
- нарушение сознания.
Симптомы ишемического инсульта часто проявляются в различных комбинациях. Простой тест, который можно провести до приезда врача:
- Попросите больного улыбнуться. Улыбка будет асимметричной.
- Попросите поднять обе руки. При инсульте одна рука опустится.
- Попросите повторить простую фразу. Речь будет неразборчивой.
В домашних условиях можно лишь уложить пострадавшего, приподняв его голову, освободить от тугого ремня и расстегнуть воротник. Методики «кровопускания» или растирания мочек ушей — это бессмысленные действия.
Если начинается рвота или пациент теряет сознание, поверните его голову на бок, достаньте язык из ротовой полости и прижмите его, чтобы он не западал. На этом самостоятельная помощь при ишемическом инсульте заканчивается.
Последствия ишемического инсульта головного мозга
Последствия ишемического инсульта можно разделить на несколько групп:
- Двигательные нарушения. В зависимости от пораженного участка мозга и его масштаба могут возникнуть проблемы с подвижностью лица или конечностей. Это наиболее распространенная проблема после инсульта. Если затрагиваются области, отвечающие за глотание, пациент не сможет питаться самостоятельно, и потребуется установка назогастрального зонда.
- Речевые нарушения. Они могут быть вызваны поражением участков мозга, отвечающих за артикуляцию или за распознавание и формирование речи.
- Когнитивные и эмоционально-волевые расстройства. У пациента снижается интеллект, вплоть до деменции, ухудшается память и внимание. Часто наблюдаются изменения настроения: человек становится капризным и плаксивым, может развиться депрессия.
Эти последствия ишемического инсульта становятся очевидными после острого периода болезни. В начале проявляются симптомы, такие как головная боль, двигательные нарушения, изменения в речи и нарушение сознания. Также может наблюдаться нестабильное артериальное давление, нарушение ритма сердца, повышение температуры и судороги.
Лечение в стационаре
Врач, обследуя пациента, оценивает его неврологический статус: чувствительность, рефлексы и другие параметры. В западных странах КТ- и МРТ-ангиография являются стандартными методами обследования, в то время как в России они доступны не всем. Без этих исследований ошибки в диагностике ишемического инсульта происходят в 10% случаев, даже при явной клинической картине. Обследования должны проводиться экстренно сразу после госпитализации, поэтому пациент с подозрением на инсульт должен как можно быстрее попасть в крупный сосудистый центр.
Современная медицина придерживается принципа: «время = мозг». Потерянное время означает потерю мозговой ткани. Существует терапевтическое окно — период, в течение которого изменения могут быть обратимыми при условии своевременной медицинской помощи. Для ишемического инсульта это окно составляет от трех с половиной до шести часов.
Мировая статистика показывает, что большая часть времени теряется на догоспитальном этапе: лишь половина пациентов, почувствовав недомогание, вызывает скорую помощь, остальные пытаются связаться с родственниками или семейным врачом. В России время может теряться и в стационаре: не во всех городах есть крупные сосудистые центры, способные оказать квалифицированную помощь. Многие больницы в глубинке лечат ишемический инсульт по устаревшим методам, применяя ноотропы, эффективность которых не подтверждена последними клиническими исследованиями.
Американские стандарты лечения требуют, чтобы в течение 60 минут после поступления пациента с подозрением на инсульт он был обследован, стабилизирован (контроль дыхания, артериального давления, частоты сердечных сокращений) и направлен на тромболитическую терапию. В российских клинических рекомендациях допускается до четырех с половиной часов до начала тромболитической терапии, после чего она считается неэффективной.
Еще до госпитализации врач скорой помощи начинает базисную терапию, которая продолжается в приемном покое. Ее цель — стабилизировать состояние пациента и поддержать работу органов. Базисная терапия включает:
- контроль температуры тела — при повышении выше 37,5°C вводится парацетамол, допускается использование физических методов охлаждения;
- борьбу с головной болью — применяются препараты на основе парацетамола, кетопрофена, трамадола;
- купирование судорог (если есть);
- поддержание водно-электролитного баланса с помощью 0,9% раствора хлорида натрия;
- контроль и коррекцию артериального давления;
- контроль и коррекцию сердечной деятельности;
- контроль уровня глюкозы в крови;
- кислородотерапию по показаниям.
Специфическое лечение ишемического инсульта включает тромболитическую (восстановление кровотока) и антикоагулянтную терапию (предотвращение тромбообразования).
Тромболитическая терапия
Внутривенно вводится тканевый активатор плазминогена, который растворяет тромбы.
Показания: возраст 18–80 лет; прошло не более четырех с половиной часов с начала заболевания.
Противопоказания:
- прошло более четырех с половиной часов с начала заболевания или время его начала неизвестно (ночной инсульт);
- повышенная чувствительность к лекарствам;
- артериальное давление выше 185/110;
- признаки внутричерепного кровоизлияния, опухоли мозга, аневризмы сосудов мозга, абсцесса мозга;
- недавние операции на головном или спинном мозге;
- подтвержденная язва желудочно-кишечного тракта (ЖКТ) за последние шесть месяцев;
- кровотечения из ЖКТ или половой системы (у женщин) за последние три месяца;
- прием противосвертывающих средств.
Это не полный перечень противопоказаний, их более 30.
Одновременно с введением тромболитических средств другие лекарства не вводятся. 90% необходимой дозы вводится внутривенно струйно, оставшиеся — капельно в течение часа. Врач наблюдает за состоянием пациента, проверяя неврологический статус каждые 15 минут во время введения препарата, каждые 30 минут в течение следующих шести часов, а затем каждые 24 часа. Артериальное давление также контролируется с теми же интервалами. В течение суток после тромболизиса нельзя делать внутримышечные инъекции и проводить катетеризацию подключичной вены.
Наиболее частое осложнение тромболитической терапии — кровотечение.
С учетом большого числа противопоказаний, в развитых странах тромболизис проводят не более чем у 5% пациентов.
Антитромбоцитарные средства
Применяются через сутки после тромболизиса или в остром периоде, если тромболизис не проводился. «Аспирин» незначительно снижает смертность от инсульта и предотвращает повторные случаи.
Механическая тромбэкстракция
Это современная и перспективная методика восстановления кровоснабжения в мозговых артериях. Тромбы удаляются механически с помощью высокотехнологичного инструментария под рентгенографическим контролем. В артерию вводится стент, который продвигается к месту закупорки, после чего тромб захватывается и извлекается через катетер.
В отличие от тромболизиса, механическая тромбэкстракция может быть эффективна в течение шести–восьми часов от начала инсульта и имеет меньше противопоказаний. Однако для ее проведения требуется сложное оборудование и высококвалифицированные сосудистые хирурги. В России лишь немногие клиники могут выполнять механическую тромбэкстракцию.
Устранение отека мозга
Отек мозга устраняется под контролем врачей с помощью диуретиков. Длительность пребывания в стационаре зависит от состояния пациента.
Уход
В первые дни после ишемического инсульта пациенты погибают в основном от нарушений работы нервных центров, позже смертность связана с осложнениями, вызванными длительной неподвижностью:
- застойная пневмония;
- тромбофлебиты и тромбоэмболия;
- пролежни и их инфицирование.
Поэтому важно регулярно поворачивать пациента и следить за состоянием постельного белья. Уход после ишемического инсульта включает элементы реабилитации, которую можно начинать, как только жизнь пациента вне опасности. Чем раньше начнется восстановление, тем оно будет эффективнее. Пассивная гимнастика и массаж помогут предотвратить контрактуры в суставах. Если пациент в сознании, можно начинать речевую гимнастику и пассивную стимуляцию мышц.
Восстановление после ишемического инсульта
Говорить о сроках восстановления после ишемического инсульта сложно, так как они индивидуальны.
Основные принципы реабилитации, которые увеличивают вероятность успешного восстановления:
- Раннее начало — идеальный вариант, когда жизнь пациента вне опасности.
- Последовательность, системность, продолжительность. Не стоит бросаться на все доступные методы. Способы восстановления зависят от состояния пациента. Сначала применяются пассивная гимнастика и массаж, затем — активные упражнения. Постепенно вводятся лечебная физкультура и занятия на тренажерах, включая роботизированные. Программу дополняют физиотерапевтические методы.
- Комплексность. Инсульт вызывает не только двигательные нарушения, но и психоэмоциональные расстройства. Восстановление требует работы не только над двигательными функциями, но и над вниманием, памятью и ассоциативным мышлением. Часто необходима помощь логопеда, нейропсихолога и психиатра. Обеспечить весь комплекс мероприятий в государственных учреждениях сложно из-за нехватки специалистов и длинных очередей.
В идеальных условиях реабилитация проходит в несколько этапов:
- Первый этап — в остром периоде в стационаре.
- После острого периода восстановление продолжается в реабилитационном отделении или санатории, если пациент не может передвигаться самостоятельно.
- Амбулаторно-поликлинический этап: пациент посещает реабилитационный кабинет или получает помощь на дому.
Прогноз восстановления
Смертность от инсультов в нашей стране одна из самых высоких в мире: 175 летальных исходов на 100 000 человек в год. В течение месяца от инсульта умирает 34,6% пострадавших, в течение года — каждый второй. Из выживших только 20% восстанавливаются практически полностью. 18% теряют речь, 48% — способность двигаться. Тем не менее, при ишемическом инсульте прогноз на полное выздоровление может быть благоприятным.
Невозможно заранее предсказать, как долго продлится восстановление. Важно учитывать факторы, ухудшающие прогноз:
- Основной очаг поражения в функционально значимых зонах мозга (речевые и двигательные центры);
- Большие размеры очага;
- Пожилой возраст пациента, особенно для восстановления сложных двигательных навыков;
- Грубые нарушения тонуса мышц конечностей;
- Нарушение мышечно-суставного чувства;
- Снижение уровня интеллекта;
- Эмоциональные расстройства (депрессия).
Однако неблагоприятный прогноз не означает безнадежности. Шансы на восстановление повышаются при:
- Раннем начале реабилитации;
- Сохранности интеллекта;
- Активной заинтересованности пациента в восстановлении;
- Адекватно подобранной программе восстановления.
Оперативность и точность действий важны для высоких показателей выживаемости и успешной реабилитации при ишемическом инсульте. Ученые подсчитали, что за час болезни человек теряет 120 миллионов нейронов и стареет на 3,5 года. Чтобы спасти жизнь и дать шанс на восстановление, необходимо как можно скорее доставить пациента в стационар для оказания медицинской помощи.
Источник: www.kp.ru
Признаки инфаркта головного мозга и инсульта геморрагического
Симптомы инсульта зависят от локализации поражения.
Общие признаки: головная боль, тошнота и рвота (обычно из-за сильной головной боли), головокружение, нарушения сознания (вплоть до комы), нарушения зрения, сухость во рту, холодный пот.
Инсульт отличается от инфаркта головного мозга тем, что при геморрагическом инсульте головная боль значительно интенсивнее. Пациенты описывают ее как нестерпимую. При ишемическом инсульте головная боль менее выражена, а симптомы нарастают постепенно.
Если очаг поражения находится в правом полушарии, развиваются гемипарез или гемиплегия левой стороны тела, снижается чувствительность в левой половине лица и туловища. У левшей могут наблюдаться нарушения речи, тогда как у правшей этот признак проявляется при поражении левого полушария. Также может наблюдаться асимметрия лица: сглаживается носогубная складка, левый угол рта опускается.
При левостороннем инсульте возникают нарушения речи, поражается правая сторона туловища (снижение чувствительности, паралич). Если очаг поражения локализуется в вертебро-базилярном бассейне, у пациента наблюдаются нарушения координации, расстройства зрения, затруднение глотания, охриплость, головокружение, усиливающееся при запрокидывании головы, а также параличи и парезы на стороне туловища, противоположной очагу.
Эффективное лечение возможно, если пациент поступит в стационар в течение трех часов после начала приступа. В этот период лечение наиболее эффективно, а риск тяжелых необратимых нарушений невелик.
Симптомы варьируют в зависимости от поврежденной мозговой артерии. При поражении передней мозговой артерии отмечается неполный паралич ног, моторная афазия и нарушения движений глаз. При повреждении средней мозговой артерии наблюдается неполный паралич, нарушения чувствительности верхних конечностей и нижней части лица, а также моторная и сенсорная афазия. При поражении задней мозговой артерии возникают нарушения зрения и речи.
Последствия и осложнения
К осложнениям инфаркта головного мозга и геморрагического инсульта относятся застойная пневмония (риск ее развития увеличивается при длительном горизонтальном положении пациента, обычно более 3-4 недель), острая сердечная недостаточность, отек головного мозга (наиболее частая причина летального исхода после ишемического инсульта) и пролежни.
Отдаленные последствия инсульта любой этиологии включают различные виды и степени неврологического дефицита — от легких и обратимых до приводящих к инвалидизации.
Подход к лечению инсультов
Эффективное лечение инсульта требует госпитализации пациента в течение трех часов после начала приступа. В этот период лечение наиболее результативно, а риск серьезных необратимых нарушений невелик. Геморрагический инсульт проявляется внезапно, что облегчает выполнение этого требования. Симптомы развиваются сразу. В отличие от него, инфаркт головного мозга нарастает постепенно, и может пройти несколько часов, прежде чем станет очевидной необходимость госпитализации. В результате самый благоприятный период для терапии может быть упущен. Поэтому, несмотря на большую тяжесть геморрагических инсультов, неврологические последствия при них менее выражены, чем при ишемических.
Отдаленные последствия инсульта любой этиологии могут проявляться в различных видах и степенях неврологического дефицита — от легких и обратимых до приводящих к инвалидизации.
Транспортировку пациента в больницу следует осуществлять в положении лежа с приподнятой головой под углом примерно 30°.
Существуют различия в подходах к терапии разных форм инсульта. Лечение ишемического инсульта в первую очередь включает тромболитическую терапию, которая показана только при подтвержденном диагнозе, так как в случае геморрагического инсульта она может привести к летальному исходу.
При инфаркте головного мозга иногда требуется оперативная декомпрессия для снижения внутричерепного давления.
Реабилитацию пациентов после инсульта желательно начинать как можно раньше, сразу после стабилизации состояния. Она включает пассивную и активную лечебную физкультуру, массаж, физиотерапию, занятия с логопедом, восстановление координации движений, а также работу с психологом или психотерапевтом при необходимости.
Причины инсульта
Основной причиной инфаркта головного мозга является атеросклероз кровеносных сосудов. Геморрагический инсульт чаще всего вызывается артериальной гипертензией, особенно при уровне давления около 150/100 мм рт. ст.
Пациенты, перенесшие инфаркт миокарда, имеют повышенный риск инсульта. Примерно в 8% случаев в течение первого месяца после инфаркта миокарда у пациента развивается ишемический инсульт, а у 25% — в течение 6 месяцев.
Смертность при геморрагическом инсульте достигает 60-70%. Это связано с повреждением мозговой ткани не только из-за ишемии, но и из-за пропитывания и сдавливания кровью.
Риск всех форм инсульта увеличивают сердечная недостаточность и ишемическая болезнь сердца. К факторам риска также относятся мерцательная аритмия, сахарный диабет, патологии эндокринной системы, анемия, лейкозы и злокачественные новообразования. Генетическая предрасположенность, недостаточная физическая активность, ожирение, вредные привычки, пожилой возраст и хронические стрессы способствуют возникновению инсультов.
Профилактика
Профилактика инсульта и других сосудистых заболеваний основывается на здоровом образе жизни.
Особенности лечения и реабилитации
Для восстановления кровообращения в мозге и удаления тромбов требуется оперативное лечение. Полное восстановление возможно лишь в редких случаях, когда наблюдается незначительная гибель клеток головного мозга.
Медикаментозная терапия может быть эффективной, если лечение начато в течение 2-3 часов после инсульта. К лекарственным средствам относятся:
- антикоагулянты;
- тромболитические препараты;
- дезагреганты;
- вазоактивные гипотензивные неотропные средства при давлении выше 180/105 мм рт. ст.
Реабилитация включает следующие направления:
- неврология;
- нейрореабилитация;
- санаторно-курортное лечение;
- амбулаторное и диспансерное наблюдение.
Основные задачи реабилитации:
- Восстановление утраченных функций;
- Адаптация в психосоциальном плане;
- Профилактика постинсультных осложнений.
Поскольку болезнь тяжелая, важно следовать рекомендациям и режимам в процессе восстановления.
Рацион питания пожилого человека имеет особое значение. Восстановление будет сложнее, чем у молодых, поэтому контроль за питанием необходим.
Меню должно состоять из жидких постных блюд, каш, салатов, фруктов и овощей.
Рекомендуется постепенно восстанавливать подвижность суставов с помощью физкультуры и занятий на тренажерах под наблюдением врачей. Физиотерапия также играет важную роль.
Необходимо помнить, что организм пожилого человека менее устойчив, и реабилитация займет длительное время. Жизнь после ишемического инсульта у людей старше 60 лет может кардинально измениться, и человеку придется адаптироваться к новому распорядку.
Особенности лечения
При церебральном инфаркте важно точно установить диагноз, определить зоны поражения и разработать план терапии. Лечение направлено на стабилизацию работы мозга и предотвращение негативных последствий.
Сначала назначается базисное лечение. Врачи, учитывая индивидуальные особенности течения болезни, добавляют дополнительные меры. Базовая терапия включает несколько категорий мероприятий:
- Восстановление дыхания и оксигенации. Для этого проводят санацию, устанавливают воздуховоды и интубируют трахею. В сложных случаях используют аппарат искусственной вентиляции легких.
- Мероприятия для восстановления работы сердечно-сосудистой системы.
- Поддержание водно-солевого и кислотно-щелочного баланса, восстановление гомеостаза.
- Нейропротекторные методы.
- Лечение для предотвращения отека мозга.
- Симптоматическая терапия.
Лечение подбирается индивидуально, так как симптомы и степень поражения у пациентов различны. Вместе с базисной терапией применяются специфические методики.
Среди таких методов чаще всего используются два:
- Быстрое восстановление кровообращения в поврежденных участках. Для этого врачи применяют реперфузию, рециркуляцию и другие методы.
- Поддержание метаболизма церебральных тканей с помощью современного медицинского оборудования и лекарственных препаратов.
Лечение включает прием препаратов нескольких групп:
- тромболитики для растворения тромба;
- антикоагулянты для предотвращения нового тромбообразования;
- антагонисты кальция, улучшающие кровоток при гипоксии тканей;
- гемодилюционные средства для нормализации реологических функций крови;
- ноотропы для нейропротекторного воздействия.
Если лечение окажется успешным и удастся избежать летального исхода, пациента ждет период реабилитации, который может длиться от нескольких недель до нескольких лет. Чем сильнее было поражение, тем сложнее восстановить утраченные функции.
Инфаркт мозга причины
Люди часто задаются вопросом, чем инсульт отличается от инфаркта. Для понимания этих двух заболеваний важно рассмотреть их особенности. Инсульт возникает, когда кровоснабжение головного мозга нарушается, что приводит к повреждению тканей. Инфаркт же связан с нарушением питания любого органа, что вызывает отмирание клеток.
Инсульт затрагивает только головной мозг и считается неврологическим заболеванием. Инфаркт, в свою очередь, является сердечно-сосудистым заболеванием и может поражать различные органы, вызывая некроз.
Причины этих заболеваний также различны. Инсульт может возникать по множеству факторов, тогда как инфаркт чаще всего вызван тромбозом.
Важно учитывать последствия этих заболеваний. Инсульт часто приводит к инвалидности, тогда как инфаркт может закончиться летальным исходом. Чем позже начнется лечение, тем хуже будет прогноз.
Ишемия может быть вызвана тромбозом сосудов и атеросклерозом. Пациенты с нарушениями кровоснабжения мозга и высоким артериальным давлением находятся в группе риска.
Основные причины ишемического инфаркта:
- тромбоз вен;
- атеросклероз;
- врожденные пороки сердца и сосудов;
- нарушения свертываемости крови;
- отрыв тромба после дефибрилляции;
- мерцательная аритмия;
- расслоившаяся аневризма аорты;
- ишемия после инфаркта;
- мигрени;
- применение оральных контрацептивов;
- вредные привычки;
- пожилой возраст (после 60 лет).
Диагноз ставит врач на основе клинических исследований, анализов и анамнеза. Современные методы диагностики, такие как магнитно-резонансная и компьютерная томография, позволяют выявить поражения головного мозга. Также используются электрокардиография, ангиография и ультразвуковое исследование. Специальный метод — люмбальная пункция.
Инфаркт мозга может быть спровоцирован различными факторами. Он чаще всего диагностируется у людей старше 50 лет, но молодые люди также подвержены риску. Основные причины инсульта:
- Атеросклероз — закупорка сосудов в сочетании с высоким давлением.
- Поражение сонной или позвоночной артерии — встречается в половине случаев.
- Операции на сердце или сосудах.
- Сильное психологическое или физическое напряжение.
- Мерцательная аритмия.
- Облитерирующий тромбангиит.
- Стеноз мозговых артерий.
- Нарушения свертываемости крови.
- Инфекционный артериит.
- Вредные привычки: курение, злоупотребление алкоголем.
- Нарушения работы эндокринной системы.
- Избыточный вес.
- Заболевания почек.
- Низкая физическая активность.
- Системные заболевания соединительной ткани.
- Онкологические заболевания крови.
- Хроническая прогрессирующая субкортикальная энцефалопатия.
Советы врача-невролога Михаила Моисеевича Шперлинга касаются также цервико-церебрального артериального расслоения, системного понижения давления и влияния контрацептивов на гормональную систему.
Течение начальной стадии инсульта
Тяжесть поражения и клинические проявления зависят от диаметра закупоренного или разорвавшегося сосуда и его локализации. Патологический процесс условно делится на несколько стадий:
- Полное перекрытие просвета сосуда тромбом, атеросклеротической бляшкой или разрыв артерии.
- Нарушение трофики церебральных тканей.
- Разрушение и размягчение нейронов, их гибель.
- Образование зоны некроза — необратимые изменения в церебральной ткани, приводящие к нарушению моторных и когнитивных функций.
Симптомы нарушения мозгового кровообращения проявляются сразу после первой стадии. При своевременной медицинской помощи (госпитализация, прием антикоагулянтов и т.д.) возможно восстановление кровоснабжения тканей и минимизация последствий инсульта.
Начало болезни зависит от:
- размера артерии, в которой нарушился ток крови;
- характера ишемического процесса.
В зависимости от этих характеристик выделяют следующие виды течения инсульта:
- Острый. Симптоматика нарастает быстро, в течение 1–2 часов. Часто такие пациенты поступают в бессознательном состоянии в реанимацию. После острого инсульта остаются последствия в виде нарушенной мозговой деятельности и паралича.
- Волнообразный. Ухудшение состояния происходит постепенно. При раннем выявлении возможно почти полное восстановление функций.
- Опухолеподобный. Симптоматика прогрессирует, как при волнообразном течении. Однако основная причина — не гипоксия мозга, а прогрессирующий отек тканей и повышение внутричерепного давления, что может быть установлено только медицинским исследованием.
Виды инфаркта мозга
Существуют следующие виды инфаркта мозга:
- Инфаркт, вызванный тромбозом прецеребральных артерий.
- Инфаркт, вызванный эмболией прецеребральных артерий.
- Инфаркт, вызванный тромбозом мозговых артерий.
- Инфаркт, вызванный эмболией мозговых артерий.
- Инфаркт, вызванный тромбозом вен мозга.
- Непиогенный инфаркт мозга (без нагноения).
Симптомы различных видов инфаркта мозга в целом схожи. В этом обзоре будут рассмотрены общие симптомы и методы лечения. Оптимальную схему лечения определяет лечащий врач после комплексного обследования, в которое могут входить консультации невролога, хирурга, эпидемиолога и терапевта.
Удар головного мозга и его особенности у людей в возрасте
Болезнь прогрессирует из-за препятствий в кровеносных сосудах, ведущих к головному мозгу, что мешает поступлению крови. Причиной этого является атеросклероз, вызванный жировыми отложениями на стенках сосудов. Заболевание чаще всего затрагивает пожилых людей, поэтому большинство инсультов происходит в возрасте старше 50-60 лет.
Локальное расстройство кровообращения может быть вызвано тремя основными патологиями: инсультом, ишемией и инфарктом. Ишемия возникает из-за недостатка кровоснабжения в органах или тканях. Инсульт характеризуется нарушением кровообращения в головном мозге.
Ишемический инсульт чаще всего развивается у пожилых людей из-за изношенности организма.
Симптомы болезни зависят от типа инсульта:
- Атеротромботический приступ – атеросклероз крупной или средней артерии, который развивается постепенно, чаще всего во сне.
- Лакунарный инсульт – нарушение кровообращения в сосудах малого диаметра, часто связанное с диабетом или гипертонией.
- Кардиоэмболическая форма – частичная или полная закупорка средней артерии мозга эмболом, которая развивается резко во время бодрствования.
- Ишемический приступ – возникает по редким причинам, таким как расслоение артериальных стенок, повышенная вязкость крови или сосудистые патологии.
- Инсульт неизвестного происхождения – состояние, когда конкретную причину установить невозможно из-за сочетания нескольких факторов.
Ишемические инсульты у пожилых людей часто возникают неожиданно и быстро, приводя к разрушению тканей мозга за считанные минуты или часы.
Патология делится на следующие виды:
- Ишемический инсульт в левом или правом полушарии мозга.
- Мозжечковое кровоизлияние.
- Обширное поражение тканей.
Народные рецепты
Для постинсультной реабилитации в домашних условиях можно использовать проверенные народные средства:
-
Лимоны и апельсины (по 2 штуки) очистить, удалить косточки и измельчить в мясорубке. Добавить мед (2 столовые ложки). Переложить в стеклянную банку и настаивать при комнатной температуре в течение суток, затем поместить в холодильник. Употреблять по 1 столовой ложке трижды в день, желательно запивая чаем.
-
Очищенные лимоны (5 штук) и головки чеснока (2,5 штуки) пропустить через мясорубку и добавить мед (500 мл). Настаивать в прохладном месте в течение месяца, периодически встряхивая. Принимать по 1 чайной ложке за полчаса до еды, тщательно рассасывая.
Перед использованием этих средств обязательно проконсультируйтесь со специалистом.
Инсультные состояния
Понятие включает два вида патологий:
- ишемический инсульт (инфаркт) мозжечка;
- геморрагический инсульт (кровоизлияние).
Обе формы заболевания возникают из-за нарушения работы кровеносных сосудов, что приводит к недостаточному кровоснабжению мозжечка. Это может вызвать ишемический или геморрагический инсульт. Поражение может быть локализованным, затрагивая небольшой участок, или тотальным, охватывающим значительные области. Мозжечковые инсульты по своим причинам и механизму развития не отличаются от других внутримозговых инсультов.
По статистике, инсульт мозжечка составляет лишь 5% от общего числа внутримозговых инсультов, в то время как 75% случаев связаны с некрозами.
Факторы, провоцирующие инфаркт головного мозга
Существуют основные факторы риска, способствующие развитию инсультов. Инфаркт мозга (инсульт) может возникнуть при наличии следующих состояний или заболеваний:
- Мужской пол.
- Пожилой возраст.
- Стойкая артериальная гипертензия.
- Повышенный уровень холестерина, способствующий атеросклерозу.
- Высокий уровень гемоглобина.
- Повышенный уровень глюкозы.
- Сахарный диабет.
- Злоупотребление курением.
- Заболевания сердца с нарушением ритма (аритмии).
- Ожирение.
- Недавний инсульт или инфаркт миокарда (в течение года).
- Наличие сосудистых заболеваний у близких родственников.
Также выделяются факторы, значительно увеличивающие риск мозгового инфаркта:
- атеросклеротические изменения;
- регулярные гипотензии;
- тромбоз вен;
- сахарный диабет;
- ожирение;
- пожилой возраст;
- алкогольная и никотиновая зависимость;
- прием гормональных противозачаточных средств.
К этому списку можно добавить височный артериит, болезнь Мойа-Мойа и хроническую субкортикальную энцефалопатию.
Прогноз и восстановление
Статистика показывает, что четверть пациентов умирает в течение месяца после церебрального инфаркта. Атеротромботическая и кардиоэмболическая формы чаще приводят к летальному исходу. Около 70% выживших становятся инвалидами, а неврологические нарушения могут сохраняться более года.
После улучшения состояния пациентам рекомендуют выполнять различные упражнения. В ранний восстановительный период соблюдается постельный режим, постепенно переходя к физической активности. При достижении прогресса гимнастика усложняется, проводятся мероприятия для восстановления утраченных функций.
Профилактика включает простые, но эффективные методы. Рекомендуется отказаться от вредных привычек, вести здоровый образ жизни и правильно питаться.
Людям с предрасположенностью к гипертонии и атеросклерозу следует проходить профилактические осмотры не реже одного раза в год и консультироваться с кардиологом, терапевтом и невропатологом. Это поможет снизить риск инфаркта и продлить жизнь.
С церебральным инфарктом трудно справиться из-за серьезных нарушений и больших очагов поражения. Лучше предотвратить болезнь, чем потом проходить сложное лечение и длительную реабилитацию.
Инфаркт мозга (I63 по МКБ-10) – тяжелое состояние, характеризующееся некрозом тканей мозга, возникающим из-за ишемического инсульта. Это нарушение кровоснабжения в мозговых артериях приводит к кислородному голоданию, повреждению тканей и нарушению их функций. Ишемический инсульт иногда называют мозговым инфарктом и он является одной из основных причин смертности.
При поражении передней мозговой артерии наблюдаются непроизвольные хватательные рефлексы, парез ноги, нарушения движений глаз и моторная афазия.
Инфаркт головного мозга развивается из-за острой ишемии, то есть недостаточности кровоснабжения. Это может быть вызвано закупоркой, спазмом или сдавлением артерий, снабжающих мозг. Закупорка сосудов может происходить из-за эмболов, тромбов, реже – пузырьков воздуха или капель жира. Иногда нарушение кровоснабжения возникает из-за сердечно-сосудистой недостаточности, приводящей к ишемии и гипоксии мозга. Наиболее частой причиной ишемического инсульта являются тромбозы при атеросклерозе церебральных сосудов или кардиогенная эмболия.
Независимо от причины ишемии, патологический процесс развивается одинаково: нарушение кровотока ведет к нарушению синтеза белка и расщепления глюкозы в нервных клетках, что вызывает кислородное голодание и гибель клеток, то есть некроз. Быстрое восстановление кровоснабжения может спасти нервные клетки, в противном случае развивается обширный инфаркт.
Из-за недостатка энергии нервные клетки не могут поддерживать обмен веществ и подвергаются некрозу, что приводит к отеку мозга. Это может вызвать сжатие мозга внутри черепной коробки, смещение его структур и, в конечном итоге, смертельный исход.
При нарушении кровотока в средней мозговой артерии наблюдаются парез и расстройства чувствительности верхних конечностей и нижней половины лица, сенсорная и моторная афазия, а также запрокидывание головы.
Основные факторы риска инфаркта головного мозга включают:
- злоупотребление алкоголем;
- длительное курение;
- лишний вес;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- пожилой возраст;
- нарушения обмена веществ;
- острые или хронические инфекции.
Каким может быть ишемический инсульт
Согласно статистике, на 1000 человек в мире приходится 3 случая инфаркта мозга. Эта цифра значительна: если исключить детей и молодежь, то у каждого восьмого человека старше 40 лет происходит инфаркт. Как и другие заболевания, инфаркт мозга может проявляться в различных формах:
- Малый инсульт легкой степени – симптомы незначительны, и человек восстанавливается за месяц.
- Средняя степень – наблюдаются локальные очаги некроза тканей головного мозга, но расстройства сознания отсутствуют.
- Тяжелая степень – характеризуется общемозговым нарушением с угнетением сознания.
В зависимости от причин и патогенеза, выделяют наиболее распространенные виды ишемического инсульта:
- Лакунарный ишемический инсульт – возникает при нарушении кровотока в локализованных участках большого полушария головного мозга. Пораженные участки со временем превращаются в кисты, называемые лакунами.
- Территориальный инфаркт (атеротромболический) – происходит в крупных и средних церебральных артериях из-за тромбообразования или тромбоэмболии. Симптомы развиваются постепенно, в течение часов или суток.
- Кардиоэмболический инсульт – вызван эмболами (частицами, образовавшимися в лимфе или крови), которые частично или полностью закупоривают артерии мозга. Чаще всего это происходит в средней мозговой артерии.
Процесс начинается внезапно, повреждения могут быть средними или большими. В анамнезе эмболы могут приводить к тромбоэмболии других органов.
Общая симптоматика
Чтобы избежать воспаления легких и застойных процессов в дыхательной системе, необходимо активизировать пациента. Его следует сажать, поддерживая подушками, проводить дыхательную гимнастику и предлагать надувать воздушные шары. Если пациент в тяжелом бессознательном состоянии и не может двигаться, его нужно переворачивать каждые два часа хотя бы на бок. Помещение должно быть постоянно проветриваемым.
Для предотвращения пролежней и опрелостей необходимо проводить комплекс гигиенических процедур. Это включает протирание кожи спиртовым раствором, регулярную смену памперсов и простыней, а также омывание кожи в области гениталий обеззараживающим раствором.
Важно обратить внимание на постель больного. Она должна быть с противопролежневым или хотя бы жестким матрасом. Белье должно быть свежим, допускается подкладывание пеленки под простыни.
Тщательный уход за полостью рта также предотвращает осложнения, такие как стоматит. Зубы нужно чистить не реже двух раз в день, полоскать рот после еды и протирать его слабым обеззараживающим раствором. Умывание, уход за глазами и носом следует проводить по тому же принципу.
Наиболее серьезные последствия постельного режима — тромбофлебит и обезвоживание. Из-за неподвижности конечностей кровь густеет, нарушается кровообращение, и могут образовываться тромбы.
Поэтому важно следить за тем, чтобы пациент выпивал не менее 2 литров воды в день с едой и напитками. Ему следует выполнять небольшие физические упражнения — поднимать и сгибать ноги, а также получать массаж или комплекс пассивной лечебной физкультуры, когда конечности сгибает посторонний человек. При варикозном расширении вен с первого дня постельного режима нужно бинтовать ноги эластичным бинтом.
Оказание помощи при травме спинного мозга на догоспитальном этапе
Лечение травмы спинного мозга на догоспитальном этапе включает контроль жизненно важных функций (дыхание, гемодинамика), иммобилизацию позвоночника, остановку кровотечения, а также введение нейропротекторов (метилпреднизолон), аналгетиков и седативных препаратов. При задержке мочи выполняется катетеризация мочевого пузыря.
На месте травмы медицинский персонал оценивает положение пострадавшего, наличие ран, местные изменения (ограничение подвижности в позвоночнике, припухлость, болезненность при пальпации и перкуссии позвонков). Врач проверяет неврологический статус, двигательную функцию верхних и нижних конечностей, чувствительность, тонус мышц и рефлексы.
Для профилактики раневой инфекции вводят анатоксин и противостолбнячную сыворотку, а также антибиотики широкого спектра действия.
Надежная иммобилизация позвоночника для предотвращения повторного смещения костных отломков обязательна при транспортировке пострадавших в специализированное нейрохирургическое отделение.
Укладывать пострадавшего на носилки следует с помощью трех-четырех человек. При повреждении шейного отдела позвоночника больной должен лежать на спине, под плечи подкладывают валик для умеренного разгибания шеи.
Иммобилизацию шейного отдела позвоночника проводят с помощью шины Кендрика, воротника Шанца, шины ЦИТО или картонного, гипсового или ватно-марлевого воротника. Это снижает летальность при травме позвоночника и спинного мозга на 12%.
Ликвидацию дыхательных расстройств осуществляют путем очищения полости рта от инородных тел, рвотных масс и слизи, а также выведением нижней челюсти вперед без разгибания шеи с помощью искусственной вентиляции легких. При необходимости вводят воздуховод и проводят интубацию трахеи.
Стабилизация сердечной деятельности также важна. Нестабильность сердечно-сосудистой системы может проявляться травматической симпатэктомией и спинальным шоком (брадикардия, артериальная гипотензия, теплые нижние конечности). Артериальная гипотензия может развиваться из-за кровопотери, при этом наблюдаются тахикардия и холодная липкая кожа.
При спинальном шоке назначают атропин, дофамин, вводят солевые растворы (3-7% раствор натрия хлорида), реополиглюкин, гемодез и проводят эластическое бинтование нижних конечностей.
Первая помощь при инфаркте мозга имеет большое значение. Правильные и своевременные действия могут значительно снизить риск летального исхода и осложнений.
Рекомендации по оказанию первой медицинской помощи при инфаркте:
- Уложите пострадавшего на спину, подложите что-нибудь под плечи и голову. Освободите от сдавливающей одежды.
- При отсутствии сознания, пульса и дыхания немедленно начните реанимацию.
- Обеспечьте приток свежего воздуха.
- Сделайте холодный компресс на голову.
- Поверните голову пострадавшего на бок, чтобы предотвратить аспирацию.
- Немедленно вызовите скорую помощь, указав на симптомы инфаркта мозга. В некоторых случаях, если есть возможность, госпитализацию можно осуществить самостоятельно.
- Не давайте пациенту лекарства самостоятельно, так как это может ухудшить его состояние.
Симптомы и признаки
Инсульт обычно проявляется резко: у человека возникают сильные головные боли, чаще всего с одной стороны. Лицо становится ярко-красным, появляются судороги и рвота, дыхание становится хриплым.
Судороги затрагивают ту же сторону тела, где произошел инсульт. Если поражение находится справа, судороги будут выражены на правой стороне тела, и наоборот.
В некоторых случаях приступа может не быть, и симптомы проявляются позже. Это может быть онемение щек или рук (с одной стороны), изменения в речи и снижение остроты зрения.
Затем появляются жалобы на мышечную слабость, тошноту и мигрени. Заподозрить инсульт можно по ригидности затылочных мышц и чрезмерному напряжению ног.
Источник: medic-help.ru