Беременные женщины и их близкие обычно ожидают от УЗИ-обследования ответа на вопрос о поле ребенка. Для акушера-гинеколога это исследование важно для выявления нарушений кровотока и неправильного развития плода, что влияет на план ведения беременности и тактику родоразрешения.
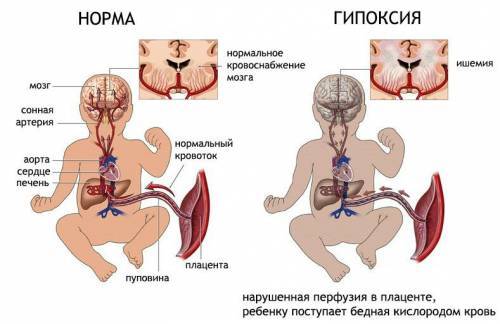
Кровообращение между матерью и ребенком осуществляется через сложную систему сосудов, включая плаценту, которая является центральным элементом. Она «всасывает» питательные вещества из материнской крови через ворсинки, не смешивая кровь матери и ребенка. Гематоплацентарный барьер защищает плод от вредных веществ, а отработанная кровь возвращается в венозную систему матери.
Маточные артерии, которые до беременности находятся в спавшемся состоянии, теряют мышечный слой и превращаются в полноценные сосуды, обеспечивающие питание плода. Однако при маточных кровотечениях их стенки не могут сокращаться, что создает риск.
Пуповина, состоящая из двух артерий и вены, соединяет ребенка с плацентой и образует плодово-плацентарный круг. Снижение кровотока на этом уровне может серьезно повредить плоду.
Плацентарная недостаточность, возникающая на любом сроке беременности, может быть острой или хронической. Острая форма развивается внезапно и может угрожать жизни плода из-за гипоксии. Основные причины — преждевременная отслойка плаценты и тромбообразование.
Хроническая форма чаще проявляется после 13 недель беременности, когда плацента начинает стареть из-за отложения фибрина. Это может привести к гибели плода.
Нарушение маточно-плацентарного кровотока может быть вызвано различными заболеваниями матери, такими как:
- патологии нейроэндокринной системы (сахарный диабет, болезни щитовидной железы);
- заболевания легких (эмфизема, бронхиальная астма);
- сердечно-сосудистые нарушения;
- почечные заболевания (хронический нефрит);
- анемия;
- повышенная свертываемость крови;
- острые и хронические инфекции.
Патологии матки, такие как изменения слоев, пороки развития или миомы, также могут ухудшить кровоток. Неблагоприятные условия беременности, такие как многоплодие или резус-конфликт, увеличивают риск.
Различают четыре стадии хронической плацентарной недостаточности:
- Компенсация — материнский организм поддерживает нормальное развитие плода.
- Субкомпенсация — плод отстает в развитии, увеличивается риск осложнений.
- Декомпенсация — нормальная беременность невозможна, у плода возникают серьезные пороки.
- Критическая — дальнейшее вынашивание невозможно, плод погибает.
Классификация нарушений кровотока включает три степени. Первая степень характеризуется минимальными изменениями, предоставляя время для лечения. Вторая степень затрагивает как маточные, так и пуповинные сосуды, что может угрожать жизни плода. Третья степень — критическое состояние с возможным обратным кровотоком.
При острой форме и хронической декомпенсации могут проявляться выраженные симптомы, такие как:
- резкое увеличение или исчезновение двигательной активности плода;
- медленное увеличение окружности живота;
- поздний токсикоз;
- повышенное артериальное давление;
- отеки.
Допплерографическое исследование позволяет получить полную картину кровообращения и выявить нарушения на любом уровне. Допплерометрия назначается при наличии сопутствующих заболеваний или подозрении на гипоксию плода.
Лечение зависит от степени нарушения кровотока и включает препараты для улучшения микроциркуляции, антигипоксические средства и витамины. Госпитализация может быть необходима для наблюдения за течением беременности.
Гинекологи рекомендуют женщинам из групп риска заранее готовиться к беременности и избегать вредных привычек. Важно организовать полноценное питание, контролировать массу тела и заниматься физической активностью.
Современные методы диагностики и ведения беременности помогают предотвратить серьезные нарушения, но многое зависит от желания женщины иметь здорового ребенка.
Особенности кровообращения между матерью и ребенком при беременности
Нарушение кровотока в плаценте приводит к недостатку питания и кислорода у плода, что может стать причиной его гибели. Состояние плацентарно-маточного кровотока требует внимательного контроля в течение беременности. Для его оценки проводятся плановые диагностики, а также принимаются профилактические и терапевтические меры.
Кровообращение между матерью и ребенком зависит от работы пупочной артерии, вен и плаценты. Маточные артерии могут сокращаться, что ограничивает кровоток из-за толщины их мышечного слоя. Это строение артерий помогает уменьшить кровопотерю во время менструаций.
На сроке 4-5 недель беременности под действием гормонов мышечный слой в артериях исчезает. На 16 неделе происходит еще одно преобразование артерий, в результате которого они открываются для постоянного наполнения кровью.
В артериях происходит:
- соединение двух потоков разного направления;
- диффузия веществ, необходимых растущему плоду;
- обогащение плодового кровотока кислородом и питательными веществами из материнского организма.
Часть работы кровообращения выполняют артерии и вены пуповины. По артериям кровь поступает к плоду, а по вене возвращается в плаценту. Нарушение плодово-плацентарного кровотока может замедлить рост органов ребенка и угрожать его здоровью.
Почему может нарушится кровообращение
Причины фетоплацентарной недостаточности (нарушения циркуляции крови между матерью и ребенком):
- Низкая плацентация (предлежание плаценты). Тонкий мышечный слой нижнего отдела матки не обеспечивает достаточное поступление крови к плоду. Если плацента не мигрирует в верхнюю часть матки, это может усугубить патологию.
- Поздний токсикоз беременных. Он поражает мелкие сосуды матки, нарушая циркуляцию крови.
- Падение уровня гемоглобина или анемия. Это состояние вызывает ускоренное сердцебиение у матери и изменяет нормальное кровообращение в маточно-плацентарном круге.
- Несовместимость резус-факторов крови матери и ребенка, что приводит к анемии у плода и иммунному конфликту.
- Высокое артериальное давление у матери, вызванное проблемами с сердцем, отечностью или стрессами.
- Патология пуповинных артерий, например, наличие только одной пупочной артерии.
- Многоплодная беременность, требующая большего количества питательных веществ.
Некоторые заболевания матери способствуют развитию патологии:
- Острые инфекции, которые могут проникать в плаценту.
- Порок матки (например, «двурогая» матка с перегородкой), что может привести к сдавливанию плода и нарушению кровотока. В таких случаях часто наблюдается нарушение маточно-плацентарного кровотока.
- Сахарный диабет, который поражает стенки сосудов матки.
- Отклонения маточного эпителия (эндометриоз).
- Маточные опухоли. Размер доброкачественной опухоли (миомы) влияет на степень недостаточности кровоснабжения плода: чем больше миома, тем выше риск. Изменения гормонального фона, вызванные беременностью, могут стимулировать рост новообразований, что требует постоянного контроля маточного кровоснабжения.
Возможные последствия
Серьезные отклонения плацентарного кровотока могут привести к порокам развития плода и его смертности. Недостаточность кровообращения делится на несколько стадий, при этом наибольшую опасность представляют отклонения второй и третьей степени.
Статистические данные по перинатальной смертности показывают, что патологии кровотока второй степени становятся причиной гибели 13% младенцев старше 22 недель. Третья стадия приводит к гибели в 48% случаев. Своевременная терапия и экстренное кесарево сечение могут снизить эти показатели.
Плацентарная недостаточность также сказывается на физическом и психическом состоянии ребенка в постнатальном периоде.
В чем опасность для будущего ребенка
Главная опасность плацентарной недостаточности для плода — гипоксия.
Последствия недостатка кислорода:
- недостаточный прирост массы (задержка внутриутробного развития);
- нарушения в формировании внутренних органов;
- сбои в кислотно-щелочном балансе и составе электролитов;
- гормональный дисбаланс;
- отсутствие жировых запасов.
Серьезные нарушения плацентарного кровотока и дисфункция плаценты могут привести к гибели плода и прерыванию беременности.
Степени нарушенного кровотока
Существует три стадии отклонения циркуляции крови между малышом и мамой от нормы:
I — изменения не представляют серьезной угрозы для ребенка и компенсированы. Наблюдается отклонение артериального кровотока, но ток крови в сосудах пуповины сохраняется. Ребенок развивается нормально. Эта стадия делится на два типа изменений:
1а степень — проблемы касаются только одной артерии, показатели развития малыша в норме.
1в степень — отклонение кровотока отмечается в сосудах пуповины, при этом артерии матки функционируют нормально, и количество крови остается в пределах нормы.
Если незначительные проблемы с питанием и кислородом плода не будут своевременно выявлены и не получат необходимую терапию, через месяц могут развиться отклонения плацентарно-маточной гемодинамики второй степени.
II — ухудшение тока крови затрагивает пуповинные и маточные артерии.
III — критическое ухудшение циркуляции крови в маточно-плацентарном круге, риск обратного тока крови в артериях и плацентарного кровотечения.
Эта классификация отклонений гемодинамики при беременности, установленная МКБ, позволяет точно оценить состояние кровотока и составить прогноз на лечение и предстоящее родоразрешение.
Методы диагностики
Для выявления нарушений обменных процессов между матерью и ребенком используются различные диагностические методы, которые помогают определить характер и степень проблем.
К диагностическим методам относятся:
- анализ крови на уровень хорионического гонадотропина, эстрогена и прогестерона;
- ультразвуковое исследование;
- кардиотокография (КТГ);
- допплерометрия.
Наиболее точным методом является допплерография. Она фиксирует даже небольшие отклонения от нормы и безопасна для беременной и ее ребенка. Результаты допплерографии помогают специалистам прогнозировать течение беременности и выбирать терапевтическую тактику. На экране аппарата отображается графическое цветное изображение кровотоков.
УЗ-диагностика позволяет оценить соответствие размеров плода и развития его органов возрасту. Она проводится трижды в процессе беременности на сроках 12, 20 и 32 недели. Этот метод безвреден для матери и ребенка и позволяет оценить соответствие копчиково-теменного размера сроку беременности, а также развитие внутренних органов и плацентарную гемодинамику.
Кардиотокография позволяет прослушать сердцебиение ребенка и оценить частоту сердечных сокращений, а также вариабельность базального уровня частоты. Данные, записанные прибором, сверяются с таблицей, по которой присваивается балл. Нормальному развитию соответствует 8-10 баллов по КТГ.
Диагностика проводится в плановом порядке, и беременным не рекомендуется ее пропускать.
Беременная женщина может заметить признаки нарушения, однако они часто указывают на серьезные патологии. Насторожить будущую маму могут изменения в активности движений малыша, а также учащенное сердцебиение плода, отмеченное акушером-гинекологом. Тревожным признаком является несоответствие размера живота фактическому сроку беременности, за исключением случаев, связанных со строением тела женщины.
Лечение нарушений
Тактика лечения определяется степенью патологии, установленной с помощью диагностики. Сохранить беременность и снизить угрозу для плода можно на стадиях Ia — Iv. Проблемы плацентарного кровотока 1б степени поддаются терапии, и угрозы для здоровья и развития ребенка нет. Отзывы о результатах лечения этой патологии свидетельствуют об улучшении и положительной динамике, а также о снижении вероятности перехода ко второй степени.
Вторая степень отклонения требует постоянного контроля состояния ребенка, а терапия на этой стадии считается малоэффективной.
Третья стадия дисфункции требует срочного оперативного родоразрешения.
Цель терапии — поддержание давления в сосудах, нормализация кровотока, снижение тонуса матки, стабилизация психоэмоционального состояния матери и нормализация работы сердечно-сосудистой системы.
Медикаментозная терапия:
- Для улучшения кровотока используются препараты на основе крахмалов, которые удерживают жидкость в сосудах, такие как Инфукол и Стабизол.
- Актовегин и Пентоксифиллин способствуют улучшению микроциркуляции.
- Спазмолитики (например, Нош-Па) снимают гипертонус матки и улучшают микроциркуляцию.
- Для уменьшения гипоксии у женщины применяются Манге В6 и сернокислая магнезия.
- Витамин Е и Токоферол помогают устранить последствия кислородной недостаточности у малыша и выводят продукты распада после гипоксии.
- При миоме матки назначается Курантил, который снижает риск тромбообразования и положительно влияет на гемодинамику.
- Для восстановления тканевого дыхания используется Кокарбоксилаза.
Курс лечения проводится дважды: первая терапия назначается при обнаружении патологии, вторая — на сроке 32–34 недели. Если расстройство гемодинамики серьезное, акушер-гинеколог определяет время и способ родоразрешения. Естественные роды возможны только при проблемах с гемодинамикой первой степени. В остальных случаях рекомендуется экстренное или плановое кесарево сечение в зависимости от тяжести отклонений.
При 2-3 стадии патологии консервативная медикаментозная терапия не проводится, осуществляется хирургическое лечение. Если плод младше 32 недель, специалисты оценивают его жизнеспособность и состояние. Новорожденный помещается в кювез, где неонатологи контролируют его состояние и развитие.
Все решения о медикаментозной терапии принимает врач. Самостоятельный прием препаратов может усугубить патологию и привести к прерыванию беременности.
Что делать для предупреждения патологии — профилактические меры
Лучшая профилактика гемодинамических нарушений между матерью и развивающимся ребенком — соблюдение здорового образа жизни. Женщинам следует полностью отказаться от вредных привычек, существовавших до зачатия.
Ключевым фактором для здорового развития ребенка является сбалансированное питание матери. Важно употреблять продукты, богатые витаминами, минералами и микроэлементами, которые поддерживают работу сердечно-сосудистой системы.
Беременной женщине необходимо следить за количеством потребляемой жидкости и состоянием здоровья, чтобы избежать отеков конечностей и гестоза.
Простые гимнастические упражнения помогут поддерживать хорошее самочувствие и оптимальную работу всех систем организма будущей мамы.
Также важно контролировать скорость прибавки в весе во время беременности. Она должна соответствовать исходному весу женщины, ее телосложению и сроку беременности. Превышение норм не рекомендуется.
Своевременная постановка на учет и проведение плановых диагностических исследований для выявления отклонений в кровоснабжении малыша имеют первостепенное значение. Это позволяет скорректировать тактику наблюдения за беременностью и родами.
Источник: AzbukaRodov.ru
МППК при беременности: что это
Рост и развитие ребенка в утробе матери зависят от маточно-плацентарно-плодовому кровотоку (МППК). Эта система является ключевым фактором для нормального течения беременности.
Нарушение маточной гемодинамики может привести к плацентарной недостаточности, что представляет опасность для плода. В этом случае возрастает риск отслойки плаценты, невынашивания беременности или замирания плода. Для выяснения причин нарушения МППК будущую маму направляют на скрининг на разных сроках беременности.
Как устроен МППК
Плацента и система кровеносных сосудов — это связующее звено между матерью и ребенком. Общую кровеносную систему при беременности делят на несколько взаимозависимых частей:
- Ветви маточных артерий — важный элемент кровотока между матерью и плодом. До беременности эти сосуды сжаты и называются спиральными. Через месяц после зачатия они теряют мышечный тонус и не могут спазмироваться. На сроке 4 месяца маточные артерии наполняются кровью и направляются к плаценте. Обеспечивая питание плоду, они делают женщину уязвимой, так как не могут сократиться при маточном кровотечении;
- Пуповинные сосуды — третий ключевой элемент кровотока, состоящий из двух артерий и одной вены. Они соединяют малыша с плацентой, создавая плодово-плацентарное кровообращение. Нарушение кровообращения на этом уровне в наибольшей степени сказывается на состоянии ребенка.
Механизм нарушения МППК при беременности
При нарушении кровотока, питающего плаценту, возникает плацентарная недостаточность. Это состояние может развиться на любом сроке беременности и проявляется в двух формах:
- острая — возникает спонтанно, независимо от срока гестации, даже во время родов. Ребенок может испытывать острое кислородное голодание, что увеличивает риск его гибели и преждевременной отслойки плаценты;
- хроническая — чаще диагностируется после 13 недели беременности, а выраженные симптомы проявляются на поздних сроках. Основной причиной этой формы считается преждевременное старение плаценты из-за накопления фибрина на ворсинах.
Обе формы плацентарной недостаточности могут привести к внутриутробной гибели ребенка в зависимости от степени нарушения.
Причины нарушения МППК при беременности
Разлаженное кровообращение между матерью и ребенком может быть вызвано различными факторами, включая:
- легочные заболевания (бронхиальная астма, ХОБЛ, пневмония, эмфизема);
- хронические эндокринные заболевания (сахарный диабет, дисфункция щитовидной железы, надпочечников);
- сердечно-сосудистые расстройства, связанные с артериальной гипертензией или гипотонией;
- болезни почек (вялотекущий нефрит, пиелонефрит);
- анемии различного происхождения;
- состояния, повышающие свертываемость крови, что увеличивает риск тромбообразования в плацентарных сосудах;
- острые инфекционные заболевания и их рецидивы, приводящие к воспалению плаценты, отеку сосудов и снижению местного кровотока. На ранних сроках беременности это может привести к гибели плода.
Также на кровообращение влияют:
- структурные изменения миометрия и эндометрия;
- аномалии развития, такие как двурогая матка;
- недоразвитая матка;
- миомы, особенно у женщин старше 35 лет, рожающих впервые.
Неблагоприятные условия для нормального кровотока создают следующие осложнения беременности:
- резус-конфликт;
- гестоз;
- тазовое предлежание плода;
- неправильное прикрепление плаценты;
- многоплодная беременность.
В группе риска находятся женщины:
- с историей абортов;
- курящие, употребляющие алкоголь или наркотики;
- испытывающие постоянный стресс из-за социальной или бытовой нестабильности;
- не имеющие возможности полноценно питаться.
Виды нарушения МППК при беременности
- Компенсация — организм матери восполняет недостаток кислорода и питательных веществ, активизируя кровоток по другим путям. Плод не испытывает гипоксии и продолжает развиваться в соответствии с нормами. Ребенок рождается в срок и полноценно развивается.
- Субкомпенсация — организм матери не может полностью восполнить дефицит кислорода и питательных веществ, в результате чего ребенок отстает в развитии и рискует получить врожденные пороки.
- Декомпенсация — адаптационные механизмы полностью разрушены, что делает нормальное развитие беременности невозможным. В большинстве случаев происходит внутриутробная гибель плода из-за пороков, несовместимых с жизнью.
- Критическая — состояние, не подлежащее лечению. Изменения в плаценте необратимы, и плод заведомо обречен.
Степени нарушения МППК при плацентарной недостаточности во время беременности
После сопоставления клинических симптомов и результатов УЗИ расстройство артериального кровообращения в системе «мать — плацента — ребенок» классифицируется на три степени.
Признаки нарушения маточно-плацентарного кровообращения (МППК) первой степени слабо выражены. После выявления патологий в маточно-плацентарном кровотоке у врачей есть минимум месяц для восстановления системы без негативных последствий для плода. Выделяют два вида нарушений МППК при беременности:
- 1а — патологические изменения затрагивают маточно-плацентарный кровоток, в то время как кровообращение между плодом и плацентой остается нормальным. В 90% случаев это приводит к задержке развития плода;
- 1б — нарушение МППК вызывает нежелательные изменения в плодово-плацентарном кровотоке, при этом кровообращение в участке «матка-плацента» остается удовлетворительным. В 80% случаев наблюдается замедление роста и формирования плода.
При нарушении МППК второй степени вовлекаются сосуды матки и пуповины. Кислородное голодание, возникающее в таких условиях, серьезно вредит ребенку и может привести к самопроизвольному прерыванию беременности.
Нарушение МППК третьей степени является тяжелым состоянием, поскольку кровообращение оценивается как критическое. В некоторых случаях кровоток может изменять направление на обратное (реверсный кровоток).
Как лечить нарушение МППК при беременности
Методы консервативного лечения эффективны при расстройствах кровообращения первой степени (1а и 1б). Вторая степень считается пограничной, а третья — критической, что требует экстренных родов.
Для успешного лечения необходимо учитывать все патологические процессы, вызвавшие нарушение кровообращения между матерью и плодом:
- При незначительном расстройстве микроциркуляции врач назначает Хофитол. При более серьезных нарушениях подойдут Актовегин или Пентоксифиллин.
- Если у будущей матери есть предрасположенность к тромбообразованию и нарушены реологические свойства крови, назначают Курантил или Трентал для улучшения сосудистого кровотока.
- При пониженном артериальном давлении применяются Венофундин, Волекам, Волювен, Стабизол.
- Для быстрого устранения сосудистого спазма используют инъекции Но-шпы и Эуфиллина.
- Опасный маточный тонус снимают уколами Сульфата магния и препаратом Магне В6, что положительно влияет на МППК беременной.
- Комплексное лечение всегда включает антиоксиданты, такие как витамины С и Е.
Будущим мамам рекомендуется проходить лечение в стационаре. Это обеспечивает соблюдение постельного режима и строгий врачебный контроль.
Если консервативная терапия эффективна и состояние матери нормализуется, у ребенка есть все шансы развиваться полноценно и родиться в срок. При отсутствии эффекта от медикаментозного лечения врачи готовят беременную к кесареву сечению.
Источник: beremennuyu.ru
| Процедуры и операции | Средняя цена |
|---|---|
| Гинекология / Консультации в гинекологии | от 200 р. |
| Гинекология / Диагностика в гинекологии / Гинекологическое УЗИ | от 67 р. |
| Диагностика / УЗИ / УЗИ при беременности | от 1100 р. |
| Гинекология / Диагностика в гинекологии / Гинекологическое УЗИ | от 564 р. |
| Диагностика / УЗИ / УЗИ при беременности | от 500 р. |
| Диагностика / УЗИ / УЗИ при беременности | от 100 р. |
| Диагностика / УЗИ / УЗИ при беременности | от 250 р. |
| Акушерство / Роды / Естественные роды | 90542 р. |
| Акушерство / Консультации беременных | от 330 р. |
| Акушерство / Роды / Естественные роды | 68435 р. |
Источник: www.KrasotaiMedicina.ru
Какие осложнения и заболевания приводят к риску возникновения плацентарной недостаточности
- гипертония разной степени тяжести;
- угроза прерывания беременности;
- привычный выкидыш;
- пиелонефрит;
- рождение детей с синдромом задержки развития плода в анамнезе;
- ранее перенесенная тяжелая форма гестоза.
Таблица. Течение беременности в зависимости от степени нарушений маточно-плацентарного кровотока
| Степени нарушения | Кратность доплерометрического контроля | Направление лечения | Способ родоразрешения |
|---|---|---|---|
| 1 | До 30 недель — 1 раз в три недели; 30-34 недели — 1 раз в две недели; 35-40 недель — 1 раз в неделю. При подозрении на ухудшение состояния плода доплерометрия проводится внепланово. | Устранение осложнений у беременной, связанных с диабетом, гестозом и другими патологиями. Обязательное лечение плацентарной недостаточности. | Дородовая госпитализация в 37 недель. Роды естественным путем с ранним искусственным проколом плодного пузыря. |
| 2 | Каждые 3-4 дня | Беременная направляется в стационар. Лечение направлено на созревание легких ребенка, устранение осложнений у женщины, интенсивное восстановление плацентарной недостаточности. | Кесарево сечение с эпидуральной анестезией. |
| 3 | В динамике | Определение причины гипоксии и проведение лечения. | Немедленное кесарево сечение. Если беременность недоношенная, решение принимается с учетом желаний беременной. |
Лечение нарушения маточно-плацентарного кровотока 1А степени проводится комплексно, учитывая причины, его вызвавшие. Препараты: Актовегин, Гинипрал, Курантил, Пентоксифиллин и другие.
Внимание! Эта статья содержит информацию общего характера и не заменяет консультацию квалифицированного специалиста.
Источник: pregnant-club.ru