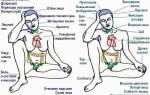
Боли в теменной части головы — распространённое явление, встречающееся у людей всех возрастов, включая детей. Не стоит игнорировать эту проблему, даже если боли временные и проходят сами по себе.
Важно выявить причину и попытаться её устранить. Эта статья расскажет о основных причинах болей в теменной области, а также о том, что делать и как их лечить.
Основные причины
Временные боли могут быть вызваны следующими факторами:
- Метеочувствительность — головная боль при смене погоды.
- Резкая смена температуры (переохлаждение или перегрев).
- Сильный стресс или его накопление.
- Плохо проветриваемое помещение, приводящее к недостатку кислорода.
- Вредные привычки, такие как алкоголь и курение.
- Некоторые продукты, например, шоколад, орехи и сыр, способствующие расширению сосудов.
- Мышечная усталость.
- Профессиональные боли.
- Боль, отдающая в шею или плечо, может быть следствием перенапряжения.
- Неправильно подобранная подушка.
Если у вас заболела теменная часть головы, проанализируйте, не предшествовали ли боли какие-либо из перечисленных факторов. Возможно, вам просто нужно отдохнуть. Пересмотрите свой рацион, режим труда и отдыха, чаще проветривайте помещение, избегайте стрессов, подберите удобную ортопедическую подушку и откажитесь от вредных привычек.
Если боли продолжаются длительное время и вы не можете определить их причину, обратитесь к врачу.
Заболевания, следствием которых могут являться боли
- Нарушение артериального давления. При низком давлении возникает давящая боль, при высоком — головокружение и иногда кровотечение из носа.
- Атеросклероз — хроническое заболевание, поражающее сосуды головного мозга.
- Травмы головы и посттравматические состояния.
- Вегетососудистая дистония. При этом заболевании наблюдается нестабильность артериального давления, внезапный жар и мурашки на лице.
- Шейный остеохондроз — распространённое заболевание, при котором сдавливаются нервы шеи, что может вызывать онемение в теменной части головы.
- Повышенное внутричерепное давление (гипертензия).
- Нестабильность шейных позвонков в основании черепа и их вывих. Это состояние может быть следствием родовой травмы или возникнуть в любом возрасте.
- Расстройства нервной системы и психики.
- Простудные или инфекционные заболевания.
- Мигрень. Боль может локализоваться в одной половине головы, иногда — в обеих.
Эти заболевания могут быть взаимосвязаны и возникать одновременно.
Что делать, если болит теменная часть головы?
Если вас мучают головные боли, но визит к врачу откладывается, попробуйте следующие рекомендации:
- Устраните очевидные причины боли: проветрите помещение, постарайтесь выспаться или расслабиться.
- Примите обезболивающее (аспирин, ибупрофен и подобные). Чем раньше вы это сделаете, тем быстрее наступит облегчение. Однако не злоупотребляйте лекарствами без назначения врача. Если вам приходится принимать обезболивающее чаще трех раз в неделю, обязательно посетите врача.
- Если боль вызвана обезвоживанием (например, отравлением или похмельем), пейте больше жидкости, лучше простой воды комнатной температуры.
- Глубокое дыхание и поочередное напряжение мышц помогут облегчить состояние. Глубоко вдохните, затем выдохните, повторите несколько раз. Напрягите мышцы лба, задержите на несколько секунд, затем расслабьтесь, сосредоточившись на расслаблении. Проработайте все группы мышц: глаз, губ, ушей, щек, подбородка, ладоней, плеч, спины, живота, бедер, ягодиц и ступней.
- Холодный компресс эффективен при болях в височной или лобной части головы, а при теменных болях можно использовать его тоже. Если боль вызвана стрессом или перенапряжением, применяйте теплый компресс, лучше всего теплый душ или ванну.
- Массаж головы и шеи с мягкими круговыми движениями пальцами поможет снять напряжение и уменьшить боль.
- Некоторые травы, такие как подбел, пиретриум, кориандр, имбирь, ива и розмарин, могут помочь при головной боли. Используйте их осторожно.
- Надавливание на определенные точки на теле (акупунктура) — еще один эффективный способ. Например, точка между указательным и большим пальцем руки.
- Ароматерапия. Запахи лаванды, ромашки, розмарина или майорана могут уменьшить боль. Используйте эфирные масла по своему усмотрению (добавьте в ванну, втирайте в кожу или капните на одежду), но не переусердствуйте.
- Некоторые продукты могут спровоцировать головные боли, но есть и те, которые помогают. Это бананы, авокадо, шпинат, миндаль и кофе, но не увлекайтесь им слишком часто.
Когда не следует откладывать визит к доктору?
Если у вас, помимо боли в теменной части головы, есть хотя бы один из следующих симптомов, немедленно обратитесь в больницу или вызовите скорую помощь:
- Рвота или тошнота.
- Потеря сознания.
- Онемение любой части тела.
- Нарушение речи, зрения или координации.
- Температура выше 38,5 градусов.
- Сильная слабость.
Также стоит обратиться за помощью, если обезболивающие не помогают, а головная боль длится долго.
Ситуации, когда болит макушка, часто игнорируются. Некоторые пытаются переждать дискомфорт, другие принимают анальгетики. Однако боль в этой области не возникает без причины и может быть признаком серьезной патологии. Если боль в верхней части головы длится долго или возникает регулярно, необходимо посетить терапевта или невролога для выяснения причины.
Почему болит макушка головы
Причины головной боли в области темени разнообразны. Этот симптом редко возникает изолированно и обычно сопровождается другими признаками. Даже при отсутствии дополнительных проявлений не следует самостоятельно принимать анальгетики и игнорировать визит к врачу. Характер болей, их продолжительность и частота могут дать важную информацию.
В зависимости от частоты головной боли в теменной области можно предположить предварительный диагноз:
- Острые приступы – эпизодические боли без определенной системы могут быть связаны с травмами головы, инфекциями, стрессом или кластерным синдромом. Иногда это указывает на инсульт или разрыв аневризмы.
- Хронические приступы – регулярные боли, которые не проходят после приема лекарств, могут свидетельствовать об опухолях головного мозга, стрессе, недосыпе или остеохондрозе.
- Периодическая боль – если боли возникают раз в несколько дней или недель и легко снимаются медикаментами, это может указывать на вегетососудистую дистонию (ВСД), проблемы с артериальным давлением, невралгию или климакс у женщин.
- Рецидивирующий синдром – диагноз ставится при появлении приступов не менее трех раз в течение трех месяцев. Это состояние характерно для ВСД, кластерных болей, опухолей или гипертонии.
Опытный врач может поставить диагноз на основе клинической картины. Однако для точного определения причины головной боли в теменной области необходимо пройти детальное диагностическое обследование.
Сосудистые боли
Дискомфортные ощущения в области головы часто возникают из-за спазма сосудов. Это может быть связано с перепадами артериального давления, стрессом, курением или физическим и эмоциональным напряжением. В некоторых случаях сосудистая судорога указывает на функциональные или органические проблемы. Симптом проявляется резко, имеет высокую интенсивность, не поддается анальгетикам и проходит под действием спазмолитиков.
Интоксикации
Острая боль в теменной области, возникающая на фоне инфекционно-воспалительных процессов, связана с отравлением организма токсинами возбудителей. Выраженность боли может варьироваться от умеренной до сильной в зависимости от степени поражения тканей. Часто ощущения усиливаются по мере распространения патологической реакции. Клиническая картина включает повышенную температуру тела, слабость, сонливость или, наоборот, крайнюю возбудимость.
Атеросклероз сосудов головного мозга
Заболевание проявляется постоянной головной болью в области макушки или других участках черепа. Пациенты иногда не могут точно указать, где сосредоточены ощущения. К вечеру или под воздействием алкоголя боль усиливается, появляется тяжесть в голове. Этот симптом часто является ранним признаком заболевания и может развиваться на фоне повышенного артериального давления. Со временем к головной боли добавляются бессонница, утомляемость, раздражительность, слезливость и проблемы с памятью.
Фронтит
При остром фронтальном синусите пациенты ощущают боль в лобной части головы и темечке, которая отдает в висок. Боль возникает неожиданно, имеет сдавливающий характер и не снимается анальгетиками. Она усиливается при смене положения тела, постукивании по передней стенке лобной пазухи и наклоне головы вперед. Симптомы наиболее выражены утром из-за накопления патологического содержимого в зоне воспаления. При хроническом процессе болевой синдром менее интенсивен и не имеет четкой локализации.
Также может развиться гайморит, который провоцирует головные боли различной локализации. Больше о взаимосвязи гайморита и головной боли читайте здесь.
Головная боль напряжения
Боль возникает из-за утомления, стресса и длительного пребывания в вынужденной позе, например, на работе. Она не локализуется в теменной области, а распространяется по окружности головы, создавая ощущение сдавливающего обруча. Боль отдает в верхнюю часть черепа и усиливается к вечеру. Она не интенсивная, но раздражающая. Часто сопровождается повышенным тонусом мышц шеи, головы и верхней части спины.
Кластерная боль
Редкое патологическое состояние, наблюдаемое преимущественно у мужчин, характеризуется мучительными головными болями. Причины и механизм развития болезни до конца не изучены. Пациенты сообщают о внезапном начале приступов, иногда с заложенностью носа. Боль локализуется в теменной области, отдавая в висок или глаз. Ощущения резкие и жгучие, могут быть сверлящими, создавая давление на череп, чаще с одной стороны. Приступы сопровождаются слезотечением, покраснением глаз и потливостью лица. Они длятся от 15 минут до 1,5 часов и могут повторяться несколько раз в день в течение 1-3 месяцев.
Больше о кластерной боли вы узнаете здесь.
Мигрень
Неврологическое заболевание невыясненной этиологии часто вызывает дискомфорт у женщин.
Головная боль начинается в верхней части головы и постепенно охватывает одну половину черепа. Симметричность симптома встречается редко. Ощущения могут возникать внезапно или после предвестников – ауры. Боль интенсивная, пульсирующая, может отдавать в глаз, висок или затылок и длится от 2-3 часов до 3 суток. Часто приступ сопровождается тошнотой и рвотой, которые приносят облегчение. Симптомы усиливаются под воздействием резких запахов, громких звуков и яркого света.
Черепно-мозговые травмы
Тупые, тянущие или ноющие боли в макушке головы могут возникнуть сразу после удара или спустя некоторое время. Повреждение тканей мозга при травме может сопровождаться тошнотой, перепадами артериального давления, отсутствием аппетита, сонливостью и слабостью.
При ухудшении самочувствия после черепно-мозговой травмы, рвоте, повышении температуры, снижении качества зрения или памяти необходимо немедленно вызвать скорую помощь.
Если болит только поверхность черепа и ощущения незначительные, это может указывать на ушиб мягких тканей, который не требует профессионального лечения.
Дети особенно подвержены черепно-мозговым травмам. Узнать о признаках сотрясения мозга у ребенка можно здесь.
Невроз и психоэмоциональные расстройства
Головная боль при неврозе может возникать из-за психоэмоционального напряжения, влияющего на мышцы и сосуды. В некоторых случаях боль появляется без явных признаков поражения органов.
Клиническая картина включает давление на темя, дискомфорт в висках и чувство тяжести в голове. Симптом постоянный, слабо поддается анальгетикам, а в моменты максимальной интенсивности может превращаться в сильную пульсацию.
Гайморит
При воспалении гайморовой пазухи боль ощущается в лбу и отдает в макушку. Она усиливается во второй половине дня, при наклонах головы и при резком изменении окружающей среды.
Ощущения становятся резкими и мучительными при надавливании на области по бокам крыльев носа и переносицу или при постукивании по ним. Клиническая картина включает заложенность носа, слизистые или гнойные выделения, повышенную температуру тела, ухудшение общего состояния и слабость.
Повышение внутричерепного давления
При данном виде гипертензии головная боль редко локализуется в области темечка. Обычно она ощущается в лобной, затылочной и височной зонах. Боль носит распирающий или давящий характер и может охватывать верхнюю часть черепа. Симптомы могут включать тошноту, сонливость, снижение внимания, головокружение и рвоту. При обследовании выявляют повышение артериального давления, замедление пульса, темные круги под глазами, раздражительность и ухудшение зрения. Возможны обмороки.
Теменная боль, как симптом шейного остеохондроза
Снижение функциональности шейного отдела позвоночника нарушает кровоснабжение головного мозга. Это часто сопровождается невралгией и корешковой патологией. Приступы головной боли становятся резкими и мучительными, напоминая спазмы, которые отдают в скулы, виски, шею и лопатки. Головная боль, локализующаяся в теменной части черепа, может сопровождаться онемением рук или пальцев, головокружением, двоением в глазах и провисанием кожи под подбородком из-за снижения тонуса шейных мышц.
Больше о шейном остеохондрозе и его влиянии на работу головного мозга вы узнаете здесь.
Гипертония
Состояние проявляется сильным давлением на голову и пульсирующей болью, напоминающей спазмы. Пациенты отмечают заложенность ушей, снижение качества зрения и двоение в глазах. Симптомы особенно выражены утром или после дневного сна. Игнорирование проблемы приводит к усилению симптоматики, нарушению сна и головокружению. Физические нагрузки вызывают одышку, покалывания за грудиной и в области сердца. Патология может привести к инсульту или гипертоническому кризу, поэтому необходима специализированная терапия.
Как лечить боли в темени
При появлении болезненности или давящих ощущений в области темени необходимо обратиться к врачу. Диагноз поможет определить дальнейшие действия. Систематический прием анальгетиков или спазмолитиков может дать лишь временное облегчение. Злоупотребление медикаментами может привести к абузусным болям.
Чтобы быстро избавиться от боли в макушке головы, можно попробовать следующие методы:
- поспать в проветренной, тихой и затемненной комнате;
- принять теплый или контрастный душ без резких перепадов температур;
- погулять на свежем воздухе;
- сделать массаж или самомассаж головы и воротниковой зоны;
- приложить к больному месту прохладный компресс;
- принять «Ибупрофен», «Аспирин», «Спазмогон» или «Кетанов»;
- выпить чай из мелиссы или ромашки;
- подышать парами ароматического масла мяты.
Если эти методы не помогли или боль возвращается, лучше обратиться к врачу. Попытки использовать более сильные лекарства нецелесообразны. Не стоит злоупотреблять физиотерапией до выяснения причин проблемы. Воздействие высоких температур может способствовать росту опухолей и усугублению воспалений, а холодные компрессы могут усилить спазмы.
Головная боль в теменной части головы редко бывает случайной. Она может быть внезапной, хронической или возвратной и всегда сигнализирует о сбое в организме. Лечение должно сочетать лекарственную терапию с немедикаментозными методами.
Используй поиск
Столкнулись с проблемой? Введите в форму «Симптом» или «Название болезни», нажмите Enter, и получите информацию о лечении.
Причины головной боли в теменной части головы
Теменная доля мозга хорошо кровоснабжается и иннервируется. Она связана со скелетной мускулатурой, болевыми и чувствительными рецепторами.
Причины болевого синдрома разнообразны и сопровождаются специфической симптоматикой:
-
Дистония сосудов из-за изменения артериального давления. Цефалгия нарастает постепенно, ощущается как давящий обруч. Боль имеет нисходящий характер, охватывает теменную, лобную и затылочную области. Часто наблюдается мелькание черных точек перед глазами и чувство закладывания в ушах.
-
Внутричерепная гипертензия возникает при нарушении баланса ликвора, который поддерживает оптимальное внутричерепное давление. Повышение ВЧД описывается как давление в макушке, усиливающееся при изменении положения и физических нагрузках. Цефалгия может быть слабовыраженной, но длительной, сопровождается головокружением, расстройством зрения и периодической тошнотой.
-
Остеохондроз верхне-шейного отдела позвоночника, спондилез и межпозвонковые грыжи — частые причины болевого синдрома в области темени. Ощущения распространяются по задней поверхности шеи и затылка, концентрируясь в макушке. Приступы интенсивные, пульсирующие, иррадиирующие в нижнюю челюсть, шею и плечи, вызваны сдавлением нервных корешков и нарушением кровотока.
-
Последствия черепно-мозговой травмы могут проявляться через месяцы в виде хронической цефалгии. Обострения возникают после вирусных инфекций, эмоциональных перегрузок или физической активности. Боль тупая, ноющая, сопровождается тошнотой, рвотой, сонливостью и нестабильностью давления.
-
Новообразования в теменной области, такие как опухоли и кисты, сдавливают мозговую ткань. Боли приступообразные, от давящих до нестерпимых. Возможны временные нарушения зрения, речи, обморочные состояния и признаки эпилепсии. Эта патология представляет угрозу жизни и требует немедленной диагностики.
-
Инфекционно-воспалительные заболевания мозговых оболочек проявляются высокой температурой, спастическим состоянием мышц шеи и сильной головной болью в области темени. Вторичные симптомы включают признаки общей интоксикации.
-
Мышечное напряжение затылочной части и плечевого пояса возникает при длительном нахождении в статической позе или из-за воспаления мышцы (миозита). В первом случае головные боли ноющего характера сопровождаются ощущением скручивания и невозможностью расслабить мускулы. При миозите возникает острая локальная цефалгия по ходу воспаления с ограничением движения.
Лечение боли в теменной части головы
Важно понимать, что самостоятельный прием препаратов может снять симптомы, но не устранит причину цефалгии. Для борьбы с неприятными ощущениями в голове рекомендуется сочетание лекарственных средств и немедикаментозной терапии.
В зависимости от причины назначают:
- При изменении артериального давления: гипотензивные средства или аналептики, умеренная физическая активность, достаточный сон, изменение рациона.
- Для снижения повышенного внутричерепного давления: ноотропы, корректоры мозгового кровообращения, диуретики, избегание работы в наклоне и перенапряжения глаз.
- При остеохондрозе головная боль снимается с помощью мануальной терапии, массажа, гимнастики, а также спазмолитиков и анальгетиков.
- Для лечения инфекций назначают антибактериальные и противовирусные препараты.
- Если боль в теменной области вызвана мышечными спазмами: спазмолитики, успокоительные, местные анальгетики, точечный массаж и прогулки на свежем воздухе.
- Новообразования требуют специфического, часто хирургического, лечения.
Важно помнить, что боль в теменной области не возникает без серьезной причины. Чем раньше будет проведена диагностика, тем более эффективным будет лечение.
К какому врачу обращаться
После физических нагрузок или умственного перенапряжения у людей часто ухудшается самочувствие. Боли могут быть разнообразными: сжимающими, давящими, пульсирующими или локализованными с одной стороны головы.
Боли при нагрузках обычно функциональны и могут возникать по различным причинам:
- Перепады температуры и атмосферного давления;
- Стресс во время физической активности;
- Жара и духота в помещении;
- Обезвоживание;
- Обильное питание перед тренировками;
- Лишний вес, который может вызывать гипоксию при нагрузках.
Вероятность возникновения болей выше у людей, работающих в профессиях, связанных с длительным пребыванием за компьютером, таких как программисты, бухгалтеры и водители.
Регулярные цефалгии требуют обращения к врачу для исключения серьезных заболеваний и назначения правильного лечения.
Первичный прием должен провести терапевт. Он проведет общий осмотр, измерит артериальное давление, назначит анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи полезно иметь домашний тонометр для отслеживания колебаний давления в различных ситуациях. Повышение артериального давления после физической нагрузки может быть причиной болевого синдрома.
Направление к отоларингологу необходимо для исключения хронического отита, синусита или гайморита.
Также врач может направить к окулисту для выявления изменений на глазном дне и возможных дефектов зрения.
Большинство причин головной боли связано с неврологической симптоматикой, поэтому лечением таких заболеваний занимается врач-невролог.
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр: проверяются основные рефлексы и исследуются мышцы шеи.
Врач назначает анализы: общий и биохимический анализ крови, а также анализ на уровень сахара.
Общий анализ крови с повышенным уровнем СОЭ или лейкоцитов указывает на воспаление в организме. Биохимический анализ может выявить недостаток жизненно важных элементов, что вызывает дискомфорт в голове. Пониженный уровень глюкозы часто сопровождается головной болью, головокружением и слабостью.
Доктор может направить на дополнительные анализы:
- Газовый состав артериальной крови — для выявления гипоксии головного мозга.
- Анализ крови на гормоны — для определения отклонений в работе гипоталамуса.
Невролог может назначить один или несколько методов диагностики:
- Магнитно-резонансная томография (МРТ) — исключает новообразования (опухоли и кисты), аневризмы, а также выявляет посттравматические дефекты, нейродегенеративные изменения и сосудистые патологии.
- Компьютерная томография (КТ) — информативный метод для оценки патологий черепа и мозга, костной ткани и сосудов. Позволяет увидеть последствия черепно-мозговых травм, но имеет недостаток в виде значительной дозы облучения.
- Электроэнцефалография — показывает наличие патологий в сосудах и нарушения мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи) — выявляет атеросклеротические бляшки, сужение и извитость артерий, что может привести к гипоксии мозга.
- Реоэнцефалография (РЭГ) — оценивает тонус и кровенаполнение сосудов, помогает диагностировать гипертонию, атеросклероз и вегето-сосудистую дистонию.
- МРТ шейного отдела позвоночника — выявляет шейный остеохондроз, который может вызывать боли в голове и шее, усиливающиеся при поворотах.
- Реовазография сосудов головного мозга (РВГ) — показывает качество кровотока по магистральным сосудам и оценивает коллатеральное кровообращение.
- Рентгенография — позволяет увидеть только костные структуры черепа, мягкие ткани не отображаются.
Не стоит паниковать при назначении такого обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого синдрома.
На основании проведённых исследований, если серьёзные органические поражения не обнаружены, обычно диагностируется причина болезни. Она может быть связана с сосудистыми спазмами, гипоксией мозга, гипертонусом сосудов, нарушениями гормонального фона, вегето-сосудистой дистонией или остеохондрозом, провоцируемыми физической или психо-эмоциональной нагрузкой.
Безопасные лекарства и таблетки
При посещении врача пациент должен быть готов ответить на вопросы о частоте и интенсивности болевого синдрома. Это поможет врачу определить оптимальную тактику лечения.
Группы препаратов эффективные при эпизодических приступах боли
Лекарства для лечения данной патологии — нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим действием, снимают воспаление и устраняют отёчность.
Часто назначают:
- Ибупрофен — 400 мг в сутки;
- Кетопрофен — 100 мг/с;
- Напроксен — 500 мг/с;
- Мелоксикам — 7,5-15 мг/с;
- Целекоксиб — 200 мг/с.
Большинство НПВП имеют побочные эффекты: при длительном применении они могут негативно влиять на органы желудочно-кишечного тракта, вплоть до развития гастрита.
Мелоксикам и Целекоксиб — препараты нового поколения, которые не оказывают негативного воздействия на ЖКТ, но имеют относительно высокую цену.
Анальгетики часто применяются в домашних условиях для снятия приступов. Они не лечат заболевание, а лишь уменьшают болевые ощущения. Эти препараты подходят для купирования эпизодических приступов, но их систематическое применение может привести к абузусному синдрому.
При приступе боли можно принять:
- Парацетамол — 100 мг;
- Цитрамон;
- Анальгин — 500 мг;
- Миг — 200-400 мг.
Если при обследовании выявлена цефалгия после нагрузки из-за повышения кровяного давления, врач назначит препараты для ранней стадии гипертонии: сосудорасширяющие средства, ингибиторы АПФ, диуретики, блокаторы кальциевых каналов.
Самостоятельное назначение антигипертензивных препаратов недопустимо. Самолечение может привести к серьёзным последствиям.
При мышечном напряжении в рамках комплексного лечения применяют миорелаксанты. Они расслабляют спазмированные мышцы головы и шеи, снимая спастическую боль и восстанавливая кровоток.
Часто назначают:
- Мидокалм — 150-450 мг в сутки;
- Сирдалуд (Тизанидин) — 4 мг/с;
- Баклофен — 15 мг/с.
В комплексном лечении также назначают ноотропные препараты: Фенибут, Ноотропил, Глицин. Они активизируют функции мозга, повышают его устойчивость к повреждающим факторам, улучшают мозговое кровообращение и устраняют последствия черепно-мозговых травм.
Седативные средства в сочетании с основными препаратами способствуют расслаблению мышц и снижению тонуса сосудов. Приём транквилизаторов помогает снять болевые ощущения, но может быстро вызывать зависимость с синдромом отмены.
Седативные средства, к которым не возникает привыкания: Афобазол, Атаракс; спиртовые настойки валерианы, пустырника, Марьина корня.
При сильных приступах применяют комбинации лекарств: Сирдалуд 2 мг + Аспирин 500 мг или Анальгин 250 мг + седативное средство.
Хорошо зарекомендовали себя витаминные комплексы группы В. Витамины В1, В6, В12 положительно влияют на центральную нервную систему и восстанавливают структуру нервных тканей. Часто назначают: Нейромультивит, Мильгамма, Нейровитан.
Если приступы боли повторяются чаще 10 раз в месяц, назначают курсовое лечение Ибупрофеном по 400 мг в сутки в течение 2-3 недель и миорелаксантами в течение 2-4 недель.
Единой схемы снятия болевого синдрома не существует. В зависимости от причины каждому пациенту требуется индивидуальный подбор препаратов.
Лечение хронического течения заболевания
Иногда цефалгия становится хронической. Боли могут беспокоить ежедневно, с различной интенсивностью.
Чаще всего назначают трициклические антидепрессанты на срок 2-6 месяцев. Они помогают уменьшить болевые ощущения и нормализовать психовегетативное состояние нервной системы.
Наиболее распространённый препарат — Амитриптилин в дозе 10-100 мг/сутки, которую увеличивают постепенно. Он эффективно снимает боль, но имеет множество побочных эффектов и может вызывать привыкание.
В качестве альтернативы используют селективные ингибиторы обратного захвата серотонина, такие как Флуоксетин, Пароксетин и Сертралин. Курс лечения составляет не менее 2 месяцев, и эти препараты менее токсичны.
Кроме медикаментозной терапии врач может порекомендовать массаж, физиотерапию или иглорефлексотерапию.