Лейкемия — это злокачественное заболевание, нарушающее нормальное созревание белых кровяных клеток (лейкоцитов), таких как гранулоциты (нейтрофилы, базофилы и др.) и лимфоциты. Существует множество подтипов лейкоза, каждый из которых требует индивидуального подхода к терапии и имеет свой прогноз.
Для диагностики заболевания необходима тщательная проверка под контролем онкогематолога. На ранних стадиях лейкемия может проявляться неспецифическими симптомами, что делает этот период наиболее подходящим для начала лечения.
Терапия лейкемии может быть сложной, но при правильном подходе возможно устранение симптомов и коррекция процессов созревания клеток. В таких случаях прогнозы могут быть обнадеживающими: возможно полное излечение или, по крайней мере, стойкая долгосрочная ремиссия.
Механизм развития
Специалисты пока не могут точно определить, как развивается заболевание. Однако существуют теории о его генезе, которые можно разделить на несколько основных групп.
Генетическая предрасположенность
Этот фактор врачи считают основным. Статистика показывает, что если в роду был человек с заболеванием крови, вероятность его появления у потомства увеличивается в 3-5 раз.
Вероятность развития лейкоза выше у людей с генетическими и хромосомными аномалиями, например, у пациентов с синдромом Дауна или носителей менее агрессивных патологий.
Эти факты косвенно подтверждают генетическую природу заболевания, хотя конкретные гены, ответственные за его развитие, пока не выявлены. Исследования продолжаются.
Воздействие радиации
Ионизирующее излучение представляет серьезную опасность. Костный мозг — одна из тканей, наиболее чувствительных к этому воздействию. Не всегда угнетение происходит мгновенно, и нарушения могут оставаться незаметными.
Часто люди подвергаются незначительно повышенным дозам радиации. В группе риска находятся пациенты, работающие на опасных предприятиях, в шахтах или проживающие в неблагоприятных экологических условиях.
С течением времени возникают проблемы. Мутации становятся все более частыми, и в конечном итоге созревание форменных клеток может стать невозможным.
Отравление некоторыми веществами
Онкогенные компоненты включают мышьяк, органические соединения, углеродные структуры и радиоактивные элементы. Опасных ядов насчитывается десятки, а их соединений — сотни.
В повседневной жизни человек может столкнуться с этими веществами в пище (например, пальмовое масло, содержащее глицидол, и некоторые консерванты), а также в воздухе и воде.
Точно предсказать, когда организм не справится с негативными факторами, невозможно, но риски остаются высокими.
Проведенная по поводу рака химиотерапия
Пациенты, получавшие лечение цитостатиками, чаще сталкиваются с проблемами, связанными с иммунной системой. Причина этого пока не ясна, но, вероятно, она связана с нарушением активности иммунитета. Защитные силы организма не функционируют должным образом, что приводит к отклонениям в дифференцировке клеток. Эти клетки не погибают, а продолжают размножаться, что может привести к развитию лейкемии.
Врачи также связывают возникновение лейкоза с перенесенными вирусными инфекциями. Однако неясно, является ли причиной иммунодефицит или сам вирус, обладающий онкогенным потенциалом, который может вызывать различные мутации.
Классификация по типу клеток
Расстройства делятся на несколько типов в зависимости от того, какие клетки и на каком этапе теряют способность нормально созревать. Для понимания этого вопроса важно рассмотреть работу костного мозга.
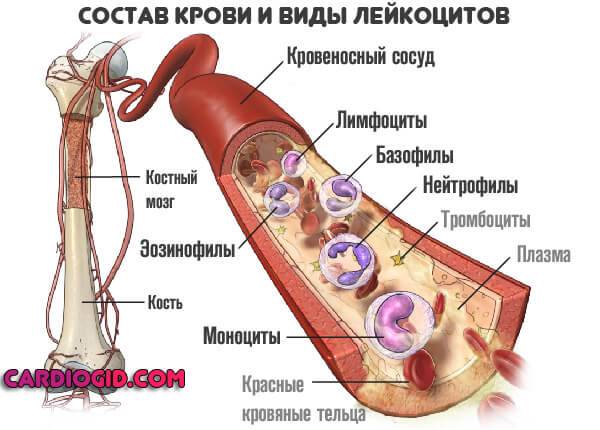
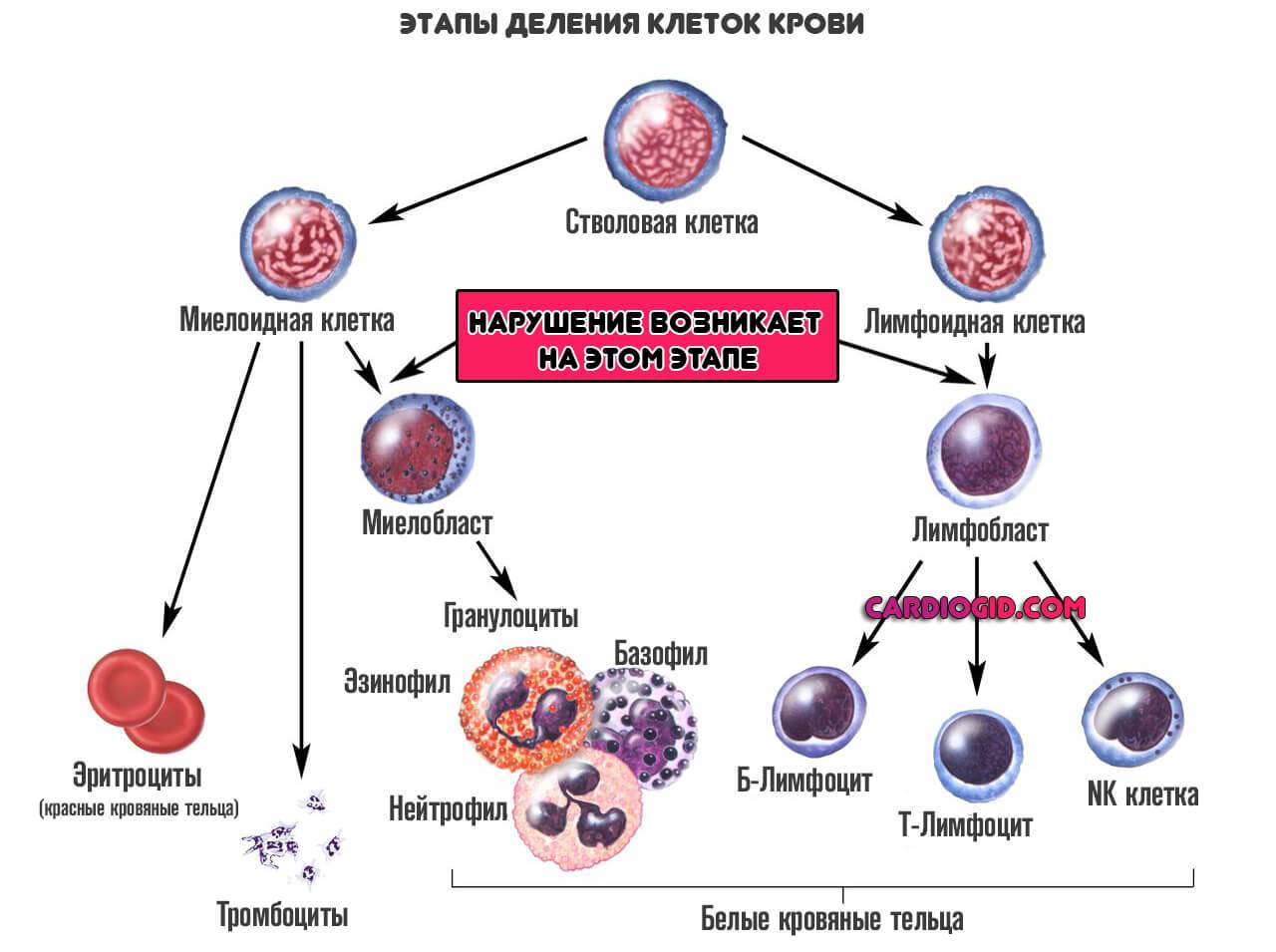
Стволовые клетки — это первичные форменные структуры, из которых развиваются лейкоциты и другие клетки. В отличие от обычных клеток, которые имеют ограниченное количество делений, стволовые клетки бессмертны и могут делиться бесконечно.
На втором этапе деления стволовые клетки дифференцируются на два подтипа:
- Миелоидные клетки. Они превращаются в эритроциты, тромбоциты и гранулоциты (нейтрофилы, базофилы, эозинофилы), составляющие большинство лейкоцитов.
- Лимфоидные клетки. Из них формируются различные типы белых кровяных телец.
Нарушения начинаются на этой стадии, когда клетки не могут правильно созреть и дифференцироваться. В кровеносное русло попадают измененные структуры, которые не соответствуют своему назначению.
В результате клеточное дыхание страдает, и по мере прогрессирования болезни процесс может достичь критически опасной фазы.
Классификация расстройств проводится по типу клеток, образовавшихся на второй стадии:
- Миелобластная форма. Характеризуется нарушением дифференциации миелоидных клеток. Считается менее опасной по сравнению с другими формами, хотя прогнозы могут быть спорными.
- Лимфобластный тип. Встречается реже, но представляет большую угрозу для пациента, так как труднее поддается радикальной терапии и требует меньше времени на восстановление.
В клинической практике также используется более детальная классификация, основанная на характере отклонений в созревании, но для пациента это не имеет значительной разницы.
Степени тяжести и характер течения
Основанием для подразделения могут служить различные критерии, в том числе степень тяжести патологического процесса.
- Первая степень (легкая). Сопровождается минимальными изменениями. Количество клеток, далеких от нормы, составляет 10-20%. Организм способен компенсировать расстройство. Преобладают неспецифические симптомы и проявления астенического характера.
- Вторая степень (средняя или субкомпенсированная). Количество измененных клеток составляет 20-40%. Признаки выражены более заметно. Пациент страдает от специфических симптомов, характерных для лейкоза крови.
- Третья степень (тяжелая или критическая). Количество аномальных клеток превышает 40%. Клиническая картина опасная и хорошо заметная, начинается полиорганная недостаточность и массивное поражение внутренних органов. На этой стадии вернуть пациента к норме крайне трудно, хотя небольшие шансы все же существуют.
Состояния также можно классифицировать по характеру и течению нарушения:
- Острая лейкемия. Характеризуется резким нарастанием симптоматики и быстрым наступлением критического состояния.
- Хронический лейкоз. Встречается чаще, протекает месяцами и годами без резких скачков. Делится на лимфолейкоз (лимфатическую лейкемию) и миелобластный (миелолейкоз) в зависимости от типа клеток.
Все классификации врачи используют для точного описания патологического процесса и тяжести заболевания.
Симптомы
Сложность выявления лейкемии заключается в том, что начальные симптомы часто воспринимаются как обычная простуда. К первым признакам рака крови относятся:
- быстрая утомляемость и слабость;
- незначительные, но регулярные скачки температуры;
- резкое снижение массы тела;
- повышенная ночная потливость;
- частые головные боли;
- снижение иммунитета и частые инфекции;
- отсутствие аппетита;
- бледность кожи.
С развитием заболевания к неспецифичным симптомам добавляются тревожные признаки, которые могут побудить пациента обратиться к врачу. К ним относятся:
- регулярные носовые кровотечения;
- боли в костях и суставах;
- появление синяков на теле;
- внезапная раздражительность;
- сыпь на коже;
- ухудшение зрения;
- затрудненное мочеиспускание;
- одышка;
- увеличение лимфатических узлов;
- плохое заживление ран.
На поздних стадиях заболевания появляются:
- увеличение селезенки и печени;
- регулярное вздутие живота;
- ощущение тяжести в подреберье.
Первая стадия
Специфических признаков заболевания пока нет, но наблюдаются общие астенические симптомы:
- Слабость. Ощущение разбитости. К концу дня силы иссякают, и желание встать с постели отсутствует. Нарастает апатия.
- Сонливость. Постоянная потребность вздремнуть из-за недостаточного кровообращения в головном мозге. Патологический процесс еще не запущен, но клеточное созревание ниже нормы, что уже вызывает нарушения.
- Потеря аппетита. Нежелание есть. В запущенных случаях пациент полностью отказывается от пищи, испытывая отвращение даже к мысли о ней.
- Повышение температуры тела. Гипертермия, степень которой зависит от индивидуальных особенностей организма. Обычно температура не превышает 37.5 градусов Цельсия.
- Падение работоспособности. Невозможность выполнять профессиональные обязанности. По мере прогрессирования пациент теряет способность заботиться о себе, хотя физически может это делать. Не хватает сил и энергии.
- Снижение выносливости и толерантности к физическим нагрузкам. На этой стадии симптомы не так выражены, но становятся заметными при увеличении физической активности, например, при быстрой ходьбе или подъеме по лестнице. Возникают одышка и учащенное сердцебиение.
На этом этапе заболевание легче всего поддается лечению, и прогнозы наиболее благоприятные.
Вторая стадия
Симптомы лейкоза становятся явными и специфическими, добавляясь к уже существующим.
-
Снижение когнитивных способностей. Это связано с недостаточным кровообращением в головном мозге. Сначала страдает память, и пациенту трудно запомнить большие объемы информации. Затем ослабевает мыслительная деятельность. Скорость решения стандартных задач и качество переключения между вопросами значительно снижаются. Постепенно церебральные структуры становятся функционально несостоятельными, что может привести к слабоумию, хотя это встречается редко.
-
Бледность кожи. Общий нездоровый внешний вид, включая круги под глазами. Волосы тускнеют, ногти становятся ломкими.
-
Повышенная кровоточивость. Нарушение свертываемости — типичный признак лейкоза, связанный с расстройствами созревания клеток крови. Страдают не только белые кровяные тельца, но и красные (эритроциты) и тромбоциты. Это приводит к коагулопатиям, и по мере прогрессирования болезни свертываемость ухудшается.
-
Боли в костях. Обычно незначительные, в некоторых случаях могут отсутствовать.
-
Увеличение внутренних органов. В первую очередь, печени и селезенки. Это симптом лейкемии, который встречается практически всегда. Воспалительный процесс несептический, поэтому изменения в анализах минимальны.
-
Падение общего и местного иммунитета. Это проявляется частыми инфекционными заболеваниями. Даже простуда может быть опасной. Лейкоциты и негранулоцитарные белые кровяные клетки обеспечивают иммунный ответ, и их недостаток снижает эффективность защитных сил. Измененные клетки не функционируют должным образом.
-
Потливость. Особенно ночью, что мешает пациенту спать и усиливает слабость и разбитость днем.
-
Тахикардия. Увеличение числа сердечных сокращений до 100 и более в минуту. Возможны болевые ощущения, давление и жжение, что указывает на ишемический процесс и недостаточный кровоток в миокарде.
-
Склонность к обморокам. Синкопальные состояния возникают спонтанно и без видимых причин, что делает их особенно опасными. Возможны падения в людных местах, что может привести к серьезным травмам.
Существующие симптомы становятся более интенсивными. Температура тела продолжает расти, достигая 38 градусов. Слабость усиливается, и пациент иногда не может встать с кровати и заниматься привычной деятельностью.
Третья, терминальная
Конечная фаза сопровождается критическим нарушением гемопоэза, что делает качественное лечение практически невозможным. Остаются лишь паллиативные меры, хотя в редких случаях возможны исключения (см. прогнозы).
Симптоматика становится более тяжелой:
- Выраженные внутренние и внешние кровотечения.
- Психические расстройства.
- Увеличение органов, вплоть до разрыва, или серьезные дисфункции печени, почек и селезенки.
К счастью, до этой стадии доходит не так часто. Симптомы лейкемии хорошо заметны уже в конце первой стадии и начале второй, что позволяет начать терапию до наступления непоправимых изменений в организме.
Причины
Частично этот вопрос уже рассматривался. Если говорить о причинах и факторах развития лейкоза, можно выделить следующие:
-
Воздействие радиации. Ионизирующее излучение повреждает органы и ткани на молекулярном уровне, вызывая нарушения структуры ДНК. Если поражен костный мозг, он начинает функционировать аномально и производить дефектные клетки. Чем сильнее изменен костный мозг, тем больше аномальных клеток он создает. Длительное пребывание в условиях радиации увеличивает риски. Работники АЭС, подводники, жители неблагоприятных районов и те, кто перенес лучевую болезнь, должны проходить обследование у гематолога не реже одного раза в три месяца.
-
Генетические отклонения. Обычно они возникают после образования зиготы — слияния гамет матери и отца. Если произошел сбой или материал изначально был дефектным, ребенок может родиться с лейкозом. Это редкий случай. Чаще наследуется предрасположенность к заболеванию, которая может проявиться при определенных условиях, например, при снижении иммунитета.
-
Отравление ядами. Химические вещества, такие как ртуть и мышьяк, могут нарушать генетическую структуру клеток, даже при однократном воздействии. Эти яды могут накапливаться в костях, создавая депо, откуда они постепенно выделяются в кровь.
-
Длительное применение химиопрепаратов. Цитостатические медикаменты могут способствовать развитию лейкоза.
-
Тяжелые инфекционные болезни матери во время беременности. Особенно опасны вирусы герпеса и папилломы человека. Реже — стафилококки и другие пиогенные микроорганизмы. Эти инфекции могут вызывать спонтанные мутации генетического материала плода. Первый триместр является критическим, но проблемы могут возникнуть и позже. Поэтому на этапе планирования беременности важно устранить все инфекционные очаги.
Диагностика
Белокровие — это заболевание, которое сложно диагностировать прямыми методами. Обследование проводит онкогематолог. Минимальная программа включает:
- Устный опрос и сбор анамнеза для выявления жалоб пациента.
- Общий анализ крови.
- УЗИ печени, селезенки и почек для выявления возможных нарушений.
- Пункция костного мозга с гистологическим исследованием — золотой стандарт диагностики, так как по внешним признакам лейкоз не определить.
При необходимости назначаются дополнительные процедуры, такие как ЭКГ и ЭХО, для оценки осложнений и степени вреда, причиненного основным заболеванием.
Лечение
Лечение лейкемии зависит от ряда факторов: типа заболевания, стадии, общего состояния здоровья пациента и его возраста. Острая лейкемия требует немедленного начала терапии, что позволяет остановить быстрый рост лейкозных клеток. Часто удается достичь ремиссии, хотя это состояние не следует путать с полным выздоровлением, так как возможно возвращение болезни.
Хроническая лейкемия редко излечивается до стадии ремиссии, но специфическая терапия помогает контролировать течение заболевания. Обычно лечение начинается при появлении симптомов, а хронический миелоидный лейкоз иногда начинают лечить сразу после постановки диагноза.
Основные методы лечения лейкемии:
- Химиотерапия. Используются препараты, уничтожающие раковые клетки.
- Радиотерапия. Применяется излучение (например, рентгеновское), которое разрушает раковые клетки и уменьшает размеры увеличенных селезенки, печени и лимфоузлов. Этот метод иногда используется перед трансплантацией стволовых клеток.
- Трансплантация стволовых клеток. Процедура восстанавливает выработку здоровых клеток и улучшает работу иммунной системы. Перед трансплантацией часто проводят химио- или радиотерапию, чтобы уничтожить часть клеток костного мозга и освободить место для стволовых клеток. Важно ослабить иммунную систему, чтобы избежать отторжения пересаженных клеток.
Прогнозы
На начальных стадиях прогнозы благоприятные: выживаемость превышает 60%. О 10-летней медиане говорят в 45-50% случаев, но это может быть связано с тем, что не всегда удается отслеживать пациентов на протяжении такого длительного времени.
На третьей стадии шансы на выживание невелики — всего 10-12%, однако известны случаи полного восстановления, поэтому не стоит терять надежду. Лучше всего задать вопросы специалисту, который лечит пациента; он учтет все нюансы и даст обоснованный ответ.
Лейкоз крови — опасное заболевание, связанное с нарушением созревания белых кровяных клеток и относящееся к злокачественным процессам. Вероятность возвращения к нормальной жизни зависит от скорости начала лечения.
Общее описание
В нормальном состоянии клетки организма делятся, созревают, выполняют свои функции и погибают согласно заложенной программе. После гибели клетки разрушаются, и на их месте появляются новые, молодые клетки.
Рак представляет собой нарушение этой программы, связанное с делением и функциями клеток. В результате клетки начинают расти и размножаться бесконтрольно. Лейкемия — это форма рака, при которой поражаются клетки костного мозга, отвечающие за образование крови, включая лейкоциты и эритроциты.
- Лейкоциты (белые кровяные тельца). Их основная функция — защита организма от чуждых агентов и участие в борьбе с инфекциями.
- Эритроциты (красные кровяные тельца). Они переносят кислород и другие вещества к тканям организма.
- Тромбоциты (кровяные пластинки). Участвуют в свертывании крови, что важно для защиты организма при значительной кровопотере.
При раке крови в костном мозге происходят нарушения, из-за которых кровь насыщается лейкоцитами, которые не могут выполнять свои функции. Раковые клетки не погибают в положенное время и циркулируют в крови, мешая работе здоровых клеток. Это приводит к распространению лейкозных клеток по организму и их попаданию в органы или лимфоузлы, что может вызывать увеличение этих органов и болевые ощущения.
Лейкемия и лейкоз — синонимы, обозначающие рак крови. Однако термин «рак крови» не является медицински корректным. Более правильным названием является гемобластозы — группа опухолевых образований, возникающих из кроветворных клеток. Опухоль — это активно растущая ткань, плохо контролируемая организмом, и не является результатом накопления неметаболизированных клеток или воспаления.
Гемобластозы, поражающие костный мозг, делятся на лейкозы и лимфомы. Лейкозы характеризуются системным поражением, тогда как лимфомы поражают костный мозг вторично, через метастазы. Лейкозы определяются наличием опухолевых клеток в крови, поэтому используется термин «лейкемия».
Таким образом, рак крови — это опухоль, развивающаяся из одной клетки костного мозга, которая бесконтрольно делится в течение нескольких недель или месяцев. Это приводит к вытеснению и подавлению нормальных клеток крови, что вызывает симптомы, связанные с нехваткой этих клеток. Опухоль при раке крови не образует четко выраженной массы, а рассеивается по организму благодаря кровотоку.
Классификация
На основании агрессивности течения заболевания выделяют две формы лейкоза: острую и хроническую.
Острый лейкоз характеризуется высоким содержанием раковых незрелых клеток в крови, которые не выполняют своих функций. Симптомы проявляются рано, а заболевание быстро прогрессирует.
Хронический лейкоз подразумевает, что раковые клетки сохраняют свои функции, что позволяет заболеванию долгое время протекать бессимптомно. Хронический лейкоз часто обнаруживается случайно, например, при профилактическом обследовании или анализе крови. Эта форма заболевания менее агрессивна, чем острая, но может прогрессировать из-за увеличения количества раковых клеток.
Важно отметить, что острая форма лейкоза никогда не становится хронической, а хроническая форма не обостряется. Таким образом, термины «острая» и «хроническая» используются для удобства классификации заболевания.
В зависимости от типа вовлеченных лейкоцитов выделяют следующие виды лейкоза:
- Хроническая лимфоцитарная лейкемия (хронический лимфолейкоз) – рак крови, сопровождающийся нарушением деления и созревания лимфоцитов в костном мозге.
- Хроническая миелоцитарная лейкемия (хронический миелолейкоз) – рак крови, при котором нарушается деление и созревание клеток костного мозга, включая более молодые формы эритроцитов, тромбоцитов и лейкоцитов.
- Острая лимфобластная лейкемия (острый лимфолейкоз) – рак крови, характеризующийся нарушением деления и созревания лимфоцитов в костном мозге.
- Острая миелобластная лейкемия (острый миелолейкоз) – рак крови, при котором нарушается деление и созревание клеток костного мозга, включая более молодые формы эритроцитов, тромбоцитов и лейкоцитов. В зависимости от типа клеток и степени их созревания выделяют следующие подтипы:
- лейкоз без сопутствующего созревания клеток;
- лейкоз с неполным созреванием клеток;
- промиелобластный лейкоз;
- миеломонобластный лейкоз;
- монобластный лейкоз;
- эритролейкоз;
- мегакариобластный лейкоз.
Причины лейкемии
Причины лейкемии в настоящее время точно не установлены. Однако существуют некоторые факторы, которые могут способствовать развитию этого заболевания:
- Радиоактивное воздействие: Люди, подвергшиеся значительному облучению, имеют повышенный риск острых миелобластного и лимфобластного лейкозов, а также хронического миелоцитарного лейкоза.
- Курение.
- Длительный контакт с бензенами, широко используемыми в химической промышленности, увеличивает риск определенных типов лейкозов. Бензены также содержатся в бензине и сигаретном дыме.
- Синдром Дауна и другие заболевания с хромосомными нарушениями могут спровоцировать острый лейкоз.
- Химиотерапия для лечения различных видов рака может привести к развитию лейкемии в будущем.
- Наследственность играет незначительную роль в предрасположенности к лейкемии. Случаи, когда несколько членов семьи заболевают раком, встречаются крайне редко и чаще всего связаны с хроническим лимфоцитарным лейкозом.
Важно понимать, что наличие одного или нескольких из перечисленных факторов не гарантирует развитие лейкемии. Многие люди, имея несколько таких факторов, не сталкиваются с заболеванием.
Лейкемия: симптомы
Симптомы, сопутствующие заболеванию, зависят от особенностей и масштабов распространения раковых клеток, а также их общего количества. Хронический лейкоз на ранней стадии характеризуется небольшим количеством раковых клеток, что может приводить к бессимптомному течению. В отличие от него, острый лейкоз проявляет симптомы на ранних этапах.
Основные симптомы лейкоза (острой или хронической формы):
- Увеличение лимфоузлов, преимущественно в подмышечных впадинах и шее, без болезненности.
- Повышенная утомляемость и слабость.
- Подверженность инфекциям (герпес, бронхит, пневмония и др.).
- Повышенная температура без явных причин и ночная потливость.
- Боль в суставах.
- Увеличение печени или селезенки, что может вызывать чувство тяжести в правом или левом подреберье.
- Нарушения свертываемости крови: синяки, носовые кровотечения, красные точки под кожей, кровоточивость десен.
При скоплении раковых клеток в определенных областях тела могут проявляться следующие симптомы:
- Спутанность сознания.
- Одышка.
- Головные боли.
- Тошнота и рвота.
- Нарушение координации движений.
- Затуманенность зрения.
- Судороги.
- Болезненные отеки в области паха и верхних конечностей.
- Боль и отечность мошонки (у мужчин).
Острый лимфобластный лейкоз: симптомы
Лейкемия у детей, особенно в возрасте 3-7 лет, имеет высокую распространенность. Рассмотрим основные симптомы острого лимфобластного лейкоза (ОЛЛ):
- Интоксикация. Проявляется недомоганием, слабостью, лихорадкой и потерей веса. Лихорадку могут вызывать инфекции (вирусные, бактериальные, грибковые или протозойные).
- Гиперпластический синдром. Характеризуется увеличением периферических лимфоузлов и увеличением селезенки и печени, что может вызывать боли в животе. Лейкемическая инфильтрация надкостницы и опухолевое увеличение костного мозга могут вызывать ломоту и боль в суставах.
- Анемический синдром. Проявляется слабостью, бледностью и тахикардией, а также кровоточивостью десен. Слабость обусловлена интоксикацией и анемией.
- Увеличение яичек. Наблюдается примерно у 30% мальчиков с первичной формой ОЛЛ. Инфильтраты могут быть односторонними или двусторонними.
- Кровоизлияния в глазную сетчатку и отечность зрительного нерва. Офтальмоскопия может выявить лейкемические бляшки на глазном дне.
- Дыхательные нарушения. Возникают из-за увеличения лимфоузлов в средостении, что может приводить к дыхательной недостаточности.
- Пониженный иммунитет делает кожу уязвимой для инфекций, независимо от интенсивности воздействия.
Редкими, но возможными осложнениями являются поражения почек, возникающие из-за инфильтрации, при этом клинические симптомы могут отсутствовать.
Острый миелобластный лейкоз: симптомы
Заболевание может проявиться в любом возрасте, но чаще всего его диагностируют у пациентов старше 55 лет. Симптомы острого миелолейкоза развиваются постепенно. Наиболее ранним признаком является недомогание, которое может появиться за несколько месяцев до остальных симптомов.
Симптоматика этого заболевания схожа с предыдущими формами лейкоза. Наблюдаются анемический и токсический синдромы, проявляющиеся головокружением, выраженной слабостью, повышенной утомляемостью, плохим аппетитом и лихорадкой без явных причин (вирусов или инфекций).
Лимфоузлы обычно не изменяются, оставаясь небольшими и безболезненными. Увеличение их размера происходит редко, и в таких случаях лимфоузлы могут достигать 2,5-5 см, образуя конгломераты в шейно-надключичной области.
Костно-суставная система также может проявлять изменения. У некоторых пациентов возникают стойкие боли в суставах нижних конечностей и вдоль позвоночника, что влияет на походку и движения. Рентгенограммы могут показать деструктивные изменения, остеопороз и другие аномалии. Многие пациенты отмечают увеличение селезенки и печени.
Общие симптомы включают повышенную восприимчивость к инфекциям, появление синяков при незначительных ушибах или без видимых причин, различные кровотечения (маточные, десенные, носовые), потерю веса и боли в костях и суставах.
Хронический миелоцитарный лейкоз: симптомы
Это заболевание чаще всего диагностируется у пациентов в возрасте 30-50 лет, причем мужчины страдают им несколько чаще, чем женщины. У детей заболевание встречается редко.
На ранних стадиях пациенты часто жалуются на снижение работоспособности и повышенную утомляемость. Прогрессирование может происходить через 2-10 лет и более после установления диагноза.
В крови значительно увеличивается количество лейкоцитов, в основном за счет промиелоцитов и миелоцитов. У пациентов наблюдается одышка как в состоянии покоя, так и при физической нагрузке.
Также увеличиваются селезенка и печень, что вызывает чувство тяжести и боль в левом подреберье. Выраженное сгущение крови может привести к инфаркту селезенки, что сопровождается усилением боли, тошнотой, рвотой и повышением температуры. На фоне сгущения крови могут возникать нарушения кровоснабжения, проявляющиеся головокружением, сильными головными болями, нарушением координации движений и ориентации.
Прогрессирование заболевания сопровождается типичными симптомами: боль в костях и суставах, повышенная восприимчивость к инфекциям и потеря веса.
Хронический лимфоцитарный лейкоз: симптомы
Заболевание может долгое время не проявляться, а его прогрессирование может занимать годы. При этом наблюдаются следующие симптомы:
- Увеличение лимфоузлов, которое может быть как беспричинным, так и связанным с инфекциями (например, бронхитом или ангиной).
- Боли в правом подреберье из-за увеличения печени или селезенки.
- Частые инфекционные заболевания, вызванные снижением иммунитета (цистит, пиелонефрит, герпес, воспаление легких, опоясывающий лишай, бронхит и др.).
- Развитие аутоиммунных заболеваний, когда иммунные клетки начинают атаковать собственные клетки организма. Это может привести к разрушению тромбоцитов и эритроцитов, носовым кровотечениям, кровоточивости десен и желтухе.
Лимфоузлы при этой форме заболевания могут оставаться в норме, но увеличиваются под воздействием инфекций. После устранения источника инфекции они возвращаются к обычному размеру. Увеличение лимфоузлов происходит постепенно, в первую очередь в шейной и подмышечной областях, а затем может распространиться на средостение, брюшную полость и паховую область. На этом этапе могут проявляться общие симптомы лейкозов, такие как слабость, повышенная утомляемость и потливость. Тромбоцитопения и анемия на ранних стадиях заболевания отсутствуют.
Диагностирование
Диагноз лейкоз устанавливается на основе анализов крови, в первую очередь общего анализа, который дает предварительное представление о заболевании.
Для более точной диагностики используется пункция костного мозга. Этот процесс включает прокол тазовой кости или грудины толстой иглой для извлечения образца костного мозга, который затем исследуется под микроскопом. Цитолог, специалист по микроскопическим исследованиям, определяет тип опухоли, ее агрессивность и объем поражения.
В сложных случаях применяются методы биохимической диагностики и иммуногистохимия. Эти методы позволяют практически на 100% определить природу опухоли на основе анализа белков, содержащихся в ней. Важно понимать, что в организме одновременно функционирует множество клеток, и лейкозы могут проявляться в различных формах. Хотя наиболее распространенные виды лейкозов хорошо изучены, совершенствование диагностических методов открывает новые варианты их классификации. Различия между опухолями влияют на их свойства и чувствительность к терапии, включая комбинированные методы лечения. Поэтому определение природы опухоли критически важно для выбора оптимального и эффективного лечения.
Прогноз
Каждый тип рака имеет свои особенности в лечении, и прогноз зависит от комплексной картины заболевания, его течения и сопутствующих факторов.
Прогноз острого лимфобластного лейкоза определяется уровнем лейкоцитов в крови при диагностировании, а также правильностью и своевременностью терапии и возрастом пациента. Дети в возрасте от 2 до 10 лет часто достигают длительной ремиссии, что, хотя и не всегда означает полное выздоровление, свидетельствует об отсутствии симптомов. Чем выше уровень лейкоцитов при диагностике, тем ниже вероятность полного выздоровления.
Прогноз острого миелолейкоза зависит от типа клеток, вовлеченных в заболевание, возраста пациента и адекватности терапии. Современные схемы лечения обеспечивают выживаемость около 35% пациентов в течение пяти лет и более для взрослых до 60 лет. С возрастом прогноз ухудшается: только 10% пациентов старше 60 лет могут прожить пять лет после диагностики.
При хроническом миелолейкозе прогноз зависит от стадии заболевания. Он прогрессирует медленнее, чем острый лейкоз. Около 85% пациентов испытывают значительное ухудшение состояния через 3-5 лет после диагностики, что называется бластным кризом — последней стадией, когда в костном мозге и крови появляется много незрелых клеток. Своевременная и правильная терапия может обеспечить выживаемость в пределах 5-6 лет, а современные методы лечения увеличивают шансы на выживаемость до 10 лет и более.
Прогноз хронического лимфолейкоза варьируется. Некоторые пациенты могут умереть в течение 2-3 лет из-за осложнений, в то время как другие живут 5-10 лет и дольше, пока заболевание не перейдет в терминальную стадию.
При появлении симптомов, указывающих на возможную лейкемию, необходимо обратиться к гематологу.
Источник: SimptoMer.ru
Характеристика заболевания у детей
Лейкемия, или белокровие, у детей — это злокачественное заболевание крови, при котором нарушается формирование клеток. Клетка-зародыш не завершает цикл развития и остается в стадии бласта. Здоровые лейкоциты заменяются атипичными клетками, и бластный слой постепенно вытесняет нормальный лейкоцитарный ряд.
Замещение здоровых клеток аномальными называется лейкозом. Опухоль, образующаяся в определенной области, начинает активно расти. Болезнь имеет злокачественный характер и быстро распространяется по организму с кровотоком. Метастазирование тканей происходит особенно быстро у детей.
Для остановки роста раковых клеток применяются специальные лекарственные препараты и другие методы лечения. Самостоятельное прекращение аномального процесса невозможно.
Детский лейкоз отличается агрессивностью. Метастазы быстро распространяются по крови, поражая ткани и образуя вторичные очаги. Лечение на ранней стадии всегда дает положительный результат. На более поздних сроках также возможно выздоровление, но процесс затягивается. Дети легче переносят лечение и следуют рекомендациям врачей, что значительно повышает шансы на выздоровление.
Чаще всего лейкозом страдают дети в возрасте от 2 до 5 лет, но случаи заболевания встречаются и у грудных детей до года, а также у подростков. В основном диагностируется острый лейкоз с быстро проявляющимися признаками. Педиатрия активно ищет способы предотвращения детской заболеваемости раком крови и раннего выявления болезни.
Причины развития болезни у детей
Риск возникновения болезни в детском возрасте врачи связывают с клеточной мутацией лейкоцитов. Основные причины, способствующие развитию патологии, включают:
- Наследственную предрасположенность.
- Воздействие радиационного излучения.
- Наличие вирусов, способных вызвать онкологию.
- Приём определённых лекарственных препаратов.
- Эндогенные нарушения в хромосомах, такие как синдром Дауна или синдром Ли-Фраумени.
- Лучевую и химиотерапию, назначенные для лечения других онкологических заболеваний, которые могут привести к лейкозу.
- Недостаток растительной клетчатки в рационе ребёнка.
- Воздействие токсичных и канцерогенных веществ.
- Проживание в неблагоприятной экологической обстановке.
Заболевание может быть вызвано любым из этих факторов или их сочетанием.
Классификация болезни
Классификация болезни зависит от времени течения онкологического процесса, клеточного состава опухоли и структурных характеристик.
По скорости развития выделяют два типа: острый лейкоз (развивается до 2 лет) и хронический (развитие болезни продолжается более 2 лет). В медицинской практике также используется термин «врождённая лейкемия».
Острая форма лейкемии делится на лимфобластный и нелимфобластный типы. Лимфобластный рак характеризуется быстрым делением аномальных лимфоцитов и включает три подтипа:
- С малыми лимфобластами (L1);
- С крупными полиморфными лимфобластами (L2);
- С крупными полиморфными лимфобластами, способными отделять цитоплазму (L3).
В зависимости от антигенных маркеров выделяют О-клеточный, Т-клеточный и В-клеточный типы. У детей чаще диагностируется О-клеточный лейкоз с клетками типа L1, что составляет до 80% всех случаев.
Нелимфобластный лейкоз отличается клеточным составом и включает следующие подтипы:
- Миелобластный малодифференцированный (М1), недифференцированный (М0) и высокодифференцированный (М2);
- Промиелоцитарный (М3);
- Миеломонобластный (М4) и монобластный (М5);
- Эритромиелоз (М6);
- Мегакариоцитарный (М7);
- Эозинофильный (М8).
Также выделяют две формы лейкоза:
- Лимфоцитарный лейкоз, характеризующийся активным размножением лимфоцитов;
- Миелоидный лейкоз, отличающийся активным делением гранулоцитов.
Острый бифенотипический лейкоз имеет маркеры, характерные для лимфоидной и миелоидной форм.
Клиническое развитие болезни проходит несколько этапов:
- Первая стадия — острая фаза, когда выражены признаки заболевания до начала улучшений после терапии.
- Вторая стадия — наличие частичной или полной ремиссии.
- Третья стадия — стадия рецидива.
Признаки болезни у детей
Лейкоз у детей развивается быстро. Основной симптом — нарушение структуры крови, которое проявляется на начальной стадии мутации клеток. К сожалению, этот признак можно выявить только с помощью лабораторной диагностики.
Симптомы у детей могут не всегда указывать на лейкоз и часто напоминают другие заболевания:
- Вялость и быстрая утомляемость после физической нагрузки.
- Нарушения сна или бессонница.
- Снижение или отсутствие аппетита.
- Боли в костях и суставах.
- Повышение температуры тела до термальных значений.
Также могут проявляться признаки интоксикационного или геморрагического синдрома:
- Бледность или желтушность слизистых и кожи.
- Инфекционные заболевания полости рта — гингивит, тонзиллит или стоматит.
- Увеличение лимфатических узлов, печени, селезёнки и слюнных желёз.
- Нехарактерная сыпь на коже.
- Капиллярные кровоизлияния в верхние слои дермы.
- Кровяные выделения из носа.
Дополнительные симптомы могут включать:
- Кровоизлияния внутренних органов.
- Хроническую анемию.
- Первые признаки нарушения сердечного ритма.
- Лихорадку.
- Повышенное потоотделение.
- Потерю веса.
- Тошноту и рвоту.
- Задержки в физическом и умственном развитии.
- Внутренние воспаления.
- Сильные головные боли и головокружение.
- Отсутствие чувствительности в мышцах и нервных окончаниях.
Опасно для жизни ребёнка распространение метастазов в ткани головного мозга, что может привести к летальному исходу.
Диагностика заболевания
Распознать ранние признаки болезни можно только при расширенном обследовании ребенка. На ранних стадиях патология обычно протекает бессимптомно, что затрудняет диагностику. Первые проявления лейкоза выявляет педиатр, и при возникновении сомнений пациента направляют к онкологу для подтверждения диагноза.
Диагностика включает лабораторные и инструментальные процедуры:
- Общий анализ крови позволяет выявить анемию, тромбоцитопению, лейкоцитоз, а также отклонения в показателях СОЭ, базофилов, эозинофилов и ретикулоцитопению.
- Пункция и миелограмма костного мозга определяют уровень бластных клеток; наличие лейкоза фиксируется при показателях выше 30%.
- Уточненные данные получают с помощью трепанобиопсии.
- Рекомендуются цитохимические, цитогенетические и иммунологические исследования.
- Ультразвуковое исследование органов брюшной полости и малого таза помогает выявить нарушения в их работе.
- Компьютерная томография позволяет обнаружить метастазы.
- Рентгенография черепа выявляет изменения в структуре тканей головного мозга.
- Ребенка направляют на обследование к узким специалистам – неврологу и офтальмологу.
Лечение детского лейкоза
На ранних стадиях болезнь излечима, но после лейкоза может быть присвоена инвалидность. Больные находятся в специализированном онкологическом центре. Ребёнку необходимы стерильные условия, которые обеспечиваются в лечебном боксе. Протокол лечения требует индивидуального подхода к каждому пациенту при назначении лекарственных доз. Во время лечения для ребёнка подбирается сбалансированный рацион питания.
Рак лечат полихимиотерапией, которая блокирует рост опухолевых клеток. Используются цитостатики, а дозировка подбирается в зависимости от этапа лечения. На первом этапе врачи стремятся достичь ремиссии. Затем следует этап закрепления ремиссии, после чего рекомендуется поддерживающая терапия для предотвращения рецидива. При осложнениях назначается соответствующая терапия для купирования симптомов.
Также проводится профилактика, включая прививки (БЦЖ, от оспы), введение лейкозных клеток с лимфоцитами, интерферона и другие меры.
При осложнениях болезни ребёнку может потребоваться трансплантация костного мозга с пересадкой донорских стволовых клеток. Назначается курс терапии железодефицитной анемии и других нарушений крови, а также антибактериальные препараты для предотвращения инфекций. Возможно переливание крови и лимфы.
Чтобы предотвратить рецидив, маленький пациент находится под наблюдением врача на протяжении всей жизни после лечения.
Источник: onko.guru
Что такое рак крови
Лейкемия, лейкоз, белокровие и рак крови — это названия группы злокачественных заболеваний, возникающих из-за одной мутировавшей клетки костного мозга. В результате бесконтрольного деления измененные клетки подавляют рост здоровых и вытесняют их из организма.
Сначала появляются первые симптомы онкологического заболевания. Этот процесс может развиваться быстро (острая форма) или медленно (хроническое течение).
К разновидностям рака крови относятся:
- острый лимфолейкоз;
- острый миелолейкоз;
- хронический лимфолейкоз;
- хронический миелолейкоз.
При лимфолейкозе поражаются лимфоциты, а при миелолейкозе — миелоциты.
Кто находится в зоне риска
Точная причина мутации клеток пока неизвестна. Однако врачи выделяют ряд факторов, увеличивающих риск лейкоза:
- наследственность (если у близких родственников был рак крови, вероятность заболевания у потомков выше);
- воздействие химических веществ (например, бензола и пестицидов);
- высокий уровень радиации;
- регулярное воздействие электромагнитных полей (в зоне риска находятся люди, живущие рядом с линиями электропередач);
- наличие ВИЧ-инфекции;
- синдром Дауна;
- вредные привычки (в частности, курение);
- курсы лучевой или химиотерапии для лечения других заболеваний.
Возраст болезни
Лейкозом могут заболеть как взрослые, так и дети. Однако люди старше 50 лет находятся в зоне риска из-за возможных мутаций клеток, связанных с возрастом. При этом наибольшее количество острых лейкозов наблюдается у детей и подростков в возрасте от 10 до 18 лет.
Формы протекания болезни
Лейкемия бывает в двух формах: острой и хронической. Разница заключается в скорости и количестве размножения раковых клеток.
Острая форма лейкемии наиболее опасна, так как быстро поражает организм. В этом случае пациент может прожить всего несколько месяцев. Если заболевание обнаружено на ранней стадии, срок жизни может увеличиться до 2-5 лет.
Хронические формы лейкозов лечатся эффективнее, но их сложнее диагностировать. Долгое время пациент может не подозревать о развитии онкологического процесса.
При лечении важно предотвратить «бластный криз», когда хроническая форма может перейти в острую. Если болезнь протекает спокойно, врачебное вмешательство может обеспечить долгую ремиссию.
Эффективность лечения лейкоза зависит от стадии, на которой была выявлена болезнь, и от скорости принятия мер. При своевременном начале лечения возможно полное выздоровление пациента.
Выявление заболевания
Если у врача возникнет подозрение на рак крови, пациенту назначат процедуры для подтверждения или опровержения диагноза.
- Общий анализ крови покажет повышенное количество лейкоцитов, низкий уровень гемоглобина и пониженное количество тромбоцитов.
- Пункция костного мозга выполняется, если анализ крови подтверждает опасения. Эта процедура неприятна для пациента, хотя проводится под местной анестезией. Образец берется из тазовой кости с помощью толстой иглы и отправляется на лабораторное исследование.
К дополнительным методам обследования относятся:
- Генетическое обследование позволяет изучить хромосомы в злокачественных клетках для определения типа лейкоза.
- Пункция спинномозговой жидкости помогает выяснить, распространилось ли заболевание на центральную нервную систему. Жидкость берется из межпозвоночного пространства в поясничном отделе с помощью длинной тонкой иглы и исследуется на наличие раковых клеток.
- Для проверки, не затронул ли рак другие органы, врачи могут провести УЗИ органов брюшной полости, рентген грудной клетки и биохимию крови.
Способы лечения
Способ лечения заболевания зависит от его формы и стадии. Некоторые виды лейкемии трудно поддаются терапии, в то время как другие могут привести к полному выздоровлению.
Как и при других онкологических заболеваниях, для лечения рака крови в первую очередь используется химиотерапия. Эта процедура направлена на уничтожение раковых клеток, но также затрагивает и здоровые ткани, что может вызывать побочные эффекты, такие как:
- апатия;
- рвота;
- диарея;
- общая слабость и подавленность;
- алопеция (выпадение волос).
После завершения курса химиотерапии назначается поддерживающая терапия, целью которой является предотвращение дальнейшего развития заболевания и распространения раковых клеток. В этот период пациенту могут назначаться гормональные препараты, общеукрепляющие средства, а также антибактериальная и противовирусная терапия.
В тяжелых случаях может потребоваться пересадка донорского костного мозга. Эта процедура является дорогостоящей, и пациенту, а также его родным и близким, необходимо самостоятельно искать средства на лечение.
Пересадка костного мозга проводится в гематологическом отделении. Чтобы предотвратить отторжение новых клеток, иммунитет пациента подавляется с помощью лекарств. Для исключения риска инфекции пациента помещают в стерильный изолированный бокс.
Профилактика рака крови
Рак крови может развиться даже у здорового и энергичного человека. Чтобы снизить риск заболевания, рекомендуется:
- отказаться от вредных привычек;
- избегать контакта с химическими веществами и радиоактивным излучением;
- при наличии наследственной предрасположенности регулярно сдавать общий анализ крови;
- вести активный и здоровый образ жизни для укрепления иммунитета и общей устойчивости организма.
Статистика и прогнозы
Если в течение пяти лет после терапии раковые клетки не возвращаются, можно говорить о полном излечении пациента. Рецидивы заболевания, как правило, происходят в течение двух лет после химиотерапии.
Статистика по заболеваниям лейкемией:
- Риск заболевания белокровием у мужчин в 1,5 раза выше, чем у женщин.
- Острый лейкоз можно излечить, если его диагностировать на ранней стадии. Чем позже будет установлено заболевание, тем меньше шансов на выздоровление.
- Показатель выживаемости при лимфобластном лейкозе у детей достигает 95%, что значительно выше, чем у взрослых, у которых выздоровление происходит в 60-65% случаев.
- Миелобластные лейкозы хуже поддаются лечению: выживают только 40-50% пациентов. При своевременной трансплантации донорского костного мозга шанс на здоровую жизнь увеличивается до 65%.
Заключение
Рак крови — это серьезный диагноз, который может быть поставлен в любом возрасте и без явных причин. Однако пациентам с лейкемией не следует терять надежду. Рак — это болезнь, которую можно лечить, и успех лечения зависит не только от врачей, но и от психологического настроя пациента.