Мигрень часто путают с любой головной болью. Когда болит голова, многие говорят, что у них мигрень. Однако только те, кто действительно испытывал мигренозные боли, понимают, что это такое.
Хотя мигрень встречается довольно часто, она является причиной головной боли лишь в 20% случаев. В настоящее время медики имеют четкое представление о данном заболевании. Повреждения сосудов мозга, остеохондроз и внутричерепное давление не связаны с мигренью, поэтому новые методы лечения сосредоточены на других аспектах заболевания.
Что это такое?
Мигрень — хроническое заболевание головного мозга, проявляющееся приступами сильной головной боли, чаще односторонней. Хотя мигрень не угрожает жизни, она значительно ухудшает качество жизни. Инвалидность при этом заболевании не присваивается.
Приступы мигрени обычно начинаются в молодом или среднем возрасте. Женщины страдают от мигрени в 2-3 раза чаще мужчин. Течение болезни индивидуально: у одних пациентов приступы возникают 2-3 раза в год, у других — 6-8 раз в месяц. В тяжелых случаях головная боль может беспокоить до 20 дней в месяц. Некоторые приступы сопровождаются классическими симптомами, другие напоминают обычную головную боль. В таких случаях мигрень рассматривается как причина, и поиск других заболеваний не проводится.
Мигрень не связана с другими заболеваниями, такими как онкология, травмы головы или гипертония. Основные патологические процессы включают:
- Гипоталамус прекращает вырабатывать вещества, подавляющие активность ядра тройничного нерва.
- Ядро тройничного нерва становится гипервозбудимым и посылает болевой сигнал в мозг.
- Рецепторы тройничного нерва, расположенные в сосудистой стенке, влияют на церебральные сосуды.
В 60-70% случаев мигрень обусловлена наследственной предрасположенностью. Вероятность унаследовать заболевание повышается, если среди женщин в семье есть больные мигренью.
Симптомы мигрени могут быть спровоцированы следующими факторами (триггерами):
- Эмоциональное напряжение — стресс или внезапные потрясения.
- Нарушение сна — недосып или «пересып» (мигрень «выходного дня»).
- Неправильный режим питания — пропуск завтрака, голодание или строгие диеты.
- Обезвоживание — недостаток воды, частые диареи, прием мочегонных средств.
- Изменение гормонального фона — за 2 дня до менструации или прием гормональных контрацептивов.
- Физическая нагрузка — тяжелый труд, подъем тяжестей, изнурительные тренировки.
- Употребление определенных продуктов — сыр, орехи, красное вино (сильный провокатор), глютамат и аспартам (в сладостях и консервах), перец (раздражает тройничный нерв).
- Прием некоторых лекарств — нитроглицерин, ранитидин, гистамин (имадил, эргамин), гидрализин (апрессин, эралазин).
- Изменение погоды — многие пациенты связывают это с приступами, однако исследования показывают, что обычные перепады давления не влияют на организм.
Мигрень — симптомы, стадии и типы
Мигрень не поддается подтверждению с помощью исследований; диагноз ставится на основе опроса пациента и характерных симптомов. Инструментальные исследования, такие как рентген, МРТ и УЗИ сосудов шеи, проводятся для исключения других заболеваний, вызывающих головную боль. Обследование необходимо в следующих случаях:
- громоподобная боль в голове (может указывать на геморрагический инсульт);
- боль длится долго и постепенно усиливается;
- неврологические симптомы — слабость в руке или ноге с одной стороны тела, снижение двигательных рефлексов;
- приступ боли вызван физическим напряжением (кашель, бег, упражнения);
- первые эпизоды односторонней головной боли появились после 50 лет.
Мигренозные приступы без медикаментов длятся от 4 до 72 часов. Головная боль при мигрени не продолжается более 3 суток, хотя каждый час приступа кажется невыносимым. В своем развитии мигрень проходит несколько стадий.
Продром
За несколько часов или дней до приступа пациентка может заметить следующие симптомы:
- непривычная слабость и повышенная утомляемость;
- тяга к сладкому и шоколаду (ранее шоколад считали провокатором приступов);
- постоянное зевание, даже при достаточном сне;
- раздражительность и снижение внимательности.
Эти симптомы обычно не вызывают сильного беспокойства и часто остаются незамеченными.
Аура
Заболевание может протекать с аурой и без неё. Что такое мигрень с аурой? Патологические процессы в системе гипоталамус — тройничный нерв запускают электрическую волну в коре головного мозга, отвечающую за зрительные (затылок), чувствительные (макушка головы), обонятельные и слуховые (височные доли) ощущения, а также речь (лобные доли). Каждое измененное ощущение (галлюцинация) проявляется волной, которая длится от 5 до 60 минут:
- Зрение — белые пятна и туман в глазах, вспышки и зигзаги, напоминающие молнии, от центра к краю зрительного поля. При перемещении взгляда предмет, на котором сосредоточено внимание, исчезает частями (как чеширский кот в «Алисе в стране чудес»). Иногда наблюдается временная потеря зрения.
- Чувствительность — покалывание и онемение охватывают одну половину тела. Ощущения начинаются в кончиках пальцев (иногда и ног) и распространяются по руке до шеи, щеки и языка. Часто изменяется и пространственное восприятие: человек может ощущать себя гигантским, а комнату — маленькой. Это также напоминает описания из сказки про Алису.
- Обоняние и слух — шум или звон в ушах, ощущение нехарактерных запахов, головокружение (как при катании на качелях). Эти симптомы, предшествующие приступу мигрени с аурой, известны с древности. Они создают атмосферу нереальности и дают понять, что «что-то не так с головой».
- Речь — пациент не может связно говорить, долго думает, подбирая слова.
Симптомы ауры могут появляться за пару часов или одновременно с приступом мигрени. Отдельного лечения они не требуют, так как отражают процессы в мозге и исчезают самостоятельно.
Болевой приступ
Головная боль возникает внезапно, начиная с области глаза и виска. Обычно приступы случаются вечером или ночью. Интенсивность боли может нарастать как за 10 минут, так и за несколько часов. Характерные признаки мигрени:
- Локализация боли односторонняя, редко охватывает всю голову.
- Чаще всего пульсирующая.
- Интенсивность боли выраженная, значительно сильнее, чем при головной боли напряжения.
- Боль усиливается при ходьбе, ярком свете и громких звуках, что ограничивает активность.
- Часто сопровождается сильной тошнотой и рвотой, которая приносит временное облегчение.
Важно! Для постановки диагноза достаточно двух из перечисленных признаков. Например, односторонняя, нестерпимая давящая боль, тошнота и рвота.
Женщинам часто не удается снять мигренозную боль в домашних условиях, так как обычные обезболивающие не помогают. Если во время приступа женщине удается уснуть, что бывает сложно, то по пробуждению боль часто проходит.
Фаза угасания
После угасания головной боли больной ощущает разбитость, слабость в руках и ногах, а также раздражительность. Полное бессилие обычно продолжается около суток, и в это время лучше оставаться в постели.
Мигрень делится на острую и хроническую в зависимости от частоты приступов. Острая (эпизодическая) форма проявляется не чаще 14 раз в месяц. Хроническая форма характеризуется более чем 15 приступами в месяц. Также существуют редкие формы мигрени с преобладанием определенных симптомов:
- Вестибулярная — чаще встречается у молодых женщин и может быть спровоцирована определенными продуктами. Сопровождается головокружением.
- Оптическая (глазная) — физическая нагрузка может стать триггером. Зрительные галлюцинации появляются через час после окончания приступа.
- Менструальная — наблюдается связь мигрени с менструацией или овуляцией. Боль интенсивная, длительная и сопровождается сильной тошнотой.
- Ацефалическая (тихая) — протекает без головной боли, проявляются признаки ауры.
- Абдоминальная — встречается в подростковом возрасте, боль локализуется в области пупка, а не в голове.
Отличие мигрени от других заболеваний
Мигренозные боли не связаны с заболеваниями, но некоторые патологии могут вызывать схожие симптомы. Чтобы отличить мигрень от других заболеваний, обратите внимание на следующие признаки:
- Головная боль напряжения — часто двухсторонняя, менее интенсивная.
- Инсульт — асимметрия лица, затруднения в произнесении имени, выраженная слабость в руке и ноге.
- Опухоль мозга — постоянная головная боль, не приносящая облегчения, рвота, судороги, усиливающаяся в положении лежа.
- Остеохондроз — головная боль возникает после поворота головы или длительного нахождения в одной позе, менее интенсивная, без тошноты.
- Невралгия тройничного нерва — ежедневные болевые приступы без лечения, всегда на одной стороне, высокая интенсивность, нарастающая с каждым днем.
- Кластерная головная боль — локализуется в области глазницы, глазное яблоко краснеет, приступы возникают в определенный период года.
Лечение мигрени и эффективные препараты
Схема лечения мигрени разрабатывается индивидуально. Каждая женщина, страдающая от мигренозных болей, должна знать следующее:
- Неврологи знают, как лечить мигрень у женщин, но полностью излечиться от заболевания пока невозможно. В настоящее время проходит испытание антигенного препарата, который блокирует действие белка — провокатора возбудимости тройничного нерва. Ожидается, что инновационное средство появится через год.
- Иногда мигрень может исчезнуть самостоятельно.
- Современная неврология эффективно контролирует течение мигрени: уменьшает интенсивность болей, снижает количество приступов и их длительность.
- Некоторые препараты (например, Мексидол, Инстенон), часто назначаемые неврологами, оказывают лишь эффект плацебо. Почти 30% головных болей устраняются не благодаря действию лекарства, а за счет самовнушения.
- Лечение мигрени включает исключение провоцирующих факторов, купирование приступов и профилактическое лечение (при хронической форме).
Важно! Пациенткам рекомендуется вести дневник, чтобы легче выявить связь приступов с менструацией, провоцирующими ситуациями и продуктами-триггерами.
Какими лекарствами снять приступ мигрени?
Для купирования боли используются следующие препараты:
- Обезболивающие: Парацетамол (самый слабый, разрешен при беременности), Ибупрофен (Нурофен), Аспирин (разжижает кровь), Напроксен, Кеторолак и другие НПВС.
- Комбинированные средства: Пенталгин, Спазмалгон.
- Препараты спорыньи (устаревшие): Эрготамин, Кофетамин, Дигидергот.
- Триптаны (лучшие): Суматриптан (действует через 4 ч, эффективен), Наратриптан (2,5 мг, минимум побочных эффектов, снижает вероятность рецидива), Золмитриптан (лечебная доза 2,5 мг, быстрый обезболивающий эффект).
- Противорвотные: Церукал (усиливает действие НПВС), Домперидон (только для купирования рвоты, можно в инъекциях).
Для повышения эффективности препаратов от мигрени следует соблюдать следующие рекомендации:
- При появлении симптомов ауры или только начавшейся боли следует принять таблетку. Лекарство, принятое в разгар приступа, вряд ли поможет. Поэтому больным мигренью рекомендуется всегда иметь обезболивающее при себе.
- Для быстрого растворения в желудке препарат следует запивать большим количеством теплой воды. Для лучшего всасывания и быстродействия НПВС рекомендуется принимать с кофеином.
- Обязательно соблюдайте назначенную врачом дозировку. Уменьшение дозы скажется на результате, а прием 2 и более таблеток может вызвать серьезные побочные эффекты.
- Чрезмерный прием обезболивающих может спровоцировать лекарственно-индуцированную боль. Ибупрофен и другие НПВС следует принимать не более 15 дней в месяц, триптаны — не более 10 дней.
В интернете можно найти множество домашних средств от мигрени, таких как холодные компрессы на голову, горячий душ, самодельные металлические рамки и иглоукалывание. Попробовать можно, но стоит помнить, что доказательства их эффективности отсутствуют.
Превентивные меры
При диагностировании хронической мигрени у женщины требуется превентивное лечение, направленное на снижение частоты и интенсивности приступов. Невролог подбирает индивидуальные препараты, которые необходимо принимать ежедневно в течение 6-12 месяцев, независимо от наличия головной боли.
Препараты для профилактического курса:
- Средства для лечения гипертонии и сердечно-сосудистых заболеваний: Метопролол (Беталок), Пропранолол (Анаприлин), Верапамил;
- Антидепрессанты: Амитриптилин;
- Противосудорожные средства: Габапентин, Топирамат;
- Витамины и микроэлементы: витамин B2, магний.
Также могут помочь инъекции Ботокса, магнитная электростимуляция и метод биологической обратной связи.
Источник: zdorova-krasiva.com
Общее описание
Головная боль при мигрени обычно локализуется с одной стороны головы и не связана с другими состояниями, которые могли бы ее объяснить. Этот тип боли отличается от головной боли напряжения и связан с сосудистыми изменениями. Мигрень не зависит от артериального давления, внутричерепного давления или приступов глаукомы, что делает ее особым видом головной боли.
Основным фактором, провоцирующим мигрень, является наследственная предрасположенность. Однако точные причины этого состояния до сих пор не установлены из-за сложности его механизма.
К провоцирующим факторам относятся физические и эмоциональные перегрузки, употребление алкоголя (особенно шампанского, красного вина и пива), нарушения питания и сна, чрезмерный шум и солнечный свет, курение, изменения климата и метеоусловий, а также гормональные изменения у женщин, включая использование контрацептивов и менструальный цикл. Продукты, богатые тирамином (какао, шоколад, сыр, кофе, орехи, цитрусовые и копчености), могут нарушать работу центральной нервной системы и влиять на уровень серотонина, что также связано с развитием мигрени.
При более глубоком анализе видно, что перечисленные факторы приводят к ангиоспазму в каротидной или вертебробазилярной системе, что вызывает симптомы, такие как фотопсия, выпадение полей зрения и онемение конечностей. Эти проявления указывают на продромальную стадию мигрени. Затем наступает стадия дилатации сосудов, особенно в области ветвей наружной сонной артерии.
На этом этапе происходит резкое расширение сосудов, что раздражает их стенки и вызывает локализованную головную боль. Повышение проницаемости сосудов приводит к их отеку, а также к мышечным контрактурам в области шеи и скальпа, что усиливает приток крови к мозгу. В результате происходят сложные биохимические изменения, включая выделение гистамина и серотонина, что увеличивает проницаемость капилляров и сужает артерии. Это приводит к третьей стадии мигрени.
Пациенты могут испытывать симптомы, указывающие на вовлечение гипоталамуса, такие как озноб, пониженное артериальное давление, субфебрильная температура и учащенное мочеиспускание.
После завершения приступа, когда пациент засыпает, головная боль исчезает, но может остаться общая слабость и недомогание.
Четвертая стадия мигрени проявляется постмигренозными симптомами, а также расстройствами аллергического типа и ангиодистонией.
Возвращаясь к причинам мигрени, следует отметить, что ключевую роль играет активация в ядре тройничного нерва. Мигрень чаще встречается у людей с высокой социальной активностью, амбициозных и тревожных.
Заболевание обычно начинается в молодом возрасте, чаще всего до 20 лет, а пик приходится на 25-35 лет. Статистика показывает, что мигрень диагностируется у 20% женщин и около 6% мужчин. Симптомы мигрени могут также наблюдаться у 4% детей.
Что касается наследственности, наличие мигрени у обоих родителей увеличивает риск ее появления у ребенка до 90%; если мигрень есть только у матери, риск составляет 70%; если только у отца — до 20%.
Мигрень: симптомы
Основное проявление заболевания — приступообразная головная боль, чаще всего локализующаяся с одной стороны головы в лобно-височной области. Боль обычно пульсирующая и интенсивная, может сопровождаться тошнотой (иногда рвотой), а также светобоязнью и звукобоязнью. Болевые ощущения усиливаются при умственных, эмоциональных или физических нагрузках.
Приступ может возникнуть в любое время, включая ночное время или утренние часы при пробуждении. Обычно боль односторонняя, но со временем может распространяться на обе стороны головы. Тошнота, иногда с рвотой, чаще появляется к концу болевой фазы, но может возникать и одновременно с приступом.
Во время приступа пациенты стремятся к уединению, затемняют помещение и принимают лежачее положение. Частота приступов варьируется: от нескольких эпизодов за всю жизнь до нескольких раз в неделю. Большинство пациентов испытывает до двух приступов в месяц. Длительность приступа составляет от одного часа до трех суток, чаще всего — 8-12 часов.
Во время беременности мигрень обычно ослабевает, хотя возможны и случаи усиления или появления приступов впервые. Характер мигрени, как уже упоминалось, в значительной степени наследственный, чаще передается по материнской линии. Межприступный период не показывает очаговых неврологических нарушений при обследовании.
Теперь рассмотрим основные виды мигрени и их клинические особенности.
Мигрень без ауры: симптомы
Данный тип мигрени, известный как простая мигрень, является наиболее распространенным и составляет около 2/3 всех случаев заболевания. Женщины чаще испытывают приступы мигрени до менструации или во время нее. Иногда приступы возникают только в определенные дни цикла.
Для диагностики мигрени без ауры учитываются следующие критерии:
- наличие как минимум пяти приступов;
- продолжительность каждого приступа от 4 до 72 часов без адекватного лечения;
- соответствие головной боли хотя бы двум из следующих характеристик:
- пульсирующий характер;
- локализация боли с одной стороны;
- средняя или высокая интенсивность, из-за которой пациент теряет возможность выполнять обычные дела;
- усиление боли при физической нагрузке или ходьбе;
- наличие тошноты (возможно, с рвотой);
- звукобоязнь;
- светобоязнь.
Офтальмоплегическая мигрень: симптомы
Данный вид мигрени является редким и проявляется односторонним параличом глазных яблок. Характерны глазодвигательные нарушения, которые могут быть временными. Они возникают на пике болевых ощущений или в начале головной боли и включают косоглазие, расширение зрачка на стороне боли, двоение и опущение верхнего века.
Большинство пациентов испытывают приступы, чередующиеся с типичной аурой. Зрительные нарушения при ауре обратимы и исчезают через некоторое время.
Гемиплегическая мигрень: симптомы
Гемиплегическая мигрень — это редкая форма мигрени, характеризующаяся временной и повторяющейся слабостью с одной стороны тела. Термин «гемиплегия» обозначает мышечный паралич, затрагивающий одну сторону.
Эта форма мигрени чаще встречается у пациентов, чьи родители также страдали от подобных приступов. Для диагностики гемиплегической мигрени не обязательно полагаться только на проявления мышечной слабости; достаточно использовать данные компьютерной томографии.
Глазная мигрень: симптомы
Глазная мигрень, также известная как мерцательная скотома или мигрень с аурой, характеризуется периодическим исчезновением изображения в определенном поле зрения. Это заболевание встречается довольно часто, и, несмотря на название, не всегда сопровождается головной болью. Однако возможно сочетание глазной мигрени с обычной мигренью из-за нарушений кровообращения в головном мозге.
Глазная мигрень представляет собой неврологический процесс, возникающий в ответ на изменения в организме. К таким изменениям относятся колебания гормонального фона, особенности химического состава пищи и влияние принимаемых препаратов.
В результате может возникнуть головная боль, которая длится от нескольких часов до нескольких дней. Нарушенное кровообращение в затылочной области мозга может привести к развитию глазной мигрени.
Симптомы глазной мигрени, как правило, связаны с зрительными нарушениями. Чаще всего проявляется скотомой — небольшим «зрительным пятном» в центре поля зрения, а также зигзагообразными световыми вспышками или мерцаниями в слепом пятне. Пятно может увеличиваться и перемещаться по полю зрения, а его длительность составляет несколько минут, но обычно исчезает через полчаса.
Глазная мигрень составляет около трети всех случаев мигрени. В некоторых случаях симптомы сопровождаются односторонними парестезиями (онемением) и реже — речевыми нарушениями. Онемение может затрагивать половину тела, лица или язык, а слабость в конечностях с нарушениями речи встречается значительно реже.
Важно отметить, что неврологические нарушения, например, по правой стороне, указывают на локализацию головной боли с противоположной стороны. То есть, если симптомы проявляются справа, боль ощущается слева, и наоборот. В 15% случаев локализация неврологических нарушений совпадает с локализацией головной боли.
После завершения ауры, которая включает неврологические симптомы перед мигренью, возникает пульсирующая головная боль в лобно-височно-глазничной области. Боль нарастает в течение получаса до полутора часов и может сопровождаться тошнотой и рвотой. Вегетативные симптомы включают страх, панические атаки, дрожь и учащенное дыхание. Все симптомы, связанные с мигренью с аурой, являются обратимыми.
В некоторых случаях мигрень может привести к осложнениям, таким как мигренозный статус, который представляет собой серию тяжелых приступов мигрени с многократной рвотой, возникающих с интервалом около 4 часов. Это состояние требует стационарного лечения.
Мигрень: симптомы у детей
Головная боль у детей — распространенное явление, и внимательные родители часто обращаются к врачу по этому поводу. Однако это не всегда помогает выяснить причину недомогания. В большинстве случаев такие болевые атаки могут быть связаны с мигренью.
Мигрень не имеет конкретных объективных признаков: температура и давление обычно в пределах нормы, а анализы не показывают отклонений. Осмотр детей также не выявляет специфических изменений в работе органов. Тем не менее, статистика показывает, что до 14 лет около 40% детей испытывают мигрень, и примерно 2/3 из них унаследовали это состояние от родителей.
Головная боль при мигрени у детей связана с повышенной выработкой адреналина, что приводит к сужению сосудов мозга на время от нескольких часов до нескольких дней. В результате сосуды становятся менее восприимчивыми к лечению, что усложняет ситуацию. Сужение сосудов нарушает кровоток и доставку питательных веществ к мозгу, что и вызывает сильные головные боли.
Нервное перенапряжение является частым триггером мигрени у детей. Оно может возникать как во время отдыха (например, при играх на компьютере или просмотре телевизора), так и в процессе учебы, сопровождающейся стрессом и ответственностью. Также определенные продукты питания могут провоцировать мигрень, особенно если у ребенка есть наследственная предрасположенность.
Если наследственность ясна, то продукты питания требуют особого внимания. Мигрень может возникать из-за непереносимости определенных продуктов, что требует изменения рациона и назначения диеты для предотвращения мигрени. Основные симптомы мигрени у детей включают:
- головная боль (обычно односторонняя);
- тошнота, иногда рвота;
- повышенная чувствительность к свету;
- речевые нарушения;
- головокружение;
- сокращение видимого поля зрения.
Шейная мигрень: симптомы
При обсуждении мигрени важно упомянуть ее шейный вариант, известный как «шейная мигрень», «симпатический шейный синдром» или «синдром позвоночной артерии». Все эти термины описывают одно и то же состояние.
Шейная мигрень возникает, когда нарушается кровоток к мозгу через одну или обе позвоночные артерии. Рассмотрим этот процесс подробнее.
Кровоснабжение мозга осуществляется через два основных бассейна. Первый — каротидный, который включает сонные артерии. Они обеспечивают около 85% общего притока крови к мозгу и отвечают за различные нарушения, включая инсульты. Во время обследований особое внимание уделяется атеросклерозу сонных артерий и его осложнениям.
Второй бассейн — вертебробазилярный, который включает позвоночные артерии с обеих сторон. Эти артерии снабжают задние отделы мозга и обеспечивают 15-30% общего притока крови. Хотя поражения этого типа менее серьезны, чем инсульты, инвалидность также возможна.
При поражении артерий могут наблюдаться следующие симптомы:
- головокружение;
- сильные головные боли;
- зрительные и слуховые нарушения;
- нарушения координации;
- потеря сознания.
Причины поражения можно разделить на две группы:
- Невербтеброгенные — не связанные с позвоночником, обычно вызваны атеросклерозом или врожденными аномалиями артерий.
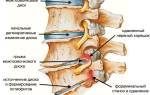
- Вертеброгенные — связанные с патологиями позвоночника, такими как остеохондроз, который чаще встречается у взрослых. Травмы в подростковом возрасте также могут быть предрасполагающим фактором.
Эти причины раздражают симпатические сплетения в позвоночных артериях, что приводит к спазму и сдавливанию артерий, нарушая кровообращение. Симптомы проявляются кратковременно при наклонах или поворотах головы, а также при изменении положения тела.
Основным симптомом шейной мигрени является постоянная головная боль, которая может усиливаться в виде приступов. Боль часто жгучая или пульсирующая, локализуется в затылке и может иррадиировать в другие области головы, такие как переносица и глазница. Усиление боли происходит при движениях шеей. Часто наблюдается болезненность кожи головы даже при легком прикосновении.
Наклоны и повороты головы могут сопровождаться хрустом и жжением. Некоторые пациенты испытывают тошноту, рвоту, звон в ушах и шум, иногда в сочетании с сердцебиением. Подъем головы может вызывать головокружение из-за сжатия артерии.
Специфическими симптомами являются зрительные нарушения, такие как «мушки» перед глазами, снижение остроты зрения и двоение. Возможны также слуховые нарушения и затруднения при глотании.
Сдавливание позвоночной артерии может вызывать приступы, возникающие при повороте головы. Поворот может привести к падению, но без потери сознания; пациент может встать самостоятельно. В некоторых случаях резкое движение головой может вызвать падение с потерей сознания, после которого человек приходит в себя через 5-20 минут, испытывая слабость. Также возможны вегетативные расстройства, такие как чувство голода, озноб или жар.
Диагностирование
При повторяющейся головной боли обязательно посетите врача. Диагностика основана на клинических данных, полученных в ходе опроса и общего осмотра пациента. Важно помнить, что пароксизмы мигрени могут быть первыми симптомами опухоли мозга или сосудистой мальформации. Это может указывать на аномалии в развитии, приводящие к изменениям в функциях и строении сосудов.
Учитывая возможные серьезные причины, необходимо провести детальное обследование для исключения органических процессов. В частности, потребуется консультация офтальмолога для проверки глазного дна, остроты зрения и его поля. Также понадобятся электроэнцефалография, КТ и МРТ.
Лечение мигрени
Существует две основные тактики лечения болезни: купирование приступа и профилактическая терапия. Купирование направлено на устранение приступа, а профилактическая терапия — на снижение частоты, продолжительности и выраженности приступов, улучшение качества жизни и снижение вероятности дезадаптации пациента. Основные компоненты профилактической терапии включают модификацию образа жизни, избегание триггеров и прием лекарств.
Купирование приступа осуществляется с помощью:
- нестероидных противовоспалительных препаратов (НПВП);
- триптанов;
- парацетамола;
- противорвотных средств.
Профилактическое лечение медикаментами рекомендуется при четырех и более сильных атаках мигрени в месяц, наличии длительной ауры, симптомах онемения и слабости, а также если обезболивающие средства не дают ожидаемого эффекта.
Что это за болезнь?
Мигрень (гемикрания) — это заболевание нервной системы, характеризующееся сильными головными болями и сопутствующими симптомами.
Чаще всего страдают женщины, и существует наследственная предрасположенность, особенно по материнской линии. Заболевание также встречается у детей дошкольного возраста, причем его распространенность одинакова среди девочек и мальчиков.
Частота приступов зависит от индивидуальных причин и физиологических особенностей. Некоторые пациенты испытывают симптомы раз в год, другие — несколько раз в месяц.
Причины возникновения приступов
Причины мигрени до сих пор не полностью изучены, но существуют множество предрасполагающих факторов.
Физиологические факторы:
- переутомление;
- нарушения сна;
- чрезмерная физическая активность;
- изменения погоды.
Общие факторы, связанные с заболеваниями и приемом веществ:
- гормональные нарушения;
- частое употребление вина, шампанского, кофе, шоколада, копченых продуктов и орехов;
- воздействие раздражителей: резкие запахи, громкие звуки;
- прием некоторых лекарств: антисекреторные и гормональные препараты, нитраты;
- травмы черепа;
- нарушения кровообращения из-за заболеваний головного мозга;
- дефицит микроэлементов, особенно железа и магния;
- остеохондроз шейного отдела позвоночника;
- опухоли и кисты головного мозга.
Психологические причины мигрени:
- хронический стресс;
- психоэмоциональное перенапряжение;
- страхи и фобии;
- разочарование;
- подавленная агрессия;
- мнительность;
- излишнее чувство вины;
- стремление к идеалу.
Психосоматическая природа заболевания также имеет значение. Мигрень может возникать из-за психогенных факторов, влияющих на функционирование внутренних органов. Человек может на подсознательном уровне внушать себе наличие серьезной болезни.
Ментальные (метафизические) причины мигрени включают:
- внутренние блоки на определенные обстоятельства или людей;
- непонимание цели и смысла жизни;
- страх быть непонятым и непригодным для общества;
- противостояние физиологическим потребностям (вегетарианство, отказ от секса и других удовольствий);
- самобичевание;
- детские психологические травмы (насилие, внушение о непристойности действий);
- преобладание агрессивных и злых мыслей.
Чаще всего мигренью страдают целеустремленные и сильные духом люди, которые стремятся качественно выполнять свою работу и ответственно подходят к задачам.
Как проявляется заболевание: признаки
Клинические симптомы мигрени разнообразны. Главный признак — сильная пульсирующая головная боль, локализованная с одной стороны. Без лечения она длится от 4 часов до 3 суток и усиливается при движении, громких звуках и ярком свете.
Помимо боли могут наблюдаться следующие признаки:
- резкая смена настроения;
- тошнота и рвота;
- фотофобия;
- чувствительность к звукам и резким движениям;
- трудности с концентрацией;
- повышенное потоотделение;
- ощущение жара или озноба;
- дискомфорт в животе;
- диарея и урчание в животе.
Основной симптом мигрени — головная боль — остается неизменным. Остальные признаки могут появляться и исчезать или отсутствовать вовсе. Набор симптомов варьируется не только у разных людей, но и при каждом новом приступе.
При мигрени с аурой перед головной болью могут наблюдаться следующие симптомы:
- вспышки и движущиеся точки перед глазами;
- шум в голове и ушах;
- нарушение речи;
- изменения вкуса и обоняния;
- онемение конечностей и парестезии (полное онемение с одной стороны);
- головокружение;
- слабость и сонливость.
Виды
Деление мигрени на виды основано на медицинских принципах и учитывается при постановке диагноза. Для врача важны все градации этого состояния.
По возникновению выделяют:
- эпизодическую;
- хроническую.
По клиническому течению:
- мигрень с аурой;
- мигрень без ауры.
По типу:
- шейная;
- базилярная;
- глазная;
- офтальмоплегическая;
- ретинальная;
- гемиплегическая;
- афатическая;
- абдоминальная;
- акраниальная.
По виду ауры:
- двигательная;
- зрительная;
- речевая;
- слуховая;
- сенсорная;
- вестибулярная.
Особенности течения
У женщин разного возраста
Мигрень у женщин возникает чаще всего из-за гормонального баланса. В 10% случаев она развивается во время менструаций, когда под воздействием гормонов меняется тонус сосудистой стенки.
Также мигрень может проявляться в период овуляции или быть симптомом предменструального синдрома.
Прием комбинированных оральных контрацептивов не всегда решает проблему, так как мигрень может быть противопоказанием к их назначению, в зависимости от типа патологии.
Во время беременности могут возникнуть различные патологические состояния, включая мигрень, даже если ранее ее не было. Чаще всего наблюдается мигрень с аурой, когда перед приступом появляются такие симптомы, как фотофобия, чувствительность к запахам и звукам, тошнота и рвота. Эти проявления могут возникать за 30 минут – 24 часа до начала боли и иногда воспринимаются как токсикоз.
У взрослых мужчин
Мужчины страдают от мигрени значительно реже. Это связано с типом темперамента и меньшим влиянием психосоматики и психологических факторов.
К провоцирующим факторам относятся злоупотребление алкоголем, кофе, никотиновая зависимость, чрезмерные физические нагрузки, стрессы и заболевания головного мозга.
Органические причины и различные зависимости делают мигрень у мужчин более устойчивой к терапии. Профилактика и лечение всегда включают прием лекарств, которые подбирает лечащий врач индивидуально.
У детей и подростков
У детей и подростков мигрень проявляется так же, как и у взрослых, но может сопровождаться болью в животе. Многие из них боятся посещать педиатра и скрывают свое состояние от взрослых, что затрудняет диагностику.
Первые приступы мигрени часто возникают в подростковом возрасте. Это связано с гормональными изменениями и стрессами. Ранняя диагностика важна, так как в пубертатный период могут проявляться различные заболевания.
Диагностика
Диагноз мигрени ставится на основе жалоб, анамнеза и осмотра врачом-неврологом, что включает полный комплекс диагностики.
Для исключения органической патологии головного мозга проводятся лабораторно-инструментальные исследования.
К инструментальным методам относятся:
- ультразвуковая допплерография;
- МРТ головного мозга и шейного отдела позвоночника;
- КТ с контрастированием.
После обследования и выявления нарушений в работе других органов необходима консультация узкопрофильных специалистов, таких как окулист, гастроэнтеролог, психиатр и другие.
Как лечить?
Основные правила лечения мигрени включают исключение внешних раздражителей при приступе: света, громких и неприятных звуков, а также обеспечение доступа свежего воздуха.
Таблетки
Таблетки для лечения мигрени:
- Нестероидные противовоспалительные средства: ацетилсалициловая кислота, парацетамол, ибупрофен, найз.
- Комбинации парацетамола: солпадеин, пенталгин, цитрамон.
- Производные серотонина: элетриптан, суматриптан, алмотриптан.
- Наркотические анальгетики: трамадол.
- При тошноте и рвоте: церукал.
Все препараты должны приниматься строго по назначению врача. После диагностики и определения типа мигрени специалист подбирает схему лечения и назначает необходимые препараты с указанием дозировок.
Бесконтрольный прием некоторых препаратов может усугубить мигрень и вызвать серьезные последствия для здоровья.
Опасные последствия и осложнения
Без адекватной терапии длительно текущая мигрень может привести к следующим последствиям и осложнениям:
- переходу в хроническую форму;
- мигренозному статусу (приступ, продолжающийся более 3 суток);
- появлению персистирующей ауры без инфаркта (предвестники, сохраняющиеся в течение недели без инсульта);
- развитию ауры с инфарктом (предвестники, длительные более 1 часа, могут указывать на инсульт).
Профилактика
Выделяют следующие меры профилактики:
- Медикаментозная — противосудорожные препараты, бета-адреноблокаторы, витаминные комплексы. Эти группы могут назначаться на постоянной основе для профилактики приступов.
- Избежание провоцирующих факторов.
Рекомендации по образу жизни и питанию
Для носителей мигрени важно соблюдать диету, исключающую продукты, содержащие тирамин и серотонин, а также высоко аллергенные продукты.
Необходимо избавиться от вредных привычек, особенно от курения, и постараться полностью отказаться от алкоголя.
Следует соблюдать режим сна и избегать стресса и переутомления. Регулярные физические нагрузки укрепляют организм и улучшают кровоснабжение внутренних органов.
Больным мигренью рекомендуется вести дневник, в котором фиксируются дата, время начала, длительность, симптомы и триггеры приступов.
Мигрень не поддается полному излечению, и всегда существует риск повторного приступа. Однако соблюдение рекомендаций врача и профилактических мероприятий значительно улучшает качество жизни, а приступы становятся реже и менее интенсивными.
Источник: nerv.guru
Характерные черты мигрени
- Приступы головной боли продолжаются от 4 до 72 часов.
- Интенсивность боли – умеренная или сильная.
- Характер боли – пульсирующий.
- Возникает чувствительность к свету, звукам и запахам.
- Повышенная чувствительность кожи головы.
- Тошнота и рвота.
- Усиление боли при физической активности (вставании, ходьбе и др.).
- Чаще боль локализуется с одной стороны (возможны исключения).
Во время приступа мигрени пациент временно теряет возможность вести привычный образ жизни из-за сильной головной боли, которая может длиться несколько часов или дней. Это состояние может привести к серьезной дезадаптации.
Иногда мигрени предшествуют симптомы, известные как «аура». К ним относятся:
- Вспышки света или темные пятна перед глазами.
- Слезотечение.
- Пелена перед глазами.
- Ощущение покалывания в лице, руке или ноге (с одной стороны).
- Заложенность носа.
- Односторонний паралич рук или ног (при гемиплегической форме мигрени).
- Нарушения речи.
- Головокружение.
За один-два дня до мигрени могут наблюдаться изменения: повышение аппетита, нарушения стула, напряжение мышц шеи, колебания настроения, жажда, частое мочеиспускание, постоянное зевание и др.
Аура может возникать как до, так и во время приступа мигрени. Большинство людей не испытывают симптомов ауры, но у некоторых она проявляется визуальными нарушениями – вспышками легкого волнистого или зигзагообразного зрения, пеленой перед глазами, сужением поля зрения.
Иногда ауры проявляются сенсорными, моторными или речевыми нарушениями. Может возникнуть слабость в мышцах или ощущение прикосновения к телу.
Все указанные симптомы обычно начинаются постепенно и усиливаются. Длительность ауры составляет от 5 до 60 минут.
Примеры ауры
- снижение четкости зрения;
- покалывание в конечностях с одной стороны;
- мышечная слабость;
- онемение лица или одной стороны тела;
- проблемы с речью;
- шум в ушах или восприятие музыки;
- непроизвольные подергивания или другие движения;
- слабость конечностей (при гемиплегической мигрени).
Эпизод мигрени без лечения длится от 4 до 72 часов. Приступы могут быть редкими или возникать несколько раз в месяц. После приступа наступает фаза пост-дрома, когда одни люди чувствуют себя истощенными, а другие — испытывают восторг.
В течение суток после мигрени могут наблюдаться удрученность, замешательство, чувствительность к свету или звуку, головокружение.
Болезнь часто остается недиагностированной и не лечится. Если у вас или ваших близких регулярно возникают симптомы мигрени, ведите записи о приступах и методах их устранения. Запишитесь на прием к специалисту и обсудите все тревожные сигналы. Это поможет в диагностике и подборе адекватного лечения.
Если лечение назначено, а характер головной боли изменился или боль стала нетипичной, обязательно обратитесь к лечащему врачу.
Факторы возникновения мигрени
Многие пациенты считают, что приступы мигрени зависят от определенных факторов, таких как гормональные изменения. Некоторые отмечают, что атаки головной боли учащаются во время беременности или менопаузы.
Основные факторы мигрени
-
Гормональные препараты. К ним относятся оральные контрацептивы и гормонотерапия при менопаузе. Некоторые женщины отмечают, что гормональные препараты ухудшают мигрень, в то время как другие сообщают о снижении частоты приступов.
-
Продукты питания. Приступ мигрени могут спровоцировать сырые сыры, сильно соленые продукты и обработанные продукты. Пропуск еды или голодание также могут вызвать болевую атаку.
-
Пищевые добавки. Злоупотребление ими может привести к мигрени.
-
Напитки. Алкоголь (особенно вино) и напитки с высоким содержанием кофеина могут спровоцировать мигрень.
-
Стресс. Воздействие стресса является одним из факторов, способствующих мигрени.
-
Сон. Недосыпание или, наоборот, пересыпание могут вызвать мигрень.
-
Физическая активность. Слишком интенсивные физические нагрузки, включая сексуальную активность, могут привести к мигрени.
-
Лекарственные препараты. Учащение эпизодов наблюдается при приеме оральных контрацептивов и сосудорасширяющих средств, таких как нитроглицерин.
-
Изменения в окружающей среде. Они могут влиять на возникновение мигрени.
-
Атмосферное давление. Перелеты могут вызывать изменения давления, что также провоцирует мигрень.
Существует группа риска мигрени, в которую входят подростки, женщины (мигрень встречается в три раза чаще, чем у мужчин), беременные и женщины в период менопаузы. Также к мигрени склонны пациенты с родственниками, страдавшими от этого заболевания.
Как отличить мигрень от другой головной боли
Некоторые ученые считают, что каждый человек хотя бы раз в жизни испытывает мигрень. Однако не всегда то, что называют мигренью, является ею на самом деле.
— Если кто-то в кабинете врача жалуется на мигренозный приступ, будьте уверены, что причина его головной боли другая, — говорит Кристина Садоха. — Во время мигрени человек не сможет прийти в поликлинику. Боль настолько сильна, что полностью отключает его от обычной деятельности. Всемирная организация здравоохранения включила мигрень в число девятнадцати заболеваний, вызывающих наибольшую социальную дезадаптацию.
Во время приступа необходим полный покой. Человек стремится закрыться в темной комнате, опустить шторы, выключить телефоны, лечь, надеть повязку на глаза и замереть. Он не хочет слышать, видеть или думать о чем-либо. Даже обычные движения — ходьба, подъем по лестнице, поворот головы или легкие эмоции — могут усугубить состояние.
Боль описывают по-разному: как удары молотом по голове или вбивание гвоздя, как раскалывание черепа.
— Мигренозная боль очень интенсивная, пульсирующая и, как правило, локализована в одной половине головы, чаще в лобно-глазнично-височной области, — объясняет Кристина Садоха. — Приступ обязательно сопровождается тошнотой, рвотой, свето- или звукобоязнью. Если этих симптомов нет, то это не мигрень.
Каким бывает приступ
Сначала появляются характерные признаки приступа: вялость, апатия, раздражительность, беспокойство или, наоборот, эйфория. У некоторых возникает сильная тяга к определенной пище, например, сладкому или острому. Также могут появляться неприятные ощущения в животе. У одной из пациенток Кристины Садоха приближение мигрени «предсказывал» запах дыма, хотя его не было — это ложное обонятельное восприятие.
Ряд предвестников головной боли называют аурой. Это могут быть зрительные нарушения: вспышки света, искаженные предметы, мигрирующее слепое пятно. У некоторых возникают ощущения, похожие на мурашки по руке или ноге, или онемение отдельных частей тела. Также могут появиться трудности с речью или проблемы с пониманием обращенных к ним слов. Аура длится от 30 минут до часа, после чего начинается головная боль, сопровождаемая тошнотой, рвотой, чувствительностью к звукам и другими симптомами.
Приступ мигрени может длиться от нескольких часов до трех суток. В завершающей фазе пациенты испытывают сонливость, слабость и апатию. Многие боятся, что приступ повторится.
У кого и почему случается мигрень
Что такое мигрень, знают такие известные личности, как Цезарь, Пикассо, Бетховен, Дарвин, Фрейд, Кэррол и Булгаков. Существуют даже предположения, что эта болезнь является спутницей гениальности.
Пациенты с мигренью часто отличаются повышенной эмоциональностью, тревожностью и впечатлительностью. Поэтому женщин среди страдающих этой болезнью в полтора раза больше, чем мужчин. Это связано с тем, что женщины чаще ярко описывают свои ощущения. Мигрень долго считалась проблемой мнительных и экзальтированных дам с богатым воображением.
Однако в последние годы ученые пришли к выводу, что причина мигрени кроется не только в психологии, но и в наследственности. Выявлен патологический генный маркер на 19-й хромосоме, который связан с развитием мигрени. В 75% случаев заболевание передается по материнской линии.
— Некоторые пациенты сначала отрицают это: ни мама, ни бабушка не страдали головной болью, — рассказывает специалист. — Но потом выясняется, что в роду была патология, например, у тети или двоюродной сестры.
Ген, ответственный за мигрень, может дремать годами, если не провоцировать его образ жизни. Заболевание часто возникает из-за чрезмерности в любой деятельности: умственного труда без отдыха, чрезмерных физических нагрузок, бурных эмоций, длительного психического напряжения, долгих поездок или продолжительной работы за компьютером. Даже сон должен быть в меру: избыточный сон так же вреден, как и недосыпание.
Также важна диета. Продукты-триггеры у страдающих мигренью индивидуальны. У одних это кофе, у других — помидоры, орехи, сыр или яйца. Например, у одной из пациенток, Кристины Садоха, приступ был связан с употреблением шампанского.
Если удается установить связь между приступом и конкретными продуктами, лучше исключить их из рациона, рекомендует врач.
Почему частые приступы могут привести к инсульту
Мигрень чаще всего возникает у молодых людей. В 75% случаев она начинается в возрасте 17–25 лет, а пик болезни приходится на 25–35 лет. Существует мнение, что мигрень безобидна, и от нее никто не умирает. Многие считают, что достаточно отдохнуть, и все пройдет. Эта «несерьезность» недуга объясняется тем, что во время приступа жизненно важные показатели, такие как артериальное давление и сердечная деятельность, часто остаются в пределах нормы, несмотря на плохое самочувствие.
Однако современные неврологи не разделяют оптимизма. При мигрени снижается кровоток, ткани головного мозга испытывают кислородное голодание и нарушается их питание. Чем чаще происходят приступы, тем выше риск накопления негативных изменений. Считается, что приступы не реже одного раза в месяц могут привести к инсульту. По мировой статистике, каждый третий инсульт в молодом возрасте связан с мигренью.
— Недавно в моей практике был случай, — рассказывает доктор. — У 38-летнего мужчины после приступа развился инсульт в затылочной части головного мозга. В медицинской литературе описан мигренозный инсульт даже у 16-летней девочки.
Как заподозрить серьезное осложнение? Один из тревожных признаков — если нарушения зрения, речи или движений, предшествующие головной боли, продолжаются более часа. В таком случае лучше вызвать скорую помощь. МРТ головного мозга, желательно по сосудистой программе, поможет выявить или исключить угрожающее жизни осложнение.
Как лечить мигрень
Те, кто испытывал мигрень, обычно пробовали все возможные методы самопомощи — от тугой повязки на голове до различных обезболивающих. Кристина Садоха выступает против народных методов:
— Изменения в головном мозге во время приступа происходят поэтапно. Сначала сужаются мелкие сосуды, затем расширяются крупные, после этого отекают стенки сосудов, и, наконец, симптомы начинают исчезать. Головная боль возникает на 2-й и 3-й фазах. Поэтому согревающие процедуры (горячие ванны и компрессы) и сосудорасширяющие препараты (спазмолитики) противопоказаны. Чтобы облегчить состояние, нужно предотвратить расширение сосудов, которое усугубляет боль.
Прием простых анальгетиков, таких как парацетамол, анальгин, цитрамон, аспирин и аскофен, часто не приносит облегчения.
Для купирования мигрени разработаны специальные средства — триптаны, которые сужают сосуды и выпускаются в виде таблеток, аэрозолей и инъекций. Их прием с противорвотными препаратами помогает снять тяжелые симптомы, но, как подчеркивает невролог, подбор средств должен быть индивидуальным — то, что подходит одному пациенту, может не сработать у другого.
Снять симптомы приступа — это лишь часть терапии. Многие пациенты не осознают, что прием таблеток во время головной боли не является полноценным лечением. Если мигрень возникает хотя бы раз в месяц, необходим курс профилактического лечения, который должен длиться два месяца. Также требуется базисная терапия для устранения последствий приступов, таких как снижение кровотока в мозге, кислородное голодание и нарушения обменных процессов. Для назначения полноценного лечения нужно обратиться к врачу-неврологу или терапевту.
Полностью избавиться от мигрени невозможно, но надолго забыть о ней реально. Врач привела пример успешного лечения своей пациентки, у которой приступы случались каждый месяц и продолжались до трех суток. После назначенного лечения она уже четыре года живет без мигрени.
В лечении и профилактике мигрени важную роль играют гормоны. У многих женщин приступы нередко предшествуют менструации. Во время беременности у одних приступы учащаются, у других — исчезают. Длительное применение противозачаточных средств также может спровоцировать мигрень.
— Рекомендую женщинам, страдающим мигренозными приступами, проконсультироваться у гинеколога или эндокринолога и проверить уровень половых гормонов и гормонов щитовидной железы, — говорит врач. — Были случаи, когда после коррекции гормонального статуса приступы исчезали.
После менопаузы у некоторых женщин приступы мигрени проходят без лечения, но не у всех. Врач приводит примеры из своей практики, когда к ней обращались пациентки старше 55 лет. По мнению доктора, страдающим мигренью в любом возрасте необходимо уделять постоянное внимание своему состоянию, контролировать эмоции и физические нагрузки.
Источник: news.tut.by