При некоторых формах аритмии сердца применение лекарств и других методов лечения может не приносить результатов и не устранять клинические проявления. Сердечная абляция — это медицинская процедура, которая включает разрушение или замену соединительной тканью определенных участков миокарда, ответственных за аномальную электрофизиологическую активность.
История
Суть метода
Эта процедура лечит некоторые виды нарушений ритма и структурные заболевания сердца. Аритмия возникает, когда электрические импульсы проводящей системы становятся несогласованными, что приводит к ускоренному, замедленному или неустойчивому ритму.
Кардиоабляция предотвращает несогласованность сокращений, прерывая электрические пути и восстанавливая нормальное сердцебиение. Перед манипуляцией необходимо пройти катетерное физиологическое исследование, которое оценивает электрическую активность сердца и определяет область абляции.
Показания для проведения абляции сердца
Существует три класса показаний для проведения абляции сердца.
| Первый класс | * Суправентрикулярная тахикардия, вызванная атривертрикулярной узловой реентерабльной тахикардией. * Синдром Вольфа-Паркинсона-Уайта. * Унифокальная предсердная тахикардия или трепетание предсердий (особенно правосердечные формы). Для этих аритмий абляция является терапией первой линии. |
| Второй класс | Трепетание предсердий, сопровождающееся снижением качества жизни, а также неэффективностью или непереносимостью хотя бы одного антиаритмического средства. Если абляция левого предсердия и АВ-перехода применяется для контроля частоты сердечных сокращений, это считается показанием I класса. |
| Третий класс | К этой группе относятся симптоматическая желудочковая тахикардия. Катетерная абляция является методом выбора при лечении идиопатической ЖТ. При структурных заболеваниях сердца абляция выполняется при отсутствии эффекта от медикаментов. Метод также используется как дополнительная терапия для пациентов с частыми разрядами от имплантированного кардиовертер-дефибриллятора. |
К более редким показаниям относятся:
- Симптоматическая лекарственно-рефрактерная идиопатическая синусовая тахикардия;
- Эктопические сокращения, нарушающие качество жизни;
- Симптоматическая узловая эктопическая тахикардия.
Радиочастотная катетерная абляция применяется при клинически выраженных тахикардиях, включая полиморфные ЖТ и ФП. Наибольшая эффективность наблюдается у пациентов с общими формами СВТ, такими как узловая реципрокная тахикардия и ортодромальная возвратно-поступательная тахикардия.
Противопоказания проведения процедуры
Подготовка к проведению операции
Методика проведения
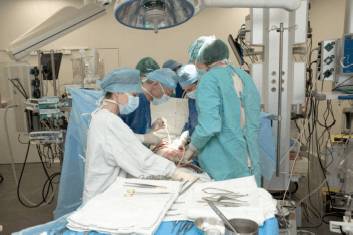
Абляция обычно проводится под местной анестезией, так как не вызывает выраженных болевых ощущений. Длинные гибкие катетеры вводятся в вену или артерию, в зависимости от пораженных участков, и направляются к сердцу. Когда катетеры установлены в нужном положении, через них подается высокочастотный энергетический импульс, который нагревает и разрушает ткани сердца, способствующие аритмии. Процедура длится от 2 до 4 часов, но может занять больше времени.
Радиочастотная катетерная абляция сердца
Это микрохирургическая процедура, в которой используются тонкие гибкие трубки — катетеры, проникающие внутрь сердца. Она не требует общего обезболивания или остановки сердца и проводится в специализированных кардиологических центрах с необходимым оборудованием.
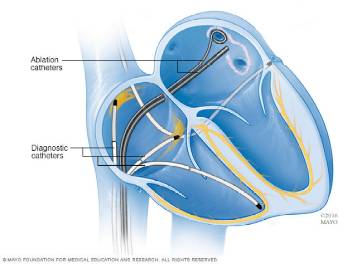
Во время процедуры один или несколько катетеров вводят в кровеносные сосуды и с помощью флюороскопии (метода динамического рентгеновского изображения) направляют к камерам сердца. Катетеры бывают диагностическими и абляционными. Диагностические катетеры помогают определить участок, вызывающий аномальный сердечный ритм, а абляционные — для его устранения.
Преимущества РЧА
Катетерная абляция позволяет полностью устранить симптомы аритмии. Видео: Катетерная абляция После процедуры у пациентов с постоянной тахикардией улучшается дыхание, исчезает одышка, усталость и общая слабость. Статистические исследования показывают, что процедура увеличивает продолжительность жизни и снижает кардиоваскулярный риск на 60%. В сравнении с другими методами, такими как хирургическая абляция, катетерная имеет несколько преимуществ:
- Менее травматична;
- Не требует общей анестезии;
- Не требует остановки сердца во время операции;
- Имеет более короткий реабилитационный период;
- Меньший риск кровотечений и спаечных осложнений.
Торакоскопическая абляция
Суть этого метода лечения схожа с предыдущим. Главное отличие заключается в способе доступа к сердечной мышце. Процедура проводится в операционной под общей анестезией. Для тораскопической абляции делают небольшие надрезы с обеих сторон грудной клетки, через которые вводят специальную трубку с видеокамерой. Затем радиочастотные электроды подводят к участкам патологической активности и подают мощный электрический импульс, который заменяет патологический очаг на рубцовую ткань.
Лазерная абляция
Это миниинвазивное хирургическое вмешательство использует специальный медицинский лазер для рубцевания патологических участков миокарда. Во время процедуры создается направленный поток, который вызывает термические изменения в сердечной мышце, заменяя ее соединительной тканью. Для достижения положительного эффекта может потребоваться несколько повторений. 2-3 курса лазерной абляции позволяют получить необходимый объем рубцовой ткани и полностью заменить участок с аномальной электрофизиологической активностью.
Как протекает послеоперационный период?
Осложнения
- АВ-блокада высокой степени;
- Тампонада сердца;
- Спазм коронарных артерий или тромбоз;
- Перикардит;
- Повреждение клапана.
Сосудистые осложнения, наблюдаемые в 2-4% случаев, включают:
- Ретроперитонеальное кровотечение;
- Гематома;
- Сосудистая травма;
- Транзиторная ишемическая атака или инсульт;
- Гипотензия;
- Воздушная или тромбоэмболия.
Осложнения со стороны респираторной системы:
- Легочная гипертензия с возможным кровохарканьем (может развиться при стенозе легочной артерии);
- Пневмоторакс.
Другие, менее распространенные осложнения:
- Левопредсердная-пищеводная фистула;
- Острый пилорический спазм;
- Паралич диафрагмального нерва;
- Радиационное или электрическое повреждение кожи;
- Инфекция в месте доступа;
- Патологическая синусовая тахикардия;
- Проаритмия.
Образ жизни и прогноз после операции
В большинстве случаев нормализация ритма достигается уже после первой процедуры, но некоторым пациентам требуется повторное вмешательство. Иногда, даже после абляции, необходимо продолжать прием лекарств. Существует ряд изменений в образе жизни, которые могут помочь сердцу избежать проблем с ритмом:
- Избегать стимуляторов, таких как кофеин, алкоголь и никотин, которые могут нарушать сердечный ритм;
- Регулярно контролировать артериальное давление и уровень холестерина, поддерживая их в пределах нормы;
- Сохранять физическую активность. Рекомендуется обсудить с врачом оптимальный уровень нагрузки и составить программу упражнений;
- Минимизировать стресс и психоэмоциональные нагрузки;
- Питаться здоровой пищей и контролировать вес;
- Регулярно проходить скрининговое обследование.
Заключение
Абляция сердца — это эффективный и малотравматичный метод восстановления сердечного ритма. Процедура улучшает общее состояние пациентов, устраняет симптомы аритмии, увеличивает продолжительность жизни и снижает риск преждевременной смерти. Этот метод стал важным этапом в кардиологии, заменив более опасные операции на открытом сердце.
Источник: arrhythmia.center
Показания к проведению и период восстановления после РЧА
Много лет боретесь с гипертонией?
Глава Института: «Вы будете удивлены, насколько просто можно вылечить гипертонию, принимая это каждый день».
Операция на сердце проводится для спасения жизни при тяжелых патологиях. Хирургическое лечение — крайняя мера, поэтому кардиохирург должен тщательно обследовать пациента и оценить риски операции.
Радиочастотная абляция (РЧА) — одна из популярных процедур в кардиохирургии. Она назначается пациентам с осложненной мерцательной аритмией. Процедура относится к малоинвазивным методам: для ее выполнения на грудной клетке достаточно сделать несколько проколов. Ход РЧА контролируется с помощью рентгенографии.
Показания и противопоказания
К показаниям для проведения процедуры относятся:
- мерцательная аритмия предсердий;
- желудочковая и наджелудочковая тахикардия;
- кардиомегалия;
- сердечная недостаточность;
- синдром WPW.
Радиочастотная абляция не проводится при следующих нарушениях:
- острые инфекционные процессы;
- эндокардит;
- декомпенсированная сердечная недостаточность;
- тромбоз сосудов сердца;
- острая форма инфаркта миокарда;
- аллергия на рентгеноконтрастное вещество;
- стенокардия;
- нарушение водно-электролитного баланса;
- гипертония третьей степени;
- аневризма сердца;
- железодефицитная анемия;
- общее тяжелое состояние.
Суть метода
Радиочастотная абляция сердца — это процедура, направленная на устранение аритмии. В ходе вмешательства участок сердца, вызывающий аритмию, прижигается, что приводит к созданию АВ-блокады. Это блокирует прохождение импульса в области, где выполнено прижигание, при этом функции соседней сердечной ткани остаются сохранными, а аритмия прекращается.
Перед решением о проведении РЧА пациент должен пройти тщательное обследование. Все пациенты с мерцательной аритмией или другими нарушениями ритма должны пройти электрофизиологическое исследование сердца. Эта процедура включает регистрацию биопотенциалов с внутренней поверхности сердца с помощью электроды-катетеров, подключенных к регистратору. Также перед операцией проводятся:
- электрокардиография, включая суточный мониторинг;
- эхокардиография;
- лабораторные анализы крови;
- магнитно-резонансная томография сердца.
Не менее чем за 8 часов до РЧА пациенту нельзя есть и принимать медикаменты. Процедура проводится под комбинированной анестезией: сначала вводится местный анестетик, затем — внутривенно.
Процесс РЧА включает следующие этапы:
- Специальный катетер вводится через сосуд к сердцу для мониторинга состояния.
- Устанавливаются зонды-электроды для беспрерывной кардиостимуляции и стимуляции левого желудочка. Абляционный электрод помещается в переднесептальной области правого предсердия.
- Исследуется функционирование пучка Гиса с многократной перестановкой электродов и высокочастотным воздействием на источник аритмии при температуре около 60 градусов.
- После создания АВ-блокады проводится временная электростимуляция. Если нормальный ритм стабилен, процедура завершается. В противном случае может быть имплантирован водитель ритма.
РЧА при мерцательной аритмии длится до 6 часов. Существуют и другие виды абляции:
- криодиструктивная;
- лазерная;
- ультразвуковая.
Однако абляция с созданием АВ-блокады считается наиболее безопасным методом лечения мерцательной аритмии, согласно отзывам пациентов.
В ходе операции могут возникнуть осложнения:
- кровотечение в месте установки катетера;
- разрыв сосуда, в который вводился катетер;
- повреждение миокарда;
- сбой в функционировании электрической системы, усугубляющий аритмию;
- тромбоз, повышающий риск смерти;
- сужение легочных вен;
- поражение почек рентгеноконтрастом.
Риск осложнений повышается у диабетиков и людей старше 75 лет.
Реабилитация
Радиочастотная абляция (РЧА) — малоинвазивная процедура, но она требует восстановительного периода. Пациент должен следовать рекомендациям кардиохирурга, чтобы снизить риск осложнений. После операции возможна боль в месте прокола сосуда. Если она не проходит через полчаса, необходимо сообщить об этом врачу.
Период реабилитации длится несколько месяцев. После РЧА пациенту назначают противоаритмические препараты:
- Пропанорм.
- Пропафенон.
Если пациент уже принимал противоаритмики до абляции, он продолжает их прием и в послеоперационный период. В первые дни после вмешательства рекомендуется соблюдать постельный режим. Важно контролировать ритм сердца и артериальное давление. Для предотвращения повторной аритмии пациенту следует:
- Ограничить потребление соли.
- Отказаться от алкоголя и кофе.
- Соблюдать лечебную диету.
- Избегать противопоказанных видов спорта.
Если пациенту установлен электрокардиостимулятор, врач даст рекомендации по его правильной эксплуатации. Несоблюдение указаний врача может привести к нарушению сердечного ритма.
Преимущества абляции сердца:
- короткий послеоперационный период;
- высокая эффективность;
- отсутствие шрамов и рубцов;
- минимальное воздействие на другие органы.
Стоимость процедуры зависит от ее сложности.
РЧА относится к хирургическим методам лечения нарушений ритма, при которых очаг аритмии (патологические проводящие пути) разрушается с помощью нагревания электрическим током.
Суть метода [ править | править код ]
Радиочастотная катетерная абляция (РЧА) была внедрена в начале 1980-х годов и стала основным методом лечения аритмий, таких как синдром WPW и мерцательные аритмии. Она заменила многие открытые хирургические операции и стала признанной альтернативой медикаментозной терапии.
Суть операции [ править | править код ]
Операция обычно проводится под местной анестезией. Пациенту прокалывают бедренную вену или артерию, в зависимости от области сердца, где планируется вмешательство, а также подключичную вену. Процедура безболезненна благодаря обработке мест анестетиком. Через эти проколы с помощью интродьюсеров под рентгеноскопическим контролем вводят электроды в полость сердца. Операцию выполняет врач-хирург с несколькими ассистентами.
На первом этапе проводится электрофизиологическое исследование (ЭФИ) сердца для выявления аритмогенных зон, таких как дополнительные предсердно-желудочковые соединения и эктопии. Во время ЭФИ регистрируется внутрисердечная кардиограмма, которая отображается на мониторе компьютера. Проводятся специальные тесты для провокации аритмий. Пациент может испытывать дискомфорт в грудной клетке, сердцебиение и небольшую болезненность. Не стоит беспокоиться о перебоях сердца или изменениях ритма, так как врач контролирует сердцебиение с помощью электрических импульсов, провоцируя или прекращая приступы тахикардии.
Для манипуляции катетером врачу необходимо визуализировать его положение в сердце относительно других структур. Ранее использовался только рентгеноскопический метод визуализации катетеров. Однако ориентация катетера с помощью одно- или двухмерного изображения, получаемого при флюороскопии, затрудняет абляцию некоторых форм предсердных и желудочковых аритмий. Основное ограничение существующих методов картирования — это невозможность точного сопоставления интракардиальных электрограмм с пространственной анатомической ориентацией катетера в реальном времени. Это приводит к большой погрешности в определении расположения зон сердца и увеличивает дозу рентгеновского облучения как для пациента, так и для медперсонала. Длительная лучевая экспозиция может вызвать «радиационные» осложнения в отдаленном послеоперационном периоде.
Современные технологии электроанатомического картирования, которые объединяют анатомическую и электрофизиологическую информацию, позволяют создать трехмерную карту интересующей камеры сердца. Комбинация трехмерной анатомической реконструкции с изучением электрической активности помогает оценить роль анатомических структур в генезе аритмий, что важно для эффективной катетерной абляции. Управление катетером без рентгеновского контроля значительно снижает время облучения и общее время процедуры.
В клинической практике широко используются несколько нефлюороскопических навигационных систем:
- CARTO 3 (Biosense Webster, Израиль)
- Ensite Precision (St. Jude Medical, США)
- Rhythmia (Boston Scientific, США)
Когда врач определяет аритмогенную зону, на неё воздействуют радиочастотной энергией с помощью абляционного катетера. Затем через 20 минут повторно проводят ЭФИ для оценки эффективности воздействия. Если результаты удовлетворяют врача, операцию завершают, удаляют катетеры и накладывают гемостатические повязки на места проколов. Пациенту рекомендуют строгий постельный режим: необходимо пролежать на спине, не сгибая ноги в коленях, в течение 12 часов для предотвращения кровотечений и обеспечения быстрого заживления. Через 12 часов, по решению врача, разрешается вставать с кровати.
Осложнения операции [ править | править код ]
Осложнения при проведении эндо-ЭФИ и РЧА можно разделить на четыре группы:
- осложнения, связанные с лучевой нагрузкой (примерно 1 миллизиверт);
- осложнения, возникающие при пункции и катетеризации сосудов (гематома, тромбоз глубоких вен, перфорация артерий, артериовенозная фистула, пневмоторакс);
- осложнения при катетерных манипуляциях (повреждение клапанов сердца, микроэмболия, перфорация коронарного синуса или стенки миокарда, расслоение коронарной артерии, тромбоз);
- осложнения, связанные с радиочастотным воздействием (атриовентрикулярная блокада, перфорация миокарда, спазм или окклюзия коронарных артерий, транзиторное нарушение мозгового кровообращения).
Эта операция относится к малоинвазивной хирургии.
Частота осложнений при катетерной абляции различных тахиаритмий зависит от типа процедуры. В современной практике частота серьезных осложнений колеблется от 0,8 до 6,0% в зависимости от типа процедуры и характеристик пациента. Современные методики нефлюороскопического картирования помогают сократить время флюороскопии и улучшить визуализацию, что повышает точность абляции и снижает частоту осложнений.
В исследовании M. Bohnen и соавторов проанализированы 1676 процедур катетерной абляции различных аритмий. В этой когорте серьезные осложнения возникли при 64 (3,8%) процедурах. Наименьшая частота осложнений наблюдалась при абляции наджелудочковых тахикардий (0,8%), а наибольшая — при абляции фибрилляции предсердий (5,2%) и желудочковых тахикардий с органической сердечной патологией (6,0%). В группе специалистов, выполняющих не менее 50 абляций в год, частота тяжелых осложнений составила: 0,6% для инсульта, 1,3% для тампонады, 1,3% для периферических сосудистых осложнений и около 2% для перикардита. Смертельные осложнения сообщались крайне редко — менее 0,2%.
Где проводят эту операцию [ править | править код ]
Эта операция проводится во всех крупных медицинских центрах с отделениями по лечению нарушений ритма сердца. В Москве, Санкт-Петербурге и других крупных городах есть несколько таких центров.
Операции по катетерной абляции аритмий доступны россиянам по квоте на высокотехнологичную медицинскую помощь (бесплатно).
В Москве операции проводят в следующих клиниках:
- ФГБУ «НМИЦ КАРДИОЛОГИИ им. А.Л. МЯСНИКОВА»
- ФГБУ «НМИЦ ССХ им. А.Н. Бакулева» Минздрава России
- ФГБУ Институт хирургии им. А.В. Вишневского Минздрава России
- ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России
- ГКБ имени В.М. Буянова
- ФГБУ РНЦХ им. акад. Б.В. Петровского РАМН
В Санкт-Петербурге операции проводятся в следующих клиниках:
- ФГБУ ФМИЦ им. В.А. Алмазова Минздрава России
- ФГБВОУ ВПО «Военно-медицинская академия имени С.М. Кирова»
- ФГБУ СПМЦ Минздрава России
В других городах России операции выполняются в следующих клиниках:
- Хабаровск, ФГБУ «Федеральный центр сердечно-сосудистой хирургии»
- Калининград, ФГБУ «ФЦВМТ»
- Новосибирск, ФГБУ «НМИЦ им. ак. Е.Н. Мешалкина» Минздрава России
- Красноярск, ФГБУ «Федеральный центр сердечно-сосудистой хирургии»
- Пермь, ФГБУ «ФЦССХ им. С.Г. Суханова» Минздрава России
- Мурманск, ГОБУЗ «МОКБ им. П. А. Баяндина»
В СНГ операции по катетерной абляции аритмий проводятся в следующих клиниках:
- Казахстан, Астана, АО «Национальный научный медицинский центр»
- Казахстан, Астана, АО «Национальный научный кардиохирургический центр»
- Минск, Беларусь, РНПЦ «Кардиология»
- Ташкент, Узбекистан, «Научно-практический специализированный центр кардиологии»
Разнообразные нарушения ритма сердца распространены. Существуют различные методы их лечения, включая медикаменты и специальные гимнастики, но они не всегда эффективны.
Большим прорывом в кардиологии стала операция на сердце — радиочастотная абляция (РЧА). Этот современный метод позволяет лечить аритмии без открытого доступа, сложного наркоза и длительной реабилитации.
Радиочастотная абляция: особенности процедуры
Абляция выполняется малоинвазивным методом с использованием специальных катетеров. Их вводят в артерию бедра, после чего они достигают нужного участка внутри органа. Процедура заключается в разрушении очага, вызывающего патологический ритм сердца. Для этого могут использоваться радиочастотные волны, лазер или ультразвук.
Применяется местная анестезия, а контроль процедуры осуществляется с помощью рентгеновского оборудования. Образовавшийся участок некроза не влияет на функцию органа, и сокращения сердца происходят в полном объеме. Пациент избавляется от приступов аритмии навсегда.
Повод для назначения операции
Радиочастотная абляция (РЧА) — это хирургический метод лечения заболеваний сердца. Он имеет свои показания и противопоказания. Процедура назначается в следующих случаях:
- отсутствие эффекта от медикаментозной терапии;
- стойкая мерцательная аритмия;
- пароксизмальная тахикардия;
- гипертрофическая кардиомиопатия;
- упорная экстрасистолия.
Врач рекомендует РЧА после тщательного обследования, учитывая заболевание, состояние пациента и ранее примененные методы лечения. Обычно процедуру назначают, если другие методы не принесли результата. При необходимости РЧА можно проводить одновременно с установкой протеза митрального клапана.
Запрет на проведение
Существует ряд состояний, при которых абляция противопоказана из-за риска для жизни пациента. Операция не проводится в следующих случаях:
- гипертермия;
- острое нарушение дыхания;
- высокое артериальное давление;
- эндокардит;
- аневризма аорты;
- острый инфаркт миокарда;
- анемия;
- патология свертывающей системы;
- нарушения солевого баланса;
- значительная декомпенсация сердечной недостаточности;
- аллергия на йод и рентгенконтрастные вещества;
- заболевания почек.
Некоторые из этих состояний можно устранить, и после лечения абляцию можно будет провести. Другие являются абсолютными противопоказаниями.
Ожидаемый результат
Если процедура радиочастотной абляции (РЧА) сердца выполнена по показаниям и на высоком уровне, результаты заметны с первых дней. Наилучшие результаты наблюдаются при синдроме Вольфа-Паркинсона-Вайта (ВПВ) у молодежи и при желудочковых пароксизмальных тахикардиях.
У 80% пациентов проявления мерцательной аритмии исчезают навсегда, у остальных наблюдается длительная ремиссия или значительное снижение интенсивности симптомов. Операция проводится с минимальным риском, смертность составляет менее 0,7%.
Подготовка к операции
Операцию РЧА проводят в плановом порядке. Накануне рекомендуется легкая пища, а за 12 часов до процедуры есть нельзя. Вечером ставят очистительную клизму.
В паховой области и районе ключицы удаляются волосы. Обязательно проводится консультация с лечащим врачом и анестезиологом о приеме медикаментов за день до вмешательства и непосредственно перед процедурой.
Алгоритм выполнения
Процедура устранения аритмии длится около двух часов. Операция начинается с установки венфлона для введения медикаментов в кровяное русло. Для снижения тревожности пациенту могут назначить седативные препараты. Затем проводится местная анестезия, после чего пунктируется бедренная артерия для введения электродов.
Подключаются датчики ЭФИ-системы для записи наружных и внутренних электрокардиограмм. Данные транслируются на компьютер, что облегчает управление процессом. Подаётся контрастное вещество для определения участков, вызывающих неправильные сокращения. Нагревается очаг, генерирующий ложные импульсы, до 60 градусов, что приводит к некрозу.
Восстановительный период
После катетерной абляции сердца пациента переводят в палату для мониторинга работы сердца и измерения давления. Он остается в отделении на 1-2 суток. Процедура малотравматична, после нее не возникает сильных болей, требующих специальных препаратов. Швов нет, что исключает необходимость длительной обработки. Косметических дефектов в виде рубцов также не остается.
В дальнейшем важно вести здоровый образ жизни: отказаться от вредных привычек и снизить потребление соли. Умеренные физические нагрузки должны стать нормой. Реабилитация после РЧА сердца проходит легко, рецидивы случаются крайне редко.
Риск осложнений и прогноз
Существует риск осложнений после процедуры, хотя их частота минимальна и манипуляция обычно проходит успешно. В редких случаях могут возникнуть следующие последствия:
- кровотечение;
- повреждение тканей сердца;
- тромбоз;
- ухудшение функции почек из-за контраста;
- нарушение целостности сосудов.
Чаще всего осложнения наблюдаются у пожилых пациентов с серьезными сопутствующими заболеваниями. Менее 1% людей испытывают усугубление аритмии. Все эти состояния успешно устраняются квалифицированными медиками. При соблюдении рекомендаций процесс восстановления проходит без неприятных последствий.
Стоимость процедуры
Процедура радиочастотной абляции сердца доступна во многих кардиоцентрах. В Санкт-Петербурге ее проводят в клинике высоких медицинских технологий Н.И. Пирогова, а также в Московской ЦКБ, Аритмологическом центре института хирургии А. В. Вишневского и исследовательском университете Мешалкина, которые успешно решают проблемы нарушения ритма сердца.
Лечением таких пациентов занимается Национальный медицинский исследовательский центр кардиологической хирургии Бакулева. Цены на операцию зависят от типа аритмии. В ННМЦ города Астаны стоимость варьируется от 18 000 до 595 200 рублей. В кардиоцентре А. Л. Мясникова вмешательство при узловой тахикардии стоит 210 000 рублей, при трепетании предсердий — 325 000 рублей, а мерцательная аритмия лечится за 380 000 рублей. За границей стоимость процедуры значительно выше: в клиниках Израиля катетерная абляция может стоить в 3-5 раз дороже.
Отзывы пациентов и врачей
Процедура радиочастотной абляции (РЧА) сердца, по мнению кардиологов, стала прорывом в лечении тяжелых аритмий. Ранее для этого требовалось сложное хирургическое вмешательство на открытом сердце, что связано с высокими рисками и осложнениями. Пациенты долго восстанавливались и не могли вести нормальный образ жизни. Без лечения аритмии часто приводили к инвалидности.
Сергей, врач с 35-летним стажем:
Когда я начинал свою практику, аритмии лечили только медикаментами. Со временем состояние пациентов ухудшалось, приступы становились длительными и упорными, требуя оперативного вмешательства. Однако не все решались на такую процедуру из-за состояния здоровья. Люди оставались на таблетках и терпели проблемы до конца жизни. Появление РЧА дало возможность помогать многим пациентам без травм и разрезов, а также без сложной реабилитации.
Михаил, кардиолог с 10-летним стажем:
От коллег с большим опытом знаю, что еще недавно аритмии в тяжелых случаях лечили только хирургическим путем. Пациенты долго восстанавливались и не могли вернуться к нормальной жизни. Хорошо, что появился этот метод. У меня уже много пациентов прошли через РЧА, и все перенесли процедуру легко, без рецидивов.
РЧА сердца получила положительные отзывы от пациентов, которые избавились от тяжелых приступов без разрезов и рубцов. Пребывание в стационаре и восстановление заняли совсем немного времени.
Одна из пациенток страдала мерцательной аритмией более 10 лет. Приступы становились частыми, лекарства плохо помогали. Врач рекомендовал РЧА. Она долго сомневалась, но дети настояли, и она обратилась в Бакулевскую клинику. Там ей подробно объяснили процесс вмешательства. Процедура прошла легко, были лишь небольшие неприятные ощущения. Восстановление прошло без осложнений. На следующий день ее отпустили домой, и через неделю она вернулась к нормальной жизни. Прошло более 5 лет, аритмия не вернулась.
Другой пациент столкнулся с пароксизмальной тахикардией, когда сердцебиение достигало 180 ударов в минуту. Приступы плохо купировались и часто приходилось лежать в кардиологии. Доктор рекомендовал РЧА. Год назад он согласился на процедуру. Вмешательство и реабилитация прошли хорошо, сейчас он чувствует себя отлично, аритмия не возникает, и он вернулся к привычной жизни.
Образ жизни после операции
После хирургического вмешательства пациент может вернуться к нормальной жизни через несколько дней. Однако вредные привычки следует исключить, в том числе не рекомендуется употребление кофе.
В течение года пациент должен находиться на учёте в кардиодиспансере под наблюдением аритмолога.