Кровоизлияние в мозг у новорожденных может иметь серьезные и непредсказуемые последствия. Чаще всего такая патология возникает во время родов. Своевременное выявление проблемы, адекватная медицинская помощь и правильный уход за ребенком могут значительно повысить шансы на положительный исход. Какие существуют виды мозговых кровоизлияний и как можно защитить будущего малыша от них?
Причины патологии
Кровоизлияние в мозг у новорожденного возникает при повреждении костей черепа во время родов. Это приводит к разрыву кровеносных сосудов в черепной коробке. Еще одной причиной может быть кислородное голодание мозговых тканей. В таких случаях кровь скапливается между твердой и мягкой оболочками, иногда проникая в мозговое вещество и нарушая его функции.
Факторы, способствующие разрыву сосудов, включают:
- Тяжелые роды.
- Роды после 40-41 недели гестации.
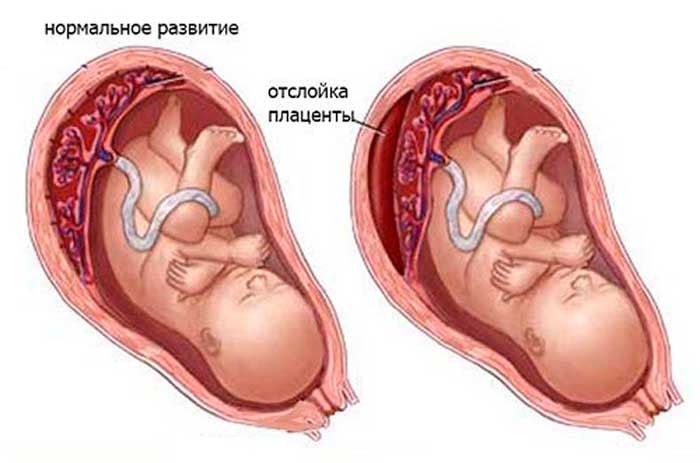
- Патологии беременности, например, преждевременное отслоение плаценты.
- Инфекции во время беременности.
- Ошибки медицинских работников.
- Преждевременные роды. Кровоизлияния чаще происходят у глубоко недоношенных детей, так как их черепа еще не достаточно прочные и подвержены травмам.
- Узкий таз матери, когда размеры головки ребенка не соответствуют ширине родовых путей.
Одной из наиболее частых причин является неправильная оценка веса и размера плода. Если окружность головы новорожденного превышает размеры родовых путей, он может застрять или задохнуться. В таких случаях врач может принять решение о применении вакуума или акушерских щипцов. Неправильное использование этих инструментов может привести к сжатию головки и разрыву тонких сосудов под воздействием давления.
Виды кровоизлияния
Чтобы сделать прогнозы и определить врачебные мероприятия, важно понять вид внутричерепного кровоизлияния. Они различаются по:
- Месту локализации.
- Провоцирующим причинам.
Кровотечения в головном мозге у новорожденных бывают:
- Субдуральные. Кровь скапливается между твердыми и мягкими оболочками мозга. Причины часто связаны с несоответствием окружности головы и размеров таза роженицы. У новорожденного могут наблюдаться отсутствие безусловных рефлексов (частично или полностью) и судороги.
- Эпидуральные. Кровеносные сосуды повреждаются между костями черепа и твердой оболочкой. У пациента могут возникать трудности с дыханием, мидриаз (расширение зрачка) со стороны поражения, замедление пульса. Патология связана со стремительными родами, переношенной беременностью и недоразвитием черепных костей.
- Субарахноидальные. Кровь попадает в вещество мозга и под мозговые мембраны. У больного наблюдаются гипервозбудимость, нарушение сна, длительное бодрствование и мышечные судороги. Эта проблема часто встречается у недоношенных новорожденных. Причиной может быть использование вакуума или акушерских щипцов при родах.
- Внутрижелудочковые. Поражаются желудочки головного мозга. У таких малышей регистрируют гипотонус мышц, отсутствие безусловных рефлексов, остановку дыхания, анемию, набухание родничка и нарушение терморегуляции. Кровоизлияние происходит из-за патологий внутриутробного развития и глубокой недоношенности.
Наиболее благоприятные прогнозы специалисты дают при субарахноидальных кровотечениях. Своевременная помощь позволяет мозгу новорожденного восстановиться за несколько месяцев, иногда — лет. Наиболее опасным считается внутрижелудочковое кровоизлияние, которое приводит к высокой смертности среди новорожденных.
Общая симптоматика
В зависимости от места кровоизлияния в мозге возникают различные клинические признаки, которые помогают быстро заподозрить проблему и отреагировать.
Общие симптомы:
- Потеря сознания.
- Частое срыгивание фонтаном.
- Судороги.
- Слабость, апатия, вялость.
- Головные боли.
При попадании крови в глубинные ткани мозга могут наблюдаться:
- Кома.
- Отсутствие реакции на свет.
- Задержка дыхания.
- Резкое падение температуры.
- Парез конечностей.
Если кровь попадает в серое или белое вещество, у младенца могут проявляться следующие признаки:
- Судорожные приступы.
- Мышечная слабость.
- Гипервозбудимость или заторможенность.
- Трудности с засыпанием.
- Продолжительный монотонный плач.
Кровоизлияние в мозжечок может вызвать тяжелую симптоматику:
- Обильное срыгивание, рвота.
- Двигательная заторможенность.
- Ригидность затылочных мышц.
- Кома.
Диагностика и терапия
Скорость выявления травмы, установление ее причин и проведение терапии критически важны для жизни и здоровья малыша. Для получения точной информации и оценки состояния новорожденного необходимо провести:
- Анализ церебральной жидкости на наличие кровянистых элементов.
- Компьютерную томографию.
- Анализ крови.
- Коагулограмму.
При интенсивном кровотечении в мозг новорожденному требуется экстренная помощь для нормализации сердечного ритма и стабилизации работы органов дыхания и нервной системы, что поможет избежать серьезных осложнений. Пациента доставляют в реанимационное отделение, где выполняются следующие процедуры:
- Удаление излишков жидкости из пораженной области для снижения внутричерепного давления и уменьшения сдавливания мозговых тканей.
- Применение диуретиков для устранения отечности и выведения лишней жидкости.
- Переливание крови и плазмы при необходимости.
- Использование кровоостанавливающих и противосудорожных препаратов.
- Гормонотерапия для стабилизации работы надпочечников и нормализации гормонального фона.
- Антибиотикотерапия для предотвращения инфицирования пораженных участков.
- Витаминотерапия как вспомогательная мера.
Ребенку назначают:
- Сеансы массажа для улучшения кровотока в ЦНС.
- Занятия с логопедом в старшем возрасте.
При выписке из родильного дома младенца ставят на учет к узким специалистам (неврологу, ортопеду).
У недоношенных детей может наблюдаться несколько видов кровоизлияний. Основная терапия направлена на удаление крови из мозговых структур. Лечение кровоизлияния, если оно начато вовремя, обычно проходит успешно, так как мозг младенцев пластичен и быстро восстанавливается. Важно исключить любые факторы, способные спровоцировать повторный разрыв сосуда и вызвать осложнения.
Возможные последствия
Выраженность клинических проявлений осложнений кровоизлияний зависит от степени повреждения мозговых структур. Иногда тяжелые повреждения невозможно устранить даже при адекватной терапии.
Если у маленького пациента:
- При массивном и объемном кровотечении с разрывом палатки или серпа мозжечка состояние резко ухудшается, что может привести к летальному исходу сразу после рождения.
- При массивном кровоизлиянии в коре головного мозга у новорожденного может образоваться большая гематома, которая со временем рассасывается, оставляя порэнцефалическую кисту.
Незначительные мозговые кровоизлияния не причинят серьезного вреда ребенку, если помощь была оказана вовремя и профессионально. Часто последствия перенесенного кровоизлияния в младенчестве проявляются инсультом у молодых людей.
Возможные последствия тяжелых форм патологии включают:
- ДЦП.
- Коматозное состояние.
- Гидроцефалию.
- Эпилепсию.
- Заметное отставание в развитии.
- Отек мозга.
- Косоглазие.
- Агрессивность.
- Нарушение речи.
Любое кровотечение (эпидуральное, субдуральное, внутрижелудочковое) часто оставляет последствия. Защититься от врачебных ошибок не может ни одна женщина, идущая на роды, но минимизировать риск возможно, следуя рекомендациям гинеколога. Важно отказаться от вредных привычек, пройти обследование на токсоплазмоз и ответственно подойти к выбору роддома и врача.
Источник: BolitGolova.info
Причины кровоизлияния у новорождённых
Кровоизлияние в мозге возникает из-за повреждения сосудов внутри черепной коробки, что приводит к попаданию крови в оболочку мозга. Причинами разрыва сосудов могут быть травмы или гипоксия.
Исследования показали, что у новорождённых кровотечение может возникнуть по следующим причинам:
- Нарушение сроков беременности (недоношенный или переношенный ребёнок);
- Большая окружность головы младенца и неготовность родовых путей матери;
- Микоплазма, гипоксия, внутриутробные инфекции;
- Долгие или скоротечные роды;
- Врачебные ошибки во время родов.
Для точной диагностики патологии проводится томография головы младенца.
Классификация кровоизлияний у новорождённых
Субарахноидальное кровоизлияние у новорождённого
Одним из наиболее распространенных видов кровоизлияний у детей является субарахноидальное. Оно возникает из-за разрыва сосудов в паутинной и мягкой оболочках мозга, часто в результате затяжных родов. Если проблему не распознать вовремя, может начаться воспалительный процесс из-за распада крови в области кровотечения.
Основные симптомы:
- Перевозбуждение и плохой сон;
- Постоянный плач;
- Косоглазие;
- Увеличенный объем головы;
- Судороги;
- Напряжение затылочных мышц.
При своевременной диагностике и правильном лечении кровоизлияние не оставляет последствий.
Субдуральные кровоизлияния у новорождённых
Субдуральное кровоизлияние у новорождённых возникает из-за разрыва венозных сосудов. Это повреждение часто связано с острой травмой, которая приводит к накоплению крови между твёрдой оболочкой и мозгом. В результате формируется гематома, сжимающая мозг, что может иметь опасные последствия, вплоть до летального исхода.
Кроме травм, субдуральное кровотечение могут вызывать аневризмы и опухоли мозга. Основные факторы риска включают:
- Слишком крупный плод;
- Ригидность матки (у впервые рожающих женщин и при поздних родах);
- Стремительные или затяжные роды;
- Вакуумная экстракция или поворот ребёнка во время родов;
- Недоношенность (мягкие кости черепа).
Симптомы субдурального кровотечения у новорождённых:
- Напряжение мышц затылка;
- Запрокидывание головы;
- Нереагирование зрачка на свет;
- Брадикардия;
- Судороги.
Состояние ребёнка при этой патологии тяжёлое, и летальный исход может наступить в течение двух дней. При своевременной диагностике и удалении гематомы в половине случаев удаётся сохранить жизнь новорождённому. У остальных могут наблюдаться серьёзные неврологические поражения, гидроцефалия и летальный исход.
Внутрижелудочковое кровоизлияние у новорождённого
Асфиксия и гипоксия могут вызвать внутрижелудочковое кровоизлияние у младенцев. В группе риска находятся недоношенные дети, у которых не полностью сформированы кровеносная система и структуры мозга. У таких младенцев в голове присутствует герминальный матрикс — структура, которая позже становится каркасом мозга. При внутрижелудочковом кровоизлиянии процесс трансформации матрикса нарушается, что может привести к задержке развития ребенка.
Данная патология имеет четыре степени тяжести. В первых двух степенях симптомы отсутствуют, и заболевание выявляется только с помощью томографии и сонографии. На третьей и четвертой степенях развиваются гидроцефалия и распространение кровотечения на ткани мозга, что приводит к неврологическим изменениям.
Субэпендимальное кровоизлияние у новорождённых
Субэпендимальное кровоизлияние возникает из-за гипоксии мозга. У новорождённых детей наблюдаются следующие симптомы:
- Гипотония рук;
- Лёгкие перепады возбуждения и вялости;
- Излишняя подвижность глаз;
- Нерезкое запрокидывание головки.
Повторяющиеся приступы апноэ являются показательным признаком этого состояния. Для диагностики младенцу проводят нейросонографию. СЭК не всегда удаётся распознать в первые часы жизни; симптомы могут проявляться на второй неделе или даже спустя несколько месяцев после рождения. Затяжное течение болезни может привести к образованию кисты в мозге.
Паренхиматозное кровоизлияние у новорождённого
Осложнением ВЖК может стать попадание крови в вещество мозга, что называется паренхиматозом.
Патология возникает из-за вирусной инфекции или нарушений свёртываемости крови у ребенка, например, при различии резус-факторов матери и малыша. К причинам также относятся асфиксия и родовая травма.
Такое кровотечение представляет серьезный риск для жизни младенца. При благоприятном исходе, после рассасывания гематомы, образуется киста, занимающая поражённый участок мозга. Это может привести к серьезным неврологическим нарушениям и задержке в развитии.
Другие виды кровоизлияний у новорождённых
Кровоизлияние в мозг у новорождённого
Кровоизлияния в мозг у новорождённых делятся на:
- Эпидуральные;
- Субарахноидальные;
- Кровоизлияния в вещество мозга и желудочки;
- Субдуральные.
В первые дни жизни у младенцев могут наблюдаться и другие типы кровотечений.
Кровоизлияние в надпочечнике у новорождённого
Гематома может развиться из-за неправильного акушерского ведения родов или механического травмирования плода.
На третий день жизни у ребенка гематома начинает распадаться, что приводит к резкому ухудшению состояния. Признаки ухудшения включают:
- Резкую мышечную гипотонию;
- Падение давления;
- Рвоту;
- Парез кишечника.
Для диагностики назначают срочную рентгенографию и УЗИ брюшной полости.
Лечение может потребовать хирургического вмешательства для удаления гематомы и гормональной терапии. Возможными последствиями являются хроническая надпочечниковая недостаточность.
Кровоизлияние в глаз у новорождённых
Кровотечения наблюдаются в сорока процентах случаев при трудных родах с использованием стимулирующих медикаментов и вакуумного родовспоможения. Обычно они проходят бесследно в течение первых двух недель и не связаны с кровоизлияниями в мозг.
Лечение кровоизлияний у новорождённых
Лечение кровоизлияний у младенцев в основном поддерживающее, за исключением случаев, когда требуется хирургическое вмешательство для удаления гематом. Всем детям назначают витамин К, который способствует рассасыванию сгустков крови. При определенных показаниях могут назначаться факторы свёртывания.
Заболевшего младенца защищают от шума и яркого света. Чтобы избежать нагрузки, кормление осуществляется через пищевой зонд.
Основные принципы ухода за новорождённым при кровоизлиянии:
- Избегать резких движений при переодевании и купании;
- Следить, чтобы ребёнок не падал и не наклонялся вниз головой;
- Постоянно контролировать температуру тела для выявления обострений состояния.
Источник: kpovb.ru
Что вызывает кровоизлияние в мозг у новорожденных?
Кровоизлияние в мозг младенца происходит из-за разрыва внутричерепного сосуда, что может быть вызвано родовыми травмами или проблемами во время родов. При выбросе значительного объема крови в мозг новорожденного происходит повреждение тканей и органов центральной нервной системы, что может негативно сказаться на развитии малыша.
Кровоизлияние может возникнуть по следующим причинам:
- Значительная разница между размерами головы младенца и родовых путей матери.
- Нарушения в продолжительности беременности или родовой деятельности.
- Осложнения во время беременности.
- Ошибки врачей при проведении родов.
ВНИМАНИЕ! Эти факторы часто приводят к повреждению черепной коробки ребенка, что может вызвать разрыв главного кровеносного сосуда мозга.
Группа риска и причины кровоизлияния у младенцев
Кровоизлияние в мозг у новорожденных чаще всего связано с факторами, связанными с матерью или медицинским персоналом. В группу риска попадают недоношенные дети и малыши с низким весом. Это связано с недоразвитием и слабой структурой черепа, так как преждевременные роды и проблемы с беременностью мешают нормальному развитию внутренних органов плода. Недоношенность — основная причина патологий у новорожденных.
Беременные женщины, активно курящие, также увеличивают риск кровоизлияния в мозг у своих детей вдвое. Курение приводит к повышению уровня углекислого газа в крови, что вызывает кислородное голодание плода. Это негативно влияет на гормональный фон матери и функциональное развитие ребенка, особенно клеток и сосудов центральной нервной системы. У новорожденного с неокрепшими сосудами может произойти разрыв церебрального сосуда и внутричерепное кровотечение.
Дополнительные причины кровоизлияния включают:
- чрезмерно продолжительная беременность;
- внутриутробное инфицирование плода;
- гипоксия у матери из-за курения или других факторов;
- крупный размер плода;
- слишком быстрые или затяжные роды;
- нарушения в процессе родов со стороны врача-акушера;
- неправильное проведение кесарева сечения;
- узкие родовые пути;
- сильный токсикоз во 2–3-м триместрах;
- наследственные заболевания у матери.
ВАЖНО! Кровоизлияние в мозг может быть вызвано сочетанием нескольких факторов. Беременной женщине рекомендуется отказаться от курения, чтобы минимизировать влияние никотина на плод. Новорожденному необходимо пройти обследование вместе с матерью для определения степени развития и распространенности патологии.
Виды и степени кровоизлияний
В зависимости от локализации внутримозгового кровотечения существует классификация по МКБ. Выделяют следующие виды кровоизлияний:
- Эпидуральное — затрагивает твердую оболочку мозга и череп.
- Субдуральное — происходит под твердой оболочкой мозга.
- Субарахноидальное — затрагивает паутинную оболочку мозга.
- Паренхимальное (внутримозговое) и желудочковое — возникают внутри головного мозга.
У младенцев может наблюдаться одна или несколько форм кровоизлияний одновременно. Каждая из них без должного лечения прогрессирует. Выделяют 4 степени патологии:
- 1-я степень — субэпендимальное кровоизлияние, не затрагивающее внутренние отделы головного мозга.
- 2-я степень — частичное или полное заполнение кровью одного из желудочков мозга без увеличения его размера.
- 3-я степень — увеличение заполненного кровью желудочка мозга.
- 4-я степень — крайняя и наиболее опасная, при которой кровь проникает в вещество головного мозга.
СПРАВКА! Каждый вид внутримозгового кровотечения имеет свои признаки и различается степенью опасности: чем ближе к мозгу произошел разрыв сосуда, тем выше риски для здоровья и жизни ребенка. Важно своевременно пройти диагностику для предупреждения развития патологии.
Эпидуральные
Эпидуральные кровотечения возникают между черепом и твердой оболочкой головного мозга. Чаще всего их причиной становятся черепные травмы, особенно в теменной области, что приводит к повышению давления в мозге. Травма может произойти во время беременности или стремительных родов.
В первые 3–6 часов после рождения эпидуральное кровоизлияние может не проявляться, и ребенок выглядит спокойным и здоровым. Однако по истечении этого времени его состояние может резко ухудшиться. Признаки ухудшения включают:
- приступы удушья;
- нарастание брадикардии и снижение пульса;
- падение артериального давления;
- судороги;
- расширение одного зрачка (со стороны поврежденного отдела мозга).
ВНИМАНИЕ! При прогрессирующем и обширном эпидуральном кровотечении в течение 2–3 дней может произойти сдавление мозга, что приведет к коматозному состоянию и возможному летальному исходу. Без лечения последствия станут необратимыми.
Субдуральные
Субдуральные кровоизлияния возникают из-за разрыва сосудов между твердой и мягкой оболочками головного мозга. К факторам риска относятся несоответствие размеров плода и родовых путей, а также осложнения во время беременности. Эти обстоятельства могут привести к травмированию черепа, смещению и повреждению костей, что вызывает нарушения в центральной нервной системе. Субдуральные кровотечения чаще встречаются у детей, рожденных первыми.
У новорожденных и месячных детей данный вид нарушения можно определить по следующим признакам:
- неврологические патологии;
- увеличение размера головы;
- судороги;
- повышение артериального давления;
- отклонение глазных яблок, косоглазие и отсутствие реакции зрачков на свет;
- ригидность мышц затылка.
ВАЖНО! В течение первого месяца жизни симптомы будут явными, что позволит вовремя выявить кровоизлияние и начать лечение. После терапии могут возникнуть неврологические осложнения.
Субарахноидальные
Субарахноидальное кровотечение у грудных детей возникает при затянувшихся родах с медицинским вмешательством и у недоношенных младенцев. Разрыв сосуда может быть вызван нарушением ЦНС из-за воспаления мозговых оболочек. Кровоизлияние происходит между веществом мозга и паутинной оболочкой.
Основные признаки субарахноидального кровотечения у новорожденного:
- увеличение размера головы из-за расхождения черепных костей;
- постоянный и сильный плач;
- повышенная тревожность;
- нарушения сна;
- судороги;
- сильная реакция на раздражители;
- возбужденное состояние;
- косоглазие.
Симптомы могут проявляться сразу после рождения или развиваться в течение нескольких дней.
СПРАВКА! Субарахноидальное кровоизлияние диагностируется чаще всего, но эта форма патологии не самая опасная. Среди ее последствий могут быть психические расстройства, которые можно предотвратить при своевременном лечении.
Внутримозговые и желудочковые
Самыми редкими являются внутримозговой и желудочковый типы кровоизлияний, чаще всего диагностируемые у недоношенных детей.
Кровотечения в желудочках головного мозга, заполненных спинномозговой жидкостью, часто проходят самостоятельно в течение 3 дней после рождения и не требуют лечения. Однако серьезные нарушения сосудистой сети в центральной нервной системе, при которых желудочки заполняются кровью, могут привести к осложнениям, проявляющимся в возрасте одного года и старше. К таким последствиям относятся проблемы с поведением и детский церебральный паралич (ДЦП).
Опасную патологию у младенца можно определить по следующим признакам:
- гипотония мышц;
- ослабленные рефлексы;
- слабое и редкое дыхание.
ВНИМАНИЕ! Данная симптоматика может усугубляться и привести к коме или смертельному исходу. Важно своевременно начать лечение.
Также возможно возникновение внутрицеребрального или паренхиматозного кровоизлияния. При паренхимальном кровотечении участок мозга прекращает функционировать, и у ребенка наблюдаются следующие симптомы:
- общее ухудшение состояния;
- набухание родничка;
- анемия;
- нарушение терморегуляции;
- расстройства пищеварительного тракта.
Кровоизлияния в желудочки и паренхиму мозга у новорожденных могут быть вызваны не только нарушениями во время беременности и родов, но и такими заболеваниями:
- геморрагический инфаркт;
- новообразование или опухоль в мозге;
- аномальное развитие церебральных сосудов;
- образование гематомы в мозговом отделе из-за давления большого объема крови.
СПРАВКА! Развитие этих патологий у плода может быть связано с неправильным образом жизни беременной, наличием вредных привычек и длительным приемом активных препаратов. Усугубить ситуацию может неудачное падение матери во 2-м и 3-м триместрах.
Симптомы кровоизлияния в мозгу новорожденных
Независимо от локализации разрыва сосуда в мозгу, у ребенка при кровоизлиянии в центральной нервной системе наблюдаются общие симптомы:
- нарушение сознания;
- постоянная вялость и апатия;
- периоды повышенной возбудимости;
- бурная реакция на внешние раздражители;
- частые плач и крики;
- увеличение окружности головы;
- головные боли;
- скачки артериального давления;
- слабый аппетит или его отсутствие;
- снижение массы тела;
- судороги;
- рвота;
- бледность и синюшность кожных покровов;
- нарушения дыхания;
- проблемы с глазами.
ВАЖНО! Признаки патологии могут проявляться резко и внезапно. Симптомы, характерные для каждого типа внутричерепного кровотечения, помогают точно установить диагноз.
Меры диагностики
Новорожденному необходимо пройти обследование с мамой для определения степени развития и распространенности патологии. Для установления вида и стадии кровоизлияния в мозге младенца применяются следующие методы диагностики:
- НСГ — ультразвуковое исследование мозга, позволяющее изучить его структуру и выявить нарушения;
- КТ — дает детальную информацию о наличии кровоизлияний в мозгу;
- исследование спинномозговой жидкости — позволяет установить наличие кровотечения, так как при кровоизлиянии в ликворе будет кровь;
- коагулограмма — исследует состав и свойства крови;
- ЭЭГ — предоставляет информацию о функциональности и активности мозга.
Своевременное проведение этих диагностических мероприятий помогает избежать развития патологии и ее последствий.
Способы лечения
В зависимости от типа кровоизлияния у новорожденного методы лечения могут различаться. При желудочковом кровотечении в мозге необходимо переливание крови с высоким содержанием эритроцитов. Для эпидурального кровоизлияния требуется операция по удалению гематомы и переливание крови для восполнения потерь.
Субарахноидальное кровотечение требует комплексного подхода:
- Удаление лишней крови с помощью люмбальных пункций.
- Медикаментозное или хирургическое снятие отека мозга.
- В тяжелых случаях — шунтирование церебральных сосудов.
Медикаментозная терапия включает:
- Мочегонные средства для выведения лишней жидкости («Верошпирон», «Фуросемид», «Диакарб»).
- Успокоительные и седативные препараты для снижения возбуждения («Реланиум», сульфат магния).
- Кровоостанавливающие средства для остановки обширного кровотечения («Викасол», «Аскорутин», хлорид кальция).
- Стимулирующие препараты для восстановления функций организма и работы мозга (глюконат кальция, «Панангин»).
СПРАВКА! Лечебные мероприятия направлены на удаление остатков крови и восстановление нормальной функции мозга. Своевременные меры повышают шансы избежать развития патологии.
Важно создать благоприятные условия для малыша и избегать стрессовых ситуаций (громкого шума, яркого света, резких движений). Рекомендуется кормление через зонд, чтобы младенец не тратил силы на питание.
Реабилитационный период
После терапии ребенок нуждается в постоянном уходе и контроле врачей. При своевременном начале лечения реабилитационный период длится не более 14 дней и включает следующие требования:
- Обустройство кровати: голова малыша должна быть приподнята, рядом с ней на расстоянии 20–30 см разместите лед, а ноги младенца держите в тепле около грелки.
- В течение 3–4 дней после терапии кормите младенца сцеженным молоком с помощью зонда.
- Начиная с 5-го дня реабилитации занимайтесь с малышом специальной гимнастикой и массажем для нормализации двигательных функций и стимуляции ЦНС.
ВНИМАНИЕ! После выписки ребенка важно регулярно проходить обследования и посещать невропатолога.
Прогноз дальнейшей жизни
При своевременно начатой терапии прогноз жизни ребенка обычно благоприятный. Мозг новорожденного легко поддается лечению и быстро регенерируется.
Высокие шансы на полноценную жизнь имеют дети, у которых кровоизлияние не затронуло вещества мозга и не достигло крайних стадий. Такие случаи часто характеризуются слабо выраженной симптоматикой или ее отсутствием.
Поздняя диагностика и запоздалая терапия могут привести к последствиям после остановки внутричерепного кровотечения, включая:
- ДЦП.
- Гидроцефалию.
- Отставание в психическом и физическом развитии.
- Психические нарушения.
- Неврологические расстройства.
Предотвратить их развитие можно с помощью контроля за состоянием ребенка и своевременных мер. В период беременности матери важно заботиться о своем здоровье и отказаться от вредных привычек, чтобы облегчить вынашивание плода и минимизировать риски развития патологий.
Заключение
Общие сведения
Кровоизлияние в мозг возникает при повреждении костей черепа. Это приводит к нарушению целостности кровеносных сосудов в области головного мозга. Часто внутричерепное кровоизлияние связано с гипоксическим поражением мозга.
При таких повреждениях кровь проникает под твердую или мягкую оболочку головного мозга, иногда пропитывая серое вещество, что вызывает нарушения его функциональности.
Если повреждены крупные сосуды, кровоизлияние может быть интенсивным и обширным, что приводит к опасным и порой необратимым последствиям, угрожающим жизни и здоровью новорожденного.
Проявления недуга зависят как от интенсивности кровоизлияния, так и от места повреждения сосуда.
Причины возникновения
Кровоизлияния в мозг чаще всего возникают у недоношенных детей. У них кости черепа и оболочки мозга недостаточно прочные, что делает их более уязвимыми к травмам.
Недоношенные дети также чаще страдают от кислородной недостаточности, что негативно сказывается на состоянии головного мозга и может привести к кровоизлияниям.
Статистика показывает, что у детей с весом при рождении менее 1500 граммов в 50% случаев наблюдается внутричерепное кровоизлияние различной степени тяжести. У доношенных детей этот недуг встречается значительно реже — примерно в 0,001% случаев.
Существуют и другие факторы, повышающие риск развития кровоизлияний в мозг:
- Переношенность (рождение после 40 недели беременности).
- Низкий вес при рождении, даже если роды начались в срок. У таких детей часто развивается внутриутробная гипоксия, что увеличивает риск внутричерепных кровоизлияний.
- Патологическое течение беременности (внутриутробное инфицирование плода, фетоплацентарная недостаточность, маловодие).
- Большие размеры головки ребенка, затрудняющие его проход по родовым путям.
- Стремительные или слишком длительные роды.
- Неправильные действия врачей во время родов (например, неумелое использование акушерских инструментов).
Классификация
В зависимости от локализации пораженного сосуда выделяют четыре вида внутричерепного кровоизлияния:
-
Эпидуральное. Кровоизлияние происходит между черепной коробкой и твердой оболочкой мозга. Часто причиной является родовая травма, но возможны и бытовые повреждения, например, если ребенок ударился или выпал из кроватки.
-
Субдуральное. Кровотечение локализуется между твердой и мягкой оболочками мозга. Основной причиной служат осложнения родов, такие как стремительные или затяжные роды, или крупная головка ребенка, затрудняющая прохождение через родовые пути. Это может привести к смещению костей черепа и разрыву сосуда.
-
Субарахноидальное. Это наиболее распространенная форма кровоизлияния. Кровотечение возникает между мягкой оболочкой мозга и его веществом. Чаще всего патология связана с неправильными действиями врачей во время родов или недоношенностью ребенка.
-
Внутримозговое и желудочковое. В некоторых случаях поражаются сосуды в области, заполненной спинномозговой жидкостью. Желудочковое кровотечение возникает, как правило, из-за недоношенности ребенка (при рождении до 32 недели, когда мозг недостаточно сформирован).
В зависимости от степени тяжести выделяют четыре разновидности:
-
Первая степень — субэпендимальное кровоизлияние, при котором симптомы могут быть слабыми или отсутствовать. У многих детей проявляется лишь специфическим храпом в первые дни жизни.
-
Вторая степень — кровь попадает в боковой желудочек, частично заполняя его, но не увеличивая размеры.
-
Третья степень — наблюдается увеличение размеров мозгового желудочка.
-
Четвертая степень — желудочек заполняется, увеличивается в размерах, и кровь проникает в вещество мозга.
Существует также другая классификация по степени интенсивности кровоизлияния:
- субэпендимальное кровоизлияние;
- кровоизлияние в желудочек без проникновения в вещество мозга;
- кровоизлияние с попаданием крови в вещество мозга.
Симптомы и признаки
В зависимости от типа недуга, клиническая картина может варьироваться. Однако существуют общие признаки, характерные для всех видов внутричерепного кровотечения:
- вялость и пониженная двигательная активность;
- обильные срыгивания после кормления, переходящие в рвоту;
- судорожные приступы различной интенсивности.
| Эпидуральное | Субдуральное | Арахноидальное | Желудочковое |
|---|---|---|---|
| * Расширение зрачков (односторонний признак, проявляется со стороны повреждения сосуда); * Гипоксия, асфиксия; * Снижение частоты сердечных сокращений; * Понижение артериального давления. Эти симптомы постепенно затихают через 3-5 часов, после чего происходит сдавливание головного мозга. Состояние ребенка резко ухудшается, и без помощи возможно развитие комы. | * Головные боли из-за повышения нагрузки на мозг; * Симптомы неврологических заболеваний; * Повышение уровня билирубина в крови. Эти симптомы обычно развиваются не сразу, а через сутки после рождения. | * Беспокойство, плаксивость, нарушение сна; * Косоглазие; * Изменение выражения лица (напряженное, тревожное); * Повышенная чувствительность к раздражителям (прикосновения, яркий свет); * Увеличение размеров головы; * Напряженность мышц в затылочной области. Признаки появляются в первые двое суток жизни. | * Посинение кожных покровов; * Специфический храп. Желудочковые кровоизлияния обычно незначительны, хорошо поддаются лечению, и симптомы могут отсутствовать. |
Осложнения и последствия
При незначительных кровоизлияниях осложнения возникают редко, и недуг успешно лечится, хотя терапия может длиться от нескольких месяцев до 2 лет.
При обильном кровоизлиянии возможны такие опасные состояния, как:
- отставание в психическом и интеллектуальном развитии;
- ДЦП;
- гидроцефалия головного мозга;
- эпилептические припадки;
- летальный исход.
Диагностика
Для постановки диагноза часто достаточно оценить клинические проявления заболевания. Однако для более детальной картины необходимо провести ряд диагностических исследований, таких как:
- анализ ликвора на содержание кровянистых элементов, проникающих при кровоизлиянии;
- КТ головного мозга;
- исследование крови;
- ЭЭГ;
- коагулограмма.
Тактика лечения и препараты
При интенсивном внутричерепном кровоизлиянии ребенку необходима экстренная медицинская помощь для предотвращения осложнений и нормализации работы сердца, дыхательной и нервной систем.
Малыша доставляют в отделение реанимации, где ему назначают:
- Пункцию для удаления лишней жидкости из пораженной области головного мозга, что снижает сдавливание и внутричерепное давление.
- Мочегонные препараты для устранения отечности и выведения излишков натрия.
- Кровоостанавливающие средства при сильном кровотечении.
- Переливание крови или плазмы в тяжелых случаях.
- Противосудорожные препараты.
- Гормональную терапию для нормализации работы надпочечников и восстановления гормонального фона.
- Антибактериальные препараты для предотвращения инфицирования и при развитии менингита.
- Витаминно-минеральные комплексы в качестве вспомогательной терапии.
Реабилитация
Питание ребенка осуществляется через специальный зонд при нарушении глотательной функции. В противном случае его кормят сцеженным молоком из бутылочки.
Маленькому пациенту необходим полный покой и особое положение тела: его укладывают с приподнятой головкой, рядом с ней размещают грелку со льдом, а в области ножек — теплую грелку.
Также требуется постоянный врачебный контроль за жизненными показателями.
Позже назначают процедуры для нормализации работы ЦНС, включая препараты для улучшения метаболизма, гимнастику и массаж.
Прогноз
Прогноз на выздоровление чаще всего неблагоприятный. При значительных и интенсивных кровоизлияниях у ребенка могут развиться опасные осложнения, вплоть до летального исхода.
Если же кровоизлияние было небольшим и ребенку оказали своевременную помощь, патология проходит бесследно.
Профилактика
Основной причиной кровоизлияний у новорожденных является преждевременное рождение и осложненные роды. Поэтому будущей маме важно соблюдать предписания врача и следить за своим здоровьем в период беременности. Это увеличивает шансы на успешные роды.
Кровоизлияние в головной мозг часто встречается у недоношенных и переношенных детей. В зависимости от локализации пораженных сосудов, это состояние проявляется характерной симптоматикой и может привести к осложнениям, таким как интеллектуальное недоразвитие, ДЦП или даже гибель ребенка.
При подозрении на внутричерепное кровоизлияние необходим постоянный контроль врачей.
Источник: pediatrio.ru