Кровоизлияние в глаз может возникать по различным причинам, включая травмы и серьезные нарушения работы жизненно важных систем организма. В этом материале представлена классификация глазных кровоизлияний и объяснены причины их возникновения.
Виды и отличия кровоизлияний в глаз
У молодых людей любое кровоизлияние в глаз обычно связывается с ударом или дракой. Люди постарше, скорее всего, подумают о повышении артериального давления и посоветуют обратиться к терапевту или хотя бы измерить давление с помощью тонометра.
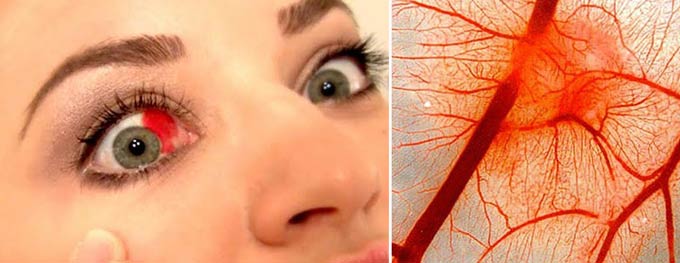
Гипосфагма
Это кровоизлияние из сосудов под конъюнктиву. В диагнозе врача оно обозначается как «субконъюнктивальное кровоизлияние в глаз». В народе его называют «лопнувший сосуд», что также верно, так как кровь попадает в белок глаза из разорвавшихся капилляров, расположенных вокруг радужки.
- Травма глаза, длительное трение, резкий скачок атмосферного давления (например, работа в цистернах или барокамерах), удар по роговице посторонним предметом (например, насекомым), воздействие агрессивных химикатов.
- Плохая свёртываемость крови из-за врождённой или приобретённой гемофилии, а также чрезмерное использование антикоагулянтов (аспирин, гепарин и др.).
- Скачки давления при сосудистых спазмах, родах, запорах, сильном чихании, сморкании, подъёме тяжестей, удушье, рвоте или судорожном кашле.
- Глазные инфекции.
- Последствия хирургических вмешательств на глазах.
- Ломкость сосудов из-за авитаминоза (дефицит витаминов К и С), диабета, атеросклероза или системных заболеваний соединительной ткани (васкулит, волчанка).
Гипосфагма, рассматриваемая как косметический дефект, считается безобидным и быстро проходящим состоянием. В отличие от подкожных гематом, она не меняет цвет, а просто бледнеет и постепенно рассасывается. Чувство дискомфорта в глазу при таком кровоизлиянии чаще связано с психологическим восприятием, а не с физическими ощущениями. Исчезновение кровяного пятна в склере происходит без медикаментозного вмешательства.
Хотя рассасывание пятна можно ускорить с помощью глазных капель с йодом калия. Если вы заметили начало образования кровоподтёка в склере, и он продолжает увеличиваться, остановите процесс, закапав средства, такие как «Визин», «Нафтизин для глаз» или «Октилия».
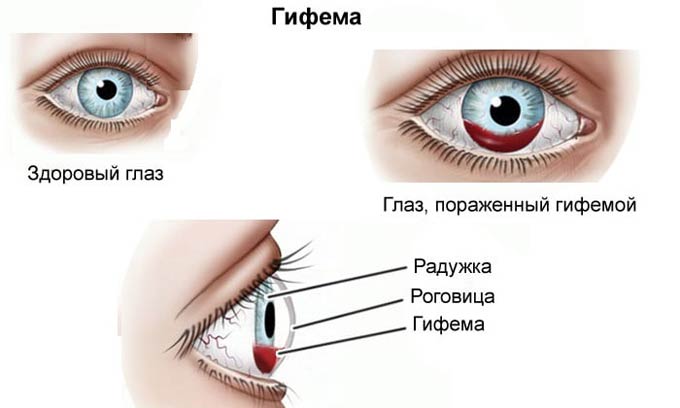
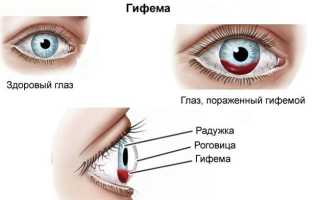
Гифема
Расположение кровоизлияния — это отсек между радужкой, придающей глазам уникальный цвет, и выпуклой линзой роговицы. Это пространство называется передней камерой глаза.
В норме камера заполнена прозрачной жидкостью. Гифема — это просачивание крови в эту камеру. Скопление крови выглядит как сегмент в нижней части радужной оболочки, и чем больше кровоизлияние, тем большую площадь оно занимает. При обширном кровоизлиянии передняя камера может полностью заполняться, придавая радужной оболочке, независимо от её первоначального цвета, ярко-кровавый оттенок.
Причиной патологии всегда является разрыв сосуда. Какие наиболее частые причины разрывов?
Травмы
Виды травм:
- Проникающие – повреждения глаз, начинающиеся от роговицы и образующие сквозной канал между внутренней полостью глазного яблока и внешней средой. Чаще всего такие ранения возникают от колющих острых предметов, реже – от сильных ударов тупыми предметами.
- Непроникающие – при таком воздействии глаз остается целым, но могут возникать последствия, напоминающие контузию, вплоть до динамического разрушения внутренних структур глаза. Этот вид травмы обычно возникает от ударов тупыми предметами и может сопровождаться сотрясением мозга.
- К травмам также относятся все хирургические манипуляции с глазами.
Заболевания глазных яблок
Заболевания глаз, связанные с неоваскуляризацией, характеризуются образованием неполноценных кровеносных сосудов. Эти новые сосуды имеют структурные дефекты, что делает их стенки более хрупкими, чем у нормальных сосудов. При их разрыве даже при незначительном воздействии может произойти кровоизлияние в пространство между роговицей и радужной оболочкой.
Неоваскуляризация может возникать по следующим причинам:
- Диабетическая ангиопатия при диабете
- Пороки венозной сети в сетчатке и начавшаяся её отслойка
- Опухоли и воспаления внутриглазных структур.
Диагностика
Признаки болезни очевидны, и врачу остается назначить лечение, основываясь на факте гематозаполнения передней камеры и количестве крови в ней. Диагноз ставится с помощью следующих действий:
- Осмотр глаза с гифемой.
- Измерение внутриглазного давления с помощью тонометра.
- Определение остроты зрения.
- Аппаратное исследование глаза с использованием офтальмологического микроскопа.
Перед лечением гифемы необходимо установить причины её появления и устранить внешние факторы, такие как:
- Отмена антикоагулянтов (если они были назначены).
- Лечение витаминной недостаточности.
- Устранение офтальмологических инфекций.
- Изменение вредных привычек, особенно интенсивного курения.
Если гифема занимает до 1/3 сегмента радужной оболочки, её рассасывание — лишь вопрос времени. Для ускорения этого процесса применяют 3% капли калия йодида и препараты для снижения внутриглазного давления, такие как «Азопт», «Тимолол» и «Латанопрост».
При осложненном течении гифемы показано оперативное вмешательство.
Гемофтальм
Стекловидное тело в норме представляет собой прозрачный гель, который позволяет свету, проходящему через зрачок и сфокусированному хрусталиком, беспрепятственно достигать сетчатки на задней полусфере глаза. Посторонние включения, включая кровь, препятствуют прохождению света и создают ощущения препятствия различной плотности и непрозрачности.
Кровоизлияния в стекловидное тело, или гемофтальм, чаще всего возникают из-за воспалительных заболеваний сетчатки, в частности, из-за разрывов микрососудов, которые покрывают внутреннюю полусферу под светочувствительными элементами.
Причины
Разрывы сосудов могут возникать по следующим причинам:
- Контузия (сильный удар в голову) с симптомами сотрясения мозга, приводящая к повышению внутричерепного давления.
- Разрыв оболочек глаза при проникающем ранении.
- Тромбы в сосудах сетчатки.
- Аномалии сосудов сетчатки.
- Гематопатологии, связанные с низкой свертываемостью крови.
- Гипертонические кризы.
- Сахарный диабет.
- Онкологические заболевания глаза.
- Резкие колебания давления в грудной клетке при кашле, родах, сильных рвотах или физической нагрузке, а также при чихании.
Читайте также: Применение йодистого калия дает быстрые результаты в лечении бактериальных и грибковых инфекций, а также механических повреждений глаза, устраняя гемофтальм.
В стекловидном теле нет нервных рецепторов, поэтому при гемофтальме боль не ощущается. Основным проявлением гемофтальма является снижение зрения, вплоть до полной слепоты.
Виды
Кровоизлияния в глазах бывают следующих типов:
- Тотальные — заполнение внутреннего объёма глаза более чем на ¾. Обычно возникают в результате травмы. Характеризуются слепотой с сохранением светоощущения, но без возможности различать детали.
- Субтотальные — объём заполнения кровью от 1/3 до ¾. Чаще всего причиной является диабетическое поражение сосудов. Зрение при этом ограничивается различением силуэтов и общих контуров предметов.
- Частичные — объём поражения менее 1/3. Наблюдаются при начале отслаивания сетчатки, артериальной гипертензии или прогрессирующем диабете. Проявляются в виде чёрных точек, красной полосы или пелены в глазах.
Лечение
Тактика лечения гемофтальма, кроме острых случаев, обычно выжидательная. В легких формах он рассасывается самостоятельно при постоянном наблюдении врача, что позволяет вмешаться в случае осложнений. Для ускорения рассасывания крови могут назначаться соответствующие препараты, но обращение за медицинской помощью обязательно для предотвращения осложнений.
В критических ситуациях, когда традиционные методы не дают результатов, требуется хирургическое вмешательство. Чаще всего это витрэктомия — частичное или полное удаление стекловидного тела. Операция показана при:
- Гемофтальме с начавшейся или произошедшей отслойкой сетчатки, когда невозможно исследовать процесс или установить его причину.
- Отсутствии улучшений в течение 2-3 недель после травмы.
- Нетравматическом гемофтальме без регресса кровоизлияния на протяжении 2-3 недель.
- Гемофтальме, возникшем из-за раны с повреждением внешней оболочки глаза.
Кровоизлияния в сетчатку
Можно рассматривать эти случаи как локальные проявления гемофтальма, но с отличиями в форме кровоизлияний и их влиянии на зрение.
Виды поражений в зависимости от места разрывов и расположения разлитой крови:
- Штрихообразные кровоизлияния. Локализуются в толще сетчатки и выглядят как извилистые четкие полоски. Обширных разрывов сосудов при этом не наблюдается.
- Округлые. Обычно располагаются глубже штрихообразных и имеют четкие очертания окружностей.
- Преретинальные. Находятся в нижних слоях стекловидного тела, близко к сетчатке. Явно делятся на форменные элементы и плазму крови, закрывая сосуды, питающие сетчатку.
- Субретинальные. Располагаются ниже уровня сетчатки. Их контуры размыты из-за расположения сосудов выше мест разрывов.
Симптоматика проявляется внезапным падением остроты зрения, часто в определённом секторе зрительного поля, где находится поражение сосудов. Боль и дискомфорт отсутствуют.
Диагностика проста и недорога. Офтальмолог проводит её в поликлинике с использованием стандартного оборудования. Определяется четкость зрения и его поля по секторам, а также может быть выполнена компьютерная томография. Для оценки состояния сосудов возможно проведение ангиографии с использованием флюоресцентных веществ.
Лечение
Для исключения рисков потери зрения болезнь лечат в стационаре. Существует два метода лечения:
- Консервативный
- Лазерная коагуляция
Консервативный метод включает использование:
- Кортикостероидов
- Ангиопротекторов
- Антиоксидантов
- Нестероидных противовоспалительных средств
- Мочегонных средств
- Препаратов для контроля давления внутри глаза
Лазерная коагуляция применяется при обширных кровоизлияниях в сетчатку, когда традиционные методы неэффективны или есть риск осложнений.
Профилактика кровоизлияний в глазу
Из-за непредсказуемости описанных патологий полностью защититься от заболевания невозможно. Однако можно существенно снизить риски, отказавшись от курения и алкоголя, а также избегая чрезмерных нагрузок на глаза. Вторым фактором риска являются чрезмерные физические нагрузки при наличии признаков хрупкости сосудов. Также важны слабая иммунная система и сахарный диабет с инсулинозависимостью. При первых признаках патологий следует обязательно посещать офтальмолога хотя бы раз в год.
Заключение
Прохождение врачебных осмотров должно стать нормой, особенно при наличии предпосылок к глазным кровоизлияниям. Это особенно актуально для пожилых людей, у которых начинаются изменения в глазном белке, влияющие на оптическую проводимость света. Продлить период творческой и физической активности можно, следя за здоровьем и своевременно обращаясь к офтальмологам.
Источник: BeregiZrenie.ru
Виды пятен на белке и причины появления
Пятна на белке делятся на две основные группы: врождённые и приобретённые. Ознакомьтесь с их особенностями и причинами в таблице ниже:
Симптоматика, сопровождающая появлением пятен на белке глаза
Появление пятна на глазном белке часто сопровождается рядом симптомов, требующих немедленного обращения к врачу. К ним относятся:
- нестерпимый зуд;
- болевые ощущения при пальпации;
- воспаление сетчатки и век;
- повышенная чувствительность к яркому свету;
- заметное снижение остроты зрения;
- интенсивное слезотечение;
- быстрая утомляемость;
- повышение температуры тела.
Диагностика пятна на глазном белке
Перед назначением лечения симптома офтальмолог сначала определяет его причину. Для этого он:
- проводит осмотр;
- собирает анамнез;
- проверяет остроту зрения;
- выполняет офтальмоскопию для оценки состояния глазного дна и других структур глаза;
- проводит биомикроскопию для оценки состояния роговицы и выявления дистрофических изменений;
- назначает ультразвуковое исследование в режиме «A» или «B».
Лечение пятен на глазном белке
Лечение пятен зависит от их причины. Сначала необходимо устранить эту причину, что может привести к исчезновению самих пятен.
Если речь идет о невусе, который не увеличивается и не влияет на зрение, его не трогают. При прогрессировании невуса применяют лазерную или радиоволновую терапию.
При обнаружении пингвекулы, доброкачественного новообразования, лечение не требуется. Однако, если пациент испытывает сухость и покраснение глаз, назначают увлажняющие капли или легкие стероиды.
Красные пятна, возникающие из-за излияний крови, лечат в зависимости от их локализации и причины. Могут использоваться мидриатики, кортикостероиды, лазерные методы для устранения разрывов сетчатки и герметизации сосудов, а в особых случаях — витреэктомия.
Если у пациента выявлена лейкома, мешающая зрению, ее удаляют с помощью лазера или проводят кератопластику. В некоторых случаях возможно имплантирование роговицы донора.
Конъюнктивальную кисту лечат глазными каплями: увлажняющими, противовоспалительными и антибактериальными. Также могут применяться хирургические методы с использованием лазера.
Источник: www.sfe.ru
Причины
При нормальных условиях глазное яблоко имеет белый или розоватый цвет. Появление желтого пятна на глазу может указывать на нарушение обмена билирубина.
Подобные образования, называемые пингвекулами, часто встречаются у пожилых людей из-за физиологического старения конъюнктивы.
Чаще всего пациенты обращаются к офтальмологу с красным пятном на склере. Это может быть вызвано физическим переутомлением, при котором лопается сосуд и происходит кровоизлияние. Пятно также может возникнуть из-за микротравмы, применения кроверазжижающих средств или недостатка витамина К.
Серое пятно на глазу может быть врожденным образованием, известным как глазной меланоцитоз.
Особую опасность представляют плавающие пятна, которые видны при фокусировке взгляда на одной точке. Хотя они могут быть незаметны, они вызывают значительный дискомфорт у пациента.
Лечение
Ход терапевтического курса определяется после постановки диагноза и может значительно различаться.
Пингвекула — доброкачественное образование, которое не требует лечения. Для устранения неприятных симптомов, таких как сухость глаз, покраснение и дискомфорт, окулист назначает увлажняющие капли или легкие стероидные препараты.
Врожденное пятно лечится только в случае прогрессирующего невуса. Для его удаления используют лазер или радиоволны.
Красные пятна на глазном яблоке, вызванные инфекцией, лечатся медикаментозно с назначением антибиотиков.
При лейкоме применяются лазерное удаление или кератопластика. Также распространена имплантация донорской роговицы.
Конъюнктивальная киста может лечиться консервативно (увлажняющие, антибактериальные и противовоспалительные капли) или хирургически. В последнем случае используют традиционную операцию или лазер.
Таким образом, пятна на глазном яблоке (врожденное, лейкома, пингвекула и др.) могут быть следствием воздействия внутренних или внешних факторов и не всегда являются лишь косметическим дефектом. Клиническая картина включает зуд, покраснение, боль и повышение температуры. Диагностика заболевания комплексная и включает лабораторные и инструментальные методы. Специфика терапии зависит от диагноза, установленного специалистом.
Источник: www.zrenimed.com
Профилактика
Чтобы избежать покраснений на глазном яблоке, важно соблюдать зрительную гигиену. Рекомендуется периодически принимать специальные витамины, такие как “Окувайт” и “Про-Визио”. Также следует избегать травмоопасных ситуаций и своевременно лечить системные заболевания.
Врачи советуют регулярно выполнять глазную гимнастику.
Красные пятна в глазах обычно не опасны и проходят самостоятельно. Однако, если покраснение сохраняется долго или сопровождается ухудшением зрения, необходимо обратиться к врачу.
Поделитесь статьей в социальных сетях и оставьте комментарии о вашем опыте борьбы с этой проблемой.
Источник: ozrenieglaz.ru
Симптомы
Пятно на белке может сопровождаться следующими симптомами:
- сильный зуд;
- болезненность при пальпации;
- воспаление век и сетчатки глаза;
- светобоязнь;
- снижение остроты зрения;
- слезотечение.
В редких случаях пациенты могут отмечать повышенную утомляемость, тошноту, отсутствие аппетита и повышение температуры.
Диагностика
В традиционных случаях диагностики патологии специалист использует щелевую лампу и проверяет остроту зрения пациента. План диагностики заболевания включает следующие этапы:
- систематизация данных, полученных от пациента;
- визуальный осмотр органа зрения;
- постановка предварительного диагноза;
- биомикроскопия для детального исследования;
- направление на УЗИ или КТ;
- назначение лабораторных анализов биологических материалов.
Заболевания
Специалист ставит диагноз после проведения диагностических процедур. Среди наиболее вероятных патологий:
- Пингвекула. Это желтоватое возвышение у внутреннего края роговицы (на белке со стороны переносицы). Размеры пятна стабильны, дискомфорта и снижения остроты зрения нет.
- Птеригиум. Мутная складка конъюнктивы, идущая от уголка глаза к роговице. Возникает из-за постоянного воздействия внешних факторов (пыль, химикаты и др.). Пятно может увеличиваться и снижать остроту зрения.
- Невус. Врожденное пятно. При изменении формы, размеров или появлении дискомфорта в глазу необходима медицинская консультация.
- Красные пятна. Эти образования возникают из-за колебаний внутриглазного и артериального давления.
- Конъюнктивная киста. Желтое пятно на белке глаза, хорошо поддающееся лечению.
- Лейкома. Серое мутное образование на глазном яблоке с нечеткими контурами. Может быть вызвано воспалениями, травмами, ожогами и другими факторами.