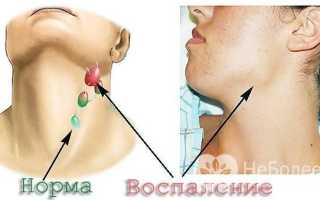
Причины увеличения подчелюстных лимфоузлов
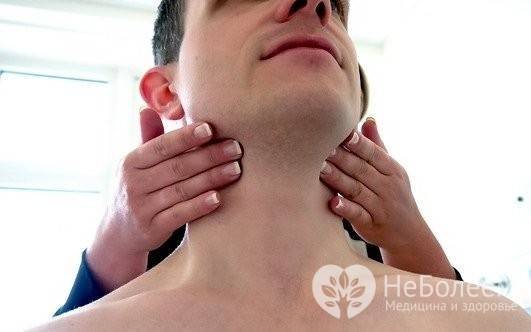
Две группы лимфатических узлов, состоящие из 6-10 узлов, расположены симметрично справа и слева за дугой нижней челюсти. Они собирают лимфу от слюнных желез, небных миндалин, неба, языка, щек, носа, челюстей и губ. Увеличение этих узлов наблюдается при поражении указанных органов и тканей. Лимфоидная гиперплазия может быть вызвана инфекциями носо- и ротоглотки, стоматологическими заболеваниями, локальными опухолевыми процессами, а также свидетельствовать о развитии лимфомы или лимфогранулематоза. Реже поражение лимфоузлов связано с глазными заболеваниями, такими как дакриоаденит и ячмень.
ОРВИ
Инфицирование пневмотропными вирусами часто вызывает доброкачественную лимфаденопатию, при которой увеличиваются подчелюстные и шейные лимфоузлы. Изменения лимфоидной ткани, фильтрующей лимфу из рото- и носоглотки, более заметны при ОРВИ у беременных и детей. У беременных это связано с физиологическим снижением иммунитета, а у детей — с незрелостью защитных механизмов.
Подчелюстная лимфаденопатия чаще возникает при аденовирусной инфекции, парагриппе, риновирусах или их сочетаниях. Обычно ей предшествуют катаральные явления: насморк, першение в горле, боль при глотании, сухой кашель и слезотечение. Часто наблюдается повышение температуры до фебрильных значений (от 38° С и выше), а также умеренная астения — слабость, разбитость и утомляемость. Возможны мышечные и суставные боли.
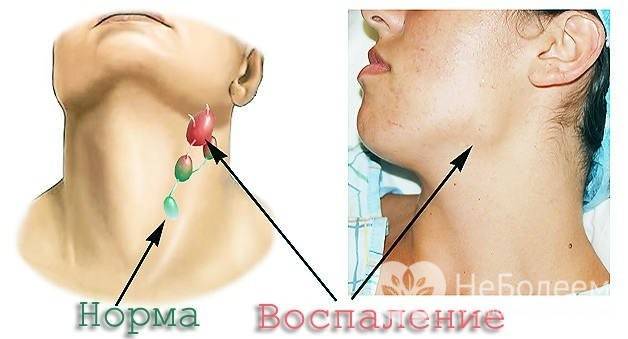
При ОРВИ кожа над подчелюстными лимфатическими узлами сохраняет естественный цвет. Увеличение лимфоузлов незначительное (чуть больше 1 см). Они уплотненные, но не каменистые, с гладкой поверхностью и подвижные. При прощупывании может ощущаться болезненность. Обычно наблюдается симметричное увеличение узлов в обеих подчелюстных группах, что связано с распространением вирусных частиц по лимфатической системе. По мере стихания инфекции размеры и плотность подчелюстных лимфоузлов восстанавливаются.
Ангина и хронический тонзиллит
Второй по распространенности причиной увеличения подчелюстных лимфоузлов является инфекционно-воспалительное поражение небных миндалин. Лимфаденопатия может развиваться как при остром, так и при хроническом процессе. При ангине лимфатические узлы увеличиваются в течение 1-2 суток с начала воспаления, иногда достигая 2 см в диаметре. Этот симптом сопровождается тяжелой интоксикацией, повышением температуры до 38-40° С, интенсивной болью в горле с болезненным глотанием и иррадиацией в уши, а также сильными головными, мышечными и суставными болями.
При одностороннем остром тонзиллите чаще увеличиваются челюстные лимфоузлы на соответствующей стороне, а при двухстороннем — наблюдается лимфоидная реакция с обеих сторон. Часто вовлекаются шейные лимфатические группы. Узлы на ощупь плотные, болезненные и подвижные. Увеличение может сохраняться 1-2 недели после стихания основного заболевания, после чего размеры лимфоузлов постепенно возвращаются к норме, если процесс не стал хроническим.
Для хронического тонзиллита характерно симметричное умеренное увеличение узлов обеих нижнечелюстных групп без вовлечения лимфатических образований шеи. Болезненность выражена меньше. При простой форме хронического воспаления небных миндалин длительная лимфаденопатия I степени часто становится наиболее заметным проявлением болезни. У больных с токсико-аллергическим вариантом тонзиллита выражены симптомы поражения миндалин, такие как боль и першение в горле, дискомфорт при глотании и неприятный запах изо рта. Часто сохраняется стойкий субфебрилитет.
Другие инфекционные заболевания
Поражение подчелюстных лимфоузлов наблюдается при различных системных инфекциях, включая бактериальные, вирусные и грибковые заболевания, затрагивающие дыхательную систему и слюнные железы. Реакция этих узлов связана с их барьерной функцией при попадании патогенов из слизистых носа, ротовой полости и органов головы. Нижнечелюстная лимфаденопатия возникает при следующих инфекционных заболеваниях:
- Инфекционный мононуклеоз. Подчелюстные узлы первыми реагируют на вирус Эпштейна-Барра. Их увеличение связано с лимфоидной гиперплазией, в первую очередь — реакцией В-лимфоцитов. На начальных стадиях наблюдаются субфебрилитет, першение в горле и заложенность носа. Позже развиваются ангина и генерализованное увеличение лимфоузлов, печени и селезенки.
- Герпетическая инфекция. Гиперплазия подчелюстных лимфоузлов наблюдается при герпетическом стоматите. Характерны повышение температуры, усиленная секреция слюны и эрозивные поражения слизистой рта. Возможно воспаление лимфоидной ткани с развитием нижнечелюстного лимфаденита. Тяжелее протекает герпетиформная экзема Капоши, при которой поражаются затылочные и шейные лимфоузлы, а также возникают везикулезные и пустулезные поражения кожи.
- Цитомегалия (ЦМВИ). Вовлечение подчелюстных лимфоузлов связано с чувствительностью цитомегаловирусов к эпителию слюнных желез, что приводит к околоушному сиалоадениту. Подчелюстная лимфаденопатия сопровождается шейной, высокой температурой, слабостью и головной болью. Яркая клиника наблюдается у 4-5% пациентов, чаще у беременных.
- Респираторный микоплазмоз. Умеренное увеличение подчелюстных лимфоузлов характерно для микоплазменных инфекций верхних дыхательных путей, возможно одновременное поражение шейных лимфатических узлов. Лимфаденопатии предшествует короткий период катаральных симптомов: сухой кашель, насморк и боли в горле. В дальнейшем инфекция может распространиться на трахею, бронхи и легкие.
- Болезнь кошачьих царапин. Подчелюстные узлы поражаются при укусе или царапине кошки в области лица. Лимфаденопатия быстро осложняется лимфаденитом. Характерно сочетание лимфоидной реакции с красноватым узелком, а затем гнойничком в месте повреждения кожи. Воспаленные лимфоузлы увеличиваются до 1,5-2 см и становятся болезненными. Лимфаденит может сохраняться до 2 месяцев и сопровождается фебрильной температурой, слабостью и миалгиями.
- Скрофулодерма. При лимфогенном туберкулезе кожи образуются плотные красновато-лиловые узлы в области подчелюстных и шейных лимфоузлов, из которых происходит диссеминация палочек Коха. Увеличение лимфатических образований соответствует лимфаденопатии I, реже II степени, и сопровождается нагнаивающимися подкожными бугорками, которые прорываются свищами и замещаются грубой рубцовой тканью.
Стоматологическая патология
Подчелюстные узлы являются основными коллекторами лимфы от органов ротовой полости. Они первыми реагируют на воспаления слизистой рта, тканей зубов и челюстей. Увеличение лимфоузлов происходит из-за гиперплазии лимфоидной ткани в ответ на патогены. В более тяжелых случаях, при лимфогенном распространении, наблюдается инфильтрация стромы воспалительными клетками.
Умеренное увеличение поднижнечелюстных узлов на стороне поражения возникает при периодонтите, альвеолите и периостите челюсти. Обычно лимфоузлы увеличиваются на фоне боли в области поражения, неприятного запаха изо рта, субфебрильной или фебрильной температуры, а также общей слабости и других признаков интоксикации. Подчелюстной лимфаденит, сопровождающийся ярким покраснением, множественными изъязвлениями, грязновато-серым налетом и очагами некроза слизистой рта, указывает на язвенно-некротический стоматит.
Злокачественные новообразования
Лимфогенные метастазы в подчелюстные узлы наблюдаются у пациентов с поздними стадиями онкологических заболеваний головы. Часто нижнечелюстная лимфаденопатия сочетается с увеличением узлов других групп: при раке губы — с подбородочными и яремными, при раке языка — с подбородочными и затылочными, при раке нижней челюсти — с шейными, а при меланоме глаза — с шейными и околоушными. Уплотнение и увеличение подчелюстных узлов являются важными признаками злокачественных опухолей слюнных желез.
Измененные лимфатические образования обычно указывают на давность онкологического процесса. Раннее метастазирование характерно только для опухолей нижней челюсти и меланом. Диаметр узлов может достигать 2 см. На ощупь они твердые, каменистые, иногда с бугристой поверхностью, могут быть спаяны между собой и с окружающей кожей в единый конгломерат. Лимфаденопатии предшествуют характерные признаки опухолевого процесса: выросты и изъязвления кожи и слизистых, плотные инфильтраты, локальная болезненность и ограничение движений.
Обследование
Пациенты с увеличенными лимфоузлами в подчелюстной зоне, но без других заметных симптомов, чаще всего обращаются к гематологам. Если есть явные патологии органов головы или признаки инфекции (температура, кожная сыпь, увеличение селезенки или печени), обследование проводят врачи соответствующего профиля. Диагностика направлена на выявление причин лимфаденопатии и оценку состояния пораженных узлов. Наиболее информативными методами являются:
- Ультразвуковое исследование (УЗИ). Этот метод позволяет быстро определить размеры, форму, расположение и структуру лимфоузлов. УЗИ помогает уточнить вовлеченность окружающих тканей и дифференцировать лимфаденопатию от поражений слюнных желез.
- Радиодиагностика. Для оценки лимфотока в пораженной зоне назначается лимфография с рентгеновским контрастом. В сложных случаях проводят КТ лимфатических узлов. МРТ лимфоузлов является ценным неинвазивным методом уточняющей диагностики.
- Биопсия. Забор лимфоидной ткани для гистологического исследования позволяет точно выявить воспалительные процессы, фиброзное перерождение и степень онкологического поражения лимфоузла. Биопсия может выполняться как пункционным, так и открытым способом.
- Лабораторные анализы. Обследование начинается с общего анализа крови, который выявляет воспалительные изменения и возможные неопластические изменения клеточного состава. Для подтверждения инфекционного характера лимфаденопатии проводят посев мазка из зева, РИФ, ИФА и ПЦР-диагностику.
- Специальная инструментальная диагностика. Для установления причины увеличения подчелюстных лимфоузлов выполняют фарингоскопию, риноскопию и отоскопию. Для исключения офтальмологических заболеваний необходим осмотр глазных структур. При подозрении на стоматологическую патологию применяют рентгенографию зубов и челюстей, а также другие инструментальные исследования.
Симптоматическая терапия
Перед назначением специального лечения для восстановления размеров и плотности подчелюстных лимфоузлов при ОРВИ, ангине и других воспалительных процессах в полости рта полезны полоскания антисептическими растворами. При боевом синдроме возможно применение анальгетиков. В остальных случаях терапия назначается только после выяснения причин состояния. Сочетание лимфаденопатии с лихорадкой, ухудшением самочувствия, головной болью и опухолевыми образованиями в области головы требует экстренного обращения к врачу.
Источник: www.KrasotaiMedicina.ru
Причины
К лимфаденопатии могут привести различные инфекционные заболевания:
- бактериальные: чума, туляремия, сифилис, доброкачественный лимфоретикулез (болезнь кошачьих царапин), пиогенные инфекции;
- грибковые: кокцидиомикоз, гистоплазмоз;
- микобактериальные: лепра, туберкулез;
- хламидийные: лимфогранулема венерическая;
- вирусные: ВИЧ, гепатит, корь, цитомегаловирус, вирус Эпштейна – Барр;
- паразитарные: филяриатозы, трипаносомозы, токсоплазмоз.
Лимфаденопатия может также развиваться в результате терапии некоторыми лекарственными средствами, такими как цефалоспорины, препараты золота, сульфаниламиды, каптоприл, атенолол, аллопуринол, карбамазепин, фенитоин, пенициллин, гидралазин, хинидин и пириметамин.
Наиболее выраженная лимфаденопатия наблюдается при следующих заболеваниях:
- лимфаденит;
- инфекционный мононуклеоз;
- краснуха;
- стрептодермия;
- туберкулез лимфатических узлов;
- неходжкинские лимфомы;
- лимфогранулематоз (болезнь Ходжкина);
- болезнь Гоше;
- вирусный гепатит;
- болезнь Стилла;
- саркоидоз;
- макроглобулинемия Вальденстрема;
- болезнь Нимана – Пика;
- болезнь Лайма;
- туляремия;
- ВИЧ-инфекция;
- доброкачественный лимфоретикулез.
Увеличение лимфатических узлов в правой надключичной области часто связано со злокачественными процессами в пищеводе, легких или средостении.
Шейная лимфаденопатия часто возникает из-за инфекций ротоглотки. Это состояние обычно наблюдается у детей и подростков на фоне детских инфекционных заболеваний и связано с незрелостью иммунной системы, которая не всегда адекватно реагирует на инфекции. Наибольший риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори и краснухи.
Подмышечная лимфаденопатия может возникать из-за:
- гнойно-воспалительных процессов в области рук, плеч или груди;
- некоторых кожных заболеваний (нейродермит, псориаз);
- иммунодефицитных состояний;
- заболеваний молочных желез (мастит, мастопатия, рак);
- аутоиммунных заболеваний (системная красная волчанка, ревматоидный артрит, болезнь Бехтерева, системная склеродермия).
Виды
В зависимости от количества вовлеченных лимфатических узлов различают следующие виды лимфаденопатии:
- локализованная – увеличение одного лимфатического узла;
- регионарная – увеличение нескольких лимфоузлов в одной-двух смежных анатомических областях, например, подмышечная лимфаденопатия;
- генерализованная – увеличение лимфоузлов в нескольких несмежных анатомических областях, например, паховая и шейная аденопатия.
Локализованные лимфаденопатии встречаются значительно чаще (в 75% случаев), чем регионарные или генерализованные. У примерно 1% пациентов со стойкой лимфаденопатией при обследовании выявляют злокачественные новообразования.
По этиологическому фактору лимфаденопатия бывает:
- первичная – вызвана первичными опухолевыми поражениями лимфатических узлов;
- вторичная – инфекционная, медикаментозная или метастатическая (вторичный опухолевый процесс).
Инфекционная лимфаденопатия делится на специфическую (например, туберкулез, сифилис и другие специфические инфекции) и не специфическую.
Паховая лимфаденопатия обычно возникает из-за инфекций, передающихся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
По длительности клинического течения выделяют острую и хроническую лимфаденопатию.
Признаки лимфаденопатии
При шейной, паховой или подмышечной лимфаденопатии наблюдается увеличение лимфатических узлов, от незначительного до заметного (от размера горошины до гусиного яйца). Пальпация может вызывать боль. В некоторых случаях над увеличенными узлами отмечается покраснение кожи.
Лимфаденопатия висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) не определяется визуально или пальпаторно и выявляется только с помощью инструментального исследования.
Кроме увеличения лимфатических узлов, лимфаденопатию могут сопровождать и другие признаки:
- необъяснимая потеря веса;
- повышение температуры;
- повышенная потливость, особенно ночью;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Диагностика
Лимфаденопатия не является самостоятельным заболеванием, а лишь симптомом интоксикации при различных патологиях. Диагностика направлена на выявление причин увеличения лимфатических узлов. Обследование начинается с тщательного сбора анамнеза, что часто позволяет установить предварительный диагноз:
- употребление сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ;
- работа на скотобойне или ферме – эризипелоид;
- рыбалка, охота – туляремия.
При локализованной или регионарной лимфаденопатии исследуют область, откуда оттекает лимфа через пораженные лимфоузлы, на наличие опухолей, кожных поражений и воспалительных заболеваний. Также проверяют другие группы лимфатических узлов для выявления возможной генерализованной лимфаденопатии.
В теле человека около 600 лимфатических узлов, но пропальпировать можно только паховые, подмышечные и подчелюстные.
Анатомическая локализация увеличенных лимфатических узлов при локализованной лимфаденопатии помогает сузить круг возможных патологий. Например, паховая лимфаденопатия часто связана с инфекциями, передающимися половым путем, а болезнь кошачьей царапины – с подмышечной или шейной лимфаденопатией.
Увеличение лимфатических узлов в правой надключичной области может указывать на злокачественные процессы в пищеводе, легких или средостении. Левая надключичная лимфаденопатия может сигнализировать о поражении желчного пузыря, желудка, простаты, поджелудочной железы, почек, яичников или семенных пузырьков. Патологии в брюшной или тазовой полости могут привести к увеличению параумбиликальных лимфатических узлов.
Клиническое обследование пациентов с генерализованной лимфаденопатией должно быть направлено на поиск системного заболевания. Важными диагностическими находками являются воспаление суставов, слизистых оболочек, спленомегалия, гепатомегалия и различные виды сыпи.
Для выявления причины лимфаденопатии проводят лабораторные и инструментальные исследования. В стандартное обследование обычно входят:
- общий и биохимический анализ крови;
- общий анализ мочи;
- рентгенография органов грудной клетки;
- УЗИ органов брюшной и тазовой полости;
- компьютерная и магнитно-резонансная томография.
При необходимости может быть выполнена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием образцов ткани.
Наибольший риск развития шейной лимфаденопатии наблюдается у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори и краснухи.
Лечение лимфаденопатии
Лечение лимфаденопатии направлено на устранение основного заболевания. Если увеличение лимфоузлов связано с бактериальной инфекцией, назначается курс антибиотиков. Лимфаденопатия, вызванная туберкулезом, лечится по схеме ДОТС+. В случае онкологического заболевания применяется противоопухолевая терапия.
Профилактика
Профилактика лимфаденопатии включает предупреждение заболеваний и интоксикаций, которые могут вызвать увеличение лимфатических узлов.
Видео с YouTube по теме статьи:
Источник: www.neboleem.net
Классификация лимфаденопатий
Существует несколько классификаций лимфаденопатий, основанных на различных принципах. Основная из них следующая:
Если увеличен один лимфоузел или несколько рядом расположенных, лимфаденопатия называется регионарной. Она является локализованной.
Локализованная лимфаденопатия может быть неопухолевого (чаще) или опухолевого генеза (например, лимфомы, лейкозы и другие лимфопролиферативные болезни крови).
Если одновременно увеличиваются лимфатические образования и узлы в разных анатомических областях, это называется генерализованной лимфаденопатией.
По другой классификации все лимфаденопатии делятся на две группы — опухолевые и неопухолевые.
Для определения нормальности лимфатических узлов необходима консультация специалиста. Заподозрить патологию лимфоузлов можно по следующим признакам.
Основные признаки и симптомы увеличения лимфоузлов (лимфаденопатии) независимо от природы заболевания:
-
Увеличение размера лимфатического узла. Увеличенный лимфоузел может быть прощупан самим человеком или выявлен при врачебном осмотре. Нормальные размеры лимфатического узла зависят от возраста, его локализации, состояния лимфатической системы и перенесённых заболеваний.
-
Болезненность лимфатического узла. При лимфадените лимфоузел обычно болезненный при ощупывании и может быть теплее окружающей кожи. В тяжёлых случаях, при гнойном расплавлении, возможна флюктуация и выраженная болезненность. При лимфаденопатиях болезненность узлов может варьироваться. Иногда наблюдается безболезненное увеличение лимфатических узлов, даже если они значительно увеличены и видны. Поэтому наличие или отсутствие боли не позволяет однозначно оценить тяжесть и характер заболевания.
-
Плотность лимфоузлов. Плотность лимфатических узлов может варьироваться. Нормальные лимфатические узлы ощущаются как образования умеренной плотности. При лимфаденопатиях и других заболеваниях они могут стать патологически плотными.
-
Смещаемость по отношению к соседним тканям. При пальпации лимфатические узлы могут легко смещаться или быть неподвижно спаянными с окружающими тканями и другими лимфоузлами. Этот симптом важен для предварительного диагноза при лимфаденопатиях и должен оцениваться врачом.
-
Цвет кожных покровов над лимфатическими образованиями. Кожа над лимфоузлами при лимфаденопатии и лимфадените может изменять цвет (становиться красной или гиперемированной) или оставаться неизменной. Этот симптом важен и оценивается при осмотре пациента.
-
Изменение формы лимфатических узлов, видимое на глаз. При значительной лимфаденопатии или выраженном воспалении лимфоузлы могут стать видимыми. Иногда увеличение бывает значительным, образуя конгломераты из нескольких спаянных лимфоузлов. Часто первым симптомом, заставляющим человека обратиться к врачу, становится увеличение в области лимфатического узла.
Причины увеличения лимфоузлов (лимфаденопатии)
Каждая группа лимфоузлов отвечает за определённую анатомическую область. Увеличение конкретного лимфоузла может указывать на причину лимфаденопатии. Рассмотрим причины увеличения различных групп лимфатических узлов.
Подчелюстная лимфаденопатия часто возникает при заболеваниях, связанных с воспалением лимфоглоточного кольца и ЛОР-органов, особенно при гнойных процессах (абсцессах). Заболевания нижней челюсти, воспаление слизистой дёсен и полости рта также могут вызывать подчелюстную лимфаденопатию.
Паховый лимфаденит (локальная лимфаденопатия) может быть вызван следующими заболеваниями:
- сифилис (бледная трепонема);
- микоплазменная инфекция половых органов;
- инфекции, вызванные стафилококками и другой бактериальной флорой;
- кандидоз;
- острые кондиломы при инфицировании;
- мягкий шанкр;
- гонорея;
- ВИЧ-инфекция;
- хламидиоз половых органов.
Теперь рассмотрим причины увеличения лимфатических узлов в одной регионарной группе (регионарная лимфаденопатия):
- инфекционные воспалительные процессы в определённой анатомической зоне, например, заболевания ЛОР-органов (ангина, обострение хронического тонзиллита, синусит, отит, фарингит), заболевания челюсти, пародонта, стоматиты и другие стоматологические заболевания, а также инфекционные болезни с поражением органа зрения;
- воспалительные заболевания кожи и подкожной клетчатки (травмы, инфицированные раны, панариций, рожистое воспаление, фурункулы, дерматиты, экземы);
- поствоспалительные изменения кожи и клетчатки после укусов насекомых или животных;
- осложнения после операций могут сопровождаться локальной лимфаденопатией, когда воспаляются лимфатические узлы на пути оттока лимфы из соответствующей зоны;
- опухоли различной природы и локализации при росте вызывают увеличение ближайшего лимфатического узла, что приводит к локальной лимфаденопатии.
Другие причины лимфаденопатии:
- Увеличение лимфоузлов и лимфаденопатия могут возникать после посещения жарких экзотических стран с распространёнными местными инфекциями, паразитарными заболеваниями и гельминтозами. Заражение этими патогенами вызывает местные или общие процессы, проявляющиеся различными симптомами, включая лимфаденопатию.
- Длительный контакт с некоторыми животными и инфекциями, передаваемыми ими, также может приводить к лимфаденопатиям различной локализации.
- Пребывание в эндемичных районах, где распространены заболевания, передающиеся клещами и другими насекомыми, также является фактором риска.
- К другим инфекционным причинам лимфаденопатии относятся лейшманиоз, туляремия, риккетсиоз и лептоспироз.
- Инфекции, вызванные лимфотропным вирусом Эпштейна-Барр, цитомегаловирусом, вирусами иммунодефицита (ВИЧ), гепатитами В и С, а также герпес-вирусами и токсоплазмами, могут вызывать лимфаденопатию. У одного пациента могут обнаруживаться несколько антигенов этих возбудителей. Практически любые вирусы могут вызывать лимфаденопатию, наиболее распространённые из них — вирусы кори, краснухи, аденовирусы и другие вирусные агенты, вызывающие ОРВИ.
- Грибковые патогены, такие как кандида и криптококкоз, при определённых условиях и резком снижении иммунитета могут вызывать как локальную, так и генерализованную лимфаденопатию.
Причины генерализованного увеличения нескольких групп лимфоузлов (генерализованной лимфаденопатии)
Генерализованная лимфаденопатия неопухолевого характера может быть вызвана следующими причинами:
- ВИЧ-инфекция в острой фазе часто проявляется увеличением лимфатических узлов.
- Вирусные инфекции, такие как краснуха, цитомегаловирус (ЦМВ), токсоплазмоз и вирусы простого герпеса, также могут вызывать генерализованную лимфаденопатию.
- Лимфаденопатия может возникать как реакция на введение вакцин и сывороток.
Факторы, важные для выяснения причины лимфаденопатии неопухолевого генеза:
- Наличие травм или рожистого воспаления кожи.
- Связь увеличения лимфоузлов с известными локальными или генерализованными инфекциями.
- Употребление плохо термически обработанных продуктов (мясо, рыба, молоко), что может привести к инфекциям.
- Профессиональная деятельность, связанная с сельским хозяйством, животноводством, охотой или обработкой шкур и мяса.
- Контакт с больным туберкулезом и возможное заражение микобактериями.
- Переливание крови в анамнезе и наркомания с использованием внутривенных вливаний.
- Частая смена половых партнёров и гомосексуальные контакты.
- Длительное применение некоторых лекарственных средств (антибиотиков, гипотензивных и противосудорожных препаратов).
Другой крупной группой генерализованных лимфаденопатий являются опухолевые поражения лимфатических узлов:
- Гемобластозы и опухоли лимфоидной ткани (лимфомы), включая лимфому Ходжкина, хронический лимфолейкоз и миелолейкоз.
- Метастатические поражения лимфоузлов от опухолей легких, матки, молочных желез, простаты, желудка, кишечника и других локализаций.