УДК -617.54-001.5-07-089
Т.А. Медетбеков
КазНМУ им. С.Д. Асфендиярова, г. Алматы
В работе представлены результаты операций у 86 пациентов с травмой грудной клетки, осложненной свернувшимся гемотораксом. Проведена сравнительная оценка результатов операций с использованием раствора повидон-йода и без него. Сделан вывод о преимуществах торакоскопических вмешательств с применением повидон-йода по сравнению с традиционными эндоскопическими и открытыми операциями.
Травма грудной клетки остается одной из актуальных проблем в хирургии и травматологии. Современные условия жизни, высокая интенсивность и криминогенная обстановка влияют на характер травматизма. В последние годы разрабатываются методики видеоторакоскопических операций при открытых повреждениях органов груди. Появление нового поколения эндоскопической техники, включая видеомониторы и мощные источники света, создало новое направление в эндоскопической хирургии.
Отмечается рост осложненной травмы грудной клетки. Одним из частых осложнений является свернувшийся гемоторакс. Около 18% пациентов с гемотораксом, первоначально лечившихся дренированием, формируют свернувшийся гемоторакс, и 39% из них требуют хирургического вмешательства. Ранняя эвакуация крови из плевральной полости предотвращает фиброторакс и эмпиему плевры, создавая оптимальные условия для дренирования и расправления легкого. Традиционным способом устранения свернувшегося гемоторакса является торакотомия, в то время как пункции и дренирование с введением протеолитических ферментов часто оказываются неэффективными.
Травматический гемоторакс встречается у 25-59,9% пострадавших, и у 3,8-12% больных он заканчивается формированием свернувшегося гемоторакса. Образующиеся плотные свертки крови создают условия для развития микроорганизмов. После гемоторакса остаются фиброзные наслоения, затрудняющие дыхательную функцию легких и вызывающие склеротические процессы. Поэтому повышение эффективности лечения посттравматического гемоторакса остается актуальным.
В последние годы увеличилось число пациентов с гнойными осложнениями открытых травм грудной клетки. Широкое применение антибиотиков привело к селекции нечувствительных штаммов патогенной микрофлоры и сенсибилизации населения, что ограничивает возможности антибиотикотерапии. Многие гноеродные микроорганизмы, такие как неклостридиальные облигатные анаэробы, остаются неидентифицированными и не изучаются на чувствительность к антибактериальным препаратам, хотя их участие в торакальных нагноениях достигает 85%.
Таким образом, актуальны поиск новых методов антибактериального воздействия и совершенствование приемов легочной гнойной хирургии, таких как дренирование и санация плевральной полости.
В качестве антисептического раствора для санации плевральной полости использовались «Бетадин» и «Йокс», предоставленные венгерским фармацевтическим заводом ЭГИС АО и Чехословацким заводом «Галена». Эти препараты содержат повидон-йодный и поливидон-йодный комплексы. Содержание свободного йода, ответственного за бактерицидный эффект, составляет 15,6-9,8% г/л. Йод обладает высокой активностью и изменяет структуру белков, нарушая каталитические свойства ферментов, что происходит на мембранах бактерий, вирусов и грибков.
Цель исследования — улучшение результатов лечения больных со свернувшимся гемотораксом.
В хирургическом отделении городской клинической больницы в 2007-2013 годах лечились 86 пациентов с различными травмами грудной клетки. Из них 72 мужчины (83,7%) и 14 женщин (16,3%). Основная часть пациентов (81,6%) находилась в трудоспособном возрасте — от 20 до 55 лет.
Для оптимизации диагностики разработаны алгоритмы, ориентирующие на логическую смену этапов диагностической программы. При свернувшемся гемотораксе это включает общеклинические методы, рентгенологические исследования, лабораторную диагностику, УЗИ и торакоскопию.
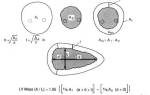
Рентгенологические исследования проведены всем 86 пациентам. У 57 (66,3%) определялся горизонтальный уровень жидкости в плевральной полости. У 13 (15,1%) наряду с уровнем жидкости было обнаружено скопление воздуха. У 16 (18,6%) четкого уровня жидкости не удалось выявить, и для уточнения характера и количества жидкости применяли УЗИ и пробную пункцию.
Лечение начиналось с пункции или дренирования плевральной полости с введением ферментов. Эта манипуляция была выполнена у 39 (45,3%) пациентов, из которых 21 (53,8%) с малым свернувшимся гемотораксом успешно выписались с подтвержденными рентгенологическими данными. Критериями выздоровления считались нормализация состояния, стабилизация функциональных показателей и нормализация анализов крови. Открытые операции были выполнены у 18 (46,2%) пациентов, когда консервативные методы не приводили к расправлению легкого. Средняя продолжительность пребывания в стационаре составила 33,4 койко-дня.
С 1997 года мы проводим видеоторакоскопические операции у пациентов со свернувшимся гемотораксом. Метод применен у 47 (54,7%) пациентов. Причиной гемоторакса послужила травма грудной клетки. Тотальный свернувшийся гемоторакс выявлен у 11 (23,4%), средний — у 27 (57,4%) и малый — у 9 (19,2%) пациентов.
При свернувшемся гемотораксе возникают трудности введения торакоскопа из-за спаечного процесса. Для создания пространства для манипуляций мы применяем методику разделения сращений с использованием мануальных и инструментальных приемов. Удаление свернувшейся крови производится отсосом большого диаметра с промыванием плевральной полости растворами повидон-йода, разведенными 0,9% натрием хлоридом в соотношении 1/40.
Остановка кровотечения из грудной стенки после удаления свернувшейся крови проводилась электрокоагуляцией. Аэростаз поврежденной поверхности легкого не выполнялся из-за его неэффективности.
Послеоперационные осложнения распределились следующим образом:
- При торакотомии с декортикацией легкого: пневмония — у 5 (27,8%), плевропневмония — у 3 (16,7%), нагноение раны — у 2 (11,1%). Общее число осложнений составило 55,6%.
- При видеоторакоскопическом удалении гемоторакса без повидон-йода: пневмония — у 3 (6,4%), эмпиема плевры — у 4 (8,5%). Общее число осложнений составило 14,9%.
- При видеоторакоскопическом удалении гемоторакса с повидон-йодом: пневмония — у 4 (8,5%).
Гемоторакс удалось ликвидировать видеоторакоскопически у 39 (82,9%) пациентов. В 4 случаях эндоскопическое вмешательство оказалось неэффективным, и была произведена торакотомия. Средняя продолжительность лечения при операциях без повидон-йода составила 15,9±2,1 суток, с повидон-йодом — 13,1±1,3 койко-дня.
Эндоскопическое удаление свернувшегося гемоторакса проводилось в сроки: с повидон-йодом — до 15 суток, в среднем 13,1±1,2; без повидон-йода — до 25 суток, в среднем 19,1±1,6.
Таким образом, использование видеоторакоскопии позволяет провести полноценную ревизию органов грудной полости, остановить кровотечение и установить дренажи под визуальным контролем. В большинстве случаев ВТС является окончательным методом лечения. Активная санация плевральной полости раствором повидон-йода обеспечивает хорошие результаты, сокращая время пребывания пациента в стационаре и позволяя широкое применение метода.
Список литературы
- Авилов О.В., Гетьман В.Г., Макаров А.В. Торакоскопия в неотложной грудной хирургии. – Киев: «Здоровья», 1986. — C. 9 — 12.
- Абдулин А.А., Коновалов А.М. Ошибки и осложнения при проникающих ранениях груди. // Грудная и сердечно-сосудистая хирургия. №5. — М.: «Медицина», 1990. -C. 49 — 51.
- Вагнер Е.А. Хирургия повреждений груди. — М.: Медицина, 1981. -C. 26-41.
- Дергунова С.А., Новиков С.Д., Толстокоров А.С., Слесаренко А.С., Кузнецова Ю.В. Видеоторакоскопическое лечение свернувшегося гемоторакса. // Эндоскопическая хирургия. – 2001. -№2. – 19 c.
- Скворцов М.Б., Шинкарев Н.Б., Юдин А.Г. Диагностическая и лечебная торакоскопия как альтернатива хирургической операции при заболеваниях и травмах груди. // Тез. 2-го Московского междунар. конгр. по эндоскопической хирургии. — М.: 1997. — С.250-252.
Причины ателектаза
Ателектаз может возникать из-за непроходимости дыхательных путей (обструктивный) или давления на легкое извне (необструктивный).
У пациентов, перенесших операции под общим наркозом, ателектаз может развиваться из-за анестезии. Она изменяет динамику воздушных потоков, абсорбцию газов и давление, что приводит к спадению альвеол.
Причины непроходимости дыхательных путей:
-
Слизистая пробка. Накопление слизи в дыхательных путях часто происходит во время или после операций, когда пациент не может кашлять. Бронхиальный секрет может скапливаться, несмотря на использование отсосов. Слизистые пробки также возникают у больных муковисцидозом и при тяжелых приступах астмы.
-
Инородное тело. Дети часто вдыхают инородные предметы, такие как орехи или мелкие игрушки, что требует срочной медицинской помощи.
-
Сужение дыхательных путей. Хронические инфекции, включая грибковые заболевания и туберкулез, могут приводить к рубцеванию и сужению дыхательных путей.
-
Опухоли. Аномальные образования, такие как рак легких, могут перекрывать дыхательные пути и вызывать ателектаз.
-
Травма грудной клетки. Повреждения, полученные в результате аварий или падений, могут ограничивать способность к глубокому вдоху.
-
Плевральный выпот. Накопление жидкости в плевральной полости может возникать при различных заболеваниях.
-
Пневмоторакс. Попадание воздуха в плевральную полость нарушает нормальное дыхание и может привести к ателектазу.
-
Пневмония. Различные типы воспаления легких могут временно вызывать ателектаз. Если легкое остается спавшимся в течение нескольких недель, это может привести к бронхоэктазу — тяжелому необратимому заболеванию.
-
Рубцевание легочной ткани. Образование рубцов может быть вызвано травмой, заболеваниями легких или хирургическими вмешательствами.
-
Преждевременные роды. Недоразвитые легкие у новорожденных могут привести к ателектазу.
-
Нарушение глотания. У пожилых людей вдыхание секрета в легкие может стать причиной инфекций.
-
Неврологические заболевания. Они могут мешать нормальному кашлю, дыханию и глотанию.
-
Болезни легких. Например, бронхиальная астма или муковисцидоз.
-
Постельный режим. Долгое пребывание в одном положении может привести к проблемам с дыханием.
-
Хирургические операции. Операции на органах грудной клетки или живота могут способствовать развитию ателектаза.
-
Недавняя операция под общим наркозом.
-
Поверхностное дыхание. Оно может быть вызвано болью в животе, переломами ребер или другими травмами.
-
Слабость дыхательных мышц. Различные типы мышечной дистрофии и нервно-мышечные проблемы могут снижать эффективность дыхания.
-
Ожирение. Избыточный жир на животе может затруднять полноценный вдох.
-
Возраст. По американской статистике ателектаз чаще всего наблюдается у детей в возрасте от 1 до 3 лет.
Диагностика
• Компьютерная томография. КТ более чувствительна, чем рентген грудной клетки, так как позволяет оценить объем легких в различных участках, в то время как рентген предоставляет лишь плоское изображение. КТ помогает выявить опухоль, которая может вызывать ателектаз, что иногда не видно на рентгене.
• Ультразвук. УЗИ используется для обнаружения скопления жидкости вне легких, которое сжимает их. Также ультразвук может помочь в процессе удаления этой жидкости.
• Оксиметрия. Эта простая процедура включает использование электронного датчика, который помещается на палец пациента. Оксиметрия измеряет уровень кислорода в крови.
• Бронхоскопия. Гибкая трубка с подсветкой вводится в горло пациента, что позволяет врачу осмотреть и при необходимости удалить препятствия в дыхательных путях (слизь, инородные тела).
Лечение ателектаза
Лечение ателектаза зависит от его причины. Если затронута незначительная часть легкого, ателектаз может пройти самостоятельно. В случае серьезной первопричины, такой как рак легких, лечение будет направлено на устранение этой проблемы.
1. Физиотерапевтическое лечение.
Существуют техники, помогающие пациентам глубоко дышать и расширять спавшееся легкое. Эти методы особенно важны для больных, которым предстоит хирургическая операция под общим наркозом.
2. Медикаментозное лечение.
В некоторых случаях для лечения ателектаза могут применяться лекарства.
3. Хирургические и другие процедуры.
Врач может удалить инородное тело или слизистую пробку во время бронхоскопии с помощью отсасывания. Хирургическое вмешательство необходимо, если причиной обструкции стала опухоль, которую нужно удалить.
Осложнения ателектаза
Осложнения при ателектазах:
Профилактика ателектаза
Чтобы уменьшить риск ателектаза, каждый человек может:
Константин Моканов, магистр фармации и профессиональный медицинский переводчик.
Источник: medbe.ru
Описание патологии
Ателектаз легкого — это патологическое состояние, при котором легкое или его часть спадается. Это означает сближение и сжатие стенок легкого, в результате чего воздух из пораженной области выходит, и она выключается из газообмена. Основной причиной заболевания является нарушение бронхиальной проходимости, вызванное закупоркой бронха или сдавлением легкого. Закупорка может быть вызвана пробкой из мокроты или инородным телом.
Размер ателектаза зависит от величины затронутого бронха. При закупорке главного бронха может спадаться все легкое, а при нарушениях проходимости меньших бронхов развивается ателектаз отдельного сегмента легкого.
Классификация патологии
Существует несколько видов ателектаза легкого, которые делятся на первичный и вторичный по происхождению. Первичный диагностируется при рождении, когда легкое не расправляется во время первого вдоха. Вторичный возникает как осложнение после воспалительных заболеваний.
По механизму появления выделяют следующие виды ателектаза:
-
Обтурационный тип. Образуется при уменьшении просвета бронха из-за инородного тела, опухоли или сгустка слизи. Основные симптомы — одышка, сухой кашель и затрудненный вдох. Различают полный и частичный коллапс. Необходимы экстренные меры для восстановления проходимости бронхов, так как с каждой минутой вероятность полного расправления легкого снижается. Через три дня восстановление вентиляции становится невозможным, что часто приводит к пневмонии.
-
Компрессионный тип. Этот тип, возникающий в результате сжатия легочной ткани из-за воспалительной жидкости в плевральной полости, имеет благоприятный прогноз. Вентиляцию удается восстановить даже после длительного сжатия. Симптомы нарастают постепенно и проявляются в виде смешанной одышки, затрудняющей как вдох, так и выдох.
-
Функциональный тип. Обычно развивается в нижних долях легкого и связан с нарушением дыхательных механизмов. Наиболее подвержены ему пациенты, находящиеся на длительном постельном режиме, а также те, кто ограничивает дыхательные движения из-за болезненности, связанной с переломами ребер или плевритом. Ателектаз, вызванный инсультом, называется контрактильным.
-
Контракционный тип. Образуется в результате разрастания соединительных тканей, что приводит к сдавливанию плевры и соседних областей.
Отдельно стоит упомянуть ателектаз средней доли легкого. Среднедолевой бронх, будучи наиболее длинным, подвержен закупорке. Симптомы включают кашель с мокротой, повышение температуры и хрипы, особенно остро проявляется недуг при поражении верхней доли легкого справа.
Когда спавшаяся ткань заменяется соединительной, это называется фиброателектазом. В некоторых медицинских справочниках выделяют контрактильный тип, при котором уменьшается размер альвеол из-за спазмов бронха или травмы, что приводит к изменению поверхностного натяжения. В зависимости от закупорки бронхов, выявляемой на рентгене, различают следующие типы ателектаза:
- Дисковидная форма — сжатие нескольких долей.
- Субсегментарная форма — может привести к полной обтурации легких.
- Линейная форма.
Теперь рассмотрим причины ателектаза легкого и методы его лечения.
Причины патологии
Врожденный ателектаз возникает из-за попадания околоплодных вод, мекония и слизи в дыхательные пути. Его развитию способствует внутричерепная травма, полученная при родах. Основные причины приобретенного ателектаза включают:
- Длительное сжатие дыхательных путей извне.
- Аллергические реакции.
- Обструкция одного или нескольких бронхов.
- Новообразования, сжимающие легкие.
- Закупорка бронха инородным предметом.
- Значительное скопление слизи.
- Фиброателектаз может быть вызван плевропневмонией и туберкулезом.
Ателектаз доли легкого может быть спровоцирован:
- Болезнями дыхательных органов, такими как пневмоторакс, экссудативный плеврит, гемоторакс, хилоторакс и пиоторакс.
- Долгим постельным режимом.
- Переломами ребер.
- Бесконтрольным приемом лекарств.
- Избыточным весом.
- Вредными привычками, особенно курением.
Риск развития ателектаза правого или левого легкого значительно возрастает у пациентов старше 60 лет и у детей младше трех лет.
Дисковидные ателектазы могут иметь разные причины. Это ненормальное состояние приводит к потере эластичности легочной ткани, ее спадению и уменьшению дыхательной поверхности. В результате нарушается газообмен, что вызывает недостаток кислорода в тканях. Важно не путать ателектаз с зонами пониженной вентиляции легкого в спокойном состоянии, когда организму не требуется повышенное поступление кислорода.
Симптомы болезни
Выраженность симптомов зависит от площади легких, пораженной патологическим процессом. При поражении одного сегмента легочная патология часто протекает бессимптомно и может быть выявлена только с помощью рентгена. Наиболее заметные проявления наблюдаются при ателектазе верхней доли легкого справа. При поражении средней доли врачи фиксируют подъем диафрагмы. Основные симптомы заболевания включают:
- Одышка, возникающая как при физической активности, так и в состоянии покоя.
- Болезненные ощущения с той стороны, где происходит патологический процесс.
- Учащение сердечных сокращений.
- Понижение артериального давления.
- Сухой кашель.
- Синюшность.
Эти симптомы характерны для всех пациентов, независимо от возраста.
Теперь рассмотрим диагностику ателектаза легкого.
Диагностика патологии
Первичная диагностика включает сбор анамнеза, физикальный осмотр, оценку состояния кожи, а также измерение пульса и давления. Основным методом диагностики синдрома ателектаза является рентгенография. На рентгеновских снимках можно увидеть признаки спадения легочных тканей, такие как:
- Однородное затемнение в пораженной области. Размеры и форма затемнения варьируются в зависимости от типа патологии. Обширное затемнение указывает на долевой ателектаз легкого.
- Смещение органов. Из-за давления со стороны пораженной области органы между легкими смещаются в сторону здорового участка.
Диагностика ателектаза легкого достаточно проста. Рентген позволяет определить, как смещаются органы при дыхании и кашле, что также помогает установить тип заболевания. В некоторых случаях рентген дополняется компьютерной томографией или бронхоскопией. Уровень поражения легких, степень деформации бронхов и состояние сосудов определяются с помощью бронхографии и ангиопульмонографии.
Лечение ателектаза легкого должно быть комплексным и своевременным.
Методики лечения
При обнаружении ателектаза у новорожденных очищают дыхательные пути, отсасывая содержимое с помощью катетера. Иногда требуется искусственная вентиляция легких. Схема терапии вторичного ателектаза разрабатывается индивидуально с учетом этиологических факторов. Консервативные методы включают:
- Лечебная бронхоскопия для устранения бронхиальной непроходимости, вызванной сгустком слизи или инородным телом.
- Промывание с использованием антибактериальных средств.
- Бронхоальвеолярный лаваж для санации бронхов при наличии большого количества гноя или крови.
- Трахеальная аспирация.
- Постуральный дренаж: при ателектазе в верхних отделах пациент занимает приподнятое положение, а в нижних — укладывается на бок.
Независимо от причины заболевания пациенту назначают противовоспалительные препараты, дыхательную гимнастику, перкуторный массаж, легкую лечебную гимнастику и физиотерапию.
Важно не заниматься самолечением и не использовать народные средства. Позднее обращение за медицинской помощью усложняет и удлиняет лечение ателектаза. Если консервативные методы неэффективны, проводят хирургическое вмешательство для удаления пораженной части легкого.
Осложнения и последствия патологии
На фоне ателектаза легких возможны следующие осложнения:
- Острая дыхательная недостаточность, при которой нарушается дыхательный процесс и возникает резкая нехватка кислорода.
- Инфекция, приводящая к пневмонии или абсцессу легкого. При абсцессе в очаге воспаления образуется полость с гнойными массами.
- При большом размере ателектаза может произойти сжатие всего легкого, что в случае прогрессирования патологии может привести к летальному исходу.
Проведение профилактики
Предотвратить развитие ателектазов можно, соблюдая следующие рекомендации:
- Ведите здоровый образ жизни.
- В период восстановления после бронхолегочных заболеваний следуйте указаниям врача.
- Контролируйте свой вес.
- Не принимайте медикаменты без назначения врача.
- Регулярно проходите профилактические обследования.
Эффективность терапии зависит от причин ателектаза и своевременности принятых мер. Легкие формы заболевания излечиваются быстро.
Для профилактики ателектаза важно избегать аспирации желудочного содержимого и инородных тел. Необходимо также устранять причины внешнего сдавления легочной ткани и поддерживать проходимость дыхательных путей. В послеоперационный период пациентам рекомендуется адекватное обезболивание, занятия лечебной физкультурой и активное откашливание бронхиального секрета. При необходимости проводят санацию трахеобронхиального дерева. Рассмотрим сроки восстановления и лечения ателектаза легкого.
Прогноз и сроки
Успешность расправления легкого зависит от причин ателектаза и сроков начала лечения. Если причина устранена в первые три дня, прогноз на полное восстановление легкого благоприятный. При более позднем начале лечения риск вторичных изменений в спавшемся участке возрастает. Массивные и быстро развивающиеся ателектазы могут привести к летальному исходу.
Заключение
Ателектаз легкого — это патологическое состояние, при котором происходит частичное или полное спадание легочных тканей. Это приводит к значительному снижению объема воздуха в органе и нарушает вентиляцию альвеол. Если спадание легочной ткани вызвано внешними факторами, используется термин «коллапс». В таком состоянии создаются благоприятные условия для развития патогенной микрофлоры, что увеличивает риск инфекционных воспалений, фиброзов и бронхоэктазов. При появлении симптомов ателектаза важно как можно скорее обратиться за медицинской помощью для успешного лечения и предотвращения серьезных последствий.
Что такое гемоторакс?
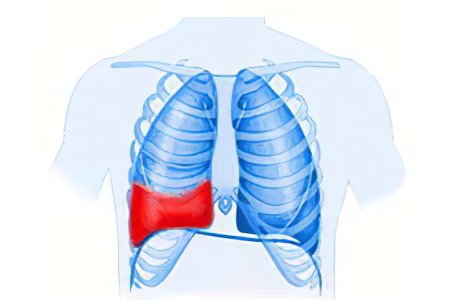
Гемоторакс — это скопление крови в пространстве между висцеральным и париетальным листками плевры легкого. Это пространство, называемое плевральной областью, обычно содержит небольшое количество серозной жидкости. По определению Большого энциклопедического словаря, гемоторакс (от греческого thorax — грудь и haima — кровь) представляет собой накопление крови в полости плевры, возникающее в результате внутреннего кровотечения.
При заполнении плевральной области кровью происходит сдавление легкого, а такие органы, как вилочковая железа, трахея, дуга аорты и её ветви, а также верхний отдел полой вены с притоками смещаются в противоположную сторону.
Врачи классифицируют гемоторакс в зависимости от места скопления крови и её объема:
- Большой или тотальный гемоторакс — кровь полностью заполняет плевральную область.
- Верхушечный гемоторакс — кровь скапливается в верхней части легкого.
- Малый гемоторакс — уровень крови не достигает угла лопатки.
- Междолевой гемоторакс — кровь находится в междолевых щелях.
- Наддиафрагмальный гемоторакс — кровь располагается в области, прилегающей к диафрагме.
- Ограниченный или осумкованный гемоторакс — кровь находится в области, ограниченной спайками.
- Паракостальный гемоторакс — кровь располагается рядом с ребрами.
- Парамедиастальный гемоторакс — кровь находится в области, прилегающей к органам средостения.
- Свернувшийся гемоторакс — скопившаяся кровь подверглась свертыванию.
Тяжесть гемоторакса и клиническая картина зависят от объема крови в плевральной области, общей величины кровопотери, степени сдавления внутригрудных органов и наличия инфекции.
Наиболее частой причиной гемоторакса является травма грудной клетки с повреждением сосудов, но существуют и другие факторы, способствующие накоплению крови.
Причины гемоторакса
Специалисты выделяют несколько причин, приводящих к гемотораксу:
-
Травмы. Скопление крови в плевральной области часто возникает из-за закрытых или открытых травм грудной клетки. Чаще всего это происходит в результате ДТП, огнестрельных или ножевых ранений, переломов ребер, падений с высоты и других травм. По статистике, в 70% случаев ранения бывают правосторонними. Кровь скапливается из-за повреждений органов грудной (диафрагмы, сердца, легких) или брюшной полостей (печени, селезенки), а также межреберных сосудов, ветвей аорты или внутренней грудной артерии.
-
Патологические состояния. Менее распространенные, но возможные причины гемоторакса включают тяжелые заболевания, такие как туберкулез, рак легкого или плевры, аневризма аорты (расширение и разрыв), доброкачественные и злокачественные новообразования в грудной стенке или средостении, геморрагический диатез, инфаркт легочной ткани и нарушения свертываемости крови (коагулопатия).
-
Ятрогенные причины. Гемоторакс может возникнуть в результате хирургических вмешательств, операций на легких и плевре, дренирования плевральной области, а также при проведении диагностических или лечебных плевральных пункций (торакоцентез) и установке катетеров в центральные вены.
Таким образом, причины гемоторакса можно разделить на три основные группы: травматические, патологические и ятрогенные.
Симптомы гемоторакса
Симптоматика гемоторакса зависит от силы кровотечения, объема излитой крови, смещения органов средостения и сдавления легкого.
При малом гемотораксе, когда кровь не достигает уровня лопатки, пострадавший может испытывать боли в груди, усиливающиеся при кашле, а также легкую одышку.
При среднем и большом гемотораксе симптомы выражены ярче. Человек жалуется на резкие, сильные боли в грудной области, которые могут иррадиировать в плечо и спину, даже при спокойном дыхании и легком покашливании. Наблюдаются общая слабость, падение давления и учащенное поверхностное дыхание. Без лечения дыхательные и сердечно-сосудистые расстройства усугубляются. Пострадавший испытывает резкую боль даже при малой физической нагрузке и не может находиться в горизонтальном положении, предпочитая сидячую или полусидячую позу.
Тяжелый гемоторакс сопровождается тахикардией, головокружением, обмороками, холодным потом, сильными болями в груди, анемией и бледностью кожи.
При гемотораксе, связанном с переломом ребер, часто возникает подкожная эмфизема и гематомы мягких тканей. При разрыве легкого может наблюдаться кровохаркание.
Если кровь свернулась, пострадавший ощущает сильную одышку и нестерпимую боль в груди, что может привести к склеротическим процессам в легочной ткани и нарушению дыхательной функции.
Инфицированный гемоторакс проявляется лихорадкой, ознобом, вялостью и общей интоксикацией организма.
Независимо от степени тяжести гемоторакса всегда наблюдаются нарушения дыхания и болезненность в грудной области. Для диагностики степени тяжести и уточнения диагноза проводят рентген или компьютерную томографию, что позволяет надежно выявить скопление крови и, при необходимости, определить причину гемоторакса, например, опухоль. Врачи могут также выполнить пункцию для анализа скопившейся крови, что помогает обнаружить бактерии, грибы или тип клеток.
Лечение гемоторакса
Современные методы лечения позволяют быстро выявлять и устранять гемоторакс. Выбор методов зависит от типа кровоизлияния, выраженности симптомов и причин его возникновения.
Малый гемоторакс можно лечить консервативно: назначают симптоматическое лечение, иммунокоррекцию, антибиотики и дезагрегантную терапию. Оперативно останавливают кровотечение. Если жидкости немного, организм может самостоятельно справиться с состоянием в течение двух недель, но пациент должен находиться под постоянным контролем, чтобы исключить повторное кровотечение или бактериальную инфекцию.
При необходимости аспирации крови проводят торакоцентез или дренирование. Вводят антибиотики, антисептики и протеолитические ферменты. Хирургическое вмешательство требуется при свернувшемся гемотораксе, когда расправление легкого невозможно или повреждены жизненно важные органы. Если пострадали крупные сосуды, операцию выполняет торакальный хирург в экстренном порядке.
Успех лечения зависит от типа травмы или заболевания, вызвавшего гемоторакс. Своевременное обращение за медицинской помощью увеличивает шансы на успешное устранение крови и предотвращение осложнений. Профилактика гемоторакса включает предотвращение травм и наблюдение у врача при наличии риска его возникновения из-за различных заболеваний.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальности — «Лечебное дело» (1991), «Профессиональные болезни» (1993), «Терапия» (1996).
Заболевание, характеризующееся разрывом легкого, называется пневмотораксом. Pneumo – воздух, thorax – грудная клетка. Термин переводится как «воздух в грудной клетке».
Грудная клетка выстлана двумя листками плевры, между которыми находится герметичная полость с несколькими миллилитрами прозрачной жидкости. Плевра уменьшает трение легких при дыхании и создает отрицательное давление, обеспечивающее расправление легкого.
Разрыв легкого или дефект грудной клетки приводит к сообщению плевральной полости с воздухом легкого или окружающей средой. Отрицательное давление засасывает воздух, и легкое спадается. Спавшееся легкое занимает меньший объем грудной клетки, нарушая его функцию газообмена.
Причины
Причины разрыва легкого разнообразны. Выделяют первичный спонтанный пневмоторакс, который возникает у людей без предшествующих легочных заболеваний. Вторичный пневмоторакс развивается на фоне различных заболеваний, чаще всего у курильщиков. Это связано с эмфиземой легкого и наличием эмфизематозных булл. Если буллы расположены под плеврой, их разрыв приводит к попаданию воздуха в плевральную полость.
Риск пневмоторакса увеличивается с количеством выкуриваемых сигарет. У курящих женщин он возникает в 9 раз чаще, а у курящих мужчин — в 22 раза по сравнению с некурящими ровесниками.
Разрыв легкого может сопровождать деструктивные заболевания, такие как туберкулез, периферический рак легкого, инфаркт легкого и абсцесс легкого.
Существуют также травматические причины разрыва легкого. Чаще всего возникает открытый пневмоторакс, когда полость плевры сообщается с внешней средой из-за проникающего повреждения грудной клетки острым предметом. Если повреждено и легкое, воздух попадает в плевральную полость двумя путями.
Наиболее опасный вид травматического пневмоторакса — клапанный. При этом воздух поступает в плевральную полость на вдохе, но на выдохе клапан закрывается, и воздух не выходит. С каждым дыхательным движением давление в плевре возрастает, легкое сжимается, а соседние органы смещаются.
Симптомы
Симптомы разрыва легкого различаются в зависимости от типа пневмоторакса: закрытого, открытого и клапанного.
При закрытом и спонтанном пневмотораксе внезапно возникает острая боль в одной или обеих половинах грудной клетки, а также нарастает одышка. Это состояние развивается без предвестников в любое время суток и может проявиться после физической нагрузки. Кроме боли и одышки, иногда переходящей в удушье, у пациента учащается пульс и увеличивается частота дыхания. Кожа может приобретать синюшный оттенок. При постукивании по грудной клетке можно услышать «коробочный» звук.
Открытый пневмоторакс возникает из-за повреждения грудной клетки. Пациент испытывает боль в области раны и одышку, его беспокойство выдает стремление закрыть отверстие рукой для облегчения дыхания. Состояние тяжелое: удушье усиливается, пульс становится частым и слабым, кожа и слизистые оболочки бледнеют. Из раны выделяются пузырьки воздуха и крови, сопровождающиеся характерным хлопающим звуком.
Клапанный пневмоторакс характеризуется очень тяжелым состоянием пациента, двигательным возбуждением и нарастающим расстройством дыхания, проявляющимся частым дыханием, удушьем и посинением кожи. Пульс учащен и напряжен. Часто под кожей грудной клетки и шеи скапливается воздух, при надавливании слышен звук, напоминающий хруст снега.
Лечение
Лечение разрыва легкого делится на первую помощь и квалифицированную медицинскую помощь. При подозрении на закрытый пневмоторакс необходимо немедленно вызвать скорую помощь или доставить пациента в ближайший хирургический стационар.
При открытом пневмотораксе важно предотвратить попадание воздуха из внешней среды в плевральную полость. Для этого рану закрывают материалом, который не пропускает воздух, например, полиэтиленовыми пакетами, клеенкой или прорезиненной тканью. Герметизирующий материал крепят с помощью лейкопластыря, бинта или ткани. Если закрепить повязку невозможно, ее следует плотно прижимать рукой до прибытия скорой помощи. Действия при клапанном пневмотораксе аналогичны.
Квалифицированная помощь оказывается в хирургическом отделении. Врач-хирург осматривает пациента, а при подозрении на закрытый пневмоторакс обязательно проводит рентгенографию органов грудной клетки. На снимке видно сморщенное легкое и газ в плевральной полости. Следующий шаг — дренирование плевральной полости. Через межреберный промежуток вводится трубка, подключенная к аппарату, создающему отрицательное давление. В течение нескольких дней пациент регулярно нажимает кнопку для откачивания воздуха.
При открытом и клапанном пневмотораксах выполняется хирургическая операция с первичной хирургической обработкой. При необходимости проводится вскрытие грудной клетки для ревизии органов.
Возможные последствия
Последствия разрыва легкого делятся на ранние и поздние. К ранним относятся дыхательная недостаточность, болевой шок и смещение органов грудной клетки. Если спавшееся легкое расправляют слишком быстро, это может привести к падению артериального давления.
Поздние последствия включают инфекцию и воспалительный процесс при открытом пневмотораксе. При этом возможен приток крови в грудную клетку, что приводит к гемопневмотораксу. Также может произойти повторный спонтанный закрытый разрыв легкого из-за наличия других расширенных альвеол, которые могут лопнуть.
Гемоторакс — это заболевание, возникающее из-за накопления крови в полости груди. Оно сопровождается болью и нарушениями дыхания. На начальном этапе состав плевральной и периферической крови схож.
Гемоторакс занимает второе место среди осложнений травм грудной клетки и относится к неотложным состояниям, требующим экстренной медицинской помощи.
Разновидности гемоторакса
Гемоторакс — это заболевание, которое может развиваться незаметно, но иногда проявляется внезапными приступами и ухудшением состояния. В зависимости от причин различают:
-
Травматический гемоторакс. Он возникает из-за проникающих ран, повреждений груди, ударов при авариях или переломов ребер. В этом случае повреждаются сосуды в межреберье, и кровь вытекает в плевру.
-
Патологический гемоторакс. Его причины связаны с заболеваниями, такими как туберкулез, аневризма аорты, рак легких и плевры, легочный абсцесс.
-
Ятрогенный гемоторакс. Этот тип возникает как следствие операций и осложнений после хирургических вмешательств в плевру.
Также гемоторакс классифицируется по объему кровяных выделений:
- Малый гемоторакс — до 500 мл крови;
- Средний гемоторакс — от 500 мл до 1 л;
- Субтотальный гемоторакс — более 1000 мл, с накоплением крови на уровне второго ребра;
- Тотальный гемоторакс — объем выделений достигает 2000 мл, заполняя все легкое.
Объем кровотечений зависит от степени повреждения сосудов. Патология, развивающаяся на периферии органа, чаще вызывает малый или средний гемоторакс. Если кровь поступает из прикорневой зоны, это указывает на тотальное поражение.
Современная диагностика также выделяет ограниченный гемоторакс, связанный с локальным поступлением крови в легком. Поражение плевральных листков (плеврит) может привести к верхушечному, междолевому, паракостальному, наддиафрагмальному и парамедиастинальному гемотораксу.
Последствия болезни влияют на ее классификацию: различают свернувшийся и инфицированный гемоторакс. По продолжительности кровотечения выделяют непрекращающийся или нарастающий гемоторакс и остановившийся или стабилизировавшийся.
Симптоматика болезни
Гемоторакс — это патологическое состояние, при котором в плевральной полости скапливается кровь. Он может возникнуть в результате травмы или заболевания внутренних органов грудной клетки.
Признаки гемоторакса включают:
- сердечно-сосудистые расстройства;
- нарушения дыхания;
- резкие боли в груди;
- постоянную слабость и бледность;
- частые головокружения и потерю сознания;
- холодный пот и низкое артериальное давление.
Клинические симптомы зависят от интенсивности и продолжительности кровотечений, давления на легкие и смещения органов средостения. Малый гемоторакс может проявляться неявными симптомами, такими как ноющие боли в груди, усиленный кашель и умеренная одышка. Более крупные гемотораксы приводят к серьезным нарушениям дыхательной и сердечно-сосудистой систем.
Общие симптомы включают:
- частые боли в груди;
- иррадиирующие боли в плечах или спине при кашле;
- постоянное чувство слабости;
- учащенное дыхание (тахипноэ);
- снижение артериального давления.
При незначительных нагрузках симптомы могут усиливаться, и пациенты часто предпочитают сидячее или полусидящее положение.
В процессе болезни происходит распад гемоглобина и активация лейкоцитов, что приводит к образованию вязкой крови (свернувшийся гемоторакс). Это может вызвать легочную компрессию на пораженной стороне и нарушить дыхательные функции.
Гемоторакс сопровождается обильными кровотечениями в плевральной полости, что затрудняет дыхание. С развитием состояния снижается уровень гемоглобина, а также показатели эритроцитов и лейкоцитов, что влияет на свертываемость крови.
Гемоторакс, вызванный повреждением ребра, может привести к образованию гематом на мягких тканях и подкожной эмфиземе. Если причиной является разрыв легочной паренхимы, могут наблюдаться приступы кровохарканья.
Основы лечения и меры по устранению недуга
Первая помощь при гемотораксе включает несколько ключевых действий:
- Вызов скорой помощи.
- Уложить пациента на возвышенную поверхность с приподнятым изголовьем.
- Приложить холодный компресс к пораженной области груди.
- Ввести 50% раствор анальгина (2 мл внутримышечно) и сердечно-сосудистые препараты.
- Обеспечить кислородотерапию и обезболивание.
Также возможны противошоковые меры:
- наложение тугих повязок;
- внутривенное введение 40% раствора глюкозы и 5% аскорбиновой кислоты;
- блокада приступа Новокаином;
- инъекция Гидрокортизона (максимум 50 мг).
При проявлениях гиповолемии необходимо ввести 400 мл Реополиглюкина. Если госпитализация задерживается, следует выполнить экстренную плевральную пункцию в седьмом межреберном промежутке для удаления скопившейся крови.
Операции в области груди завершаются дренированием плевральной полости, которое может быть:
- неоперационным (слепым);
- операционным.
При удалении гемоторакса требуется полная эвакуация содержимого плевры с помощью активной аспирации. Трубка дренажа вводится одним концом в свободную емкость, а другим — в плевру через межреберье.
Дренаж устанавливается на 1–2 дня, начиная с прекращения кровяных выделений и выхода воздуха из плевральной полости. Извлечение дренажа происходит на вдохе, а образовавшееся отверстие зажимается и ушивается герметизирующим швом.
Пациенты с гемотораксом госпитализируются в специализированное хирургическое отделение и находятся под наблюдением врача-хирурга. Лечение направлено на аспирацию и эвакуацию крови с использованием:
- торакоцентеза;
- срочного дренирования жидкости из плевры;
- введения в дренаж антибиотиков и антисептиков;
- протеолитических ферментов для растворения сгустившейся крови.
Гемоторакс требует комплексного лечения, включая гемотрансфузионную терапию и антибиотикотерапию.
Малый гемоторакс лечится консервативно. Хирургическое вмешательство необходимо в следующих случаях:
- Продолжительные внутренние плевральные кровотечения.
- Свернувшийся гемоторакс.
- Препятствия расправления легкого.
- Повреждения внутренних органов.
Средний и тотальный гемоторакс требуют плевральной пункции и аспирации крови. Сначала удаляется кровь, затем вводится антибиотик широкого спектра действия.
Стерильный и инфицированный гемоторакс различаются по пробам Петрова и Эфендиева, где оцениваются прозрачность и осадок аспирата. Плевральная пункция является закрытым хирургическим вмешательством и альтернативой открытому дренированию.
Методика восстановления в постоперационный период
Успех лечения зависит от характера травмы или болезни, а также от интенсивности потери крови и качества хирургического вмешательства.
Даже при благоприятном прогнозе важно учитывать постоперационный период восстановления. После операции на гемотораксе может развиться массивное плевральное сращение, что ограничивает подвижность диафрагмы.
Поэтому реабилитация направлена на нормализацию дыхательной функции и стабилизацию поступления кислорода. Для этого назначаются:
- Регулярное плавание в спокойном темпе без ныряний и дополнительных нагрузок.
- Дыхательная гимнастика.
- Базовые упражнения лечебной физкультуры (ЛФК).
Основная задача ЛФК — восстановление нормального дыхания, так как болезнь и операция нарушают функции легких и сердечно-сосудистой системы. Длительное бездействие приводит к мышечной атрофии и угнетенному психическому состоянию пациента.
На первых занятиях пациент должен находиться в лежачем положении. На второй и третьей неделях допускается переход в сидячее положение. В завершении курса ЛФК больной выполняет упражнения стоя. Комплекс включает:
- общегигиенические движения;
- умеренные нагрузки на верхние и нижние конечности;
- сгибание рук и ног;
- плавные отведения и приведения рук и ног;
- сжимания пальцев;
- подъем рук вверх.
Дыхательные упражнения дополняют восстановительный комплекс. В конце реабилитационной программы можно выполнять полуприседания на кровати и медленные прогибы назад.
Занятия с пациентами после операции требуют от специалиста внимательности и осторожности. Начинать можно через 10 дней после прекращения отхаркивания кровью. Если кровяные выделения отсутствуют, занятия разрешены уже через 4 дня при нормальной температуре тела.
Источник: ogomeopatii.ru