При ослаблении или прекращении работы синусового узла, который является водителем сердечного ритма, возникает состояние, сопровождающееся эктопическим ритмом. Если сердечные сокращения вызваны патологическими импульсами из отделов сердца, расположенных выше синусового узла, то формируются эктопические предсердные ритмы. Эти нарушения могут быть как постоянными, так и временными. Их легко выявить с помощью ЭКГ.
Виды предсердных аритмий
Сокращения эктопического характера могут свидетельствовать об отклонениях в работе синусового узла (синдром слабости). Они возникают из-за изменений в области водителя сердечного ритма или миокарда, что может быть вызвано:
- воспалениями;
- ишемическими изменениями;
- склеротическими процессами.
Предсердный ритм часто наблюдается у пациентов с ревматизмом и при некоторых сердечных заболеваниях, таких как гипертония, ишемия и пороки сердца. Аритмия может развиваться на фоне нейроциркуляторной дистонии или изменений в сердце при сахарном диабете. Эта форма нарушений может встречаться даже у людей с хорошим состоянием здоровья и обычно носит преходящий характер, хотя бывают и случаи врожденного предсердного ритма.
Ключевой характеристикой предсердной аритмии является частота сердечных сокращений (ЧСС), которая обычно превышает норму.
- Если ЧСС выше 80 ударов в минуту, это тахикардия. Повышение ЧСС может быть не связано с заболеванием, например, при повышении температуры тела. На частоту сокращений также влияют физические и эмоциональные нагрузки. Тахикардия может указывать на различные заболевания, но не всегда является признаком патологии.
- Если аритмия продолжается длительное время, это считается постоянным нарушением. Выделяют также пароксизмальные нарушения сердечного ритма, которые развиваются внезапно. Пульс может достигать 150–200 ударов в минуту, и человек может испытывать слабость или потерю сознания, в зависимости от типа пароксизма.
- Приступ часто прекращается так же внезапно, как и начинается. Однако в некоторых случаях требуется медицинская помощь, как при пароксизмальной предсердной тахикардии.
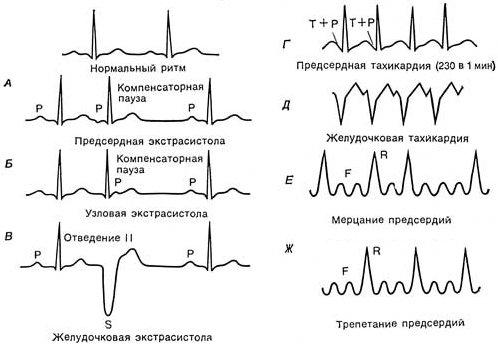
При этих видах аритмии сердце сокращается с одинаковыми интервалами, что отражается на ЭКГ. Однако существуют и нарушения ритма с неравномерными сокращениями.
Наиболее распространенные предсердные аритмии:
- Экстрасистолия: внеочередные сокращения при нормальном ритме, за которыми следует пауза, воспринимаемая как «замирание» сердца. Это состояние может возникать при миокардите, вегето-сосудистой дистонии, стрессе или курении. Иногда экстрасистолия появляется без видимых причин. У здорового человека может возникать до 1,5 тыс. экстрасистол в сутки, которые не влияют на состояние и не требуют лечения.
- Мерцательная аритмия (фибрилляция или трепетание предсердий): предсердия не сокращаются эффективно, мышцы перестают работать синхронно и начинают хаотично подергиваться. Это приводит к неритмичному сокращению желудочков.
Отклонения в раннем возрасте
Пароксизмальная тахикардия, возникающая у детей, может быть связана с вирусными инфекциями и проявляться в тяжелой форме. Основные причины этой патологии включают:
- врожденные пороки сердца;
- кардиты;
- превышение дозы атропина при лечении, вплоть до отравления.
Отклонения в работе сердца можно выявить с помощью ЭКГ. Эти нарушения указывают на функционирование дополнительных источников возбуждения, приводящих к несинусовым сокращениям. У детей такие патологии могут возникать из-за изменений в миокарде или под воздействием нейроэндокринных факторов.
Эктопические отклонения на ЭКГ у детей могут проявляться в следующих формах:
- активные нарушения — болезни сердца с похожими патогенетическими механизмами (экстрасистолия, пароксизмальная тахикардия);
- ускоренные — нерегулярные сокращения сердца, мерцательная аритмия.
Симптоматика
Эктопические ритмы связаны с основным заболеванием, поэтому специфическая симптоматика, характерная для нарушений работы водителя сердечного ритма, отсутствует. Признаки несинусовых ритмов зависят от их природы и основных патологических процессов в организме пациента.
Пароксизмальная тахикардия проявляется внезапными приступами на фоне полного благополучия, без предшествующих симптомов, таких как боль в области сердца, затрудненное дыхание или головокружение. Эти симптомы могут возникать при длительных приступах.
При начале длительного приступа характерны:
- тревожность и страх;
- беспокойство о положении тела (пациент пытается занять удобную позицию для прекращения приступа).
После первичной стадии приступа появляются дрожание рук и головокружение, может темнеть в глазах. Затем возникают более выраженные симптомы:
- повышенное потоотделение;
- вздутие в кишечнике;
- частые позывы к мочеиспусканию и дефекации;
- тошнота.
При коротких приступах у детей или взрослых может резко увеличиваться частота сердечных сокращений и возникать одышка, за которыми следует кратковременное «замирание» сердца и резкий толчок. Этот импульс указывает на восстановление нормального синусового ритма, что может сопровождаться болезненными ощущениями в области сердца.
Пароксизмы мерцательной аритмии могут напоминать пароксизмальную тахикардию. Больные отмечают неправильный ритм сердца, но при очень частом пульсе это может быть незаметно. Дифференцировать состояния можно только с помощью ЭКГ. При фибрилляции предсердий часто возникают боли в груди, напоминающие стенокардию.
Это состояние опасно: приступы могут быть кратковременными или длиться несколько часов или даже суток. В это время в левом предсердии могут формироваться тромбы, которые с током крови попадают в большой круг кровообращения, что грозит инсультом и инфарктом. Постоянная форма фибрилляции предсердий также опасна, но переносится легче, так как пациенты привыкают к этому состоянию и контролируют заболевание с помощью специального лечения.
Методы диагностики
Диагностика заболеваний сердца начинается с анамнеза. ЭКГ исследования уточняют диагноз, позволяя оценить эктопический ритм, что невозможно только на основе субъективных ощущений пациента.
Электрокардиографические признаки предсердного эктопического ритма специфичны. На ЭКГ можно наблюдать изменения зубца Р, который может быть как положительным, так и отрицательным. При пароксизмальной тахикардии зубец Р предшествует желудочковому комплексу, а при фибрилляции предсердий вместо него фиксируются волны мерцания. Желудочковый комплекс остается неизменным.
Предсердные экстрасистолы на ЭКГ можно выявить по следующим признакам:
- изменению конфигурации зубца Р;
- укороченному интервалу P-Q;
- неполной компенсаторной паузе;
- узкому желудочковому комплексу.
Лечебные мероприятия
Если у пациента диагностирован несинусовый эктопический ритм, выбор лечения зависит от основного заболевания. Поэтому выявление причины нарушений сердечного ритма является ключевой задачей.
При расстройствах вегетососудистого характера обычно назначают седативные средства. Пациентам с частым сердцебиением прописывают бета-адреноблокаторы (Пропранолол, Атенолол). Экстрасистолы органической этиологии лечатся Панангином, хлоридом калия и бета-адреноблокаторами. Мерцательная аритмия требует назначения антиаритмических препаратов, таких как Новокаин, во время приступов. При постоянной форме аритмии лечение должно быть регулярным. Для контроля частоты сердечных сокращений используют бета-адреноблокаторы, Дигоксин или Кордарон, в зависимости от возраста и состояния пациента.
Наджелудочковая форма эктопических ритмов допускает массаж каротидного синуса, расположенного возле сонной артерии на боковой поверхности шеи. Массаж следует проводить аккуратно в течение 20 секунд. Во время приступа можно надавливать на глазные яблоки или потужиться.
Если манипуляции не помогают, врач может назначить лекарственную терапию. При частых и продолжительных приступах или ухудшении состояния пациента применяют электроимпульсную терапию для восстановления сердечного ритма.
Предсердный эктопический ритм представляет особую опасность, так как может вызвать серьезные нарушения в работе сердца. Чтобы избежать таких ситуаций, важно своевременно обращаться в медицинские учреждения для диагностики и лечения. Регулярный контроль ЭКГ и наблюдение у врача помогут предотвратить тяжелые осложнения.
Классификация аритмий
- Аритмия из синусового узла (синусовая брадикардия, синдром слабости синусового узла)
- Аритмия из атриовентрикулярного узла (блокада проведения импульса)
- Замещающие ритмы
Тахиаритмии делятся на:
- Наджелудочковые аритмии (предсердная экстрасистолия, трепетание предсердий, мерцательная аритмия, пароксизмальная наджелудочковая тахикардия)
- Желудочковые аритмии (желудочковая экстрасистолия, тахикардия и фибрилляция желудочков)
Аритмии с учащением ритма — это нарушения, при которых частота сердечных сокращений превышает 95 ударов в минуту. Причина — увеличение частоты генерации импульсов.
Предсердные нарушения ритма
Частота сердечных сокращений при синусовой тахикардии составляет 100-180 ударов в минуту. Это состояние не всегда является патологией, так как может возникать в ответ на стресс или физическую нагрузку. Причинами могут быть лихорадка, пониженное давление, нарушения функции щитовидной железы, анемия и эмболия легочной артерии. Обычно протекает бессимптомно, но возможны сердцебиения и одышка, особенно при резком начале тахикардии. Это может быть признаком экстракардиальной патологии.
Предсердная экстрасистолия встречается как у людей с кардиопатологией, так и без нее. Она возникает из-за импульсов, поступающих в предсердия помимо синоаурикулярного узла, и часто усиливается при симпатической стимуляции. Обычно пациенты не жалуются, но могут ощущать сердцебиения. Лечение требуется только при наличии явных симптомов. Рекомендуется ограничить кофе, отказаться от алкоголя и стабилизировать эмоциональное состояние, так как это может провоцировать экстрасистолии. При необходимости назначают медикаментозную терапию.
На кардиограмме видны регулярные волны с частотой 180-300 ударов в минуту. Это может быть временный пароксизм или стойкая аритмия, сохраняющаяся несколько недель. У пациентов с кардиопатологией может развиваться постоянная аритмия. При выраженных нарушениях кровообращения ритм восстанавливают с помощью кардиоверсии. Если аритмия возникает после операции на сердце, устанавливают искусственный водитель ритма. В остальных случаях, если не требуется экстренное восстановление синусового ритма, используют урежающие препараты. Для предотвращения повторных пароксизмов может потребоваться постоянный прием медикаментов, а лучшей альтернативой является катетерная аблация. Для этой процедуры катетер с электродом вводят в бедренную вену и проводят в правое предсердие, где производится аблация участка, отвечающего за формирование импульсов.
На ЭКГ наблюдаются частые хаотичные волны возбуждения предсердий с частотой 300-600 ударов в минуту. Это потенциально опасное для жизни состояние. Фибрилляцию предсердий могут провоцировать высокое артериальное давление, коронарный артеросклероз и поражение легочной артерии. У некоторых пациентов аритмия возникает при нарушении функции щитовидной железы и злоупотреблении алкоголем. Тактика лечения аналогична терапии трепетания предсердий.
Пароксизмы наджелудочковой тахикардии характеризуются внезапным началом и окончанием, частота сокращений предсердий составляет 140-250 ударов в минуту. Чаще всего возникают в подростковом и молодом возрасте. Обычно переносится хорошо, но может вызывать сердцебиение, страх и головокружение. У пожилых пациентов или с кардиологическими заболеваниями могут возникать более выраженные формы аритмии, включая потерю сознания, стенокардию или отек легких. Для купирования пароксизма используют вагусные приемы: умеренное нажатие на глазные яблоки, массаж каротидного синуса, умывание холодной водой и задержку дыхания. При их неэффективности назначают медикаменты в стационаре.
Желудочковые аритмии
К наиболее распространенным формам желудочковых аритмий относятся желудочковая экстрасистолия, желудочковая тахикардия и фибрилляция желудочков.
Внеочередные сокращения сердца могут наблюдаться как у здоровых людей, так и у пациентов с сердечными заболеваниями. Экстрасистолы бывают одиночными или повторяющимися, а последовательные могут быть парными или тройными. У здоровых людей ЖЭ не приводит к угрожающим жизни аритмиям, но может указывать на сердечные заболевания, что увеличивает их негативное влияние. Лечение у здоровых пациентов обычно включает успокоительные средства и, при необходимости, медикаментозную терапию. У больных с серьезными поражениями сердца и риском опасных аритмий рекомендуется имплантация кардиовертера-дефибриллятора.
Пароксизм желудочковой тахикардии определяется как наличие трех и более экстрасистол подряд. Выделяют два типа тахикардии: устойчивую (длительностью более 30 секунд или требующую прерывания из-за тяжелой клинической картины) и неустойчивую, которая прекращается самостоятельно. Оба типа чаще встречаются у пациентов с изменениями миокарда, такими как острый коронарный синдром, сердечная недостаточность, гипертрофия желудочков, нарушения проводимости, клапанные болезни и врожденные аномалии. Симптомы зависят от типа тахикардии и наличия сопутствующих заболеваний. Устойчивая тахикардия снижает сердечный выброс, что может привести к обморокам, отеку легких или остановке сердца. Эпизоды устойчивой тахикардии опасны, так как могут вызывать обмороки или переходить в фибрилляцию желудочков, что без экстренной помощи может быть летальным. Обычно проводится электрическая кардиоверсия, а при стабильной гемодинамике назначаются противоаритмические препараты.
Фибрилляция желудочков характеризуется быстрым хаотичным возбуждением желудочков и отсутствием нормальных сокращений сердца. Это приводит к снижению сердечного выброса, и без немедленных реанимационных мероприятий наступает смерть пациента. Фибрилляция чаще наблюдается у больных с тяжелыми кардиопатологиями. Эффективное лечение — дефибрилляция. Если дефибрилляция невозможна, пациент погибает в течение нескольких минут. Для профилактики повторных эпизодов рекомендуются антиаритмические препараты. Если причина не установлена, после восстановления нормального ритма пациенту обычно вживляют кардиовертер-дефибриллятор.
Брадиаритмии
В спокойном состоянии частота сердечных сокращений (ЧСС) здорового сердца составляет 60-100 ударов в минуту. При брадиаритмиях ЧСС опускается ниже 60 ударов в минуту, что указывает на нарушение генерации импульсов и развитие аритмии.
Синусовая брадикардия характеризуется снижением частоты сердечных сокращений ниже 60 ударов в минуту из-за уменьшения активности синусового узла. Это может происходить как при внутреннем поражении сино-аурикулярного узла, так и под воздействием внешних факторов. Уменьшение автоматизма может быть связано со старением или заболеваниями предсердий, такими как ишемическая болезнь сердца или кардиомиопатия. К внешним факторам, подавляющим тонус узла, относятся некоторые лекарства (например, бета-блокаторы) и нарушения метаболизма. У спортсменов часто наблюдается повышенный тонус вагусного нерва, что приводит к физиологической синусовой брадикардии в состоянии покоя. Умеренная синусовая брадикардия обычно бессимптомна и не требует лечения. Однако резкое снижение ЧСС может привести к снижению сердечного выброса и вызвать утомляемость, головокружение, спутанность сознания и обмороки.
Синдром слабости синусового узла характеризуется изменениями в синусовом узле, нарушающими генерацию импульсов и замедляющими их проведение. Пациенты могут испытывать головокружение, спутанность сознания и обморочные состояния. При СССУ больным внутривенно вводят препараты, повышающие частоту сердечных сокращений. Этот синдром чаще встречается у пожилых пациентов.
Замещающие ритмы
Клетки атриовентрикулярного узла и волокна Гиса-Пуркинье обладают автоматизмом, но их скорость генерации импульсов ниже, чем у клеток синусового узла. Поэтому при нормальном синусовом ритме их активность подавлена. Если нарушается работа синусового узла или блокируется проведение импульсов от него, могут возникать замещающие ритмы от других центров автоматизма.
Если замещающий ритм формируется в атриовентрикулярном узле, это замещающий узловой ритм с частотой 40-60 ударов в минуту. Если ритм исходит из системы Гиса, это замещающий желудочковый ритм с частотой сердцебиения около 30 ударов в минуту. Эти ритмы служат защитными механизмами для поддержания нормальной частоты сердечных сокращений при поражении синусового узла или атриовентрикулярной блокаде. Тактика лечения аналогична тактике при синдроме слабости синусового узла.
Нормальная сердечная деятельность
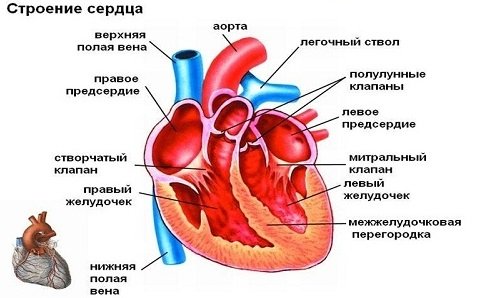
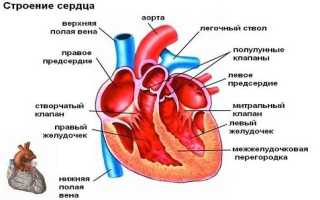
Человеческое сердце состоит из четырех камер: две наполняются артериальной кровью, а две — венозной. Верхние отделы называются предсердиями, нижние — желудочками. Кровь движется от вен через предсердия к желудочкам, а затем в артерии. Это движение осуществляется за счет сердечных сокращений.
Своевременные сокращения сердца обеспечиваются проводящей системой. Главным ее элементом является синусовый узел, расположенный в верхнем правом углу правого предсердия, рядом с его ушком. Небольшая группа кардиомиоцитов в этом узле генерирует электрический импульс, который передается по волокнам в левое предсердие, затем к атриовентрикулярному узлу, по пучку Гиса и волокнам Пуркинье к желудочкам. В результате сначала сокращаются предсердия, а затем желудочки.
Тренированное сердце, например, у спортсменов, может сокращаться реже, чем у обычного человека. Это связано с увеличенной массой миокарда благодаря регулярным физическим нагрузкам, что позволяет сердцу делать более мощные выбросы в кровеносное русло. В таких случаях частота сердечных сокращений может составлять 50 ударов в минуту и менее, что считается нормой и не вызывает негативных последствий.
Что касается расстройства ритма, Википедия указывает, что “термин ‘аритмия’ объединяет различные по механизму, клиническим проявлениям и прогностическим нарушениям образования и проведения электрического импульса”.
Причины
Заболевание часто связано с кардиологическими патологиями, которые приводят к изменениям в структуре сердца, таким как деструкция, ишемия и гипотрофия. Расстройство ритма обычно является осложнением недостаточной сердечной деятельности, ишемической болезни, кардиомиопатий, врожденных и приобретенных пороков, а также воспаления миокарда.
Аритмия может возникать под воздействием некоторых лекарств. Неправильное использование сердечных гликозидов, диуретиков, симпатомиметиков и антиаритмических средств с проаритмическим действием может привести к нарушениям ритма различной степени тяжести.
Недостаток микроэлементов также может вызывать аритмию, особенно при гипокалиемии, гипомагниемии, гиперкалиемии и гиперкальциемии.
Не стоит забывать о вреде плохих привычек, таких как курение, употребление алкоголя и наркотиков. Эти вещества могут токсически воздействовать на сердце и сосуды, что приводит не только к аритмии, но и к более серьезным заболеваниям.
Факторы риска
С каждым годом диагноз «аритмия» ставится все чаще, затрагивая людей разных возрастов. Это связано с различными факторами риска. Аритмия может проявляться как у взрослых, так и у детей. Выявление причин заболевания основывается на различных методах диагностики и скрининговых тестах, что также позволяет проводить эффективную профилактику.
- Генетическая предрасположенность. Некоторые аритмии, такие как синдром Вольфа-Паркинсона-Уайта, являются наследственными. Другие связаны с врожденными пороками.
- Патологии щитовидной железы. Этот орган влияет на работу сердца, вырабатывая гормоны, которые ускоряют или замедляют метаболизм. При тиреотоксикозе возникает тахикардия, а при недостаточной функции — брадикардия.
- Артериальная гипертензия. Повышенное давление может привести к ишемической болезни сердца, которая часто сопровождается нарушением ритма.
- Эпизоды гипогликемии. Временное снижение уровня глюкозы в крови может способствовать развитию аритмии. При декомпенсированном сахарном диабете возникают гипертония и ИБС, что также нарушает сердечную деятельность.
- Избыточный вес. Это состояние часто приводит к гипертонии, ИБС и другим нарушениям. Повышенная масса тела создает дополнительную нагрузку на сердце, способствуя учащенному сердцебиению.
- Повышенный холестерин. Этот показатель следует тщательно контролировать у людей старше 55 лет, когда риск сердечно-сосудистых заболеваний, включая аритмию, возрастает.
- Анемия. Недостаток железа вызывает гипоксию тканей, в том числе сердечной, что может привести к расстройству ритма.
- Гормональный дисбаланс. У женщин в период климакса часто наблюдаются внеочередные сокращения и другие проявления аритмии.
- Остеохондроз. Изменения в позвоночнике могут сжимать нервные корешки, что нарушает вегетативную регуляцию и негативно сказывается на сердечной деятельности.
Симптомы
Аритмия проявляется в различных формах, и клинические проявления зависят от специфики течения болезни. Однако есть общие симптомы, характерные для всех видов нарушений ритма:
- Ощущение перебоев в сердечной деятельности.
- Изменение частоты сердечных сокращений.
- Вегетативные расстройства (слабость, ощущение жара, похолодание конечностей).
- Появление страха и беспокойства.
В тяжелых случаях к этим признакам могут добавляться сердечные боли, предобморочные и обморочные состояния. Также возможно побледнение кожи и изменение артериального давления (повышение или понижение).
Характерные признаки отдельных форм аритмии:
- При тахикардии наблюдается увеличение частоты сердечных сокращений. Например, для мерцательной аритмии характерно повышение ЧСС до 150 уд/мин, а при фибрилляции желудочков ЧСС может достигать 400 уд/мин, что часто сопровождается потерей сознания.
- Брадикардия проявляется замедлением ритма: у взрослых ЧСС ниже 50 уд/мин.
- Экстрасистолия характеризуется замиранием сердца и внеочередными сокращениями.
- Сердечные блокады приводят к тяжелым нарушениям общего состояния пациента, включая судороги, обмороки и отсутствие пульса.
Видео: Первые симптомы проблем с сердцем, которые не стоит игнорировать
Виды аритмии
Аритмия включает различные виды нарушений ритма, и в современных классификациях выделяют следующие группы:
-
Расстройства автоматизма:
- Номотопные, когда водителем ритма является синусовый узел (синусовая тахикардия, дыхательная и недыхательная синусовая аритмия, синусовая брадикардия, синдром слабости синусового узла).
- Гетеротопные, когда ритм формируется другим водителем, например, идиовентрикулярным, нижнепредсердным или атриовентрикулярным.
-
Расстройства возбудимости:
- Чаще всего связаны с пароксизмальной тахикардией (желудочковой, атриовентрикулярной и наджелудочковой) и экстрасистолией. Экстрасистолия классифицируется по источнику, количеству источников, времени появления, частоте и упорядоченности.
-
Расстройства проводимости:
- Включают увеличение проводимости (например, при синдроме WPW) и уменьшение проводимости (характерно для блокад различных локализаций).
В зависимости от тяжести аритмии, молодые люди могут быть либо освобождены от службы, либо допущены к строковой службе.
В некоторых случаях наблюдаются смешанные аритмии, когда, например, экстрасистолия сочетается с мерцательной аритмией или трепетанием предсердий с трепетанием желудочков.
Скрининг и диагностика
Нарушениями сердечного ритма занимается врач-кардиолог. На приеме он сначала проводит опрос пациента и внешний осмотр, затем назначает инструментальное обследование, лабораторные анализы и консультации смежных специалистов.
Практически всем кардиологическим пациентам назначается электрокардиография (ЭКГ), которая позволяет выявить многие формы аритмии. Каждая форма имеет свои ЭКГ-признаки:
- Синусовая тахикардия — увеличение частоты сердечных сокращений без других изменений ритма.
- Синусовая брадикардия — уменьшение частоты сердечных сокращений относительно возрастной нормы.
- Синусовая аритмия — частота сердечных сокращений может увеличиваться, уменьшаться или оставаться нормальной, при этом ритм становится неправильным.
- Синдром слабости синусового узла — постоянное снижение частоты сердечных сокращений синусового типа, иногда синусовый ритм исчезает, регистрируются синоаурикулярные блокады. Также может диагностироваться синдром тахикардии-брадикардии.
- Гетеротопные аритмии — изменение частоты сердечных сокращений и правильности ритма, чаще всего несинусовые. При идиовентрикулярном ритме частота составляет 20-40 уд/мин, при атриовентрикулярном — 40-60 уд/мин.
- Экстрасистолия — внеочередные сокращения, которые могут быть единичными, парными или множественными. Для этой формы характерна неполная компенсаторная пауза. Изменения могут отмечаться в предсердиях, атриовентрикулярном узле или желудочках.
- Пароксизмальная тахикардия — внезапное увеличение частоты сердечных сокращений до 150 уд/мин и выше.
- Сердечные блокады — определяются по выпадению комплексов соответствующей локализации; при слабой патологии может наблюдаться лишь замедление ритма.
- Трепетание предсердий — частота сердечных сокращений составляет 150-160 уд/мин, желудочковые комплексы не изменяются, ритм становится несинусовым.
Кроме ЭКГ, используются и другие методы исследования, такие как холтеровское мониторирование и эхокардиография. Если приступы аритмии редки и не фиксируются на ЭКГ, применяются индуцирующие тесты:
- Пробы с физической нагрузкой — используются велотренажер или беговая дорожка, параллельно записывается ЭКГ.
- Тест с наклонным столом — применяется при частых предобморочных состояниях. Пациента фиксируют на столе, который переводится из горизонтального в вертикальное положение для записи сердечного ритма и артериального давления.
- Электрофизиологическое исследование — проводится для определения аритмогенного очага и, при возможности, его ликвидации, часто применяется при фибрилляциях предсердий.
Консервативное лечение
При тяжелом течении аритмии применяется антиаритмическая терапия. Их использование возможно только с согласия лечащего врача, чтобы избежать нежелательных последствий.
Группы антиаритмических средств:
- Препараты, влияющие на проводящую систему сердца. К ним относятся сердечные гликозиды и бета-адреноблокаторы. Эти средства замедляют сердечный ритм и чаще используются при тахикардии и мерцательной аритмии.
- Прямые антиаритмические средства — воздействуют на проницаемость ионных каналов, что снижает частоту сердечных сокращений. В эту группу входят амиодарон, аллапенин, ритмонорм и другие.
Общие рекомендации:
- При склонности к образованию тромбов назначаются тромболитические препараты, такие как кардиологический аспирин и клопидогрель. Включение в рацион семян льна, чеснока, сельдерея и петрушки способствует разжижению крови.
- Для укрепления сердечной мышцы могут быть назначены милдронат, рибоксин и АТФ. Также полезно употреблять семена, орехи, сухофрукты и рыбу.
- Если аритмия является осложнением другого заболевания, в первую очередь лечится основное заболевание, что может устранить приступы аритмии без кардиологических препаратов.
Длительное лечение аритмии требует строгого соблюдения врачебных рекомендаций, что снижает вероятность повторных приступов. В сложных случаях, когда консервативные методы неэффективны, может потребоваться имплантация электрокардиостимулятора или радиочастотная катетерная абляция.
Народные методы лечения аритмии
Нетрадиционная терапия может дополнять консервативное лечение. В случаях, когда приступы нарушения ритма незначительны и отсутствуют другие кардиологические проблемы, иногда применяют только растительные препараты. Однако использование народных средств должно предварительно согласовываться с врачом, чтобы избежать негативных последствий.
- Адонис весенний — среди растительных препаратов проявляет высокую эффективность. Его применяют с осторожностью не более двух недель, после чего делают перерыв на такой же срок. Настойку принимают по 15 капель три раза в день. Адонис является сердечным гликозидом, поэтому его используют вместе с диуретиками.
- Фиалка трехцветная (анютины глазки) — для лечения подходит высушенная трава. 2 ч. л. травы заливают стаканом кипятка и настаивают несколько часов. Принимают по 2 ст. л. до трех раз в день. Важно не превышать дозу, чтобы избежать тошноты и рвоты.
- Соцветия кислицы — используются в виде настоя, приготовленного из стакана кипятка и столовой ложки растения. Настой должен остыть перед употреблением.
- Спаржа — ее побеги и корневища помогают нормализовать сердечный ритм. Измельченные составляющие заливают стаканом кипятка и настаивают в тепле около трех часов. Принимают небольшими порциями несколько раз в день. Лечение может длиться несколько месяцев с перерывами на 10 дней каждые три недели.
- Боярышник — это растение эффективно при сердечно-сосудистых заболеваниях. Используют цветки и плоды. На стакан кипятка берут несколько столовых ложек цветков или плодов. Заваривание занимает около 20 минут, после чего можно пить как чай.
В некоторых случаях от аритмии рекомендуют чеснок, но он не подходит всем, особенно людям с проблемами желудка. Беременным женщинам чеснок не противопоказан, но следует соблюдать меру. Мед также может быть полезен для сердца, если нет аллергии.
Народные средства могут включать смеси трав с успокаивающим, общеукрепляющим и витаминизирующим действием. Какое бы средство ни было выбрано, важно согласовать его применение с лечащим врачом, чтобы избежать побочных эффектов.
Осложнения
В большинстве случаев аритмия не ощущается или вызывает незначительный дискомфорт. Однако без адекватного лечения она может угрожать здоровью и жизни. Риск возрастает при сочетании аритмии с другими кардиологическими заболеваниями. Возможные осложнения включают:
- Декомпенсированная сердечная недостаточность. Длительная тахикардия или брадикардия могут привести к застою крови в сердце. Своевременный контроль частоты сердечных сокращений может значительно улучшить состояние.
- Инсульт. Это осложнение чаще возникает при трепетании предсердий, когда они не могут передать необходимую порцию крови желудочкам. Нарушение нормального тока крови в предсердиях увеличивает риск образования тромбов, которые могут попасть в общий кровоток. Чаще всего тромбы достигают сосудов мозга, вызывая ишемию.
- Остановка сердечной деятельности. Это самое серьезное осложнение, часто приводящее к фибрилляции желудочков. Без своевременной медицинской помощи это состояние может быть смертельным.
Профилактика
Существует ряд профилактических мероприятий, которые помогают предотвратить развитие аритмии и снизить вероятность повторных приступов.
- Лечите инфекционные заболевания качественно и безотлагательно.
- Сопутствующие заболевания, такие как кардиологические патологии, болезни щитовидной железы и артериальная гипертензия, требуют своевременного лечения.
- Питание должно быть полноценным и сбалансированным.
- Уменьшите интенсивность физической активности, избегая при этом гиподинамии.
- Избегайте вредных привычек, таких как курение, и откажитесь от алкоголя.
- Минимизируйте стрессовые ситуации, а лучше — исключите их.
- Контролируйте уровень глюкозы в крови, массу тела и уровень холестерина.
К какому врачу обратиться
Изучением аритмии, ее диагностикой, лечением и профилактикой занимается врач-аритмолог. Однако в большинстве клиник нет отдельной специализации по аритмологии, поэтому пациентов с нарушением ритма принимает кардиолог.
Функциональной диагностикой расстройств сердечного ритма занимается врач соответствующей специализации. Он проводит УЗИ, электрокардиографию и, при необходимости, холтеровское мониторирование.
Наличие сопутствующих заболеваний может потребовать консультации врачей смежных специальностей, таких как эндокринолог для лечения щитовидной железы или гинеколог при патологическом течении климакса. Успешное лечение основного заболевания часто помогает справиться с приступами аритмии.
Неэффективность консервативной терапии является показанием для консультации с кардиохирургом, который решает вопрос о необходимости радиочастотной абляции патологического очага или имплантации кардиостимулятора.
Источник: arrhythmia.center