Сокращения, используемые в протоколе:
Список разработчиков протокола:
1) Малтабарова Нурила Амангалиевна – кандидат медицинских наук, АО «Казахстанский медицинский университет», член международной ассоциации ученых и специалистов, член федерации анестезиологов-реаниматологов РК.
2) Кокшетау – заведующая кафедрой скорой неотложной медицинской помощи, анестезиологии и реаниматологии РК по Актюбинской области.
3) Алпысова Айгуль Рахманберлиновна — кандидат медицинских наук, РГП на ПХВ «Карагандинский государственный медицинский центр», член «Союз независимых экспертов».
4) Кокошко Алексей Иванович — кандидат медицинских наук, АО «Медицинский университет Астана», доцент кафедры.
5) Ахильбеков Нурлан Салимович — РГП на ПХВ «Республиканский центр санитарной авиации», врач мобильной бригады.
6) Граб Александр Васильевич — ГКП на ПХВ «Городская детская больница №1», заведующий отделением реанимации.
7) Дюсембаева Назигуль Куандык — кафедра общей и клинической фармакологии.
Конфликт интересов: отсутствует.
Список рецензентов: Сагимбаев Аскар Алимжанович – доктор медицинских наук, управление контроля качества.
Условия пересмотра протокола: пересмотр через 3 года после публикации или при наличии новых методов с уровнем доказательности.
Источник: diseases.medelement.com
Автор: В.В. Руксин, профессор кафедры скорой медицинской помощи Северо-Западного государственного медицинского университета им. И.И. Мечникова
СПИСОК СОКРАЩЕНИЙ
BCС — внезапная сердечная смерть
ИВЛ — искусственная вентиляция легких
МКБ — международная классификация болезней
СЛР — сердечно-легочная реанимация
ЧСС — число сердечных сокращений
ЭАПБ — электрическая активность без пульса
Код по МКБ-10
Нозологические формы I46.1 Внезапная сердечная смерть.
Эпидемиология. В США ежегодно регистрируется до 400 000 случаев ВСС, при этом вне стационара реанимировать удается только 5% больных. В России происходит около 200 000 – 250 000 случаев ВСС в год.
Этиология и патогенез. В 80-85% случаев ВСС связана с ИБС, почти в половине случаев — с острым нарушением коронарного кровообращения. Более 50% больных с сердечной недостаточностью умирают внезапно. ВСС также развивается при аортальном стенозе, гипертрофической или дилатационной кардиомиопатии, синдроме WPW, врожденном или приобретенном синдроме удлиненного интервала Q–T. Развитию фибрилляции желудочков способствуют факторы, снижающие электрическую стабильность миокарда, такие как увеличение размеров сердца и снижение сердечного выброса. В 85% случаев прекращение кровообращения при ВСС связано с фибрилляцией желудочков, в остальных 15% — с ЭАБП и асистолией. Около 30% больных, перенесших первичную ФЖ, погибают в течение года.
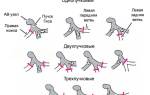
Диагностика. Клиническая картина фибрилляции желудочков включает внезапное начало, потерю сознания через 15–20 секунд, однократное тоническое сокращение скелетных мышц через 40–50 секунд, расширение зрачков и прекращение дыхания через 2–4 минуты. Для диагностики ВСС достаточно двух признаков: отсутствия сознания и пульса на сонных артериях. Механизм прекращения кровообращения уточняется по ЭКГ во время СЛР. По данным C. Wiggers и соавт. выделяют 4 ЭКГ-стадии фибрилляции желудочков.
Тактика. Эффективность СЛР у взрослых с ВСС зависит от поддержания кровообращения, поэтому СЛР следует начинать с компрессий грудной клетки. При дефибрилляции в течение первой минуты выживаемость составляет около 90%. Каждая последующая минута задержки снижает выживаемость на 7–10%. Всем пациентам, перенесшим клиническую смерть, показана экстренная госпитализация с сохранением венозного доступа.
Скорая медицинская помощь при ВСС.
Реанимационные мероприятия делятся на базовые и расширенные.
Базовая сердечно-легочная реанимация включает компрессии грудной клетки, ИВЛ и дефибрилляцию. Электроды дефибриллятора устанавливаются в соответствии с рекомендациями. Энергия первого разряда должна составлять от 120 до 200 Дж. При резистентности к электрическому воздействию следует быстро переходить к разрядам максимальной энергии.
Расширенная сердечно-легочная реанимация включает использование лекарственных средств, таких как аминофиллин, амиодарон, атропин и лидокаин. Амиодарон является средством выбора для лечения фибрилляции желудочков, устойчивой к дефибрилляции.
Пути введения лекарственных средств. Оптимально наличие катетера в крупной периферической вене. Если это невозможно, используется внутрикостный доступ. Эндотрахеальный путь введения не применяется.
Ошибки при проведении СЛР.
1. Задержка с началом СЛР.
2. Отсутствие единого руководителя.
3. Неправильная техника компрессий.
4. Перерывы в компрессиях.
5. Неправильная техника ИВЛ.
6. Задержка с введением эпинефрина.
7. Неправильный выбор энергии разряда.
8. Преждевременное прекращение реанимационных мероприятий.
9. Ослабление контроля состояния пациента после восстановления кровообращения.
Источник: kingmed.info
Признаки клинической смерти
Выделяют первичные (основные) и вторичные (дополнительные) признаки смерти. К основным признакам клинической смерти относятся:
- Отсутствие сознания.
- Отсутствие дыхания (апноэ).
- Отсутствие сердечной деятельности (пульса).
Вторичными симптомами считаются бледность кожи, расширение зрачков и сохранность рефлексов.
Важно! Для диагностики клинической смерти используются только основные признаки. Вторичные признаки имеют вспомогательное значение и не влияют на принятие решений и проведение реанимации.
Как самостоятельно определить, жив человек или нет
Для успешного проведения реанимационных действий на диагностику клинической смерти отводится до 10 секунд. В условиях чрезвычайной ситуации сначала необходимо оценить характер травм и безопасность для пострадавшего и спасателя. Затем следует проверить, в сознании ли человек. Обычно это делают, проверяя реакцию на болевое или звуковое раздражение: аккуратно встряхивают пострадавшего за плечи и громко окликают его. Если реакции нет, сознание отсутствует, и нужно срочно позвать на помощь и вызвать скорую.
До приезда врачей важно удостовериться в наличии дыхания у пострадавшего. Это можно сделать визуально, наблюдая за грудной клеткой. Если дыхательных колыханий не наблюдается, необходимо обеспечить проходимость дыхательных путей: аккуратно разогните шею и поднимите подбородок пострадавшего, затем приложите ухо ко рту. Вы должны услышать звуки, указывающие на дыхание, или почувствовать выдох щекой. Не тратьте время на устаревшие методы определения дыхания, такие как использование зеркала или стекла, так как они не информативны и могут задержать реанимацию.
После подтверждения отсутствия дыхания проверьте пульс пострадавшего. Он определяется на крупных сосудах: сонной артерии, подколенной артерии и плечевой артерии в подмышечной ямке. У детей младше 1 года пульсацию обычно проверяют на подколенной и плечевой артериях. Если не удается прощупать пульс на сонной артерии, можно зафиксировать толчки сердца по лучевой артерии: положите три пальца ниже запястья со стороны большого пальца и аккуратно придавите артерию к кости. Если пульса нет, это свидетельствует об отсутствии сердечной функции.
Алгоритм реанимационных мероприятий при клинической смерти
Технику сердечно-легочной реанимации разработали в 60-е годы 20 века. Основные этапы включают освобождение дыхательных путей, искусственную вентиляцию легких (ИВЛ) и непрямой массаж сердца.
Подготовка
Проведение первичной реанимации при клинической смерти должно осуществляться человеком, знакомым с правилами оказания медицинской помощи. Сначала необходимо убедиться, что пострадавший лежит на спине на твердой и ровной поверхности. Это важно, чтобы избежать смещения во время реанимационных действий. Ноги пострадавшего следует немного приподнять (на 30-45º) для увеличения притока крови к сердцу. Действия спасателя должны быть четкими и уверенными.
Важно! Необратимые процессы в организме начинаются через пять минут после остановки дыхания и сердца.
Чтобы дыхательные пути были свободны, нужно очистить полость рта пострадавшего от сгустков крови, слюны, рвотных масс и т. п. Это удобнее и безопаснее делать, когда голова пострадавшего лежит на боку. При западании языка следует разгибать шею, выдвигая нижнюю челюсть вперед и открывая рот. Эти действия можно выполнять только при условии, что у пострадавшего нет травмы шейного отдела позвоночника.
Искусственная вентиляция легких
Вдохи можно производить по техникам «рот в рот», «рот в нос» и «рот в рот и нос». При дыхании «рот в рот» зажимайте нос пострадавшего, чтобы предотвратить выход воздуха (пассивный выдох). При использовании техники «рот в нос» зажимайте рот.
Вдох должен быть одномоментным и длиться не более 1 секунды, выдох также должен составлять 1 секунду. Обязательно следите за движением грудной клетки: если она расправляется и поднимается при вдохе, методика выполняется правильно. Если этого не происходит, попробуйте немного откинуть голову пострадавшего назад. Это улучшит проходимость дыхательных путей и позволит воздуху лучше попадать в легкие.
Техника непрямого массажа сердца
Это ключевой этап реанимации. Спасатель должен понимать, что жизнь человека зависит от правильного выполнения манипуляций, описанных ниже.
-
Установите руки в центр нижней половины грудины. Чтобы найти центр, положите сжатые в кулак руки на грудь человека. Мизинцами обеих рук нащупайте яремную ямку (небольшой провал у основания грудины) и мечевидный отросток (находится в месте, где расходятся ребра). Сделайте упор на мизинцы, а большие пальцы соедините на грудине — это будет точка для дальнейших компрессий.
-
Сложите руки в «замок» и начинайте продавливать грудную клетку. Держите спину прямой, работая только верхней частью позвоночника. Амплитуда нажатий должна составлять от 5 до 6 см. Скорость компрессий — не менее 100 и не более 120 нажатий в минуту. Грудная клетка должна полностью расправляться, обеспечивая декомпрессию.
При проведении непрямого массажа сердца детям учитывайте особенности строения их грудной клетки.
Особенности компрессий грудной клетки у детей
| Компрессии у взрослого человека | Компрессии у ребенка |
| Точка для компрессий – нижняя треть грудины. | Точка для компрессий – на 1 поперечный палец выше мечевидного отростка. |
| Амплитуда нажатий от 5 до 6 см, независимо от размера грудной клетки. | Амплитуда нажатий – около 4 см у грудных детей и около 5 см у детей старше года, что составляет примерно 1/3 поперечного размера грудной клетки. |
| Соотношение компрессий к вдоху 30 нажатий к 2 вдохам. | Соотношение компрессий к вдохам: 30 нажатий к 2 вдохам, если спасатель один, и 15 нажатий к 2 вдохам, если спасателей двое. |
Реанимация при клинической смерти должна проводиться с минимальными перерывами до 5 секунд. Однако желательно избегать пауз, так как каждая секунда важна для «оживления» человека.
Следуя этому алгоритму реанимации при клинической смерти, вы можете спасти жизнь.
Важно! У взрослых, независимо от количества спасателей, соотношение компрессий к вдохам всегда 30:2.
Расширенная реанимация
Реанимацию проводят врачи скорой помощи с использованием специализированного оборудования и медикаментов.
Одной из ключевых методик является применение электрического дефибриллятора. Эти действия выполняются после ЭКГ и выявления асистолии, при которой дефибрилляция запрещена.
Важно! Дефибриллятор нельзя использовать при отсутствии сознания из-за эпилепсии.
Интубация трахеи — это метод реанимации, при котором врач вводит в дыхательные пути пациента трубку. Это обеспечивает проходимость воздуха и возможность искусственной вентиляции легких с помощью аппарата, а также введение медикаментов в трахею. Далее обеспечивается доступ к вене для анализа крови и введения лекарств.
Длительность реанимационных мероприятий
Реанимационные мероприятия при клинической смерти проводятся по строгому алгоритму до появления жизненных признаков или до прибытия бригады скорой помощи. При правильных действиях спасателя можно наблюдать признаки эффективности сердечно-легочной реанимации:
- сужение ранее расширенных зрачков;
- уменьшение синюшности и бледности;
- пульсация крупных артерий;
- появление самостоятельных дыхательных движений.
Прекращение реанимации
Протокол реанимационных мероприятий при клинической смерти устанавливает, что манипуляции по спасению жизни следует прекращать при полной бесперспективности. Это происходит при подтверждении смерти мозга или если реанимация продолжалась 30 минут без признаков «оживления».
Реанимацию не проводят, если:
- имеются признаки биологической смерти (кошачий зрачок, трупное окоченение, трупные пятна);
- у пострадавшего травмы, несовместимые с жизнью.
Причины безуспешности и осложнения
К сожалению, не всегда действия по спасению жизни приводят к положительному результату. Причины могут быть следующими:
- Несвоевременное оказание помощи пострадавшему.
- Недостаточная вентиляция легких для восстановления дыхания.
- Слабые компрессии грудной клетки, не способные «запустить» сердце.
- Мягкая поверхность, на которой лежал больной.
- Неправильное расположение рук спасателя или место для компрессий.
При проведении реанимационных мероприятий в случае клинической смерти часто возникает ошибка в выборе места для компрессий и недостаточная глубина нажатий. Эти факторы могут привести к серьезным осложнениям, таким как:
- сломанные ребра;
- травмы легких от осколков ребер;
- повреждения печени частями ребер, вплоть до разрыва;
- ушибы и травмы сердца и др.
Эффективность оживления пострадавшего зависит от сочетания трех условий: желания помочь, знаний о том, как это делать, и умений.
Впервые на уровне Правительства РФ установлены правила определения момента смерти человека и прекращения реанимационных мероприятий. Ранее эти вопросы регулировались инструкциями Минздрава России.
Порядок констатации смерти остался прежним. Моментом смерти признается момент смерти мозга или биологическая смерть (необратимая гибель человека).
Диагноз смерти мозга устанавливает консилиум врачей медорганизации, где находится пациент. В его состав должны входить анестезиолог-реаниматолог и невролог с опытом работы в отделении интенсивной терапии не менее 5 лет. Специалисты, участвующие в изъятии и трансплантации органов, не могут входить в консилиум. Порядок установления диагноза смерти мозга и его оформления определит Минздрав России.
Биологическую смерть устанавливают на основании наличия ранних и поздних трупных изменений. Это делает медработник (врач или фельдшер), составляется соответствующий протокол, форма которого утверждена.
Реанимационные мероприятия прекращаются, если они бесперспективны, а именно при констатации смерти на основании смерти головного мозга или неэффективности реанимации в течение 30 минут. Также реанимацию останавливают при отсутствии сердцебиения у новорожденного через 10 минут с начала мероприятий (искусственная вентиляция легких, массаж сердца, введение лекарств).
Реанимацию не проводят в следующих случаях: наличие признаков биологической смерти; состояние клинической смерти на фоне прогрессирования неизлечимых заболеваний или травм, несовместимых с жизнью.
Время прекращения реанимационных мероприятий и констатации смерти обязательно фиксируется в медицинских документах умершего.