Системная склеродермия (ССД) — аутоиммунное заболевание соединительной ткани, проявляющееся ишемией и фиброзом органов и тканей. Заболеваемость составляет около 20 случаев на 1 миллион человек в год, преимущественно среди женщин (соотношение 6:1). Пик заболеваемости наблюдается в 4–6-ю декады жизни.
Этиология заболевания остается неизвестной. Предполагается, что ССД развивается под воздействием экзогенных факторов у людей с определенными генетическими предрасположенностями. К экзогенным факторам относятся ретровирусы (в первую очередь цитомегаловирусы), кварцевая и каменноугольная пыль, органические растворители, винилхлорид и некоторые лекарства (например, блеомицин). Патогенез ССД включает иммунную активацию, повреждение сосудистого эндотелия и повышенную синтетическую активность фибробластов, причем выраженность этих факторов варьирует у разных пациентов.
Как системное заболевание, ССД характеризуется поражением кожи, сосудов, костно-мышечной системы и внутренних органов, включая сердце, легкие, почки и ЖКТ. На начальных стадиях часто наблюдаются конституциональные проявления: потеря веса, субфебрильная температура и слабость.
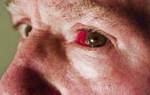
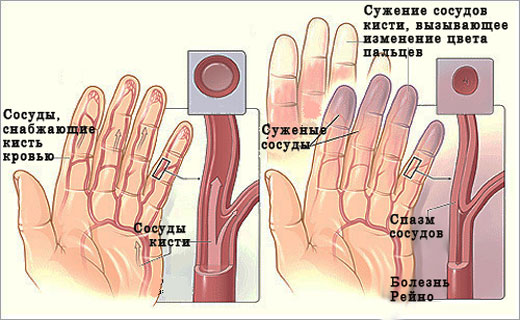
Ранним признаком ССД является синдром Рейно (СР) — эпизоды спазма сосудов кожи дистальных отделов конечностей, вызванные холодом или эмоциональным стрессом. Клинически СР проявляется изменением окраски пальцев: сначала они бледнеют, затем становятся синевато-фиолетовыми, а после спазма — интенсивно розовыми. У некоторых пациентов спазмы сопровождаются ощущением замерзания, онемением или парестезией. На ранних стадиях СР может затрагивать только один или несколько пальцев, но со временем поражение распространяется на все пальцы и, возможно, стопы, при этом большие пальцы остаются интактными. Вазоспазм может также затрагивать сосуды кожи лица, что проявляется изменением окраски носа, губ и ушных раковин.
Интенсивность СР варьирует как у разных пациентов, так и в течение года (зимой чаще, чем летом). Трехфазная смена окраски кожи (побеление–посинение–покраснение) наблюдается не у всех; у некоторых пациентов фиксируется двухфазное или однофазное изменение цвета. В зависимости от числа фаз выделяют трехфазный, двухфазный и однофазный СР.
Симптомы СР, такие как чувство замерзания, онемение и покалывание, могут встречаться и при других заболеваниях периферических сосудов, но при СР они проявляются только во время вазоспазма и исчезают после восстановления кровотока.
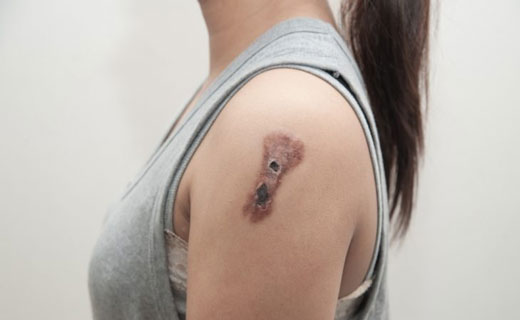
Гиперпигментация, ограниченная или диффузная, с участками гипо- или депигментации («соль с перцем») также часто указывает на ССД. Характерным симптомом являются ишемические язвы на дистальных фалангах кистей, которые могут быть болезненными и плохо поддаваться лечению. Язвы могут возникать и на других участках, подвергающихся механическим воздействиям. В результате ишемии появляются дигитальные рубцы и атрофия кожи. Телеангиэктазии на пальцах и лице являются поздним признаком болезни. Подкожные кальцинаты могут появляться на поздних стадиях заболевания и обычно безболезненны, но могут вызывать воспаление.
Артралгии и утренняя скованность часто встречаются на ранних стадиях, но артриты выявляются у немногих. Уплотнение кожи пальцев приводит к контрактурам суставов. Иногда полиартрит может напоминать ревматоидный артрит, но отличается преобладанием фиброзных изменений. Остеолиз ногтевых фаланг может проявляться укорочением и деформацией пальцев.
Поражение мышц может проявляться как воспалительная миопатия, но чаще встречается невоспалительная фиброзная миопатия.
Поражение ЖКТ наблюдается у 90% больных, у половины из них оно клинически выражено. Дисфункция дистальных отделов пищевода — наиболее частое проявление, наблюдается у 80–90% пациентов и может быть одним из первых симптомов. Дисфагия может быть вызвана гипотонией или стриктурой пищевода. Хронический эзофагит может осложняться эрозиями. Поражение желудка и двенадцатиперстной кишки проявляется болями и метеоризмом. Поражение тонкого кишечника может протекать бессимптомно, но при выраженных изменениях возникает синдром мальабсорбции. Поражение толстого кишечника приводит к запорам и несостоятельности анального сфинктера.
Поражение легких развивается более чем у 70% больных и проявляется интерстициальным фиброзом или легочной гипертензией. Фиброз легких чаще всего ограничивается базальными отделами и может приводить к дыхательной недостаточности. Легочная гипертензия может быть первичной или вторичной и проявляется одышкой. Скрининговым методом для выявления легочной гипертензии служит ЭхоКГ, а катетеризация правых отделов сердца — достоверным методом диагностики.
Клинические признаки поражения сердца включают дисфункцию левого желудочка, нарушения проводимости и ритма, перикардит. У 10% пациентов на ЭКГ выявляется фиброз миокарда, не связанный с коронарной болезнью. Сердечная недостаточность развивается редко и имеет неблагоприятный прогноз.
Поражение нервной системы проявляется полиневритическим синдромом, иногда тригеминальной невропатией. У 20% пациентов наблюдается синдром Шегрена, а также поражение щитовидной железы.
Классификация ССД основана на распространенности поражения кожи и включает две основные формы: лимитированную и диффузную. Лимитированная форма характеризуется предшествующим синдромом Рейно, ограниченным поражением кожи и поздним развитием легочной гипертензии. Диффузная форма проявляется более быстрым развитием кожных изменений и вовлечением внутренних органов.
Некоторые случаи могут проявляться как склеродермия без склеродермы, когда наблюдаются висцеральные поражения без изменений кожи. Также выделяют пресклеродермию, диагностируемую по капилляроскопическим изменениям и аутоантителам.
Лабораторные показатели часто не специфичны для ССД. У 10–20% пациентов выявляется анемия, а также важны специфичные аутоантитела. Капилляроскопия ногтевого ложа играет ключевую роль в ранней диагностике ССД, позволяя дифференцировать его от других заболеваний соединительной ткани.
Лечение ССД
Терапия назначается индивидуально, в зависимости от клинической формы и течения заболевания, а также характера ишемических и висцеральных поражений. Перед началом лечения важно убедить пациента в необходимости длительной терапии и строгого соблюдения рекомендаций, а также ознакомить с возможными побочными эффектами лекарств. Учитывая прогрессирующее течение болезни, необходимо подчеркнуть важность постоянного врачебного наблюдения и регулярного обследования для раннего выявления признаков прогрессирования и коррекции терапии.
Цели терапии: профилактика и лечение сосудистых осложнений; подавление прогрессирования фиброза кожи и внутренних органов; воздействие на иммуновоспалительные механизмы системной склеродермии (ССД); профилактика и лечение поражений внутренних органов.
Пациентам рекомендуется сократить время на солнце, избегать длительного воздействия холода и вибрации. Для уменьшения частоты и интенсивности вазоспазмов следует носить теплую одежду, включая термобелье, головные уборы, шерстяные носки и варежки. Также рекомендуется прекратить курение и отказаться от кофе и кофеинсодержащих напитков.
Основные направления медикаментозного лечения включают сосудистую, антифиброзную и иммуносупрессивную терапию. Сосудистая терапия направлена на уменьшение частоты и интенсивности эпизодов вазоспазма (синдром Рейно) и улучшение текучести крови. Она включает вазодилятаторы и препараты, влияющие на вязкость крови и агрегацию тромбоцитов. Наиболее эффективными являются блокаторы кальциевых каналов, которые делятся на четыре группы: фенилалкиламины (верапамил, галлопамил), дигидропиридины (нифедипин, амлодипин и др.), бензотиазепины (дилтиазем) и производные пиперазина (циннаризин, флунаризин).
Дигидропиридины проявляют наибольшую селективность к гладкомышечным клеткам сосудов. Препаратом выбора является нифедипин (кальцигард ретард, кордафен и др.), эффективная суточная доза которого составляет 30–60 мг в три-четыре приема. Нифедипин значительно уменьшает частоту и интенсивность эпизодов вазоспазма. Однако его эффективность может варьироваться у разных пациентов, особенно при вторичном синдроме Рейно. У 1/3 пациентов могут развиваться побочные эффекты, такие как рефлекторная тахикардия, головная боль и отеки голеней. Ретардные формы нифедипина уменьшают колебания артериального давления и связанные побочные эффекты.
При непереносимости нифедипина можно назначить другие дигидропиридины, такие как амлодипин (амловас, калчек и др.), который назначается в дозе 5–10 мг один раз в день. Он также уменьшает частоту вазоспастических атак, но может вызывать отеки лодыжек у 50% пациентов. Исрадипин (ломир) назначается в дозе 5 мг дважды в день, с возможным увеличением до 10 мг при необходимости. Фелодипин (ауронал, плендил) в дозе 10–20 мг также эффективен.
Дилтиазем (алтиазем РР, диазем) менее эффективен, чем нифедипин, но лучше переносится и не влияет на артериальное давление при нормальных исходных значениях. Верапамил не обладает сосудорасширяющим действием. При длительном применении блокаторов кальциевых каналов следует учитывать возможность развития рефрактерности.
При противопоказаниях к блокаторам кальциевых каналов применяются вазоактивные препараты других групп, такие как блокаторы α2-адренорецепторов (дигидроэрготамин, доксазозин и др.). Хорошие результаты показывают стандартизированные экстракты гинкго билоба (танакан). В тяжелых случаях используют синтетический простагландин Е1 (алпростадил) или аналоги простациклина (илопрост).
Эффективность лечения сосудистых проявлений ССД повышается при добавлении антиагрегантов (ацетилсалициловая кислота, гинкго билоба и др.) и, при необходимости, антикоагулянтов (варфарин, гепарин и др.). Комбинация вазодилятаторов и антиагрегантов позволяет снизить дозы и уменьшить побочные эффекты. Пентоксифиллин в дозе 600–1200 мг улучшает реологические свойства крови и обладает сосудорасширяющим действием.
Антифиброзная терапия назначается при диффузной форме ССД. Основным препаратом является D-пеницилламин, который подавляет развитие фиброза, нарушая синтез коллагена. Эффективная доза составляет 250–500 мг/сут, препарат принимается натощак. Высокие дозы (750–1000 мг/сут) не повышают эффективность, но увеличивают риск осложнений. При побочных эффектах (диспепсия, протеинурия и др.) необходимо снизить дозу или отменить препарат.
Противовоспалительная терапия включает НПВП (диклофенак, ибупрофен и др.) для лечения мышечно-суставных проявлений и глюкокортикоиды (бетаметазон, преднизолон) при явных признаках воспалительной активности. Высокие дозы глюкокортикоидов увеличивают риск почечного криза.
Симптоматическая терапия при поражении пищевода включает дробное питание и прокинетики (домперидон, метоклопрамид). При рефлюкс-эзофагите назначают ингибиторы протонной помпы. При поражении тонкого кишечника применяют антибиотики (эритромицин, ципрофлоксацин и др.) и прокинетики. При интерстициальном легочном фиброзе назначают преднизолон и циклофосфан, эффективен также пульс-терапия циклофосфаном.
Лечение легочной гипертензии включает вазодилятаторы и антикоагулянты. Блокаторы кальциевых каналов показаны только при фиксированном снижении давления в легочной артерии. Эффективность нифедипина в этом случае ограничена. Успехи достигнуты с применением эпопростенола и бозентана.
Лечение сердечной недостаточности проводится по общепринятым схемам, с осторожностью в отношении диурезов. При склеродермическом почечном кризе выбором являются ингибиторы АПФ (каптоприл, эналаприл), которые следует назначать как можно раньше. Противопоказаны плазмаферез, глюкокортикоиды и цитотоксические препараты.
Беременность у больных ССД возможна, но требует регулярного мониторинга. Противопоказаниями являются диффузная форма болезни и выраженные нарушения функций органов. Прогноз остается неблагоприятным, с 5-летней выживаемостью от 34 до 73%. Диспансерное наблюдение необходимо для оценки активности болезни и выявления органной патологии.
Р. Т. Алекперов,
Источник: www.lvrach.ru
Симптомы системной склеродермии
Распространённость симптомов заболевания
Частота заболевания в России составляет от 0,6 до 19 случаев на 1 миллион населения в год. Наиболее подвержены люди в возрасте 30-60 лет, преимущественно женщины (соотношение 3:1).
Причины системной склеродермии
Этиология системной склеродермии остаётся неизвестной.
Некоторые факторы окружающей среды, такие как вирусы и токсины, могут вызывать повреждение эндотелия сосудов, что приводит к иммунным реакциям и дальнейшему повреждению сосудов и фиброзу тканей. Это подтверждается развитием фиброза соединительной ткани у людей, длительно контактировавших с бензином, поливинилхлоридом, кремниевой пылью, а также при лечении некоторыми лекарственными средствами (блеомицин, L-триптофан) или употреблении некачественных пищевых продуктов (например, растительного масла).
Экспрессия некоторых антигенов системы HLA ассоциирована с синтезом определённых аутоантител.
Феномен Рейно — это симметричный пароксизмальный вазоспазм, проявляющийся изменением цвета кожи пальцев (побеление, цианоз, покраснение) и сопровождающийся ощущением напряжения и болезненности. Он наблюдается у 90% больных с диффузной и 99% с лимитированной формой системной склеродермии, приводя к фиброзу и изъязвлениям кожи пальцев. Тяжесть феномена Рейно зависит от интенсивности вазоспазма и выраженности структурных нарушений в артериях пальцев, связанных с воспалением и гиперкоагуляцией. У некоторых больных с лимитированной формой может развиться «системный феномен Рейно», проявляющийся генерализованным вазоспазмом артерий, кровоснабжающих почки, сердце и другие внутренние органы. Одна из форм этого феномена — почечный склеродермический криз, связанный с вазоконстрикцией сосудов, кровоснабжающих корковый слой почки. При отсутствии периферического феномена Рейно повышается риск поражения почек.
Признаки поражения кожи системной склеродермией
Симптомы поражения кожи развиваются у большинства больных системной склеродермией, а латентное воспаление может быть обнаружено даже в нормальной коже. Поражение кожи имеет стадийный характер: острый воспалительный отёк, индурация, атрофия.
Начальная стадия, продолжающаяся несколько месяцев, характеризуется плотным отёком кожи дистальных отделов конечностей, часто с зудом. Прогрессирующее поражение кожи лица приводит к маскообразности, а кожи конечностей — к склеродактилии, контрактурам, трофическим нарушениям (язвы, гнойники, деформация ногтей и др.), гиперпигментации и депигментации кожи туловища с характерной спаянностью кожи и подлежащих тканей. При диффузной форме процесс быстро распространяется на кожу туловища, а при лимитированной — затрагивает только дистальные отделы конечностей и лицо.
Телеангиэктазии (локальные расширения капилляров и мелких сосудов) встречаются в 30% случаев диффузной и 80% случаев лимитированной формы системной склеродермии. Подкожный кальциноз (в 5% случаев диффузной и 45% случаев лимитированной формы) развивается в местах, подверженных травматизации (кончики пальцев, локти, колени) и называется синдромом Тибьерже-Вайссенбаха. Кальциноз мягких тканей — одно из проявлений CREST-синдрома.
Симптомы мышечно-скелетных нарушений при системной склеродермии
Признаки поражения суставов — одни из наиболее частых и ранних симптомов системной склеродермии. Больные жалуются на отёчность, скованность и боли в суставах пальцев, лучезапястных и коленных суставов. Склеродермический полиартрит может напоминать ревматоидный артрит, но в отличие от него характеризуется преобладанием фиброзных изменений, а не деструкцией суставов. Развивается теносиновит, приводящий к синдрому запястного канала и проявляющемуся шумом трения связок при движении, а также контрактурам, обусловленным поражением связок и уплотнением кожи (склеродактилия и акросклероз). Нередко наблюдается остеолиз ногтевых фаланг, проявляющийся укорочением и деформацией пальцев.
У некоторых больных выявляются проявления полимиозита (проксимальная мышечная слабость, увеличение КФК, характерные гистологические и электромиографические изменения). При диффузной форме системной склеродермии может развиваться атрофия мышц, связанная с нарушением подвижности и контрактурами.
Признаки поражения ЖКТ системной склеродермией
Симптомы поражения ЖКТ — тяжёлое проявление системной склеродермии, выявляемое у 80-90% больных, часто на ранних стадиях заболевания.
Признаки поражения пищевода включают дисфагию, его диффузное расширение, сужение в нижней трети, ослабление перистальтики и рефлюкс-эзофагит, усиливающийся после приёма пищи. Замедление эвакуации пищи из желудка также усугубляет рефлюкс, часто сопровождаясь тошнотой и рвотой. Эзофагит может приводить к эрозиям, язвам и стриктурам пищевода, увеличивая риск аденокарциномы.
Поражение желудка и двенадцатиперстной кишки проявляется болями в животе и метеоризмом. Развитие фиброза может нарушать всасывание железа.
Примерно у 20% больных наблюдается поражение тонкой кишки, проявляющееся вздутием и болями в животе, синдромом нарушения всасывания (поносы, похудание).
Поражение толстой кишки сопровождается формированием дивертикулов и запорами, вплоть до частичной кишечной непроходимости.
Поражение лёгких при системной склеродермии
Поражение лёгких часто связано с поражением сердечно-сосудистой системы и является прогностически неблагоприятным проявлением болезни.
Наиболее распространённые начальные признаки: экспираторная одышка и непродуктивный кашель. Базальный, затем диффузный лёгочный фиброз (компактного или кистозного типа) развивается чаще и протекает тяжелее при диффузной форме заболевания. У больных с интерстициальным лёгким фиброзом повышен риск рака лёгких.
Симптомы поражения лёгочных сосудов обычно развиваются при лимитированной форме системной склеродермии и приводят к лёгочной гипертензии.
При плеврите появляются боли при дыхании, иногда слышен шум трения плевры.
Признаки поражения сердца при системной склеродермии
Нарушение функции левого желудочка можно обнаружить у большинства больных, но клинические признаки миокардиального фиброза развиваются редко, преимущественно у больных с диффузной формой. Проявления миокардита встречаются почти исключительно у больных с полимиозитом. Сердечная недостаточность также развивается редко. К другим проявлениям поражения сердца относятся острый перикардит и эндокардит с формированием пороков сердца (очень редко).
Симптомы поражения почек при системной склеродермии
Признаки поражения почек при морфологическом исследовании обнаруживаются у большинства больных и характеризуются преимущественным поражением сосудов почек.
Наиболее тяжёлый признак — склеродермический почечный криз, обычно развивающийся в первые 5 лет болезни у больных с диффузной формой. Основные признаки склеродермического почечного криза: злокачественная артериальная гипертензия (более 170/130 мм рт. ст.), быстро прогрессирующая почечная недостаточность, гиперренинемия (у 90% больных), в половине случаев — микроангиопатическая гемолитическая анемия и тромбоцитопения, застойная сердечная недостаточность, перикардит, а также разнообразные неспецифические симптомы (одышка, головные боли, судороги). Примерно у 10% больных почечный криз развивается на фоне нормального артериального давления.
Признаки поражения нервной системы при системной склеродермии
Симптомы поражения нервной системы проявляются полиневритическим синдромом, который может быть связан с феноменом Рейно или первичным поражением периферических нервов. При лимитированной форме системной склеродермии иногда развивается невропатия тройничного и других черепных нервов.
Другие признаки системной склеродермии
Синдром Шёгрена развивается у 20% больных, поражение щитовидной железы (тиреоидит Хашимото или фиброзная атрофия, приводящие к гипотиреозу), первичный билиарный цирроз у больных с CREST-синдромом.
Признаки системной склеродермии
Какими признаками проявляется системная склеродермия?
Патогенез системной склеродермии связан с нарушением взаимодействия клеток, таких как эндотелиальные и гладкомышечные клетки сосудов, фибробласты, Т- и В-лимфоциты, макрофаги, тучные клетки и эозинофилы, с компонентами соединительнотканного матрикса.
На ранних стадиях заболевания в поражённой коже выявляют инфильтраты, состоящие из активированных Т-лимфоцитов, которые располагаются вокруг сосудов и в областях с наибольшим развитием соединительной ткани. Эти лимфоциты синтезируют цитокины (например, ИЛ-1, ИЛ-4, ИЛ-6), способствующие пролиферации фибробластов и синтезу коллагена I и III типов. Высвобождение тромбоцитарного фактора роста и трансформирующего фактора роста бета из тромбоцитов дополнительно активирует фибробласты, которые также могут синтезировать цитокины и факторы роста. В результате фибробласты начинают аномально пролиферировать и синтезировать коллаген без дополнительных стимулов. Важную роль в фиброобразовании играют тучные клетки, выделяющие триптазу (активирующую трансформирующий фактор роста бета), гистамин (стимулирующий пролиферацию фибробластов и синтез компонентов матрикса) и эозинофильный катионный белок.
Склеродермоподобные симптомы, возникающие у некоторых пациентов после пересадки костного мозга, связывают с реакцией трансплантат против хозяина. Предполагается, что риск развития системной склеродермии у женщин увеличивается при попадании в кровь фетальных клеток во время беременности. Этот феномен называется фетальным микрохимеризмом. Таким образом, в некоторых случаях системная склеродермия может быть проявлением хронической реакции «трансплантат против хозяина».
Развитие феномена Рейно связано со сложным взаимодействием эндотелиальных (оксид азота, эндотелин-1, простагландины), тромбоцитарных (серотонин, бета-тромбоглобулин) медиаторов и нейропептидов (пептид, связанный с геном кальцитонина, вазоактивный интестинальный полипептид).
Патоморфология системной склеродермии
Изменения кожи на ранних стадиях характеризуются умеренной моноцитарной инфильтрацией, особенно вокруг мелких сосудов. При электронной микроскопии наблюдаются признаки синтеза коллагеновых волокон. При синдроме Рейно отмечаются значительные структурные изменения артерий и артериол пальцев: утолщение стенок сосудов, особенно внутренней оболочки, вплоть до полной окклюзии просвета, адвентициальный фиброз и иногда микротромбоз.
Патологические изменения мышц включают дегенерацию мышечных волокон, периваскулярную лимфоплазмоцитарную инфильтрацию и интерстициальный фиброз.
Симптомы поражения ЖКТ также демонстрируют характерные для системной склеродермии патоморфологические изменения. Пищевод наиболее изменён в нижних отделах, что проявляется истончением и изъязвлением слизистой оболочки. В желудке, тонкой и толстой кишке наблюдаются атрофия слизистой оболочки, фиброз подслизистого слоя и замещение гладких мышц соединительной тканью.
В лёгких преобладает интерстициальный фиброз. Стенки альвеол утолщены, наблюдаются дегенерация и разрыв перегородок с образованием кистоподобных полостей и очагов буллёзной эмфиземы. Изменения сосудов особенно выражены у пациентов с лёгочной гипертензией.
В сердце выявляют очаговый интерстициальный или выраженный диффузный фиброз с замещением мышечных волокон, возможен также очаговый фиброз миокарда. Фиброзные и сосудистые изменения могут затрагивать область проводящей системы. Поражаются мелкие венечные артерии (менее 1 см в диаметре), в то время как более крупные артерии обычно остаются неизменными. Часто наблюдается склероз париетального и клапанного эндокарда, что может привести к склеродермическому пороку сердца. Возможен перикардит, как серозный, так и фибринозный.
При поражении почек выявляют множественные кортикальные некрозы и выраженные изменения сосудов: гиперплазию внутренней оболочки междольковых артерий, отложение гликозаминогликанов и фибриноидный некроз мелких артерий, афферентных артериол и капилляров клубочка. Иммуно-гистохимическое исследование для выявления иммунных депозитов в клубочках менее информативно, чем при других диффузных болезнях соединительной ткани с почечными синдромами.
Классификация системной склеродермии
Как классифицируют системную склеродермию?
В России используется классификация Н.Г. Гусевой и соавт. (1975), а также выделяются клинические формы системной склеродермии.
Основные формы заболевания:
-
Пресклеродермия: феномен Рейно, изменения капилляров ногтевого ложа, ишемия пальцев и иммунные нарушения, характерные для системной склеродермии.
-
Диффузная кожная форма: симметричное утолщение кожи на дистальных и проксимальных отделах конечностей, лица и туловища с быстрым прогрессированием и ранним поражением внутренних органов в течение первого года.
-
Лимитированная кожная форма: симметричное поражение кожи дистальных отделов конечностей и лица, а позже — внутренних органов. Включает особые варианты, такие как CREST-синдром (кальциноз, феномен Рейно, поражения пищевода, склеродактилия и телеангиэктазия), лёгочную гипертензию и первичный билиарный цирроз.
-
Склеродермия без склеродермы: поражение внутренних органов и сосудов с серологическими нарушениями, характерными для системной склеродермии, но без типичного поражения кожи.
-
Перекрёстный синдром: сочетание симптомов системной склеродермии с признаками других системных заболеваний соединительной ткани.
Варианты течения системной склеродермии
-
Хроническое течение: проявляется феноменом Рейно, который может быть единственным симптомом в течение нескольких лет. Постепенно развиваются поражения кожи и внутренних органов, остеолиз и контрактуры.
-
Подострое течение: характеризуется выраженным поражением кожи, суставов и внутренних органов при слабых вазомоторных нарушениях. Основные проявления — плотный отёк кожи с последующей индурацией, рецидивирующий полиартрит (реже полимиозит), поражение сердца и лёгких.
-
Острое течение: быстрое развитие фиброза кожи, подлежащих тканей и внутренних органов, часто с поражением почек (истинная склеродермическая почка).
Активность системной склеродермии
Активность заболевания зависит от типа течения:
-
I степень — минимальная активность, наблюдается при хроническом течении или положительной динамике подострого течения на фоне лечения.
-
II степень — умеренная активность, характерна для подострого течения и обострений хронического течения.
-
III степень — максимальная активность, наблюдается при остром и подостром течении.
Следует отметить, что выделение степеней активности условно, так как не имеет количественной оценки изменений клинических и лабораторных показателей.
Диагностика системной склеродермии
Лабораторная диагностика системной склеродермии
Общий анализ крови может показать гипохромную анемию, умеренное повышение СОЭ, лейкоцитоз или лейкопению, однако изменения не специфичны.
Общий анализ мочи может выявить микрогематурию, протеинурию, цилиндрурию и лейкоцитурию. Степень выраженности мочевого синдрома зависит от клинической формы поражения почек.
Биохимический анализ крови не показывает характерных изменений.
Иммунологические исследования системной склеродермии
Ревматоидный фактор чаще обнаруживается у пациентов с синдромом Шёгрена.
Антинуклеарные антитела (АНФ) выявляются в 80% случаев, а антитела к двухспиральной ДНК — редко.
Наибольшее значение имеет определение «склеродермических» аутоантител:
- Антитела Scl-70 (реагируют с топоизомеразой I — белком с молекулярной массой 100 и 67 кД) чаще встречаются при диффузных формах системной склеродермии (40%) по сравнению с лимитированной формой (20%). Наличие этих антител в сочетании с HLA-DR3/DRw52 является неблагоприятным прогностическим признаком у пациентов с феноменом Рейно и увеличивает риск развития лёгочного фиброза в 17 раз. Обнаружение антител Scl-70 у пациентов с изолированным феноменом Рейно связано с последующим развитием системной склеродермии.
- Антитела к центромере обнаруживаются у 20% пациентов с системной склеродермией (большинство из них имеют признаки CREST-синдрома) и у 12% пациентов с первичным билиарным циррозом печени (из которых около 50% имеют признаки ССД). Эти антитела рассматриваются как прогностический признак развития системной склеродермии у пациентов с изолированным феноменом Рейно.
Специальные исследования системной склеродермии
Рентгенологическое исследование кистей рук может показать остеолиз дистальных фаланг, кальциноз в подкожной клетчатке, сужение суставных щелей и периартикулярный остеопороз. При исследовании ЖКТ могут обнаруживаться замедление прохождения контрастного вещества (чаще сульфата бария) по пищеводу, дилатация и атония желудка и кишечника. На рентгенограммах органов грудной клетки часто выявляют признаки интерстициального фиброза нижних отделов лёгких, что приводит к картине «сотового лёгкого».
Капилляроскопия ногтевого ложа используется для верификации синдрома Рейно, связанного с системной склеродермией. При этом обнаруживаются неравномерно расширенные капиллярные петли и их запустевание, аваскулярные поля.
ЭКГ и эхокардиография необходимы для оценки поражения сердца и диагностики лёгочной гипертензии.
Для раннего выявления интерстициального заболевания лёгких целесообразно применять лёгочные функциональные тесты, КТ и бронхоальвеолярный лаваж (при подозрении на альвеолит).
Диагностические критерии при системной склеродермии
Для диагностики ССД применяются критерии Американской ревматологической ассоциации. Эти критерии помогают исключить пациентов с локальными формами склеродермии, эозинофильным фасциитом и различными типами псевдосклеродермы. У пациента должен быть либо один главный критерий, либо как минимум два малых критерия. Чувствительность критериев составляет 97%, специфичность — 98%.
Дифференциальная диагностика системной склеродермии
Необходимо проводить дифференциальную диагностику системной склеродермии с другими системными заболеваниями соединительной ткани и заболеваниями «склеродермической» группы.
Феномен Рейно
Основное направление дифференциальной диагностики — оценка феномена Рейно. Выделяют первичный и вторичный феномен Рейно, который может развиваться не только при системной склеродермии, но и при других заболеваниях, таких как системная красная волчанка (СКВ), синдром Шёгрена, полимиозит/дерматомиозит и смешанное заболевание соединительной ткани. При отсутствии симптомов этих заболеваний феномен Рейно рассматривается как первичный.
Большинство заболеваний «склеродермической» группы отличаются от системной склеродермии отсутствием симптомов феномена Рейно и других сосудистых проявлений. Феномен Рейно является одним из основных проявлений системной склеродермии и требует дифференциальной диагностики с другими системными заболеваниями. Он также может быть ранним симптомом других системных заболеваний соединительной ткани, таких как смешанное заболевание соединительной ткани и антисинтетазный синдром.
Следует различать вторичный феномен Рейно при системной склеродермии и первичный феномен Рейно. Последний характеризуется более частыми приступами, возникающими при охлаждении и эмоциональных стрессах, более мягким течением без признаков стойкой ишемии пальцев и трофических нарушений, отсутствием изменений при капилляроскопии, АНФ и «склеродермических» антител.