Слово «стенокардия» происходит от греческих слов «steno» (сужение, стеснение) и «cardia» (сердце), что в переводе означает «стеснение сердца». Это понятие связано с ишемической болезнью сердца (ИБС) — заболеванием, при котором кровоснабжение сердечной мышцы нарушается из-за патологий в коронарных артериях. Снижение кровотока приводит к недостатку кислорода, необходимого для нормальной работы сердца. В условиях нехватки кислорода возникают приступы загрудинной боли — стенокардия.
Причины возникновения стенокардии
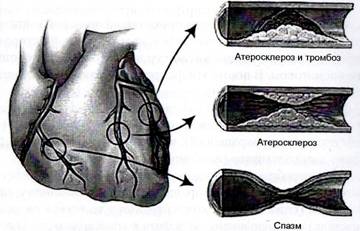
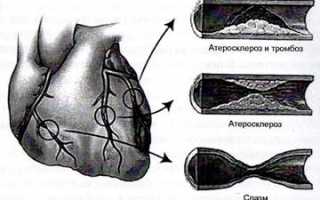
Основной причиной стенокардии является сужение коронарных артерий, возникающее из-за патологических процессов, таких как спазм. Это приводит к несоответствию между потребностью миокарда в кислороде и его доставкой. Наиболее частой причиной спазма (92% случаев) является атеросклероз, иногда он может сочетаться с тромбозом. Также стеноз может быть вызван нарушением функции эндотелия сосудов.
Рис. 1. Причины сужения коронарных артерий.
В последние годы исследователи выявили факторы риска, способные привести к коронарному атеросклерозу. Они делятся на три основные группы.
1 группа – образ жизни.
Эти факторы модифицируемы:
- диета с высоким содержанием холестерина (яичные желтки, икра, сыры, маргарин, свинина и др.);
- табакокурение;
- чрезмерное употребление алкоголя;
- низкая физическая активность.
2 группа – физиологические характеристики, также модифицируемые:
- повышенный уровень общего холестерина в плазме крови (норма 3,6-5,2 ммоль/л);
- повышенное артериальное давление;
- низкий уровень «полезного» холестерина (ЛПВП);
- повышенный уровень триглицеридов (норма – менее 1,7 ммоль/л);
- сахарный диабет;
- ожирение.
3 группа – личностные характеристики (немодифицируемые факторы):
- возраст (старше 45 лет у мужчин и 55 лет у женщин);
- мужской пол;
- отягощенный семейный анамнез по атеросклерозу.
Сочетание нескольких факторов риска значительно увеличивает вероятность развития атеросклероза и ишемической болезни сердца (ИБС), в том числе стенокардии. ИБС является главной причиной смертности населения. По данным ГНИЦ профилактической медицины, около 10 млн трудоспособных граждан в России страдают ИБС. Стенокардия как начальная форма ИБС встречается почти у 50% пациентов. При этом 40-50% из них осведомлены о своей болезни, тогда как 50-60% случаев остаются нераспознанными и нелеченными. Поэтому важно своевременно распознать стенокардию и обратиться к врачу.
Симптомы стенокардии
Основной симптом стенокардии – резкая, сжимающая, давящая боль за грудиной, иногда с жжением. Ее локализация показана на картинке справа. Боль при стенокардии кратковременна – длится от 3 до 15 минут. Часто она иррадиирует в левую руку, плечо, лопатку и половину шеи, реже – в челюсть.
Первая помощь при стенокардии:
- Примите удобное положение, предпочтительно сидя.
- Примите нитроглицерин: 1 таблетку под язык или 1-2 капли 1% раствора на кусочке сахара, который также положите под язык. Принимайте препарат сразу при появлении боли. Если он вызывает сильную головную боль, можно использовать ½ таблетки.
- Если через 5 минут после приема нитроглицерина боль не проходит, можно повторить прием, но не более 3 раз.
- Для уменьшения головной боли, возникающей при приеме нитроглицерина, можно принять валидол (под язык), цитрамон (внутрь) или выпить горячий чай. При сильной головной боли вместо нитроглицерина можно использовать сиднофарм (1 таблетка = 2 мг под язык) или корватон (1 таблетка = 2 мг под язык).
- При учащенном сердцебиении (тахикардии) примите анаприлин до 40 мг под язык.
- Если после повторного приема препаратов боль не проходит и появляются такие симптомы, как:
- усиление болей в области сердца;
- резкая слабость;
- затруднение дыхания;
- холодный обильный пот;
необходимо вызвать скорую помощь, так как существует риск инфаркта миокарда.
Профилактика стенокардии
Профилактика стенокардии включает следующие рекомендации:
- Полный отказ от курения и алкоголя;
- Ограничение потребления вредной пищи: жирной, жареной, острой, соленой, копченостей и продуктов, повышающих уровень «плохого» холестерина;
- Употребление продуктов, богатых витаминами и минералами;
- Регулярная физическая активность для поддержания хорошего кровообращения. При необходимости обратитесь к врачу ЛФК для назначения комплекса упражнений для укрепления сердечно-сосудистой системы;
- Контроль веса и предотвращение ожирения;
- Избегание стрессов; при необходимости смените место работы;
- Своевременное лечение заболеваний, особенно сердечно-сосудистых, чтобы избежать их перехода в хроническую форму.
Заключение
Ишемическая болезнь сердца (ИБС) — серьезное заболевание, являющееся основной причиной смертности. Стенокардия — это клинический синдром ИБС, который со временем может перейти в более тяжелую форму. Здоровье человека во многом зависит от его действий.
Согласно данным Всемирной Организации Здравоохранения (ВОЗ), здоровье определяется следующим образом: 20% — наследственностью, 10% — медицинским обслуживанием, 20% — экологической обстановкой и 50% — образом жизни.
Каждый человек сам отвечает за свое здоровье. Мы можем влиять на то, заболеем ли мы и какими болезнями. Предотвращение заболеваний, включая стенокардию, гораздо эффективнее и экономичнее, чем их лечение. Ведение здорового образа жизни — это не просто слова. Изменение привычек в пользу здоровья реально и несложно. Все, что требуется, — это желание. Трудно представить, что у кого-то его нет.
Что может мотивировать лучше, чем реальная возможность жить здоровой, полноценной жизнью?
Будьте здоровы!
Источник: azbyka.ru
Общие сведения
Стенокардия — это состояние, характеризующееся приступами болей в груди, вызванными острым недостатком кровоснабжения миокарда. У пациента наблюдаются клинические проявления ишемической болезни сердца.
Виды стенокардии
В медицине выделяют несколько видов стенокардии в зависимости от частоты и характера приступов.
Впервые возникшая стенокардия проявляется симптомами в течение месяца, после чего может наблюдаться регресс или переход в стабильную форму.
Напряженная (стабильная) стенокардия характеризуется регулярными приступами, которые возникают при физическом или эмоциональном напряжении. Эта форма считается наиболее «чистой» и сигнализирует о высоком риске инфаркта миокарда.
Прогрессирующая (нестабильная) стенокардия проявляется внезапными приступами, которые могут возникать даже в состоянии покоя. При этом пациент испытывает сильную боль в груди. Этот вид стенокардии наиболее опасен из-за повышенного риска инфаркта миокарда, и часто требует госпитализации.
Вариантная стенокардия проявляется ночными приступами, вызванными спазмами сосудов. Ее можно диагностировать по результатам ЭКГ, но она встречается довольно редко.
Причины стенокардии
Основной причиной приступов стенокардии является атеросклероз, о механизме которого мы частично говорили в начале статьи. Стенокардия возникает из-за поражения коронарных сосудов атеросклеротическими бляшками, которые уменьшают или полностью перекрывают просвет сосудов. В результате миокард недополучает необходимое количество крови, а значит, кислорода и питательных веществ. Это особенно заметно при физических нагрузках, когда сердечная мышца нуждается в дополнительной порции крови.
Диагностика стенокардии
Диагностика стенокардии включает следующие методы обследования:
- Анамнез;
- Общий анализ крови;
- Биохимический анализ крови;
- Измерение уровня глюкозы в крови;
- Электрокардиография (ЭКГ) в покое и при физической нагрузке;
- Суточный мониторинг ЭКГ;
- Эхокардиография (ЭхоЭКГ) в покое и при физической нагрузке;
- Сцинтиграфия при физической или фармакологической нагрузке;
- Коронарография (по усмотрению врача).
Лечение стенокардии
Как лечить стенокардию? Лечение стенокардии направлено на устранение болевого синдрома, предотвращение инфаркта миокарда, а также на замедление атеросклероза и очищение сосудов от атеросклеротических бляшек.
Методы терапии стенокардии:
Доктора
Лекарства
Осложнения стенокардии
Стенокардия может привести к серьезным осложнениям. Наиболее часто у пациентов наблюдается прогрессирование кардиосклероза и развитие инфаркта миокарда. В некоторых случаях первым симптомом инфаркта становится длительный приступ стенокардии, который может длиться около получаса. Также проявления стенокардии могут спровоцировать аритмии.
Список источников
- Беленков Ю.Н., Оганов Р.Г. Национальное руководство по кардиологии. ГЭОТАР-Медиа, 2012.
- Бова А.А. Стабильная стенокардия. Минск: Асобны, 2007.
- Минкин Р.Б. Болезни сердечно-сосудистой системы. Санкт-Петербург: Акция, 1994.
- Нестабильная стенокардия: диагностика и лечение: методические рекомендации / Л.З. Полонецкий, Л.Г. Гелис. Минск, 1996.
Источник: medside.ru
Что такое стенокардия?
Стенокардия — это клинический синдром, проявляющийся дискомфортом или сильной болью за грудиной. Основная причина стенокардии — нарушение коронарного кровоснабжения сердечной мышцы.
Стенокардия также известна как «грудная жаба» (устаревшее название). Она является частью ишемической болезни сердца (ИБС) и представляет собой ее клиническое проявление. Часто стенокардия сопровождается аритмиями, такими как тахикардия, при которой частота сердечных сокращений превышает 90 ударов в минуту, а также одышкой и головокружением.
Боль при стенокардии возникает внезапно, чаще всего при физической нагрузке или стрессе, реже в состоянии покоя. Приступ может длиться не более 10-15 минут и обычно проходит после устранения провоцирующего фактора или приема нитроглицерина (под язык).
Основная причина стенокардии — развитие атеросклеротических бляшек в коронарных артериях. Эти бляшки, состоящие из холестерина, сужают просвет сосудов и могут полностью перекрывать их, что нарушает кровоток и, соответственно, питание сердца. При недостатке кислорода и питательных веществ сердце начинает болеть, что и является стенокардией.
Важно понимать, что участок сердца, лишенный кровоснабжения, начинает голодать и может отмирать через несколько минут, что приводит к инфаркту миокарда. Это осложнение может вызвать остановку сердца и даже летальный исход. Поэтому дискомфорт и боль в сердце следует воспринимать серьезно, особенно если приступы стенокардии повторяются.
Формы стенокардии
Выделяют несколько форм стенокардии:
- стабильная;
- нестабильная;
- стенокардия покоя;
- стенокардия напряжения;
- вариантная — самый редкий вид.
Стенокардия покоя характеризуется приступами, которые возникают даже без физической нагрузки. Вариантная стенокардия, также редкая, возникает не из-за атеросклеротических бляшек, а из-за спазма коронарных артерий. Этот тип чаще встречается у молодых людей.
Отдельно выделяют впервые возникшую стенокардию. Первый приступ почти всегда требует госпитализации, так как пациент не знает, как действовать и какие лекарства принимать. Поэтому важно знать симптомы стенокардии и рекомендации по купированию приступа.
Приступ стенокардии. Симптомы и первая помощь
Симптомы приступа стенокардии:
- чувство давления и жгучей боли в грудной клетке;
- повышенное потоотделение;
- тошнота или рвота.
Боль может распространяться от грудной клетки к нижней челюсти, животу, левой руке и левому плечу. Возможно чувство стеснения в груди. Дыхание становится редким, с интервалами более двух секунд.
При приступе следует:
- прекратить физическую нагрузку;
- принять полусидячее положение (если нет резкой слабости и потоотделения) — сесть на кровать или диван, облокотиться на спинку и вытянуть ноги;
- открыть окна, если приступ произошел в помещении.
Если приступ случился впервые, очевидцы должны вызвать скорую помощь. Это также касается случаев, когда боль не проходит более 5-7 минут. Если приступ длится больше 20 минут, это может привести к инфаркту миокарда.
Что делать, если нет медикаментов?
Если приступ начался, а рядом нет нитроглицерина или другого прописанного лекарства, можно съесть зубчик чеснока. Этот народный метод может немного облегчить приступ и уменьшить боль. При обострении также рекомендуется втирать пихтовое масло в область груди со стороны сердца по 5-6 капель.
Другие народные средства в основном направлены на профилактику приступов, а не на их снятие.
НАРОДНАЯ МЕДИЦИНА
В список таких препаратов входят: боярышник, шиповник, пустырник, плоды и трава укропа, корни и травы цикория, корневища и побеги спаржи.
Рецепты
-
200-300 граммов очищенных зубков чеснока истолочь в кашицу и смешать с таким же количеством меда. Смесь поместить в герметичную банку и настаивать не менее недели. Принимать ежедневно три раза перед едой по столовой ложке за 30-40 минут до приема пищи. Курс может длиться до 3 месяцев.
-
При стенокардии полезна аскорбиновая кислота. В медово-чесночную смесь можно добавить свежевыжатый сок лимона, что повысит ее лечебные свойства. Потребуются 10 лимонов, килограмм меда и 10 крупных головок чеснока. Смесь настаивается неделю, принимается ежедневно по 3-4 чайные ложки. Важно не торопиться, делая минимум минутный перерыв после каждой ложки.
-
Можно сварить густой куриный бульон и добавить в него 10 крупных зубков чеснока. Бульон кипятить 15 минут, за три минуты до окончания варки добавить около 50 г петрушки. Отваренные чеснок и петрушку перетереть через мелкое сито и смешать с бульоном. Это средство полезно пить по 75 мл за полчаса до еды.
ЛЕЧЕНИЕ СТЕНОКАРДИИ ЧЕСНОКОМ
Чеснок, как и боярышник, играет важную роль в лечении стенокардии. Хотя он не так эффективен для непосредственного лечения этого заболевания, чеснок помогает предотвратить ишемическую болезнь сердца, борясь с атеросклерозом и холестериновыми бляшками.
Здоровый образ жизни и профилактика стенокардии
- Бросьте курить и ограничьте потребление алкоголя.
- Избавьтесь от лишнего веса и придерживайтесь гипохолестериновую диету.
- Ежедневно выполняйте физические упражнения.
Также полезно заниматься дыхательной гимнастикой.
Стенокардия — это сигнал организма о серьезных проблемах с сердечно-сосудистой системой. Патология требует медицинского контроля и квалифицированного лечения, целью которого являются:
- купирование приступов;
- выявление и лечение заболеваний, способствующих стенокардии;
- предупреждение осложнений, таких как инфаркт миокарда;
- улучшение качества жизни пациента за счет снижения частоты и интенсивности приступов.
Врач подберет медикаментозное лечение на основе тщательного обследования. Обычно назначаются антиангинальные препараты, которые уменьшают потребность сердечной мышцы в кислороде. В некоторых случаях целесообразно использовать антисклеротические средства. Доктор также объяснит, как применять нитроглицерин при появлении симптомов приступа.
В тяжелых случаях, когда риск инфаркта миокарда высок, может потребоваться оперативное вмешательство, например, аортокоронарное шунтирование или баллонная ангиопластика.
Для здоровья сердечно-сосудистой системы важно минимизировать факторы риска стенокардии и связанных с ней осложнений. Хотя некоторые факторы, такие как возраст и пол, изменить невозможно, каждый может предпринять шаги для улучшения здоровья.
- Правильное питание поможет избежать лишнего веса, нормализовать уровень холестерина и обеспечить организм витаминами и микроэлементами.
- Отказ от вредных привычек, таких как курение и злоупотребление алкоголем, положительно скажется на здоровье, особенно на сердечно-сосудистой системе.
- Активный образ жизни. Люди с малоподвижным образом жизни рискуют столкнуться с проблемами кровообращения. Регулярные физические нагрузки важны, а при наличии сердечно-сосудистых заболеваний стоит обратиться к специалисту ЛФК для подбора оптимальной нагрузки.
- Не игнорируйте здоровье. Высокое артериальное давление, диабет и заболевания легких могут привести к стенокардии без своевременного лечения.
Профилактику стенокардии лучше начинать с раннего возраста. Объясняйте детям опасности курения, следите за их питанием и приучайте к спорту.
Эти меры важны и при лечении уже развившейся стенокардии, так как они составляют часть терапевтической помощи. Без изменения образа жизни трудно ожидать положительных прогнозов.
Течение стенокардии индивидуально. У некоторых пациентов заболевание может долго не ухудшаться, у других — быстро прогрессировать, приводя к инфаркту миокарда или летальному исходу. Прогноз зависит от степени поражения коронарных артерий, переносимости физической нагрузки и состояния миокарда. Эффективное лечение и соблюдение предписаний значительно улучшают прогноз.
Стенокардия — распространенное заболевание. Если раньше оно встречалось преимущественно у людей старше 50 лет, сейчас случаи фиксируются даже у подростков. Это опасное состояние ограничивает физическую активность и может привести к инвалидности или смерти. Поэтому важно знать симптомы стенокардии и меры профилактики.
Развитие стенокардии
Основной причиной стенокардии является нарушение кровоснабжения сердечной мышцы (миокарда) из-за атеросклеротических бляшек в коронарных сосудах.
Перед тем как обсудить образование бляшек, рассмотрим их состав. Холестерин необходим для нормального функционирования организма и защиты клеток. Однако он не может самостоятельно перемещаться по организму, поэтому его транспортируют белки — аполипопротеины, которые доставляют холестерин к органам через кровь.
В зависимости от назначения холестерина используются разные типы аполипопротеинов: высокой плотности (ЛПВП), низкой плотности (ЛПНП), очень низкой плотности (ЛПОНП) и хиломикроны.
Атеросклеротические бляшки образуются из липопротеинов низкой плотности (ЛПНП), которые имеют свойство оседать на стенках кровеносных сосудов. Со временем холестериновые отложения накапливаются, уменьшая просвет сосуда и иногда полностью его перекрывая. Это приводит к недостатку кислорода и питательных веществ в органах.
Кроме того, в местах накопления холестерина может образоваться тромб. Если стенка сосуда прорвется, в кровоток попадет сгусток, который может закупорить сосуд, вызывая резкое прекращение кровоснабжения. Особенно опасно образование тромбов в сосудах головного мозга, что может привести к инсульту, или в области сердечной мышцы, что вызывает инфаркт миокарда и даже остановку сердца.
Приступы стенокардии — это «первый звонок» о развитии атеросклероза, особенно если боль в области сердца возникает при физической нагрузке или стрессе. В такие моменты сердце требует больше крови и кислорода, и если оно их недополучает, это проявляется в виде боли.
Хотя описанная модель стенокардии является упрощенной, существуют и другие причины ее возникновения, например, спазм коронарных сосудов. Однако основное я постарался изложить доступно и понятно.
Стенокардия – статистика
Распространение стенокардии продолжает расти, что связано с ухудшением качества пищи и психоэмоционального состояния людей.
Резкий рост приступов стенокардии наблюдается у мужчин старше 45 лет, соотношение мужчин и женщин составляет примерно 1 к 2, иногда 1 к 3. Это объясняется тем, что женский организм вырабатывает гормоны, замедляющие развитие атеросклероза.
По статистике, в возрасте от 45 до 54 лет приступы стенокардии беспокоят 2-5% людей, а среди 65-74-летних этот показатель увеличивается до 10-20%.
Стенокардия – МКБ
Другие признаки стенокардии
- Чувство нехватки воздуха и затрудненное дыхание;
- Тревога и страх, напоминающие паническую атаку;
- Головокружение и спутанность сознания;
- Повышенное артериальное давление;
- Тахикардия — увеличение частоты сердечных сокращений до 90 ударов в минуту и более;
- Редко — тошнота и рвота.
- Характерный признак — действие нитроглицерина, который быстро прекращает приступ стенокардии.
Важно! Если боль за грудиной не проходит более 15 минут, даже после применения нитроглицерина, срочно вызовите скорую помощь. Это может указывать на более серьезное поражение сердца, например, инфаркт миокарда.
Осложнения стенокардии
- Инфаркт миокарда
- Остановка сердца
- Летальный исход
Среди других причин стенокардии можно выделить:
- Спазмы коронарных сосудов;
- Аномалии развития коронарных сосудов;
- Тромбоз и тромбоэмболия коронарных артерий;
- Ишемическая болезнь сердца (ИБС).
Факторами, которые способствуют появлению приступов стенокардии являются:
- Усиленная физическая нагрузка
- Сильное эмоциональное переживание или стресс
- Тахикардия
- Переход из теплого помещения на холод или холодная ветреная погода
- Генетическая предрасположенность
Причинами развития атеросклеротических бляшек являются:
- Употребление малополезной и вредной пищи: лимонады, фаст-фуд, ненатуральные продукты с большим количеством добавок (Е***);
- Вредные привычки: курение, алкоголь;
- Гиперлипидемия: повышенный уровень липидов и липопротеинов в крови;
- Дисфункция эндотелия: нарушение работы внутренней стенки кровеносных сосудов;
- Гормональный дисбаланс: климакс, гипотиреоз и другие состояния;
- Нарушение обменных процессов в организме;
- Повышенная свертываемость крови;
- Инфекционные поражения кровеносных сосудов: вирус герпеса, цитомегаловирус, хламидии;
- Злоупотребление лекарственными препаратами.
Наиболее склонными к приступам стенокардии являются:
- Мужчины;
- Люди с избыточным весом или ожирением;
- Пожилые люди;
- Гипертоники;
- Зависимые от курения, алкоголя или наркотиков;
- Любители фаст-фуда;
- Люди с малоподвижным образом жизни;
- Люди, часто испытывающие стресс;
- Лица с заболеваниями, такими как сахарный диабет и артериальная гипертензия.
Классификация стенокардии
Стенокардия делится на две основные группы: стабильную и нестабильную.
1. Стабильная стенокардия (стенокардия напряжения)
Стенокардия напряжения возникает при физических нагрузках, сильных переживаниях и стрессах, когда сердечное сокращение учащается, и сердцу требуется больше крови и кислорода.
Стенокардию напряжения делят на 4 функциональных класса (ФК) в зависимости от уровня физической нагрузки, при которой возникает боль за грудиной:
Стенокардия ФК 1 (ФК I) – редкие приступы болевого синдрома, преимущественно при значительной или чрезмерной физической нагрузке.
Стенокардия ФК 2 (ФК II) – частые приступы при незначительных физических нагрузках, таких как подъем по лестнице на 1 этаж или быстрая ходьба на расстояние около 300 метров. Приступ может также начаться в первые часы бодрствования, когда организм переходит из состояния покоя в активный режим, что увеличивает частоту сердечных сокращений и усиливает кровообращение.
Стенокардия ФК 3 (ФК III) – частые приступы при минимальных физических нагрузках, например, подъем по лестнице на 1 этаж медленным шагом или быстрая ходьба на расстояние около 150 метров.
Стенокардия ФК 4 (ФК IV) – частые приступы при минимальной физической активности или в состоянии покоя.
2. Нестабильная стенокардия
Нестабильная стенокардия проявляется болевыми приступами различной интенсивности и продолжительности, которые могут возникать непредсказуемо, в том числе в состоянии покоя. Болевой синдром труднее купировать с помощью нитратов (например, нитроглицерина). Риск инфаркта миокарда выше по сравнению со стабильной формой этой патологии. Нестабильную стенокардию делят на несколько видов:
2.1. Впервые возникшая стенокардия (ВВС) – повторный приступ возникает через 30-60 дней после первого проявления болей.
2.2. Прогрессирующая стенокардия (ПС) – развивается чаще на фоне стабильной формы стенокардии с повышением функционального класса (ФК).
2.3. Ранняя послеинфарктная и послеоперационная стенокардия – болевой синдром возникает через 3-28 дней после инфаркта миокарда (по классификации отечественных врачей) или через 1-14 дней (по классификации NYHA).
2.4. Спонтанная стенокардия (вазоспастическая, вариантная, Принцметала) – характеризуется внезапными болями за грудиной без видимых причин, чаще всего в состоянии покоя. Вазоспастическая стенокардия обычно не связана с атеросклерозом коронарных сосудов и вызвана спазмами коронарных артерий.
1. Ограничение физической активности
Любая физическая активность, включая сильные эмоциональные переживания, увеличивает частоту сердечных сокращений. Сердце начинает быстрее перекачивать кровь и требует её большего объёма. Если в кровеносных сосудах есть препятствия, например, атеросклеротические бляшки в коронарных артериях, сердце испытывает нехватку кислорода и питательных веществ, что приводит к болевым приступам.
Чтобы предотвратить такие ситуации, пациенту необходим покой. Чем выше функциональный класс (ФК) стенокардии, тем больше следует ограничить физическую активность и стрессовые ситуации.
Физические нагрузки назначаются лечащим врачом на этапе реабилитации после дополнительного обследования пациента.
2. Медикаментозное лечение (препараты при стенокардии)
Важно! Перед использованием любых средств и препаратов для лечения стенокардии обязательно проконсультируйтесь с врачом!
2.1. Купирование болевого синдрома
Снятие болевого синдрома при стенокардии осуществляется с помощью следующих групп лекарств:
Нитраты – препараты с антиангинальным и сосудорасширяющим действием. Они бывают короткого, среднего и длительного действия, назначаются в зависимости от функционального класса (ФК).
Для быстрого купирования приступа стенокардии используется «Нитроглицерин» под язык. Если эффект отсутствует, необходимо обследовать пациента на предмет инфаркта миокарда или несердечных болей.
При планируемой физической нагрузке назначается прием нитратов за 5-10 минут в зависимости от ФК.
- Стенокардия напряжения 1 ФК: нитраты короткого действия (менее 1 часа) – «Нитроглицерин».
- Стенокардия напряжения 2 ФК: нитраты короткого (менее 1 часа) или среднего действия (от 2 до 6 часов) – «Нитроглицерин», «Изосорбида динитрат».
- Стенокардия напряжения 3 ФК: нитраты длительного действия (более 6 часов) – «Изосорбида мононитрат».
- Стенокардия напряжения 4 ФК: сочетание нитратов длительного действия («Изосорбида мононитрат») с другими антиангинальными препаратами (β-адреноблокаторами и др.), особенно перед сном.
β-адреноблокаторы снижают частоту сердечного ритма и потребность сердца в кислороде, что помогает купировать болевой синдром стенокардии. К ним относятся: бисопролол («Бипрол», «Кординорм»), карведилол («Дилатренд», «Кориол»), метопролол («Беталок», «Вазокардин», «Эгилок»).
Блокаторы кальциевых каналов обладают антиангинальным действием и делятся на две группы: производные дигидропиридина и недигидропиридинового ряда.
- Производные дигидропиридина («Амлодипин», «Нифедипин») имеют пролонгированное действие и часто комбинируются с β-адреноблокаторами для повышения эффективности.
- Производные недигидропиридинового ряда («Верапамил», «Дилтиазем») применяются при противопоказаниях к β-адреноблокаторам, например, при бронхиальной астме или хронической обструктивной болезни легких (ХОБЛ). Их не рекомендуется сочетать с β-адреноблокаторами из-за риска брадикардии.
Ингибиторы ангиотензинпревращающего фермента (АПФ) блокируют преобразование ангиотензина I в ангиотензин II, что предотвращает спазмы сосудов. Они также нормализуют артериальное давление и защищают сердечную мышцу. К ингибиторам АПФ относятся: «Каптоприл», «Лизиноприл», «Эналаприл».
2.2. Поддерживающая терапия
Поддерживающая терапия направлена на улучшение состояния пациентов и предотвращение приступов стенокардии, а также инфаркта миокарда.
Антикоагулянты защищают сосуды от тромбообразования, замедляют развитие существующих тромбов и образование нитей фибрина. Примером антикоагулянта является «Гепарин».
Антиаритмические препараты нормализуют частоту сердечных сокращений, улучшают дыхательную функцию и облегчают течение стенокардии, ишемической болезни сердца и других заболеваний сердечно-сосудистой системы. К ним относятся «Аймалин», «Лидокаин», «Новокаинамид».
Седативные препараты успокаивают нервную систему, что особенно важно при сильных эмоциональных переживаниях, вызывающих приступы стенокардии, а также при болевом синдроме, когда возникает страх. Примеры седативных препаратов: «Валериана», «Персен», «Тенотен».
2.3. Противоатеросклеротическая терапия
Противоатеросклеротическая терапия направлена на остановку и предотвращение развития атеросклеротических бляшек в кровеносных сосудах.
Статины и фибраты обладают гипохолестеринемическим действием. Эти препараты снижают уровень «плохого» холестерина в крови, что уменьшает количество холестериновых отложений и «строительного материала» для атеросклеротических бляшек. Для достижения максимального эффекта статины и фибраты рекомендуется принимать одновременно.
Фибраты увеличивают уровень липопротеинов высокой плотности (ЛПВП), которые противодействуют липопротеинам низкой плотности (ЛПНП), из которых образуется холестерин. Эти препараты также применяются для лечения ишемической болезни сердца (ИБС) и дислипидемии, снижая риск смертельных исходов от ИБС. Примером фибрата является «Фенофибрат».
Статины, в отличие от фибратов, непосредственно снижают уровень ЛПНП в крови. К ним относятся «Аторвастин», «Ловастатин» и «Розувастин».
Уровень общего холестерина в крови должен быть ниже 4,5 ммоль/л (175 мг/дл), а уровень ЛПНП — ниже 2,5 ммоль/л (100 мг/дл).
Антиагреганты препятствуют склеиванию эритроцитов и тромбоцитов, а также их оседанию на стенках кровеносных сосудов, что улучшает кровообращение. Примеры антиагрегантов: «Дипиридамол» и «Клопидогрел».
3. Диета при стенокардии
Диета при стенокардии — важная часть лечения. Качество пищи влияет на уровень холестерина в крови, а также на развитие атеросклероза и связанных с ним сердечно-сосудистых заболеваний.
Основные моменты диеты при стенокардии:
- Калорийность пищи должна быть на 10-15% ниже вашего ежедневного рациона, а при ожирении — на 20%;
- Жиры — не более 60-80 г в сутки;
- Белки — не более 1,5 г на 1 кг массы тела в сутки;
- Углеводы — не более 350-400 г в сутки;
- Соль — не более 8 г в сутки.
Что нельзя есть при стенокардии
- Острую, жирную, жареную, соленую и копченую пищу: ветчину, колбасы, сосиски, жирные молочные продукты, майонез, кетчуп и другие малополезные продукты;
- Животные жиры, содержащиеся в жирных сортах мяса (свинина, домашняя утка, гусь, карп и др.), сале, сливочном масле и маргарине;
- Высококалорийные продукты и продукты с легкоусвояемыми углеводами: торты, сдоба, шоколад, конфеты, мармелад, зефир, джемы.
Что можно есть при стенокардии
- Нежирные сорта мяса (нежирная рыба, курица), нежирные молочные продукты, яичный белок;
- Крупы — овсянка, гречка;
- Овощи и фрукты — преимущественно зеленые овощи и оранжевые фрукты;
- Хлебобулочные изделия — ржаной или отрубной хлеб;
- Напитки — минеральные воды, несладкий чай, березовый сок.
Также можно следовать рекомендациям диеты М.И. Певзнера — диета №9 (стол №9).
Витамины
Витамины и диетическое питание играют важную роль в борьбе с сердечно-сосудистыми заболеваниями, особенно атеросклерозом.
Обратите внимание на дополнительный прием витаминов С, Е, В3 (РР), В6, В11 и Р. Особенно важны С (аскорбиновая кислота) и Р (рутин с биофлавоноидами), которые укрепляют внутренние стенки кровеносных сосудов (эндотелий) и препятствуют отложению «плохого» холестерина. Аскорбиновая кислота также способствует более быстрому выведению холестерина из организма.
Однако не все витамины полезны. При стенокардии следует ограничить употребление витамина D (кальциферола).
4. Хирургическое лечение
Хирургическое лечение стенокардии назначается, если неинвазивная терапия не дала результатов или если коронарный сосуд имеет слишком малый просвет или тромб.
Среди оперативных методов лечения стенокардии выделяют:
Коронарное шунтирование (КШ) — «переподключение» коронарного сосуда к другому участку кровеносного сосуда ниже закупорки.
Баллонная ангиопластика — операция, при которой в суженный участок кровеносного сосуда вводится специальный баллон, который накачивается для расширения просвета. Затем баллон сдувают и удаляют. Для более длительного эффекта в расширенный участок устанавливают стент, что называется стентированием.
5. Соблюдение профилактических мер
Профилактика стенокардии направлена не только на предотвращение болевого синдрома, но и на снижение риска осложнений. Поэтому отказ от курения, алкоголя и другие мероприятия обязательны для пациента. О профилактике мы поговорим позже, а сейчас рассмотрим народные методы и средства от стенокардии.
Лечение стенокардии народными средствами
Важно! Перед применением народных средств от стенокардии обязательно проконсультируйтесь с врачом!
Лимон. Соблюдая диету, упомянутую ранее, перед каждым приемом пищи употребляйте тщательно вымытую кожуру лимона.
Чеснок, лимон и мёд. В 3-литровую банку положите 1 литр мёда, сок из 10 лимонов и 5 головок чеснока, выдавленных через чеснокодавку. Тщательно перемешайте, закройте крышкой и оставьте на 7 дней в темном, прохладном месте для настаивания. Принимайте по 2 столовые ложки натощак, медленно рассасывая в течение нескольких минут. Курс лечения — до окончания приготовленного средства.
Боярышник. В термос засыпьте 4 столовые ложки боярышника и залейте 1 литром кипятка. Оставьте на ночь для настаивания. Выпейте настой в течение дня как чай.
Мята и валериана. В термос добавьте 4 столовые ложки мяты перечной и 1 столовую ложку валерианы, залейте 1 литром кипятка и настаивайте пару часов. Настой нужно выпить в течение дня. Для повышения эффективности можно добавить пару чайных ложек плодов шиповника, что добавит витамин С, способствующий предотвращению атеросклеротических бляшек.
Пихтовое масло. Для купирования боли в области сердца втирайте 6-7 капель пихтового масла в пораженное место.