Как избавиться от одышки в домашних условиях?
Диспноэ на начальных стадиях можно вылечить. Однако перед началом лечения одышки в домашних условиях важно проконсультироваться с врачом.
Одышку можно лечить народными средствами, а также с помощью лечебной гимнастики и дыхательных упражнений. Ниже приведены общие рекомендации для быстрого избавления от одышки:
- Занимайтесь гимнастическими упражнениями ежедневно или хотя бы 3-4 раза в неделю. Это могут быть легкие движения и махи конечностями или специальный комплекс лечебной физкультуры, соответствующий вашему заболеванию.
- Качественный отдых и сон играют важную роль в восстановлении нервной и сердечно-сосудистой систем. Выбирайте удобный матрас (желательно ортопедический), подушку и постельное белье. Перед сном проветривайте помещение, независимо от времени года.
- Для стабилизации работы сердца и нервной системы используйте ароматерапию: эффективны масла из хвои, мяты и лаванды.
- Не забывайте о прогулках: свежий воздух, солнечные лучи и звуки природы способствуют оздоровлению организма.
- Следите за питанием: оно должно быть полноценным и сбалансированным, с достаточным количеством растительных и молочных продуктов. Избегайте переедания и чрезмерного потребления сладостей и жиров, так как лишний вес усугубляет одышку и увеличивает нагрузку на сердце и сосуды.
- Откажитесь от вредных привычек: алкоголь и курение не помогут решить проблему.
Народные средства от одышки, рецепты от одышки
В качестве средств от одышки можно использовать народные рецепты, но только если диспноэ не связано с опасными заболеваниями. При легком проявлении проблемы народные средства могут применяться как самостоятельное лечение, а в других случаях — как дополнение к медикаментозной терапии, назначенной врачом.
- Настой из пяти столовых ложек клюквы и 0,5 л кипящей воды. После остывания добавьте 1-2 ч. л. меда. Употребите настой в течение дня.
- Проростки картофеля перебрать, промыть и измельчить в блендере или мясорубке. Залить массу спиртом и оставить в темном месте на 10 дней. Принимать по 1-3 капли трижды в день.
- Настой из корневища астрагала: 1 ст. л. мелко нарезанного корневища залить 500 мл кипящей воды и настаивать 2-3 часа. Принимать по 3 ст. л. трижды в день.
- Для любой формы диспноэ поможет настой: смешать по стакану оливкового масла и качественной водки. Принимать по 50 мл трижды в день в течение месяца.
Недавние рекомендации экспертов Американского и Европейского торакальных обществ подчеркивают, что развитие ХОБЛ можно предотвратить, а при лечении добиться значительных успехов.
Заболеваемость и смертность от ХОБЛ продолжают расти, в первую очередь из-за распространенности курения. Заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет. В европейских странах ХОБЛ ежегодно становится причиной смерти 200–300 тыс. человек. Высокая медико-социальная значимость ХОБЛ привела к созданию международного документа ВОЗ, посвященного ее диагностике, лечению и профилактике. Аналогичные рекомендации выпустили Американское и Европейское респираторные общества. В России недавно вышло 2-е издание Федеральной программы по ХОБЛ.
Задачи терапии ХОБЛ включают предупреждение прогрессирования болезни, уменьшение симптомов, улучшение переносимости физической нагрузки, повышение качества жизни, предотвращение осложнений и снижение смертности.
Основные направления лечения ХОБЛ: уменьшение воздействия неблагоприятных факторов (в том числе отказ от курения), обучение пациентов, использование лекарств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Комбинации этих методов применяются как в фазу ремиссии, так и во время обострений.
Снижение влияния факторов риска — важная часть лечения ХОБЛ, позволяющая предотвратить развитие и прогрессирование заболевания. Отказ от курения замедляет бронхиальную обструкцию, поэтому лечение табачной зависимости актуально для всех пациентов с ХОБЛ. Эффективны беседы медицинского персонала и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения.
Лекарственные препараты назначают пациентам, у которых беседы врача оказались недостаточно эффективными. Их применение следует тщательно обдумывать для людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказания к никотинзамещающей терапии включают нестабильную стенокардию, нелеченую пептическую язву двенадцатиперстной кишки, недавний острый инфаркт миокарда и нарушения мозгового кровообращения.
Повышение информированности пациентов способствует улучшению их здоровья и эффективности лечения обострений. Формы обучения варьируются от печатных материалов до семинаров и конференций, причем интерактивное обучение наиболее эффективно.
Принципы лечения стабильного течения ХОБЛ следующие:
- Объем лечения увеличивается с нарастанием тяжести болезни; его уменьшение при ХОБЛ, в отличие от бронхиальной астмы, обычно невозможно.
- Медикаментозная терапия применяется для предупреждения осложнений, уменьшения симптомов и повышения качества жизни.
- Ни одно из существующих лекарств не влияет на скорость снижения бронхиальной проходимости, что характерно для ХОБЛ.
- Бронхолитики занимают центральное место в лечении ХОБЛ, уменьшая выраженность обратимого компонента обструкции. Их используют по требованию или регулярно.
- Ингаляционные глюкокортикоиды показаны при тяжелом течении ХОБЛ (ОФВ1 менее 50% от должного) и частых обострениях, требующих пероральных стероидов и антибиотиков.
- Комбинированная терапия ингаляционными глюкокортикоидами и β2-адреномиметиками длительного действия значительно улучшает функцию легких и клинические симптомы по сравнению с монотерапией. Наиболее выраженный эффект наблюдается у пациентов с ОФВ1 <50% от должного. Предпочтительно назначать фиксированные комбинации (салметерол/флутиказон пропионат, формотерол/будесонид).
- Длительное применение таблетированных глюкокортикоидов не рекомендуется из-за риска системных побочных эффектов.
- Физические тренирующие программы повышают толерантность к физической нагрузке и уменьшают одышку и утомление на всех стадиях ХОБЛ.
- Длительное назначение кислорода (более 15 ч в сутки) пациентам с дыхательной недостаточностью увеличивает выживаемость.
Медикаментозное лечение ХОБЛ стабильного течения
Бронхолитики. К ним относятся β2-адреномиметики, холинолитики и теофиллин. Формы выпуска и влияние этих препаратов на течение ХОБЛ представлены в таблицах 1 и 2.
Принципы бронхолитической терапии ХОБЛ [6–8]:
- Предпочтителен ингаляционный путь введения бронхолитиков.
- Изменение легочной функции после кратковременного назначения бронхорасширяющих препаратов не указывает на их длительную эффективность. Небольшой прирост ОФВ1 может сопровождаться значительными изменениями легочных объемов, включая уменьшение остаточного объема легких, что снижает выраженность одышки у больных.
- Выбор между β2-адреномиметиками, холинолитиками и теофиллином зависит от их доступности, индивидуальной чувствительности и отсутствия побочных эффектов. У пожилых пациентов с сердечно-сосудистыми заболеваниями (ИБС, нарушения ритма, артериальная гипертензия и др.) предпочтительны холинолитики.
- Ксантины эффективны при ХОБЛ, но из-за возможных побочных эффектов относятся к препаратам «второго ряда». При их назначении рекомендуется контролировать концентрацию теофиллина в крови. Положительное влияние на течение ХОБЛ оказывают только теофиллины длительного действия (не эуфиллин и теофедрин).
- Ингаляционные бронхолитики длительного действия удобнее, но дороже короткодействующих.
- Регулярное применение бронхорасширяющих средств длительного действия (тиотропия бромид, сальметерол, формотерол) показано при ХОБЛ средней тяжести, тяжелого и крайне тяжелого течения.
- Комбинация нескольких бронхорасширяющих средств (например, холинолитиков и β2-адреномиметиков) может повысить эффективность и снизить вероятность побочных эффектов по сравнению с монотерапией.
Для доставки β2-адреномиметиков и холинолитиков используются дозированные аэрозоли, порошковые ингаляторы и небулайзеры. Небулайзеры рекомендуются при обострениях ХОБЛ и у пациентов с тяжелым течением, испытывающих трудности с другими системами доставки. При стабильном течении ХОБЛ предпочтительны дозированные и порошковые ингаляторы.
Глюкокортикоиды. Эти препараты обладают противовоспалительной активностью, хотя у больных ХОБЛ она ниже, чем у пациентов с астмой. Короткие курсы системных стероидов (10–14 дней) используются для лечения обострений ХОБЛ. Длительное применение не рекомендуется из-за риска побочных эффектов (миопатия, остеопороз и др.).
Данные о влиянии ингаляционных глюкокортикоидов на течение ХОБЛ представлены в таблице 2. Они не влияют на прогрессирующее снижение бронхиальной проходимости, но высокие дозы (например, флутиказона пропионат 1000 мкг/сут) могут улучшать качество жизни и снижать частоту обострений при тяжелом и крайне тяжелом течении.
Причины относительной стероидной резистентности воспаления дыхательных путей при ХОБЛ активно исследуются. Возможно, это связано с увеличением продолжительности жизни нейтрофилов из-за торможения их апоптоза кортикостероидами. Молекулярные механизмы устойчивости к глюкокортикоидам изучены недостаточно. Сообщается о снижении активности деацетилазы гистонов под воздействием курения и свободных радикалов, что может ослаблять противовоспалительное действие глюкокортикоидов.
Недавние исследования показали эффективность комбинированных препаратов (флутиказона пропионат/сальметерол 500/50 мкг, 1 ингаляция 2 раза в день; будесонид/формотерол 160/4,5 мкг, 2 ингаляции 2 раза в день; будесонид/сальбутамол 100/200 мкг, 2 ингаляции 2 раза в день) у больных ХОБЛ тяжелого и крайне тяжелого течения. Длительное назначение этих препаратов (12 мес) улучшает бронхиальную проходимость, снижает выраженность симптомов и потребность в бронхолитиках, а также улучшает качество жизни по сравнению с монотерапией ингаляционными глюкокортикоидами, β2-адреномиметиками длительного действия и плацебо [5, 14].
Вакцины. Вакцинация против гриппа снижает тяжесть обострений и смертность у больных ХОБЛ примерно на 50%. Вакцины с убитыми или инактивированными вирусами гриппа обычно назначаются однократно в октябре — первой половине ноября.
Данные об эффективности пневмококковой вакцины, содержащей 23 серотипа, у больных ХОБЛ недостаточны [8, 9]. Тем не менее, некоторые эксперты рекомендуют ее для профилактики пневмонии [6].
Антибиотики. В настоящее время нет убедительных данных об эффективности антибактериальных средств для уменьшения частоты и тяжести неинфекционных обострений ХОБЛ.
Антибиотики показаны для лечения инфекционных обострений, они влияют на длительность симптомов ХОБЛ и могут удлинить межрецидивный интервал.
Муколитики (мукокинетики, мукорегуляторы). Муколитики (амброксол, карбоцистеин и др.) могут применяться у небольшой части больных с вязкой мокротой. Широкое использование этих средств не рекомендуется.
Антиоксиданты. N-ацетилцистеин, обладающий антиоксидантной и муколитической активностью, снижает продолжительность и частоту обострений ХОБЛ. Его можно применять в течение длительного времени (3–6 мес) в дозе 600 мг/сут.
Иммунорегуляторы (иммуностимуляторы, иммуномодуляторы). Регулярное использование этих препаратов не рекомендуется из-за отсутствия убедительных доказательств их эффективности.
Больные с генетически детерминированным дефицитом α1-антитрипсина, у которых ХОБЛ развивается в молодом возрасте (до 40 лет), могут быть кандидатами на заместительную терапию. Однако стоимость такого лечения высока и оно доступно не во всех странах.
Немедикаментозное лечение ХОБЛ стабильного течения
Оксигенотерапия
Дыхательная недостаточность — основная причина смерти пациентов с ХОБЛ. Коррекция гипоксемии с помощью кислорода является обоснованным методом лечения. Существует кратковременная и длительная оксигенотерапия. Первая применяется при обострениях ХОБЛ, вторая — при крайне тяжелом течении (ОФВ1 < 30% от должного) постоянно или по необходимости (например, при физической нагрузке и во время сна). Цель оксигенотерапии — увеличить парциальное давление кислорода (РаO2) в артериальной крови до 60 мм рт. ст. или сатурацию (SaO2) до 90% в покое, при нагрузке и во сне.
При стабильном течении ХОБЛ предпочтительна длительная оксигенотерапия. Она увеличивает выживаемость, уменьшает одышку, замедляет прогрессирование легочной гипертензии, снижает вторичный эритроцитоз, частоту эпизодов гипоксемии во время сна, а также повышает толерантность к физической нагрузке, качество жизни и нейропсихический статус пациентов.
Показания для длительной оксигенотерапии у больных с крайне тяжелым течением (ОФВ1 < 30% от должного или менее 1,5 л):
- РаО2 менее 55% от должного, SaO2 ниже 88% при наличии или отсутствии гиперкапнии;
- РаО2 — 55–60% от должного, SaO2 — 89% при наличии легочной гипертензии, периферических отеков, связанных с декомпенсацией легочного сердца или полицитемии (гематокрит более 55%).
Газообмен следует оценивать только при стабильном течении ХОБЛ и не ранее чем через 3–4 недели после обострения при оптимально подобранной терапии. Решение о назначении оксигенотерапии должно основываться на показателях, полученных в покое и при физической нагрузке (например, во время 6-минутной ходьбы). Повторная оценка газов артериальной крови проводится через 30–90 дней от начала терапии.
Лечение кислородом должно длиться не менее 15 часов в день. Скорость потока газа обычно составляет 1–2 л/мин, при необходимости может быть увеличена до 4 л/мин. Оксигенотерапия не назначается пациентам, которые продолжают курить или страдают алкоголизмом.
Источники кислорода включают баллоны со сжатым газом, концентраторы кислорода и цилиндры с жидким кислородом. Концентраторы наиболее экономичны и удобны для домашнего использования.
Кислород доставляется с помощью масок, назальных канюль или транстрахеальных катетеров. Назальные канюли наиболее удобны и позволяют подавать кислородо-воздушную смесь с 30–40% О2. Доставка кислорода в альвеолы осуществляется только в раннюю фазу вдоха (первые 0,5 с); поздний газ заполняет мертвое пространство и не участвует в газообмене. Для повышения эффективности доставки используются кислородсберегающие устройства (резервуарные канюли, устройства, подающие газ только во время вдоха, транстрахеальные катетеры и др.). У пациентов с крайне тяжелым течением ХОБЛ и дневной гиперкапнией возможно комбинированное использование длительной оксигенотерапии и неинвазивной вентиляции легких с положительным давлением на вдохе. Оксигенотерапия является одним из самых дорогостоящих методов лечения ХОБЛ, и ее внедрение в клиническую практику — актуальная медико-социальная задача в России.
Реабилитация
Реабилитация — это мультидисциплинарная программа, направленная на помощь пациентам с ХОБЛ для улучшения их физического состояния, социальной адаптации и автономии. Она включает физические тренировки, обучение, психотерапию и рациональное питание.
В нашей стране реабилитацию традиционно связывают с санаторно-курортным лечением. Она показана при ХОБЛ средней, тяжелой и крайне тяжелой степени. Исследования показывают, что реабилитация улучшает работоспособность, качество жизни и выживаемость пациентов, снижает одышку, частоту и продолжительность госпитализаций, а также уменьшает тревогу и депрессию. Эффект сохраняется и после завершения программы. Оптимально проводить занятия в небольших группах (6–8 человек) с участием специалистов различных профилей в течение 6–8 недель.
В последние годы особое внимание уделяется рациональному питанию. Снижение массы тела более чем на 10% за 6 месяцев или более чем на 5% за последний месяц, а также потеря мышечной массы у пациентов с ХОБЛ связаны с высокой летальностью. Таким пациентам рекомендуется высококалорийная диета с повышенным содержанием белка и дозированные физические нагрузки, способствующие анаболизму.
Хирургическое лечение
Роль хирургического лечения у больных ХОБЛ в настоящее время активно исследуется. Обсуждаются возможности буллэктомии, операции по уменьшению легочного объема и трансплантации легких.
Буллэктомия показана при наличии у пациентов буллезной эмфиземы легких с крупными буллами, вызывающими одышку, кровохарканье, легочные инфекции и боль в грудной клетке. Эта операция способствует уменьшению одышки и улучшению функции легких.
Операция по уменьшению легочного объема при лечении ХОБЛ изучена недостаточно. Результаты недавнего исследования (National Emphysema Therapy Trial) показывают положительное влияние этого вмешательства по сравнению с медикаментозной терапией на физическую нагрузку, качество жизни и летальность у больных с тяжелой верхнедолевой эмфиземой и низким уровнем работоспособности. Однако эта операция пока остается экспериментальной и не рекомендуется для широкого применения.
Трансплантация легких улучшает качество жизни, функцию легких и физическую работоспособность. Показаниями для ее выполнения являются ОФВ1 менее 25% от должного, РаСО2 более 55 мм рт. ст. и прогрессирующая легочная гипертензия. Ограничивающими факторами являются сложность подбора донорского легкого, послеоперационные осложнения и высокая стоимость (110–200 тыс. долларов США). Операционная летальность в зарубежных клиниках составляет 10–15%, а 1-3-летняя выживаемость — 70–75% и 60% соответственно.
Ступенчатая терапия ХОБЛ стабильного течения представлена на рисунке.
Лечение легочного сердца
Легочная гипертензия и хроническое легочное сердце являются осложнениями тяжелой и крайне тяжелой ХОБЛ. Их лечение включает оптимальную терапию ХОБЛ, длительную оксигенотерапию (более 15 часов в сутки), применение диуретиков при отеках и дигоксина только при мерцательной аритмии и сопутствующей левожелудочковой сердечной недостаточности. Сердечные гликозиды не влияют на сократимость и фракцию выброса правого желудочка. Назначение вазодилятаторов (нитратов, антагонистов кальция и ингибиторов ангиотензинпревращающего фермента) вызывает споры, так как в некоторых случаях они могут ухудшать оксигенацию крови и вызывать артериальную гипотензию. Однако антагонисты кальция (нифедипин SR 30–240 мг/сут и дилтиазем SR 120–720 мг/сут) могут быть полезны у пациентов с тяжелой легочной гипертензией при недостаточной эффективности бронхолитиков и оксигенотерапии.
Лечение обострений ХОБЛ
Обострение хронической обструктивной болезни легких (ХОБЛ) проявляется нарастанием одышки, кашля, изменением объема и характера мокроты, что требует коррекции лечебной тактики. Различают легкие, средней тяжести и тяжелые обострения (см. табл. 3).
Лечение обострений включает бронхолитики, системные глюкокортикоиды и, при необходимости, антибиотики, а также оксигенотерапию и респираторную поддержку.
При использовании бронхолитиков увеличивают дозы и частоту их применения. Режимы дозирования указаны в таблицах 4 и 5. Бета-2-адреномиметики и холинолитики короткого действия вводятся через компрессорные небулайзеры или дозированные ингаляторы со спейсером. Исследования показывают эквивалентную эффективность этих методов, однако при средней тяжести и тяжелых обострениях, особенно у пожилых пациентов, предпочтительнее небулайзерная терапия.
Применение теофиллинов короткого действия в лечении обострений ХОБЛ вызывает споры из-за трудностей дозирования и потенциальных побочных эффектов. Некоторые исследователи допускают их использование как препараты «второго ряда» при недостаточной эффективности ингаляционных бронхолитиков, другие с этим не согласны. Препарат эуфиллин, содержащий 80% теофиллина, вводится только внутривенно капельно, что снижает риск побочных эффектов. Его нельзя применять внутримышечно или ингаляционно, а также у пациентов, получающих теофиллины длительного действия.
Системные глюкокортикоиды эффективны при обострениях ХОБЛ, сокращая время выздоровления и восстанавливая функцию легких. Их назначают при ОФВ1 < 50% от должного уровня, обычно в дозе 30–40 мг преднизолона per os или эквивалентной внутривенно на 10–14 дней. Длительное применение не увеличивает эффективность, но повышает риск побочных эффектов. В последние годы рассматривается возможность использования ингаляционных глюкокортикоидов (например, будесонида) как альтернативы системным стероидам.
Антибактериальная терапия показана при признаках инфекционного процесса, таких как увеличение и изменение характера мокроты, повышение температуры. Варианты терапии представлены в таблице 6.
Преимущества антибактериальной терапии включают:
- Сокращение продолжительности обострений.
- Предотвращение госпитализации.
- Уменьшение временной нетрудоспособности.
- Профилактика пневмонии.
- Замедление прогрессирования повреждения дыхательных путей.
- Увеличение продолжительности ремиссии.
Антибиотики обычно назначаются внутрь на 7–14 дней (за исключением азитромицина).
Оксигенотерапия применяется при средней тяжести и тяжелых обострениях (РаО2 < 55 мм рт. ст., SaO2 < 88%). Используются носовые катетеры или маска Вентури. Контроль газового состава крови необходим каждые 1–2 часа. При ацидозе или гиперкапнии показана искусственная вентиляция легких. Продолжительность оксигенотерапии после обострения при гипоксемии составляет 1–3 месяца.
При тяжелом состоянии пациента проводится неинвазивная или инвазивная искусственная вентиляция легких (ИВЛ). Неинвазивная ИВЛ обеспечивает вентиляционную поддержку без интубации трахеи, снижая риск механических повреждений и инфекционных осложнений. Наиболее распространенный режим — респираторная поддержка с положительным давлением. Она снижает летальность, сокращает время пребывания в стационаре и стоимость лечения, улучшая газообмен и уменьшая одышку.
Показания для неинвазивной ИВЛ:
- Тяжелая одышка с участием вспомогательных мышц.
- Частота дыхания > 25 в минуту.
- Ацидоз (рН 7,3–7,35) и гиперкапния (РаСО2 45–60 мм рт. ст.).
Инвазивная ИВЛ требует интубации или трахеостомии, что увеличивает риск осложнений. Она применяется при тяжелом состоянии и неэффективности других методов.
Показания для инвазивной ИВЛ:
- Тяжелая одышка, не купируемая бронхолитиками.
- Нарушение сознания, кома.
- Прогрессирующая гипоксемия (РаО2 < 50 мм рт. ст.) и гиперкапния (РаСО2 > 60 мм рт. ст.) при использовании оксигенотерапии.
Больные с легкими обострениями могут лечиться амбулаторно. Этапы амбулаторного лечения включают:
- Оценка уровня обучения и техники ингаляций.
- Назначение бронхолитиков (β2-адреномиметик короткого действия и/или ипратропия бромид).
- Назначение глюкокортикоидов (преднизолон 30–40 мг per os на 10–14 дней).
- Назначение антибиотиков (по показаниям).
Пациенты с обострениями средней тяжести обычно госпитализируются. Их лечение включает:
- Бронхолитики (β2-адреномиметик короткого действия и/или ипратропия бромид).
- Оксигенотерапия (при SaO2 < 90%).
- Глюкокортикоиды (преднизолон 30–40 мг per os на 10–14 дней).
- Антибиотики (по показаниям).
Показания для направления в специализированные отделения:
- Значительное нарастание симптомов.
- Отсутствие эффекта от лечения.
- Появление новых симптомов.
- Тяжелые сопутствующие заболевания.
- Пожилой возраст.
- Невозможность оказания квалифицированной помощи в амбулаторных условиях.
Риск летального исхода в стационаре выше при респираторном ацидозе и тяжелых сопутствующих заболеваниях.
При тяжелых обострениях ХОБЛ пациенты часто нуждаются в госпитализации в отделение интенсивной терапии. Показания для этого:
- Тяжелая одышка, не купируемая бронхолитиками.
- Нарушение сознания, кома.
- Прогрессирующая гипоксемия и/или гиперкапния.
Лечение тяжелых обострений в отделении неотложной терапии включает:
- Оксигенотерапию.
- Вентиляционную поддержку (неинвазивную или инвазивную).
- Бронхолитики (β2-адреномиметик короткого действия и/или ипратропия бромид).
- Глюкокортикоиды (преднизолон 30–40 мг per os на 10–14 дней).
- Антибиотики (по показаниям).
В течение 4–6 недель пациент должен быть повторно осмотрен врачом для оценки адаптации к повседневной жизни и необходимости в длительной оксигенотерапии. Если она назначалась только во время обострения, ее следует продолжать 1–3 месяца после выписки.
Для профилактики обострений ХОБЛ необходимо:
- Уменьшение воздействия факторов риска.
- Оптимальная бронхолитическая терапия.
- Ингаляционные глюкокортикоиды в комбинации с β2-адреномиметиками длительного действия.
- Ежегодная вакцинация от гриппа.
Литература
- Хроническая обструктивная болезнь легких. Федеральная программа/ Под ред. акад. РАМН, профессора А. Г. Чучалина. — 2-е изд., перераб. и доп. — М., 2004. — 61 с.
- Чучалин А. Г., Сахарова Г. М., Новиков Ю. К. Практическое руководство по лечению табачной зависимости. — М., 2001. — 14 с.
- Barnes P. Chronic obstructive pulmonary disease//New Engl J Med. — 2000 — Vol. 343. — N 4. — P. 269–280.
- Barnes P. Management of chronic obstructive pulmonary disease. — Science Press Ltd, 1999. — 80 p.
- Сalverley P., Pauwels R., Vestbo J. et al. Combined salmeterol and fluticason in the treatment of chronic obstructive pulmonary disease: a randomized controlled trial// Lancet. — 2003. — Vol 361. —N 9356. — P. 449–456.
- Сhronic obstructive pulmonary disease. National clinical guideline on management of chronic obstructive pulmonary disease in adults in primary and secondary care// Thorax. — 2004. — Vol. 59, suppl 1. — P. 1–232.
- Сеlli B.R. MacNee W and committee members. Standards for diagnosis and treatment of patients with COPD: a summary of ATS/ERS position paper// Eur Respir J. — 2004. — Vol. 23. — N 6. — P. 932–946.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute. Publication number 2701, 2001. — 100 p.
- Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. NHLBI/WHO workshop report. — National Heart, Lung, and Blood Institute, update 2004// www.goldcopd.com.
- Loddenkemper R., Gibson G.J., Sibille et al. European Lung White Book. The first comprehensive survey on respiratory health in Europe, 2003. — P. 34–43.
- Maltais F., Ostineli J., Bourbeau J. et al. Comparison of nebulized budesonide and oral prednisolone with placebo in the treatment of acute exacerbations of chronic obstructive pulmonary diseases: a randomized controlled trial// Am J Respir Crit Care Med. — 2002. — Vol. 165. — P. 698–703.
- National Emphysema Treatment Trial Research Group. A randomized trial comparing lung volume reduction surgery with medical therapy for severe emphysema// N Engl J Med. — 2003. — Vol. 348. — N 21. — P. 2059–2073.
- Niederman M. S. Antibiotic therapy of exacerbation of chronic bronchitis// Seminars Respir Infections. — 2000. — Vol. 15. — N 1. — P. 59–70.
- Szafranski W., Cukier A., Ramiez A. et al. Efficacy and safety of budesonide/formoterol in the management of chronic obstructive pulmonary disease// Eur Respir J. — 2003. — Vol 21. — N 1. — P. 74–81.
- Tierp B., Carter R. Long term oxygen therapy//UpToDate, 2004.
- Widemann H.P. Cor pulmonale //UрToDate, 2004.
А. В. Емельянов, доктор медицинских наук, профессор, СПБ ГМУ, Санкт-Петербург
Источник: www.lvrach.ru
Облегчение одышки
Лучший способ облегчить одышку — лечить ее причину. Однако это не всегда возможно. Врач и медсестра/медбрат помогут вам найти наилучшие методы улучшения дыхания. Ниже приведены дополнительные способы облегчения симптомов.
Общие советы
- Используйте небольшой ручной вентилятор, чтобы обдувать лицо при одышке. Это поможет быстро облегчить состояние.
- Во время выполнения повседневных дел ограничьте активность, чтобы избежать дискомфорта. Если вы запыхались, остановитесь и отдохните, пока дыхание не восстановится. Затем продолжайте, если это возможно.
Кислород
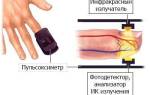
Каждая клетка вашего организма нуждается в кислороде. При низком уровне кислорода в крови может возникнуть одышка. Ваш врач или медсестра могут измерить уровень кислорода с помощью оксигемометра — небольшого устройства, надеваемого на палец.
Если в крови недостаточно кислорода, вдыхание дополнительного кислорода может улучшить ваше самочувствие. Существует два способа его получения:
- С помощью концентратора. Это небольшой аппарат, который извлекает кислород из воздуха и подает его через тонкую трубку, расположенную под носом.
- Из портативного кислородного баллона. Такой баллон можно взять с собой. Если кислород закончится, его можно заправить. Компании, предоставляющие дыхательные аппараты или услуги по уходу на дому, могут доставить кислород к вам.
Лекарства
Ваш врач может назначить лекарства от одышки в зависимости от ее причины. Эти препараты можно принимать через ингаляцию, перорально или внутривенно.
- При астме, эмфиземе или хроническом бронхите врач может рекомендовать небулайзер или ингалятор. Оба устройства распыляют лекарство в виде мелких капелек для вдыхания. Медсестра или медбрат обучат вас их использованию.
- Если у вас сгусток крови в легком, врач может назначить антикоагулянты для разжижения крови. Эти препараты могут быть в форме таблеток или инъекций. Врач проведет анализы крови и объяснит меры предосторожности при их приеме.
- При пневмонии врач может назначить антибиотики.
- Если у вас избыток жидкости вокруг сердца или в легких, могут быть назначены диуретики (мочегонные препараты) для удаления лишней жидкости.
Другие лекарства, которые могут облегчить дыхание, включают:
- кортикостероиды, такие как преднизон (Deltasone®) или метилпреднизолон (Medrol®);
- обезболивающие, например, сульфат морфина (Avinza® или Kadian®).
Ваш врач обсудит, какие из этих препаратов подойдут вам лучше всего.
Дыхательная гимнастика
Медсестра или медбрат могут показать вам, как делать медленные глубокие вдохи для облегчения одышки. Дыхание можно выполнять с помощью диафрагмы — мышцы, отделяющей грудную полость от брюшной (см. рисунок 1). Этот метод называется диафрагмальным дыханием.
При выполнении дыхательной гимнастики постарайтесь расслабиться и снять напряжение в мышцах. Это поможет расширить брюшную полость, грудную клетку и легкие.
Вот некоторые дыхательные упражнения, которые помогут облегчить одышку.
Глубокое дыхание 4-8-8
Это упражнение улучшает вентиляцию легких и повышает уровень кислорода в организме.
- Вдохните через нос, считая до 4.
- Задержите дыхание, считая до 8.
- Выдохните через губы, сложенные в трубочку (как при свисте), считая до 8.
- Повторите 4 раза.
Растяжение стенки грудной клетки
Это упражнение сделает мышцы грудной клетки более эластичными.
- Вдохните через нос, считая до 4. Во время вдоха вытяните руки вперед и поднимите их над головой.
- Выдохните через сложенные губы. На выдохе разверните ладони и опустите руки к бокам.
- Повторите 4 раза.
Быстрое дыхание носом
Это упражнение укрепляет диафрагму.
- Закройте рот.
- Быстро вдыхайте и выдыхайте через нос в течение 15–30 секунд.
- Повторяйте упражнение, пока не сможете выполнять его в течение 60 секунд.
Ходьба и дыхание
Эти советы помогут облегчить дыхание при пешей прогулке.
- На ровной поверхности вдыхайте и выдыхайте через нос, не открывая рот.
- На наклонных участках вдыхайте через нос, а выдыхайте через губы, сложенные трубочкой.
- При подъеме по лестнице выдыхайте через губы, сложенные трубочкой, на каждой ступеньке.
Восстановление после приступа одышки (от кашля или физической нагрузки)
- Прижмите подбородок к груди.
- Сделайте 10 коротких и резких выдохов через рот, при необходимости делая короткие вдохи между ними.
- Когда мышцы шеи немного расслабятся, вдохните через нос.
- Выдохните 3 раза через сложенные губы, вдыхая между выдохами.
- Вдохните через нос, считая до 4.
- Выдохните через открытый рот, считая до 8 и произнося звук «ах».
- Повторите 3 раза.
Другие способы улучшить дыхание
Иглоукалывание и точечный массаж могут помочь некоторым людям снизить одышку. Медсестра или медбрат могут направить вас в Службу интегративной медицины для получения этих процедур.
Если вы принимаете лекарства или кислород, продолжайте их прием во время иглоукалывания. Не прекращайте назначенные лекарства без предварительной консультации с врачом.
Избавление от чувства тревоги
Одышка может вызывать страх. Многие люди отмечают, что испытывают тревогу при возникновении одышки, что, в свою очередь, может усугубить затруднения с дыханием.
Дыхательные упражнения, описанные в этом материале, помогут вам расслабиться. Также стоит рассмотреть другие методы для снижения тревоги. Обсудите свои переживания с врачом. Он может назначить успокаивающие препараты, такие как alprazolam (Xanax®) или lorazepam (Ativan®).
Наша Служба интегративной медицины предлагает расслабляющие программы, которые могут быть вам полезны.
Источник: www.mskcc.org