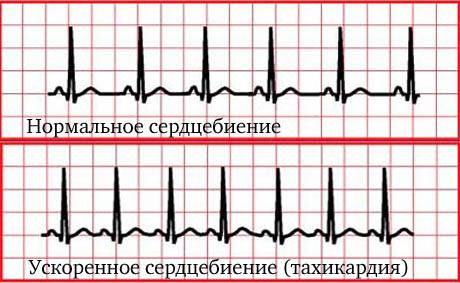
Тахикардия — это заболевание, при котором пульс учащается до 90 и более ударов в минуту, нарушая нормальный сердечный ритм.
Такое повышение ритма считается нормальным только при физической или эмоциональной нагрузке.
Если учащение пульса сохраняется в состоянии покоя, необходимо обратиться к кардиологу. Тахикардия может возникнуть в любом возрасте, даже у молодых людей и подростков.
Причины
Диагноз тахикардия ставится, если пульс превышает 80 ударов в минуту. У молодых людей причины тахикардии могут быть как физиологическими, так и патологическими.
До 16 лет сердце человека постоянно растет и за этот период увеличивается в объеме более чем в 10 раз. Пики развития сердечной мышцы приходятся на первый год жизни и на пубертатный период — 13-16 лет.
Из-за быстрого роста сосуды могут не справляться с объемом крови, перекачиваемым сердцем, что повышает риск тахикардии и гипертонии.
Причины тахикардии у молодых мужчин зависят от телосложения, уровня физической активности и особенностей строения сердца.
Это состояние может вызывать сбои в ритме сердца. Также причиной может быть недоразвитое или слишком маленькое сердце, что наблюдается при астеническом типе конституции и небольшом росте подростка.
Существует два вида тахикардии, встречающиеся у молодых людей:
| Первичная (пароксизмальная) | * Симптом аномалий развития сердца и органических поражений; * Характеризуется не только учащением сердцебиения до 200 ударов в минуту, но и нарушением ритма; * Причинами могут быть опухоли, вегетативные нарушения, пороки сердца. |
| Вторичная (синусовая) | * Возникает из-за сильных эмоциональных потрясений и высокой возбудимости нервной системы; * Для синусовой тахикардии характерен правильный ритм на фоне учащенного сердцебиения; * Причинами могут быть чрезмерная физическая нагрузка, анемия, повышенное содержание глюкокортикоидов и гиперфункция щитовидной железы. |
Диагностика тахикардии у молодых
Тахикардия в молодом возрасте часто диагностируется, поэтому при подозрении на проблемы с сердцем стоит обратиться к кардиологу. Для точного диагноза пациенту необходимо пройти ряд обследований, на основе которых врач оценит состояние.
В диагностике используют:
| ЭКГ | Электрокардиограмма выявляет нарушения в работе сердца, вызывающие учащенное сердцебиение. |
| Суточное ЭКГ мониторирование | Обследование Холтера позволяет детально изучить работу сердца, измеряя показатели в течение суток в разных состояниях. |
| ЭФИ | Электрофизиологическое исследование помогает определить первопричину сбоев в функционировании сердца. |
Совокупность этих трех процедур дает полное представление о заболевании, его причинах и последствиях.
На основе собранного анамнеза кардиолог может сделать вывод о природе заболевания и назначить оптимальное лечение.
В зависимости от степени запущенности проблемы и сопутствующих факторов, лечение может включать медикаментозную терапию или коррекцию образа жизни, питания и физической активности.
Лечение
Лечение тахикардии должно проводиться только по назначению врача. Существуют состояния, при которых медикаментозная терапия противопоказана или не рекомендуется. Например, физиологическая тахикардия не требует вмешательства, так как сердечный ритм нормализуется самостоятельно.
Запрещено лечить тахикардию, если она вызвана нарушениями в работе других органов и возникает на фоне:
- шоковых состояний;
- обильных потерь крови;
- анемии;
- инфекционных заболеваний;
- определенных пороков сердца;
- некоторых травм.
В таких случаях тахикардия является естественным адаптационным механизмом, и ее устранение может ухудшить состояние пациента. Это часто связано со снижением кровяного давления. Устранение первичного заболевания обычно решает проблемы с сердечным ритмом.
Терапия проводится в амбулаторных условиях и назначается врачом-кардиологом. Лекарственные средства, используемые в лечении, влияют на сердечно-сосудистую систему, и ошибка в дозировке может негативно сказаться на здоровье пациента.
В некоторых случаях может потребоваться госпитализация, так как лечение тахикардии может вызвать резкое ухудшение состояния. В больнице пациент получит своевременную помощь и необходимые реанимационные мероприятия.
Существует четыре основных вида лечения тахикардии у молодых людей:
| Медикаментозное лечение | Применяется, если тахикардия может привести к серьезным осложнениям. Врач назначает антиаритмические препараты, которые минимизируют риск негативного влияния на организм. Не рекомендуется использовать бета-блокаторы при: * гипотензии; * сахарном диабете; * повышенном уровне холестерина; * неизлеченных кровотечениях; * бронхиальной астме. По решению врача могут применяться препараты для устранения других сердечно-сосудистых заболеваний, которые не влияют на сердечный ритм, но способствуют нормализации работы сердца и сосудов. |
| Хирургическое лечение | Назначается только при пароксизмальной тахикардии, если консервативное лечение неэффективно. Применяется инвазивное лечение для восстановления нормального ритма сердца. * Первый способ включает вживление электродов в нужные отделы сердца, которые вырабатывают импульсы для выравнивания сердечного ритма. * Второй способ — радиочастотная катетерная абляция, при которой через бедренную артерию вводятся катетеры для подавления активности клеток, отвечающих за патологический ритм, с помощью радиочастотного излучения. |
| Электроимпульсная терапия | Является компонентом реанимации для быстрого восстановления нормального сердечного ритма. Процедура включает сильный электрический разряд с помощью дефибриллятора. * Чаще всего требуется при значительных нарушениях насосной функции сердца и фибрилляции желудочков. * Во время процедуры необходимо соблюдать правила, чтобы не навредить пациенту. * Важно проводить непрямой массаж сердца и искусственную вентиляцию легких во время процедуры, прерывая их только на момент разряда. Перед манипуляцией следует убедиться, что на пациенте нет металлических предметов или подключенных датчиков. * Необходимо избегать контакта с пациентом во время разряда, чтобы избежать травм от электрического тока. * Электроды, подсоединяемые к грудной клетке, должны быть хорошо смочены и плотно прилегать к коже. * Электроимпульсная терапия показана только при шоковых сердечных ритмах; ее применение в других случаях может ухудшить состояние пациента. |
Профилактические меры
Многим пациентам с пароксизмальной тахикардией кардинальное лечение не показано из-за повышенных рисков ухудшения состояния. Им необходимо следовать указаниям врачей и проводить профилактические мероприятия для снижения частоты приступов учащенного пульса.
Профилактические меры включают:
| Правильное питание | * Хотя для пациентов с тахикардией нет специальной диеты, существуют общие рекомендации; * следует исключить алкоголь и кофеин, так как они могут спровоцировать приступ тахикардии; * необходимо сократить потребление животных жиров, поскольку высокий уровень холестерина может привести к инфаркту во время приступа. |
| Отказ от никотина | Курение негативно сказывается на сердечно-сосудистой системе и может спровоцировать приступ тахикардии. У курящих пациентов риск осложнений, связанных с нарушением сердечного ритма, значительно выше. |
| Умеренность в физических нагрузках | Физическая нагрузка может повышать частоту сердечных сокращений, что у пациентов с аритмией может вызвать длительный приступ и увеличить риск тромбоза. Оптимальный уровень нагрузки определяет лечащий врач индивидуально для каждого пациента. |
Источник: serdce.hvatit-bolet.ru
Общая характеристика состояния
Тахикардия — это нарушение частоты сердечных сокращений, при котором сердцебиение превышает 90 ударов в минуту.
Сердечная мышца сокращается под воздействием импульсов, формируемых в синусовом узле. Эти импульсы распространяются на предсердия и желудочки, вызывая их сокращение. При патологиях источником импульсов могут стать нервные волокна, расположенные в сердце.
Существует два вида тахикардии:
-
Физиологическая — естественная реакция организма на внешние раздражители. Она может возникать после приема лекарств, в стрессовых ситуациях или при употреблении стимулирующих напитков. Часто физиологическая тахикардия возникает в результате физической нагрузки.
-
Патологическая — развивается из-за негативных изменений в организме. Причинами могут быть нарушения вегетативной и эндокринной систем, сердечно-сосудистые или инфекционные заболевания, онкология, гипертиреоз и сахарный диабет. Патологическая тахикардия делится на подвиды:
- Синусовая форма — протекает бессимптомно, но иногда может вызывать слабость, одышку и головокружение.
- Пароксизмальная форма — сопровождается шумом в ушах, болями в области сердца, тошнотой и рвотой.
Чем страшно отклонение ритма сердца?
Опасность тахикардии заключается в риске развития дополнительных заболеваний сердечно-сосудистой системы. Нарушения ритма сердца, как тахикардия, так и брадикардия, изнашивают этот жизненно важный орган и ухудшают его функциональность.
Частые эпизоды тахикардии могут привести к следующим осложнениям.
Тромбоэмболия
Закупорка кровеносных сосудов тромбом, отделившимся от стенки сердца, приводит к образованию сгустка, который попадает в аорту. В результате циркуляции крови он может достичь любого органа.
Синдром проявляется внезапно и поражает сосуды сердца, головного мозга, легких, кишечника и ног, что может привести к инвалидности или летальному исходу.
Инфаркт миокарда
Состояние, вызванное тромбозом коронарной артерии, проявляется инфарктом миокарда. Основной симптом — боль в области сердца и внутренней части левой руки. В пальцах и запястье пациент может ощущать покалывание.
Кардиогенный шок
Крайняя степень сердечной недостаточности возникает из-за нарушения сократительной способности левого желудочка. На начальной стадии симптомы кардиогенного шока напоминают симптомы инфаркта. Со временем у пациента развиваются заторможенность, повышенная температура тела и возможен отек легких.
Фибрилляция (мерцание) желудочков
Фибрилляция — это опасное состояние, угрожающее жизни, при котором наблюдается нерегулярное сокращение мышечных волокон с частотой от 300 до 500 ударов в минуту. Это состояние может привести к остановке сердца и клинической смерти, поэтому во время приступа необходима помощь специалиста.
Внезапная сердечная смерть
Нетравматическая остановка сердца возникает из-за определенных сердечных патологий. Проявления внезапной сердечной смерти (ВСС) включают отсутствие пульса на магистральных сосудах и артериального давления, расширение зрачков и бледность кожи.
Основным механизмом ВСС является фибрилляция желудочков, которая нарушает насосную функцию сердца.
Отек легких
Синдром левожелудочковой недостаточности возникает, когда левые отделы сердца не могут эффективно принимать кровь. Это приводит к накоплению жидкости в легочных сосудах, что повышает давление в тканях и затрудняет газообмен. Избыток жидкости может выпотевать в альвеолы. При отеке у пациента наблюдаются хрипы в легких, одышка и обильное потоотделение. Кожные покровы становятся синими, а также появляется пенистая мокрота розового цвета.
Обморок или синкопальное состояние
Кратковременная потеря сознания указывает на недостаток кислорода из-за нарушения работы сердца. У пациента снижается мышечный тонус, кожа лица становится бледной, а зрачки слабо реагируют на свет. Если состояние продолжается более пяти минут, могут возникнуть судороги.
Головокружение, слабость и пелена перед глазами предшествуют синкопальному состоянию.
Астения и снижение массы тела
Частые приступы тахикардии приводят к недостатку питательных веществ и кислорода в органах. Это ослабляет организм, замедляет набор мышечной массы, ухудшает усвоение витаминов и минералов, угнетает иммунитет и вызывает психические расстройства.
Человек с астенией ощущает усталость, становится раздражительным и неусидчивым.
Можно ли умереть и сколько живут с патологией?
При физиологической тахикардии беспокоиться не стоит — это временное состояние, не наносящее значительного вреда здоровью. Однако патологическая тахикардия приводит к изнашиванию сердечной мышцы, что может вызвать инфаркт миокарда и сердечную недостаточность. Без должного лечения проблема может усугубиться и привести к летальному исходу.
Если пациент следит за своим здоровьем и выполняет рекомендации врача, он сможет жить с тахикардией на протяжении многих лет без серьезных последствий для организма.
Профилактика
Чтобы избежать приступов тахикардии, следует соблюдать несколько профилактических мероприятий:
- Занятия спортом – умеренные физические нагрузки повышают устойчивость организма к выбросу адреналина, улучшают работу сердца и общее состояние.
- Отказ от вредных привычек – курение и алкоголь могут вызывать сбои в сердечном ритме и повышать пульс.
- Нормализация рациона питания – продукты, богатые калием, железом и магнием, способствуют ритмичному сокращению и расслаблению сердечной мышцы.
- Соблюдение режима дня – недостаток сна может привести к повышению кровяного давления и гормональному дисбалансу, что угрожает здоровью сердца.
- Пешие прогулки – ежедневные прогулки на свежем воздухе укрепляют сердце и сосуды, снижают раздражительность и нормализуют эмоциональный фон.
Полезное видео
Телеклиника “О самом главном” приглашает вас провести этот час вместе и заняться своим здоровьем. Сегодня мы обсудим тахикардию, её основные симптомы и причины развития.
Источник: moykardiolog.com
Что это такое?
Сердце человека сокращается с частотой 60-90 ударов в минуту. Эти значения считаются нормальными, а частота сердечных сокращений (ЧСС) выше 90 ударов в минуту называется тахикардией.
Тахикардия не всегда является негативным явлением. Учащение сердцебиения может быть реакцией организма на изменения внешней среды. Например, физические нагрузки в спортзале активируют симпатическую нервную систему, что приводит к повышению пульса и артериального давления. Другой пример — тахикардия у пациента с кровотечением. Потеря крови и снижение уровня гемоглобина вызывают гипоксию, что приводит к недостатку кислорода в миокарде и увеличению ЧСС.
Причины учащенного сердцебиения
Причины тахикардии могут быть различными. Она бывает физиологической — реакцией организма на раздражающие факторы, и патологической — проявлением болезни.
Физиологическая тахикардия возникает при эмоциональном волнении (стресс) или повышенной физической активности (спорт). Учащение пульса может застигнуть людей врасплох и напугать их. Врач должен объяснить, что частота сердечных сокращений (ЧСС) не остается постоянной. Мы реагируем на события вокруг: встаем с постели, идем на работу или встречу с другом, радуемся и огорчаемся — все это отражается на ЧСС через активацию вегетативной нервной системы.
К терапевту с жалобами на высокий пульс часто обращаются молодые люди. Приступы сопровождаются вегетативными реакциями: потливостью, бледностью, повышением давления, резкой болью в груди и паническими атаками. Несмотря на яркую клиническую картину, после обследования патологии не выявляется. Таким пациентам ставят диагноз «ВСД» и рекомендуют принимать «Анаприлин» во время приступов. Причиной состояния являются нарушения в работе вегетативной нервной системы. Занятия с психотерапевтом могут помочь лучше, чем капельницы в стационаре. Почему? Ответ в видео по ссылке ниже.
Патологические причины тахикардии — это врожденные или приобретенные заболевания сердца и других органов. К ним относятся: ревматизм, миокардит, инфаркт, аномалии развития, тиреотоксикоз, анемия, невроз и другие. Пациенты с частым пульсом могут знать о наличии одной из этих проблем. В таком случае необходимо проконсультироваться с кардиологом о способах устранения тахикардии. Например, человек с заболеванием щитовидной железы не сможет избавиться от частого пульса, не отрегулировав уровень гормонов, так как их концентрация в крови напрямую влияет на сердечный ритм.
После сна и по утрам
«Сон – царство вагуса» – это закон физиологии. Активация блуждающего нерва через сложный нейрогуморальный механизм приводит к снижению пульса, дыхания и артериального давления. В ранние утренние часы активность вагуса уменьшается, и активируется симпатическая нервная система. В кровь выбрасываются гормоны стресса (адреналин, кортизол), что вызывает учащение сердечного ритма.
Кроме того, резкий подъем с постели может вызвать тахикардию. После длительного пребывания в горизонтальном положении барорецепторы не успевают адаптироваться к вертикальному положению тела. Это приводит к снижению общего сосудистого сопротивления и давления, а также уменьшению возврата крови к сердцу, что, в свою очередь, предрасполагает к тахикардии.
Ночная тахикардия
Ночью пульс должен замедляться, но это не всегда происходит. Психостимуляторы, возбуждающие напитки (вино, крепкий чай, кофе), просмотр фильмов ужасов, невроз, курение и бессонница могут привести к учащению сердечного ритма. Поэтому важна гигиена сна: не рекомендуется употреблять кофе и чай после 16 часов. Также следует научиться справляться со стрессом, чтобы негативные эмоции не вызывали учащение пульса.
Ночной тахикардии может способствовать синдром апноэ (кратковременные остановки дыхания) во сне. Он чаще встречается у людей с абдоминальным ожирением, гипертонией и храпом. Апноэ может вызывать различные нарушения ритма, включая блокады с паузами асистолии, фибрилляцию предсердий и желудочковую тахикардию.
Частый пульс в покое
Ситуация, при которой стоит записаться на консультацию к врачу, — это постоянный пульс выше 90 ударов в минуту в состоянии покоя. Такая тахикардия почти всегда указывает на наличие заболевания, не обязательно связанного с сердечно-сосудистой системой.
Наиболее частые причины тахикардии включают хронические воспалительные заболевания, анемию или дефицит железа, болезни щитовидной железы и физическую нетренированность. Устранение этих факторов может нормализовать пульс.
Тахикардия также может возникнуть на фоне острого инфекционного процесса: озноб и повышение температуры тела на 1 градус увеличивают частоту сердечных сокращений в среднем на 10 ударов в минуту. Кроме того, применение адреномиметиков (например, при бронхиальной астме или глаукоме), передозировка дигоксина и гипоксия (как хроническая, так и острая) также влияют на частоту сердечных сокращений.
Основные симптомы
Тахикардия проявляется по-разному, и клинические симптомы зависят от возраста и сопутствующих заболеваний. Учащенное сердцебиение может вызывать дискомфорт в груди, падение артериального давления и слабость. Возможны также нехватка воздуха, головокружение, потемнение в глазах и обморок. У пациентов со стенокардией возникает боль за грудиной из-за дисбаланса между увеличенной потребностью сердца в кислороде и снижением его доставки. У людей с пороком сердца приступ тахикардии сопровождается резким усилением одышки.
Особенности у полов
Различия в проявлениях тахикардии у мужчин и женщин незначительны, за исключением вегетативных реакций и эмоциональной окраски.
У женщин тахикардия проявляется ярче: сердце бьется, ощущается в горле, возникает жара, сильная потливость и дрожь. У них чаще наблюдается хроническая непароксизмальная синусовая тахикардия — состояние, при котором частота сердечных сокращений не соответствует уровню физической активности или эмоциональной нагрузки. Возможными механизмами развития этого состояния считаются аномалия синусового узла или повышенный автоматизм сердца.
Постуральная ортостатическая тахикардия также чаще встречается у женщин. Она проявляется неадекватным увеличением пульса при изменении положения тела с горизонтального на вертикальное.
Виды
Существует множество видов тахикардий, и лечение зависит от конкретной клинической ситуации. В некоторых случаях достаточно просто отдохнуть и расслабиться, чтобы сердце успокоилось.
Наиболее распространенной является синусовая тахикардия, которая бывает двух типов: физиологическая и патологическая. Патологическая тахикардия является симптомом другого заболевания, например, железодефицитной анемии.
Диагностика: когда и с чем обращаться к врачу?
При первом приступе тахикардии, который ухудшает самочувствие, необходимо обратиться к врачу. Чем ярче проявления, тем быстрее следует получить консультацию. Если человек потерял сознание во время пароксизма, нужно немедленно вызвать «Скорую помощь» и провести электрическую кардиоверсию.
Минимум исследований поможет установить причину тахикардии, её характер и вид, а также выбрать дальнейшее направление диагностики. Врач может обратиться к аритмологам, которые с помощью современных методов определят участок с патологическими импульсами. После локализации проблемы можно рассмотреть возможность малоинвазивного разрушения очага.
Если учащенное сердцебиение связано с хроническим тонзиллитом, то после удаления миндалин можно забыть о сердечной проблеме. У таких пациентов часто возникают жалобы на боли в области сердца. Причины дискомфорта в груди при ангине и правильные действия можно узнать здесь.
Если исследования показывают изменения уровней тиреоидных гормонов или подозревается феохромоцитома, лечение будет проводить эндокринолог. Важно отметить, что первым симптомом тиреотоксикоза может быть пароксизм фибрилляции предсердий. Поэтому всем пациентам с впервые возникшей мерцательной аритмией следует проверять уровень гормонов щитовидной железы в крови.
Наблюдение за пациентом с тахикардией предполагает контроль у специалиста, который лечит основное заболевание. Грамотный подход к патологии, вызывающей аритмию, поможет избавиться от неприятных симптомов и снизить потребление лекарств.
Как снять приступ тахикардии: первая помощь
В качестве неотложной помощи можно использовать вагусные пробы, которые раздражают рецепторы парасимпатической нервной системы и активируют блуждающий нерв. Эти приемы помогают прервать пароксизм или снизить частоту сердечных сокращений и уменьшить симптомы.
- Проба Вальсальвы. В положении сидя или стоя сделайте глубокий вдох, зажмите нос, закройте рот и попытайтесь выдохнуть, напрягая переднюю брюшную стенку.
- Кашлевой рефлекс. Пациенту нужно покашлять.
- Рвотный рефлекс. Надавите на корень языка.
- Приседания на корточках с натуживанием.
- Рефлекс ныряющей собаки. Задержите дыхание, зажмите нос и опустите лицо в сосуд с холодной водой.
- Массаж каротидного синуса. Запрещен при атеросклерозе сонных артерий и перенесенном инсульте. Определите точку пульсации на шее и выполните несколько надавливаний на неё в течение 3-5 секунд.
- Проба Данини-Ашнера. Надавливание на глазные яблоки; в настоящее время не рекомендуется.
Кроме вагусных проб, для экстренной помощи применяются медикаменты. Широко используется Верапамил, но его можно применять только при отсутствии дополнительных проводящих путей в миокарде. Если развилась фибрилляция предсердий, может помочь «Пропафенон» по методике «таблетка в кармане», но только при условии предыдущего успешного использования под контролем электрокардиограммы.
В моей практике во время чреспищеводной электрокардиостимуляции у пациентов часто развивалась реципрокная АВ-узловая тахикардия. Вагусные пробы (Вальсальвы и массаж каротидного синуса) позволяли купировать пароксизм. На ЭКГ-установке видно, как на фоне синусового ритма внезапно возникает тахикардия с узкими QRS-комплексами, что сопровождается типичными жалобами пациента (головокружение, тошнота, потемнение в глазах). После массажа каротидного синуса приступ внезапно прекращается.
Если во время ЧПЭФИ развивается тахикардия с широкими комплексами, можно попробовать купировать её с помощью нескольких электрических стимулов. Прекращение пароксизма свидетельствует о наджелудочковом характере аритмии. Если источник расположен в желудочках сердца, стимуляция не повлияет на течение приступа.
Хотите быстро и доступно узнать о частом сердцебиении? Смотрите видео на нашем канале. Вопросы экспертам задавайте в комментариях.
Лечение учащенного сердцебиения: как избавиться от проблемы
Терапия тахикардии имеет две основные цели:
- Тактическая — купирование приступа.
- Стратегическая — предотвращение рецидивов.
Для купирования тахикардии в зависимости от её типа используются фармакологические препараты: АТФ, аденозин, блокаторы кальциевых каналов (верапамил), бета-блокаторы (метопролол), антиаритмики (пропафенон, амиодарон, новокаинамид). Более подробную информацию о лекарствах можно найти здесь.
Если пароксизм сопровождается нестабильной гемодинамикой (падение артериального давления) и потерей сознания, может потребоваться экстренная электрическая кардиоверсия.
При подтверждённой реципрокной тахикардии (АВ-узловая, с участием дополнительных путей проведения) может быть предложена операция. Радиочастотная абляция, направленная на разрушение субстрата аритмии, эффективна в 90% случаев.
Если хирургическое вмешательство не дало результата, потребуется медикаментозная профилактика новых приступов. При выборе препарата важно учитывать соотношение пользы и потенциального риска, так как антиаритмические средства могут усугубить патологию или вызвать новую её форму. Необходимо избегать самолечения и отказа от назначенных лекарств, так как безответственное отношение к тахикардии может привести к серьёзным последствиям.
Устранение провоцирующих факторов, таких как алкоголь, крепкий чай и кофе, некоторые лекарства (адреномиметики, дигиталис), а также лечение основного заболевания — важные компоненты терапии. Не стоит забывать о стрессе. При отсутствии органических причин тахикардии я часто устанавливаю связь между эмоциональным состоянием пациента и сердечными симптомами. В некоторых случаях может потребоваться консультация психотерапевта. Современный ритм жизни часто является стрессогенным, что влияет на реакцию пациента и может приводить к тахикардии.
Гомеопатия также заслуживает упоминания, хотя РАН признала её лженаукой. Применение таких препаратов основано на эффекте плацебо и может помочь только пациентам с астено-невротическим синдромом без серьёзных заболеваний. Использование гомеопатии у пациентов с нарушениями ритма может привести к опасным последствиям. Эффективность патогенетической терапии значительно выше.
Симптомы и лечение тахикардии — актуальная проблема кардиологии, требующая профессионального подхода. В некоторых регионах работают специализированные центры с врачами-аритмологами, которые могут качественно разобраться в причинах и выбрать оптимальную тактику лечения.
Тахикардия: причины, симптомы и методы диагностики и лечения
Тахикардия — это увеличение частоты сердечных сокращений, которое может быть нормальной реакцией на физическую нагрузку, стресс или высокую температуру, либо симптомом заболеваний сердца, легких, щитовидной железы и др.
Основные проявления тахикардии: ощущение частого пульса, перебои в работе сердца, головокружение, слабость и др. Симптомы могут помочь предположить причину тахикардии.
Для уточнения причины тахикардии используются методы диагностики: электрокардиограмма, УЗИ сердца, анализ крови на гормоны и др.
Лечение тахикардии зависит от её причины.
Какова нормальная частота сердечных сокращений?
Частоту сердечных сокращений можно измерить, прощупав пульс в течение одной минуты в спокойном состоянии, не ранее чем через 2 часа после еды, в положении сидя или лежа. Нормальная частота пульса индивидуальна и зависит от возраста, телосложения, физической формы и других факторов. У спортсменов она может составлять до 40 ударов в минуту.
Согласно Американской ассоциации кардиологов, нормальная частота пульса для взрослого человека составляет от 50 до 100 ударов в минуту. Тахикардия определяется как состояние, при котором частота пульса превышает 100 ударов в минуту.
Когда тахикардия является нормой, а когда симптомом заболевания?
У здорового человека частота сердечных сокращений может повышаться в различных ситуациях: при физической активности, эмоциональных стрессах, боли и в душных помещениях.
Когда тахикардия не является признаком заболевания?
Симптомы и признаки тахикардии
Если тахикардия связана с заболеванием, она может вызывать следующие симптомы:
Причины «патологической» тахикардии
Причины тахикардии разнообразны: заболевания сердца, нервной и эндокринной систем, опухоли, инфекции и др. Сочетание тахикардии с другими симптомами может указать на её причину, но точный диагноз может установить только врач после обследования.
Приступы учащенного сердцебиения, сопровождающиеся головокружением, потемнением в глазах, потерей сознания, одышкой, слабостью, тошнотой и болями в груди могут указывать на пароксизмальную тахикардию. Она проявляется внезапными приступами учащенного сердцебиения, которые могут быть спровоцированы курением, кофе, алкоголем, наркотиками и некоторыми лекарствами.
В зависимости от источника импульсов различают наджелудочковую (если импульсы возникают в предсердиях) и желудочковую тахикардию (если импульсы возникают в желудочках). Уточнить тип тахикардии позволяет электрокардиография (ЭКГ).
Другой причиной симптомов может быть аритмия. Существует множество видов аритмий, некоторые из них врождённые, другие связаны с заболеваниями сердца (например, ишемическая болезнь, ревматизм и др.).
Одной из наиболее частых аритмий, вызывающих тахикардию, является мерцательная аритмия, которая характеризуется нерегулярными сокращениями предсердий и частыми сокращениями желудочков. Она чаще встречается у пожилых людей с ишемической болезнью сердца, но может возникать и у молодых при заболеваниях щитовидной железы (гипертиреоз) или врождённых пороках сердца.
Точный диагноз можно установить только после консультации специалиста и дополнительных обследований.
Если тахикардия сопровождается головокружением, потемнением в глазах, слабостью, повышенной утомляемостью, сухостью и бледностью кожи, возможной причиной может быть анемия. Повышенный риск анемии наблюдается у женщин с обильными менструациями и у беременных. Другой причиной может быть лейкемия. Общий анализ крови поможет уточнить диагноз.
Если тахикардия возникла на фоне или после большой кровопотери (например, маточное кровотечение, травмы), обильной рвоты, диареи или обезвоживания, вероятной причиной является обезвоживание и снижение объема циркулирующей крови. Основные признаки обезвоживания: одышка, слабость, бледность кожи, головокружение, потемнение в глазах, жажда.
Если тахикардия наблюдается долго, сопровождается снижением массы тела, раздражительностью, дрожанием рук, отсутствием менструации у женщин (аменорея), возможной причиной является гипертиреоз.
Тахикардия в сочетании с частой головной болью, повышением артериального давления, потливостью, дрожью в руках может указывать на феохромоцитому — опухоль, вырабатывающую адреналин.
Приступы тахикардии с головокружением, страхом смерти, паническими атаками, одышкой и болями в груди могут указывать на вегето-сосудистую дистонию (ВСД). Следует помнить, что под признаками ВСД могут скрываться другие заболевания, такие как пароксизмальная тахикардия или гипертиреоз.
Тахикардия у детей
Нормальная частота сердечных сокращений у детей зависит от возраста, температуры тела, состояния сна или бодрствования и др. Незначительные колебания частоты пульса у детей не должны вызывать паники у родителей, так как это нормальная реакция организма.
В зависимости от возраста, нормальная частота пульса у детей составляет:
| Возраст ребенка | Нормальная частота сердечных сокращений в минуту, ЧСС |
|---|---|
| 1-2 дня | 123-159 |
| 3-6 дней | 129-166 |
| 1-3 недели | 107-182 |
| 1-2 месяца | 121-179 |
| 3-5 месяца | 106-186 |
| 6-11 месяца | 109-169 |
| 1-2 года | 89-151 |
| 3-4 года | 73-137 |
| 5-7 лет | 65-133 |
| 8-11 лет | 62-130 |
| 12-15 лет | 60-119 |
У здорового ребенка тахикардия может быть нормальной реакцией на физическую активность, эмоции, повышение температуры тела и др.
Основные причины тахикардии и её проявления у детей аналогичны взрослым.
Синусовая тахикардия у ребенка — это увеличение сердечных сокращений по сравнению с нормой для его возраста. Причины синусовой тахикардии у детей включают высокую температуру при инфекциях, заболевания сердца, пролапс митрального клапана, гипертиреоз, анемию и др. Обычно она не вызывает симптомов и проходит после устранения причин.
Когда следует обратиться к врачу?
Диагностика причин тахикардии
При появлении тахикардии, перебоев в работе сердца, головокружения и других симптомов необходимо обратиться к врачу-терапевту или кардиологу. Врач задаст вопросы, послушает сердце и при необходимости назначит дополнительные обследования. Основные методы выявления причин тахикардии включают:
Лечение тахикардии
На основании собранной информации врач назначает лечение, которое зависит от причин тахикардии, возраста пациента и наличия других заболеваний.
Что делать при приступе тахикардии?
Изменение сердечного ритма — состояние, которое испытывают все люди, независимо от наличия заболеваний сердца. Причины тахикардии могут быть разнообразными. Ниже представлены виды тахикардии и способы их лечения.
Тахикардия в широком смысле — это учащённое сердцебиение. Нормальная частота сердечных сокращений (ЧСС) колеблется от 60 до 80 ударов в минуту. Всё, что ниже 60 — брадикардия, выше 80 — тахикардия. Однако тахикардия бывает разной, и каждая требует своего подхода.
Чтобы понять суть тахикардии, нужно знать о проводящей системе сердца, которая обеспечивает регулярное сокращение сердечной мышцы. В сердце есть синоатриальный узел, где в норме возникает электрический импульс, вызывающий сокращение. Также есть другие образования (атриовентрикулярный узел, пучок Гиса и др.), в которых импульсы не вырабатываются. Если это происходит, ритм сердца становится неправильным (несинусовым). При некоторых заболеваниях импульс может «бегать по кругу», вызывая тахикардию. В зависимости от механизма возникновения различают несколько видов тахикардии.
Начнём с синусовой тахикардии. Она возникает, когда синоатриальный узел начинает чаще генерировать электрические импульсы, что приводит к учащённому сердцебиению. Синусовая тахикардия может быть:
Отличительными признаками синусовой тахикардии являются постепенное начало и окончание, а частота сердечных сокращений не превышает 160 ударов в минуту. Вегетативные пробы всегда дают эффект.
Синусовая тахикардия проявляется ощущением сердцебиения, которое может сопровождаться болями в сердце и нехваткой воздуха. Эффективно уменьшить ЧСС помогают рефлекторные методы — вегетативные пробы:
- Проба Вальсальвы (натуживание с задержкой дыхания после глубокого вдоха на 20-30 секунд);
- Массаж правого каротидного синуса в течение 10-15 секунд;
- Проба Ашнера-Даньини (надавливание на глазные яблоки в течение 5 секунд);
- Опускание лица в холодную воду на 10-30 секунд;
- Присаживание на корточки;
- Вызывание рвотного рефлекса;
- Надувание воздушного шарика;
- Прыжок с небольшой высоты;
- Комбинация перечисленных приёмов.
Существуют противопоказания к вегетативным пробам: возраст старше 65 лет, выраженная энцефалопатия, инсульт в анамнезе, глаукома, тяжёлая сердечная недостаточность, синдром слабости синусового узла, синдром каротидного синуса.
Лечение синусовой тахикардии. Во-первых, необходимо выявить её причину и, по возможности, устранить или снизить её влияние на сердечную деятельность. Во-вторых, чтобы избежать провокации тахикардии, следует ограничить или исключить крепкий чай, кофе, алкоголь, острую пищу и переедание; соблюдать режим труда и отдыха. При недостаточности этих мер врач может назначить препараты для снижения ЧСС. В случае упорной тахикардии может потребоваться электрофизиологическое исследование для решения вопроса о хирургическом лечении.
Синусовая тахикардия — относительно благоприятное состояние, которое можно лечить. Более серьёзной является пароксизмальная тахикардия — приступообразное нарушение ритма с частотой сокращений 140-220 ударов в минуту и более. Она возникает при появлении более активного очага, чем синоатриальный узел, генерирующего электрические импульсы. Приступ (пароксизм) этой тахикардии начинается и заканчивается внезапно, часто ощущается как толчок в груди, сопровождается сердцебиением, слабостью и чувством страха.
У молодых людей без заболеваний сердца выраженных нарушений кровообращения не наблюдается. У них пароксизмальная тахикардия может длиться сутками и не приводить к сердечной недостаточности. Однако у пожилых людей с сердечными заболеваниями высокая ЧСС может снижать давление и уменьшать приток крови к мозгу, что вызывает головокружение и обмороки. Уменьшение кровотока в сердце может привести к стенокардии или инфаркту миокарда.
Пароксизмальная тахикардия может быть устранена вегетативными пробами, но чаще применяется лекарственная терапия, а при её неэффективности — электрические методы лечения.
Ещё одной разновидностью тахикардии является фибрилляция предсердий (мерцательная аритмия) — хаотичные сокращения сердечной мышцы под влиянием импульсов из других очагов (не из синоатриального узла) с ЧСС до 350-600 ударов в минуту. При трепетании предсердий наблюдается ритмичная деятельность предсердий с ЧСС до 250-350 ударов в минуту.
Клинические симптомы фибрилляции и трепетания предсердий включают внезапное сердцебиение, чувство страха, учащённое мочеиспускание, общую слабость, головокружение, потемнение в глазах, одышку. Вегетативные пробы временно замедляют ритм, но аритмичность сохраняется.
Приступ фибрилляции и трепетания предсердий устраняется только в стационаре с помощью лекарств или электрической кардиоверсии.
Также существуют тахикардии, возникающие из желудочков сердца (пучок Гиса и его ножки, волокна Пуркинье). Это желудочковые тахикардии, которые приводят к более тяжёлым нарушениям кровообращения и могут вызвать шоковое состояние. Вегетативные пробы неэффективны, и частота сердечных сокращений колеблется от 140 до 220 ударов в минуту. Желудочковая тахикардия — жизнеугрожающее состояние, так как может перейти в фибрилляцию желудочков.
Причины желудочковой тахикардии аналогичны причинам других тахикардий. Лечение желудочковой тахикардии — только медикаментозное, препараты назначает врач. Для устранения приступа применяют лекарственную или электроимпульсную терапию.
Фибрилляция желудочков — это полностью дезорганизованная деятельность желудочков, при которой отсутствует их адекватное сокращение. Заболевания, способные привести к фибрилляции желудочков, те же, что и при желудочковой тахикардии. Клиническая картина включает потерю сознания, судороги, шумное дыхание, цианоз, сужение зрачков с последующим расширением, непроизвольное мочеиспускание.
Первая помощь при фибрилляции желудочков включает проверку пульса на сонных артериях и начало сердечно-легочной реанимации до прибытия дефибриллятора.
Реанимационные мероприятия проводятся врачами-реаниматологами по чёткому алгоритму.
Это основная информация о тахикардиях, которую следует знать. Она упрощена для лучшего восприятия, но надеемся, что статья была полезной и помогла понять суть тахикардий.
Автор: терапевт А.В. Косова
Источник: azbyka.ru