В 90% случаев защемление нерва происходит из-за чрезмерной нагрузки на спину. Это может быть как разовое превышение нормы, например, поднятие тяжелого предмета, так и периодическое стрессовое воздействие.
Многим знакома ситуация, когда внезапно защемляет нерв в спине. Болевые ощущения могут возникать и исчезать спонтанно, и человек часто не придает этому значения. Однако запущенная проблема может привести к серьезным осложнениям. Рассмотрим причины и симптомы этого состояния, а также обсудим, что делать, если защемило нерв в спине.
Защемление нерва: симптомы, первую помощь и лечение
- Основные причины
- Симптомы и признаки
- Возможные последствия
- Методы диагностики
- Лечение защемления нерва
Основные причины
На самом деле причин достаточно. В 90% случаев защемление происходит из-за чрезмерной нагрузки на спину. Это может быть как разовое превышение нормы, например, поднятие тяжелого предмета, так и периодическое стрессовое воздействие.
К основным причинам относятся:
- физическая перенагрузка (неправильно спланированные тренировки, подъем тяжестей);
- неправильное положение спины на работе и длительное пребывание в одной позе;
- нагрузка при беременности;
- климатические факторы: переохлаждение, сквозняк и т. п.;
- осложнения вследствие заболеваний, например, простуды;
- неправильное положение во время сна.
Избыточный вес также может вызывать защемление нерва в позвоночнике.
В позвоночнике
Лекарства чаще всего назначают при защемлении нерва в позвоночнике или межреберном пространстве. В местах соединения ребер с позвонками нервы испытывают значительную нагрузку при вращательных движениях и вытягивании.
Иногда защемление может произойти из-за резкого вдоха, совмещенного с поворотом, что вызывает резкие, обжигающие боли.
Существуют постоянные и периодические боли. Обычно боль усиливается при резких движениях, например, при чихании.
В пояснице слева и справа
Боли в пояснице часто связывают с неправильным положением во время рабочего дня. На ночь применяют мазь и надеются, что к утру все пройдет. Однако боли могут иметь волнообразный характер и проявляться в виде прострелов.
Как определить заболевание:
- Болевые ощущения стреляющие и пронизывающие, что отличает их от мышечной боли;
- Боль локализована в определенном участке;
- Защемление нерва в пояснице — распространенное осложнение при беременности и после родов;
- Мышцы реагируют спазмами в конечной позе, в которой произошел болевой приступ.
В отличие от перенагрузки поясницы, боль сохраняет локализацию и может появляться только справа или слева. Она может усиливаться и длиться несколько дней. При боли слева могут возникать фантомные ощущения в области селезенки или сердца. Справа — ощущения боли в печени.
В верхней части спины
Защемление нерва в верхней части спины встречается реже, чем в шейном отделе, где это чаще происходит из-за неправильного положения головы во время сна или воздействия сквозняков.
Если нерв защемлен в верхней части спины, это может значительно ограничить подвижность и работоспособность тела.
Пострадать может зона плечевого пояса. Если не провести диагностику вовремя, это может привести к воспалению нервных тканей, опухолям и неврологическим расстройствам. Наиболее распространенной причиной заболеваний в грудном отделе является резкая физическая нагрузка или перенапряжение.
Также причиной может быть неправильное положение руки и лопатки во время сна, особенно если перед этим человек употреблял алкоголь и засыпал в неудобной позе.
В нижней части спины
Седалищный нерв в нижней части спины считается самым уязвимым. Это самый длинный отросток нейронов в нашем теле, который тянется до ступней. Воспаление его верхней части может привести к параличу конечностей.
Причины поражения нерва в поясничном и крестцовом отделах:
- смещение межпозвоночных дисков, при котором инфекции могут проникать в поврежденные нервные ткани. Если в этом случае возможно медикаментозное лечение, то при возникновении патологий требуется операция;
- синдром грушевидной мышцы;
- подозрение на доброкачественное или злокачественное образование;
- нарушения в работе органов или мышечных групп таза.
Как определить защемление нерва в нижней части спины? Возможны онемение в тазовой области или пояснице, нарушения в работе мочеполовой системы, а также ощущение «ватных ног» и слабость, сопровождающиеся резкими болями.
Иногда боль проявляется только с одной стороны, когда человек встает или садится.
Под лопаткой
Симптомы схожи с описанными ранее, но становятся локализованными.
- Появляется ощущение покалывания, и боль распространяется на нервные ткани руки.
- Пациенты иногда путают защемление под левой лопаткой с сердечными болями и обращаются к кардиологу.
- Боли при защемлении могут быть ошибочно приняты за плеврит, бронхит или онкологические заболевания.
При беременности
Защемление нерва в пояснице при беременности и после родов, известное как ишиас, может быть вызвано различными факторами:
- длительным сдавлением позвонков и их смещением;
- повышенной нагрузкой из-за избыточного веса и его резкой потери;
- родовой травмой, связанной с неправильным положением ребенка при выходе из матки.
Кроме того, после родов женщина сталкивается с новой физической нагрузкой, постоянно держа ребенка на руках. Если не принять меры, такие как медикаментозное лечение и мануальная терапия, это может привести к межпозвоночной грыже. Чтобы избежать этого, врачи рекомендуют носить бандаж и проходить курс реабилитационных упражнений после родов.
Между лопатками
Боль стреляющего характера в грудном отделе часто указывает на межпозвоночную грыжу. Если защемление связано с перенапряжением на работе, сидячим образом жизни и неправильной осанкой, рекомендуется пройти лечение защемления нерва в спине и пояснице в домашних условиях.
В грудном отделе
Эта часть спины наиболее подвержена нагрузкам, и защемление нерва может усугубляться даже при легком покашливании.
Симптомы нервных отклонений в грудном отделе:
- покраснение в области локализации;
- отек мышечных тканей;
- жар и повышенная потливость;
- резкие и беспричинные приступы боли.
Таким образом, каждый отдел спины имеет свои причины защемления нерва, что требует срочной диагностики и правильного лечения.
Симптомы и признаки
Основные симптомы можно классифицировать следующим образом:
- Жгучая боль в области воспаления, колющая или стреляющая;
- Острые боли, отдающие в бедро, ногу или ягодицу, что может указывать на защемление в пояснице, при котором обычные мази неэффективны;
- Боль, отдающая в руку и шею, которая может вызывать головные боли в затылочной области – это признак защемления нерва в верхней части спины;
- Затрудненное дыхание и сдавливающие ощущения в легких – возможное защемление под лопатками или в области соединения ребер с позвоночником;
- Потемнение в глазах и нарушения кровообращения, возможное повышение температуры и давления, а также усиленное потоотделение;
- Мышечные спазмы – частый спутник защемления нерва.
Возможные последствия
Среди распространенных осложнений – межпозвоночная грыжа, спазмы мышц и частичные или полные нарушения двигательных функций.
Защемление нерва негативно влияет на иммунную систему, что позволяет вирусам и опухолям атаковать ткани.
Кроме того, общий упадок сил и перепады давления могут привести к сбоям в работе внутренних органов. Если проблему игнорировать, возможен полный или односторонний паралич.
Методы диагностики
Принимать таблетки наугад значит усугублять ситуацию. Диагностика — это первый шаг при выявлении указанных признаков.
Врач может назначить полное медицинское обследование для выявления неврологических отклонений, которое включает:
- полный анализ крови;
- магнитно-резонансную или компьютерную томографию;
- мануальное обследование.
В первую очередь пациент получит направление на рентгенографию. На рентгеновском снимке будет видно, повреждены ли позвоночные отростки и диски, а также есть ли другие заболевания скелета и мышц. В дополнение к рентгенографии может быть проведена магнитно-резонансная томография или компьютерная томография.
Лучше всего пройти все перечисленные тесты, чтобы исключить возможность онкологических заболеваний, повреждений сосудов и нервов. Также в диагностику включается тест электропроводимости нервной ткани, который при наличии отклонений поможет определить направление лечения.
Лечение защемления нерва
Первая помощь
Если у вашего родственника или знакомого защемило нерв на спине, вы можете помочь ему до приезда врача.
Вот действия, которые могут облегчить состояние:
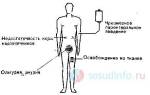
- При возникновении резкой боли уложите пострадавшего на ровную и твердую поверхность. Не ограничивайте его движения — он сам выберет позу, в которой боль станет менее выраженной.
- В аптечке должно быть обезболивающее. Подойдут «Кетанов», «Анальгин» и их аналоги для смягчения приступа.
- Если боль не утихает, можно добавить успокоительное к обезболивающему.
- Если человеку трудно дышать, освободите грудную клетку и обеспечьте доступ свежего воздуха.
- Измерьте артериальное давление и при необходимости дайте жаропонижающее.
- Обязательно вызовите скорую помощь и не пытайтесь «вправить» позвонки или делать что-то подобное.
К какому врачу обратиться?
Сначала рекомендуется обратиться к невропатологу, который направит на томографию и рентген. По результатам исследований будет назначено лечение, которое может проводиться как амбулаторно, так и в стационаре. Возможно, потребуется помощь хирурга или костоправа.
Еще одной важной специальностью является вертебрология, которая занимается диагностикой и лечением заболеваний позвоночника.
Врач-вертебролог при защемлении позвоночного нерва лучше всего оценит течение заболевания и выявит возможные осложнения:
- образование грыжи между дисками;
- стенозы и неврозы позвоночного канала;
- опухоли нервных волокон и спинного мозга;
- повреждения, смещения и другие аномалии.
Медикаментозное лечение
Мазь и лекарства, назначенные доктором, могут включать согревающие и обезболивающие препараты. Инъекции применяются редко; чаще используются известные лекарства. К ним добавляют специальные компрессы на основе меда и горчичники.
Также рекомендуется принимать препараты для укрепления сосудов и сердечной мышцы, а при необходимости — спазмолитики.
В 95% случаев рекомендуется носить поддерживающий корсет.
Дополнительно стоит принимать витамин В для укрепления мышечных и нервных тканей, фитогормоны и средства для стимуляции иммунитета.
Операция
Если выявляется межпозвоночная грыжа и консервативное лечение (лекарства и упражнения) не дает результатов, может потребоваться хирургическое вмешательство.
Метод называется микродискэктомия. В ходе операции удаляются грыжа и поврежденные ткани. Восстановление после операции занимает от 2 недель до 3 месяцев.
После операции обязательно пребывание в стационаре и наблюдение у невролога.
Если нарушена целостность нерва, проводится нейрохирургическая операция, в ходе которой восстанавливаются поврежденные нервные нити. Это крайняя мера, применяемая, если в течение 2 месяцев лечение не дает результатов.
При сдавливании нерва рубцом выполняется невролиз, после чего назначается курс реабилитационных процедур.
Лечебная гимнастика
Советы и упражнения для восстановления наряду с медикаментозным лечением и массажем:
- Посещение бассейна и плавание кролем или на спине активизируют все группы мышц спины, включая ослабленные после операции.
- Упражнения на спине: поднимайте грудь от пола, насколько это возможно, для укрепления мышц спины.
- Поза «кошки»: чередуйте выгибание и прогибание спины, делая паузу в нейтральном положении (пресс поджат, поясница расслаблена).
- Скручивания в положении на боку: поворачивайте таз в противоположную сторону от туловища. Перед началом проконсультируйтесь с врачом о целесообразности этого упражнения.
- Катание на спине с обхватом коленей руками. В этом положении также выполняйте вытягивание: обхватите колени и прижмите их к подмышкам. Одну ногу вытяните вниз и в сторону, противоположную руку — вверх и в сторону. Повторите на каждую сторону по 10 раз.
- Растягивание позвоночника и «роллы» вниз с расслабленными руками. Ролл — это скручивание вниз в ровном положении спины; можно прижаться к стене и скручиваться от нее.
- Соблюдайте принцип комплексности и ежедневной практики ЛФК. Упражнения при защемлении нерва в спине и пояснице не должны вызывать боли или переутомления.
Важно: во время физических нагрузок дышите правильно, чтобы достичь нужного эффекта.
Видео: упражнения для снятия острой боли в спине
https://youtube.com/watch?v=NUy2VEj4ixs
Массаж спины
Простые правила массажа для помощи родственнику или близкому человеку.
- Пациент должен лежать на животе, с расслабленными руками, слегка согнутыми в локтях, вдоль туловища.
- При необходимости для поясницы под живот можно подложить валик.
- Начинайте массаж с поглаживания и разогревания мышц спины, двигаясь снизу вверх к очагу заболевания.
- Затем переходите к гребнеобразным растираниям и круговым движениям, осторожно, избегая нажатия на спазмированные мышцы.
- Разминку спины выполняйте двумя руками, завершая сеанс успокаивающим поглаживанием.
- Рекомендуется использовать масло или прописанную мазь в небольшом количестве.
- Избегайте приемов, таких как поколачивание и вибрация, при сильных травмах нервной ткани.
Лечение в домашних условиях
Вполне уместно взять больничный и провести пару недель дома в щадящем режиме. Спине требуется реабилитация и поддержка.
Рекомендуется выполнять рефлексотерапию, комплекс ЛФК и точечный массаж. При наличии игломассажера и массажера-валика стоит уделять 15-20 минут в день пассивному массажу.
Не забывайте об аппликациях, компрессах и теплых ваннах. Продолжительность ванны не должна превышать 15 минут, можно добавлять соль и эфирные масла.
Народные средства
Народная медицина эффективна только в сочетании с традиционными методами лечения, такими как таблетки и физиотерапия.
Среди действенных рецептов:
- Хвоя лиственницы: заваривать 1 ст. л. на чашку воды и пить натощак перед едой дважды в день. Хвоя помогает снять отеки и обладает противовоспалительными свойствами.
- Компрессы из меда и хрена (можно заменить соком редьки).
- Теплые ванны с добавлением сушеной хвои лиственницы.
Мы рассмотрели клиническую картину, симптомы, первую помощь и лечение защемления нерва. Будьте здоровы и следите за состоянием спины, регулярно посещая врача.
Задайте вопрос по теме статьи здесь.
P.S. Изменяя свое сознание, мы вместе меняем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ, чтобы видеть лучшие материалы в своей ленте!
Причины боли в плече и руке
Защемление нерва
Одной из распространенных причин боли в плече и руке является защемление нерва в шейном отделе позвоночника, известное как шейная радикулопатия.
Чаще всего защемление происходит из-за межпозвонковой грыжи в шейном отделе. Межпозвонковые диски располагаются между позвонками и предотвращают их трение. С возрастом диски теряют влагу, уплощаются и становятся хрупкими. В результате в наружной оболочке диска может образоваться трещина, через которую часть внутреннего гелеобразного содержимого выдавливается в позвоночный канал — полую трубку, в которой находятся спинной мозг и корешки спинномозговых нервов. Боль возникает при сдавлении нервного корешка межпозвонковой грыжей.
Другой причиной защемления нерва являются остеофиты — разрастания костной ткани на телах позвонков. Когда диски теряют свою функциональность, организм начинает наращивать дополнительную костную ткань для восстановления стабильности позвоночника. Эта ткань может сдавить нервные корешки, выходящие из спинного мозга.
При защемлении нерва в шейном отделе боль и другие симптомы могут ощущаться в любом месте, иннервируемом пораженным нервом. Боль в плече и руке — один из частых симптомов. К другим симптомам относятся:
- скованность и боль в шее;
- онемение и покалывание в плече и/или руке;
- слабость мышц плеча и/или руки;
- боль под лопаткой.
Для диагностики защемления нерва применяются МРТ, ЭМГ и исследования нервной проводимости. Лечение межпозвонковых грыж и протрузий шейного отдела следует начинать как можно раньше, так как после оперативного вмешательства надежда на улучшение минимальна. Консервативное лечение при своевременном обращении эффективно и может полностью восстановить здоровье пациента. Предпочтителен комплексный подход: безнагрузочное вытяжение позвоночника, рефлексотерапия, массаж, гирудотерапия и специальные гимнастические комплексы помогают даже пациентам с узким позвоночным каналом и крупными грыжами диска, а также лечат некоторые варианты миеломаляции.
Замороженное плечо
Замороженное плечо, или адгезивный капсулит, — это болезненная скованность плечевого сустава, приводящая к значительному ограничению подвижности.
Это состояние возникает из-за утолщения, воспаления и напряжения тканей вокруг плечевого сустава. В результате плечевой кости остается мало пространства для движения, что делает движения болезненными и скованными. Боль может распространяться не только на плечо, но и вниз по руке.
При адгезивном капсулите пациентам трудно выполнять повседневные действия, такие как одевание, вождение и комфортный сон. Некоторые люди не могут двигать плечом вовсе.
Симптомы адгезивного капсулита развиваются медленно и могут варьироваться по интенсивности. Обычно их делят на три этапа, каждый из которых может длиться от нескольких месяцев до нескольких лет. Чаще всего адгезивный капсулит встречается у людей старше 40 лет.
Точная причина этого состояния не ясна, но есть ряд факторов, повышающих риск его развития. К таким факторам относятся:
Травма плеча или операция на плече
Травма или операция на плече обычно требуют длительного периода обездвиженности плеча и руки в процессе восстановления.
Диабет
У людей с диабетом повышен риск развития адгезивного капсулита, но причины этой связи остаются неясными.
Другие заболевания
К заболеваниям, повышающим риск адгезивного капсулита, относятся болезни сердца и легких, гипертиреоз и контрактура Дюпюитрена (ладонный фиброматоз).
Поражение вращательной мышцы плеча
Вращательная манжета плеча — это группа мышц и сухожилий, окружающих плечевой сустав. Сухожилия представляют собой плотные волокна, которые соединяют мышцы с костями.
Вращательная манжета удерживает сустав в правильном положении и обеспечивает его движение в умеренном объеме.
Разные повреждения вращательной манжеты плеча проявляются различными симптомами, но общие черты включают:
- усиление боли при активности, связанной с поднятием руки выше уровня плеча, например, при расчесывании;
- боль в руке и плече при отведении руки в сторону;
- боль в передней и боковой части плеча;
- ночные боли.
Ниже описаны различные виды повреждений вращательной манжеты плеча и их причины.
Тендонит и бурсит
Тендонит — это воспаление сухожилия, а бурсит — воспаление суставной сумки.
Тендонит и бурсит вращательной манжеты плеча обычно возникают из-за раздражения и воспаления, вызванного повреждением плеча при чрезмерной нагрузке.
Эти состояния часто встречаются у людей, работающих с тяжелыми грузами, а также у спортсменов, особенно тех, кто занимается бросковыми видами спорта, такими как метание копья или диска.
Сухожилия и суставные сумки могут воспаляться при любом повреждении плечевого сустава. Воспаление ограничивает пространство для движения мышц и костей.
Если сухожилия, мышцы и окружающие их ткани зажаты между костями плеча, любое повторяющееся движение может вызывать боль.
Тендонит и бурсит часто развиваются одновременно. Зажатие суставной сумки или сухожилия между костями плеча называется импинджмент-синдромом или синдромом защемления.
Постоянное трение сухожилия о кости плеча может привести к его ослаблению и, в конечном итоге, разрыву.
Разрыв мышц и сухожилий
Разрыв мышцы или сухожилия вызывает сильную боль и слабость в руке и плече. Некоторые люди ощущают щелчки или треск при движении плеча.
Разрыв сухожилия чаще встречается у людей старше 40 лет. У молодых людей он обычно возникает из-за травмы или аварии. У пожилых людей разрыв связок часто связан с синдромом импинджмента.
Примерно у половины людей старше 60 лет наблюдаются полные или частичные разрывы вращательной манжеты плеча. Это связано с ослаблением связок с возрастом.
Синдром вращательной манжеты плеча
Термин «синдром вращательной манжеты плеча» описывает повреждения сухожилий вращательной манжеты плеча, включая полный разрыв.
Нестабильность плечевого сустава
Плечевой сустав состоит из головки и суставной впадины. Головка плечевой кости помещается в суставную впадину лопатки.
Нестабильность плечевого сустава возникает, когда головка неправильно движется в впадине. Она может проявляться от ощущения неустойчивости до полного смещения, когда головка выходит из впадины.
Симптомы нестабильности могут быть расплывчатыми. Люди часто описывают их как схожие с поражением нервов верхних конечностей: покалывание, слабость, онемение в плече и руке, а также щелчки и хлопки при движении.
При смещении плечевого сустава симптомы включают:
- сильную боль;
- изменение положения руки;
- спазмы мышц;
- ограничение подвижности.
Виды нестабильности плечевого сустава
Нестабильность плечевого сустава может быть:
- травматической — головка плечевого сустава выбивается из суставной впадины в результате резкого силового воздействия;
- атравматической — смещение происходит постепенно.
Травматическая нестабильность обычно возникает из-за автомобильной аварии или другой травмы.
Атравматическая нестабильность чаще связана с повторяющимися движениями рукой, например, при бросках или плавании.
Нестабильность плечевого сустава чаще всего наблюдается у людей младше 35 лет.
Поражение акромиально-ключичного сустава
Акромиально-ключичный сустав — это сустав плеча, который устроен иначе, чем плечевой сустав. Проблемы с акромиально-ключичным суставом включают:
Остеоартрит
Остеоартрит — это состояние, которое вызывает боль и скованность суставов. Он является одной из распространенных причин проблем с акромиально-ключичным суставом.
Разрыв или растяжение связок
Связки — это упругие и эластичные пучки соединительной ткани, которые соединяют кости в суставе.
Частичное или полное смещение акромиально-ключичного сустава.
Симптомы поражения акромиально-ключичного сустава:
- боль в суставе;
- ограничение подвижности;
- боль в руке.
При смещении акромиально-ключичного сустава, как и при смещении плечевого, это может быть заметно визуально.
Факторы риска поражения акромиально-ключичного сустава
Проблемы с акромиально-ключичным суставом чаще всего встречаются у мужчин в возрасте от 20 до 50 лет.
Риск возникновения этих проблем повышен у людей, занимающихся контактными видами спорта, такими как регби.
Также повреждения акромиально-ключичного сустава нередко наблюдаются у тех, кто упал на плечо, например, во время катания на лыжах.
Статья добавлена в Яндекс Вебмастер 2017-09-06, 17:25.
Источник.