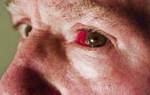
Истинная анемическая бледность кожи возникает из-за недостатка эритроцитов. Бледность при анемии может быть связана с различными типами гемоглобина в крови.
Дополнительную информацию о диагностике анемии можно найти в статье «Диагностика анемии. Какие анализы стоит сдавать?».
Если бледность кожи вызвана анемией, обычно наблюдаются и другие симптомы, характерные для этого состояния. При острой анемии симптомы выражены сильно, а при хронической — проявляются усталостью, вялостью и быстрой утомляемостью.
В12-дефицитная анемия
Тяжелая пернициозная анемия (анемия Аддисона-Бирмера) может протекать с легкими симптомами или вовсе бессимптомно. Даже при уровне 1 000 000 эритроцитов пациент часто продолжает работать. В отличие от этого, при других формах анемии, вызванных кровотечением или злокачественными новообразованиями, уже при 2 000 000 эритроцитов пациент вынужден оставаться в постели.
Анемия после потери крови
Для острой анемии (постгеморрагической анемии) характерны головокружение, головная боль, шум в ушах и сердцебиение. Затрудненное дыхание чаще встречается при анемии, вызванной кровотечением, чем при хронической анемии.
Синдром стенокардии, возникающий из-за нарушения коронарного кровообращения, наблюдается при тяжелых формах анемии. При пернициозной анемии он возникает только в случаях, когда коронарные сосуды уже изменены.
Понос и желудочные жалобы при анемии встречаются редко. Главный симптом болезни спру, сопровождающейся анемией, похожей на пернициозную, — понос с жирным стулом. Понос также может наблюдаться при колите, который приводит к развитию вторичной анемии.
Гемолитическая анемия
Субфебрильная температура наблюдается при пернициозной и гемолитической анемии. В первом случае повышение температуры связано с гемолизом, во втором — с всасыванием продуктов кровоизлияний. Более высокая температура обычно указывает на основное заболевание, вызывающее бледность, такое как сепсис, туберкулез, лимфогранулематоз, острый лейкоз или подострый бактериальный эндокардит.
Отек может возникать при тяжелых формах анемии, а также быть симптомом заболеваний почек, приводящих к анемии. Он часто наблюдается при пернициозной анемии.
Пернициозную анемию можно распознать по бледности с желтоватым оттенком, напоминающим цвет соломы или лимона. Этот оттенок возникает из-за увеличения желчных пигментов в результате гемолиза, который характерен для большинства случаев пернициозной анемии.
Характерная желтоватая бледность лица и белоснежные волосы чаще встречаются у людей около 50 лет и старше, особенно у женщин. Диагноз можно подтвердить, обнаружив болезненность языка (глоссит) или гладкую поверхность языка из-за атрофии, иногда пальпируемую селезенку, признаки фуникулярного миелоза и гистаминорефрактерную ахлоргидрию. Также важна картина крови и состав костномозгового пунктата. Пернициозную анемию часто путают с сидероахрестической анемией, которая не реагирует на введение витамина В12.
Анемия хронических заболеваний
Особенно тяжелая форма анемии возникает при метастазах в костном мозге, например, при опухолях предстательной и молочной железы, яичников и легких. При опухолевых анемиях бледность кожи имеет тускло-серый оттенок и сочетается с признаками кахексии.
Симптомы, такие как потеря веса, повышенная скорость оседания эритроцитов (СОЭ), положительные результаты рентгеновского исследования и реакции Вебера, а также нормальное содержание билирубина и уробилиногена в моче, позволяют в большинстве случаев легко дифференцировать это состояние. Однако иногда тяжелая анемия может быть вызвана небольшой опухолью, которую трудно обнаружить.
В некоторых случаях пункция грудины помогла выявить раковые клетки в костном мозге у пациентов с диагнозом тяжелой пернициозной анемии. Небольшую первичную опухоль удавалось обнаружить в желудке или других органах только на вскрытии.
Для хлороза характерна алебастровая бледность или бледность цвета слоновой кости, но в настоящее время это состояние встречается редко. Эссенциальная, или первичная гипохромная железодефицитная анемия, проявляется бледностью, схожей с бледностью при кровопотере или инфекционном заболевании.
Железодефицитная анемия
При тяжелой железодефицитной анемии кожа больного становится почти белой. Это состояние легко распознается по уровню железа в сыворотке крови и характерной картине крови: микроцитарная гипохромная анемия, снижение гемоглобина, иногда увеличение селезенки, койлонихия, глоссит и затруднение глотания. Эти симптомы известны как синдром Пламмера-Винсона. Гипохромная анемия может возникать и без дефицита железа.
В некоторых случаях анемия или цитопения развиваются при нормальном или даже повышенном содержании клеточных элементов в костном мозге. Цитопения в таких случаях связана с неэффективным эритропоэзом.
Анемия вследствие кровопотери проявляется внезапным ухудшением самочувствия, иногда с признаками кровотечения (мелена, рвота с кровью, кровь в мокроте). Кровь, изливающаяся в полость органов, невозможно выявить, но симптомы тяжелого кровотечения, связанные с разрывом трубы при внематочной беременности, разрывом селезенки или аневризмы, можно обнаружить.
При появлении бледности, головокружения и коллапса у больного с отсутствием явных признаков, а также у ранее здорового человека важно исключить внутреннее кровотечение (при тифе и малярии), разрыв селезенки (при мононуклеозе), кровотечение в желудок (особенно при язве), разрыв аневризмы или внематочную беременность.
При медленном образовании аневризмы значительное скопление крови между слоями аорты может не вызвать коллапса. Только быстрое развитие аневризмы сопровождается анемией, бледностью и сильными болями. Диагноз ставится на основании прогрессирующего увеличения тупости в средостении и рентгенологической картины, соответствующей аневризме грудной аорты или увеличению объема брюшной части аорты.
Постоянное, но малозаметное кровотечение (например, при геморрое или полипе желудка) может привести к тяжелой анемии с микроцитозом и пигментным индексом ниже единицы. Об этих состояниях следует думать, когда невозможно установить причину анемии, вызвавшую бледность кожных покровов.
Апластическая анемия
Апластическая анемия, вызванная гранулоцитопенией, рано или поздно приводит к повышению температуры. Поэтому ее необходимо дифференцировать от других септических анемий. При апластической анемии, как и при септических, также наблюдается увеличение селезенки. Если по картине крови невозможно установить точный диагноз (при сепсисе обычно наблюдается лейкоцитоз, а при апластической анемии — лейкопения), то полезно провести исследование костного мозга.
Существует множество видов анемий и причин их возникновения, поэтому при диагностике следует опираться на два основных симптома: бледность и желтушность кожных покровов и слизистых оболочек.
О коже
Кожа человека — самый большой орган, занимающий в среднем 2 квадратных метра и весящий более 10 килограммов. Ее основная функция — защита подлежащих тканей от микробов и химических веществ. Кожа также защищает от температурных колебаний и ультрафиолетового излучения, которые могут повредить подкожную клетчатку и мышцы. Кроме того, она выполняет важные функции: участвует в дыхании и терморегуляции, синтезирует витамины, ферменты и биоактивные вещества, а также передает информацию о болевых и тактильных ощущениях в спинной мозг. Кожа может всасывать вещества, которые наносятся на нее, и доставлять их в кровоток.
С 3-4 месяцев жизни у кожи развивается еще одна важная функция — выделительная. Она выводит часть продуктов, образующихся в процессе работы органов и при обезвреживании токсинов.
Цвет лица зависит от:
- сочетания пигментов;
- толщины рогового слоя;
- глубины расположения сосудов и их наполнения;
- интенсивности метаболизма в организме.
Изменение любого из этих параметров приводит к изменению цвета лица. Рассмотрим это подробнее.
Строение кожи
Кожа состоит из двух слоев. Верхний слой называется эпидермисом. Это эпителий, аналогичный тому, что образует слизистые оболочки внутренних органов, но отличается количеством слоев клеток. Клетки эпидермиса постепенно превращаются в отмершие пластинки, которые остаются на поверхности и защищают кожу от внешних воздействий. В эпидермисе также содержатся клетки с пигментом, придающие коже коричневые и желтоватые оттенки.
Ниже расположен дерма, глубокий слой кожи. Он содержит белковые волокна, отвечающие за упругость и возможность распрямления кожи при образовании складок. Межклеточное вещество дермы увлажняет кожу и позволяет ей взаимодействовать с мимическими мышцами, распрямляясь без образования морщин.
Дерма также содержит сосуды: множество кровеносных и немного лимфатических. Гемоглобин в этих сосудах придает коже розовый цвет.
Пигменты
Здоровый цвет кожи обеспечивается сочетанием четырех пигментов:
- меланин;
- каротин;
- оксигемоглобин;
- восстановленный гемоглобин.
Меланин
Меланин — коричневый пигмент, который защищает кожу от ультрафиолетовых лучей, способных вызывать ожоги и оксидантный стресс, что приводит к преждевременному старению. При воздействии солнца кожа темнеет, а у людей, живущих в условиях высокой солнечной активности, наблюдается смуглая или черная кожа.
Меланин вырабатывается в меланоцитах — специальных клетках эпидермиса. Пигмент переносится кератиноцитам через отростки меланоцитов, где накапливается. Часть меланина также растворена в дерме.
Накопление меланина в коже зависит не только от генетических, но и от конституциональных факторов. Некоторые участки кожи темнеют под воздействием ультрафиолетовых лучей, другие остаются неизменными, а третьи могут быть коричневыми независимо от излучения. Генетика определяет, что одни люди летом становятся сильно смуглыми, в то время как другие, страдающие альбинизмом, не загорают и сохраняют молочно-белый цвет кожи.
Процесс образования и накопления меланина регулируется двумя ферментами — медь-содержащим и цинк-зависимым. При недостатке этих веществ в организме абсорбция ультрафиолетовых лучей затрудняется.
Каротин
Это пигмент желтого цвета, растворенный в дерме кожи. Он является природным антиоксидантом, защищающим кожу от воздействия кислородных радикалов. Каротин содержится в моркови и некоторых водорослях, откуда он проникает в кожу при употреблении этих продуктов.
У европеоидов каротин почти не заметен, так как его скрывает меланин. У монголоидов он проявляется и придает коже желтоватый оттенок.
Гемоглобин и его виды
Этот пигмент находится не в коже, а в сосудах дермы. Его основная задача — перенос кислорода к тканям и забор углекислого газа. Когда гемоглобин транспортирует кислород (оксигемоглобин), он имеет розовый цвет. При насыщении углекислотой гемоглобин окрашивает сосуды в темно-красный или синеватый цвет. Окраска кожи гемоглобином зависит от:
- количества сосудов в коже;
- близости дермальных капилляров к поверхности кожи;
- наполнения капилляров, что зависит от давления в крупных артериях, регулируемого вегетативной нервной системой и гормонами. На наполнение мелких сосудов также влияет количество жидкости в сосудистом русле;
- толщины рогового слоя.
Патологические пигменты
Кожу могут окрашивать не только физиологические пигменты, но и патологические вещества, проникающие в нее. К таким веществам относятся, например, йод или серебро, но чаще это продукты распада гемоглобина:
- Билирубин образуется при распаде эритроцитов. Его уровень повышается при разрушении большого количества эритроцитов или нарушении метаболизма гемоглобина в печени. Билирубин окрашивает кожу в желтый цвет, что приводит к состоянию, известному как желтуха. Подробнее об этом поговорим ниже.
- Темный, почти синий цвет кожи возникает, когда гемоглобин превращается в метгемоглобин. Это вещество с железом другой валентности не переносит кислород, и его высокое содержание в сосудах может быть смертельно опасным.
- Коричневый цвет кожи может быть вызван не только накоплением меланина. Такой оттенок возникает при генетическом заболевании «порфирия», когда солнечный свет воздействует на гемоглобин в сосудах кожи.
Таким образом, цвет кожи зависит от сочетания пигментов в разных слоях и толщины кожи. Ровный цвет лица достигается при одинаковой насыщенности пигментами, толщине рогового слоя и распределении сосудов.
На это влияют:
- работа вегетативной нервной системы, регулирующей просвет сосудов;
- качество ухода за кожей лица;
- образ жизни: питание и вредные привычки;
- экологическая обстановка;
- хронические заболевания.
Потемнение цвета
Это слово можно использовать для описания цвета лица при различных заболеваниях.
Надпочечниковая недостаточность
Тиреотоксикоз
Неравномерная темная окраска лица, проявляющаяся в виде размытых коричневых пятен, может указывать на усиленную работу щитовидной железы. Дополнительные признаки включают учащенное сердцебиение, горячую на ощупь кожу, раздражительность, повышенный аппетит и снижение веса.
Печеночные патологии
Бактериальный эндокардит
Словом «темный цвет» можно охарактеризовать светло-коричневый, также известный как «кофе с молоком». Этот цвет лица характерен для затяжного септического эндокардита — заболевания, при котором бактерии оседают на клапанах сердца, вызывая полипозные наложения и язвы.
Для этой патологии характерно медленное ухудшение состояния у человека с диагнозом клапанного порока сердца. Он начинает быстрее уставать и чаще хочет прилечь. В сердце появляются неприятные ощущения или незначительные боли, аналогичные тем, что ощущаются в суставах.
Температура тела повышается, обычно до невысоких значений, сопровождаясь ознобом и сердцебиениями. Позже она может достигать 39 градусов, появляется озноб, и человек сильно потеет. В некоторых случаях температура резко поднимается, возникает приступ сердцебиения, и болят суставы. Иногда температура остается повышенной до 37,8, с периодическими «скачками» до 39 и выше.
Септический эндокардит — опасное для жизни заболевание. От клапанов могут отрываться массы «переработанного» бактериями эндокарда, образующие эмболы, способные закупоривать сосуды органов: мозга, почек, селезенки, конечностей и кожи. Поражение почек проявляется потемнением мочи, появлением в ней крови и уменьшением ее объема. При эмболии мозговых сосудов возникают помутнение сознания, головокружение, двоение в глазах, подергивания мышц или судороги. Может произойти резкая потеря сознания с нарушением дыхания, что приводит к смерти без экстренной помощи.
Также возникают кровоизлияния в кожу, которые выглядят как пропитывания кровью больших или меньших участков (синяки неправильной формы) с белесоватым центром. Они не возвышаются над кожей и чаще всего поражают ноги и конъюнктиву нижнего века. Для заболевания также характерно появление на ладонях или подошвах красных плотных и болезненных узелков, которые рассасываются через 2-3 дня.
Гемохроматоз
На коже появляются серовато-коричневые или темно-коричневые пятна, которые сливаются между собой. Это может указывать на хроническую надпочечниковую недостаточность. Точный диагноз устанавливается при биопсии кожи в пораженных участках, где обнаруживаются отложения гемосидерина и меланина.
Ранняя системная склеродермия
Сначала у пациента возникают онемение и похолодание кистей рук, сопровождающиеся ощущением «мурашек». Эти симптомы беспокоят его в течение нескольких лет, не дополняясь другими проявлениями. Затем на кистях, лице и стопах, или в отдельных областях, появляются темные пятна. Они плотные, напоминают толстую кожу и могут ограничивать движения мимической мускулатуры лица. Диагноз устанавливается на основе анализа крови на антитела к РНК-полимеразе, топоизомеразе I или гистону (у каждого пациента выявляется один из типов антител), а также антинуклеарного фактора, который обнаруживается у 90-95% больных.
Поздняя кожная порфирия
При развитии заболевания после пребывания на солнце и употребления алкоголя на открытых участках кожи появляются пузыри. Кожа становится ломкой и хрупкой, может темнеть или светлеть. Даже при незначительных травмах возникают аналогичные изменения. Конъюнктива глаз отекает и краснеет, но горло не воспаляется, и других симптомов простуды не наблюдается. На УЗИ выявляется поражение печени.
Похожие проявления характерны для пестрой порфирии. Различия между ними определяют только врачи.
Нейрофиброматоз Реклингхаузена
На теле появляется коричневое пятно цвета «кофе с молоком» различного диаметра — одно или несколько. Заболевание проявляется в детском возрасте и сопровождается преждевременным половым созреванием и повышенным артериальным давлением.
Эти симптомы также характерны для синдрома Уотсона и синдрома Олбрайта, которые проявляются в детстве. Различить их могут только врачи.
Диспластический невус-синдром
На коже появляются темно-коричневые пятна с четкими границами. Также могут развиваться возвышающиеся папулы с пестрой окраской. Других жалоб, как правило, не возникает.
Синдром «леопарда»
На коже появляются темно-коричневые пятна. Другие симптомы не беспокоят, но при ЭКГ фиксируются различные изменения. УЗИ сердца показывает стеноз легочной артерии.
Синдром Пейтца-Егерса
На губах и пальцах появляются темно-коричневые пятна. Также беспокоят периодические боли в животе, особенно в области пупка. При обследовании у гастроэнтеролога или рентгенологическом исследовании кишечника с контрастированием (барий) выявляется полипоз тонкой кишки.
Почернение лица
Если кожа стала черной, это сигнал о необходимости срочного обращения к врачу, так как это может быть опасно. Такое изменение цвета может быть связано с рядом заболеваний.
Менингококковая инфекция
Это опасное заболевание чаще всего поражает детей. У взрослых менингококк обычно не вызывает болезни, но может находиться в носу, оставаясь носителем и заражая окружающих.
Болезнь развивается остро: повышается температура, на коже появляются пятна. Сначала они красные, затем становятся фиолетовыми, коричневыми или черными, сливаясь между собой. Без экстренной медицинской помощи сыпь может объединяться в большие черные участки. Человек становится вялым, сонливым, может возникнуть рвота, после которой не становится легче. Важно вызвать «скорую помощь» как можно раньше.
Болезни почек
При инфекционном заболевании почек или мочевого пузыря у человека может наблюдаться потемнение кожи лица, особенно в области скул и корня носа. Дополнительные симптомы включают изменение цвета мочи, боль в пояснице, тошноту, повышение температуры и болезненность при мочеиспускании.
Пеллагра
Это заболевание возникает при недостатке витаминов группы B, особенно витамина PP (никотиновой кислоты). Чаще всего оно развивается после кишечной инфекции, при хроническом употреблении алкоголя, длительном воздействии ультрафиолетовых лучей или повышенных потерях витамина во время беременности, лактации или тяжелой физической работе на фоне недоедания.
Основные симптомы включают общую слабость, жжение во рту, «мурашки» на руках, постоянные поносы и боли в животе. На коже лица и открытых участках тела сначала появляются красные пятна или пузыри с мутной жидкостью, затем возникает потемнение кожи, которая начинает шелушиться.
Кроме кожных проявлений, наблюдаются нарушения психического состояния: утомляемость, депрессия, а иногда и психозы с галлюцинациями.
Пигментная ксеродерма
Это наследственная болезнь, при которой покровная ткань становится гиперчувствительной к ультрафиолетовым лучам. При воздействии этого излучения на открытые участки кожи, включая лицо, возникают покраснения, сосудистые звездочки и крупные сливающиеся пигментные пятна темного, почти черного цвета.
Эксцессивный меланобластоз
Он проявляется у новорожденных и характеризуется поражениями нервной системы: сонливостью, рвотой, не связанной с едой, косоглазием, низким тонусом рук и другими симптомами. Это происходит из-за отложения меланина в ядрах черепно-мозговых нервов. Тот же пигмент накапливается в коже, придавая ей черный цвет.
Профессиональная меланодермия
При длительной работе с продуктами нефтеперегонки (гудрон, пеки) в кожу проникают вещества, которые усиливают её чувствительность к ультрафиолетовому излучению.
Посинение лица
Синий цвет может указывать на опасные для жизни заболевания сердца или легких, а также появляться на лице при приеме некоторых препаратов.
Синее лицо в результате лечения
Окрашивание кожи в синий цвет может быть вызвано препаратом «Кордарон». В этом случае рекомендуется проконсультироваться с кардиологом о возможности уменьшения дозировки.
Второй причиной церулодермы, или синей кожи, является прием препаратов серебра, чаще всего в антисептических целях, например, при насморке. Также этому подвержены люди, работающие с серебром. Это состояние называется аргирией и может привести к поражению костного мозга, глаз, почечной недостаточности и нарушению работы нервной системы. Соли серебра накапливаются не только в коже, но и во внутренних органах, стенках сосудов, слизистых оболочках и склерах глаз, оставаясь там на всю жизнь.
Если человек прекратит принимать препараты, содержащие соли серебра, симптомы поражения внутренних органов исчезнут, но синяя окраска кожи сохранится.
Метгемоглобинемия
Метгемоглобинемия — это состояние, при котором нормальный гемоглобин заменяется метгемоглобином. В этом соединении железо трехвалентное и не может переносить кислород. Заболевание чаще всего возникает при отравлении гемолитическими ядами, например, при передозировке парацетамола, употреблении долго хранившегося фенacetina и сульфаниламидов, а также при попадании в организм большого количества нитратов и нитритов. Эти вещества могут содержаться в колодезной и водопроводной воде, мясных консервах, а также в фруктах и овощах, удобренных нитратами. Существуют также наследственные формы патологии.
Симптомы заболевания включают:
- серо-голубой оттенок кожи;
- отсутствие изменений в форме ногтевых фаланг (при поражении сердца или легких они могут расширяться, принимая вид «барабанных палочек»);
- одышку и быструю утомляемость при физической нагрузке;
- частые и сильные головные боли.
Сердечно-легочные заболевания
Эти патологии могут вызывать генерализованный цианоз, когда синеватый оттенок охватывает все тело, и регионарную синюшность, проявляющуюся посинением кожи под ногтями, на кончике носа, губах и в носогубном треугольнике.
Состояние развивается при различных заболеваниях:
- Сердечная недостаточность. Характеризуется болями в сердце при физической нагрузке, одышкой в покое, усиливающейся при нагрузке, и отеками, в основном на ногах. По ЭКГ или УЗИ сердца можно определить причину патологии.
- Приступ астмы. Приступ может возникнуть после контакта с аллергеном (например, пыльцой или бытовой химией). Наблюдаются сухой кашель и затрудненный выдох, иногда слышны хрипы.
- Пневмония. Часто проявляется кашлем и повышением температуры. Также отмечаются одышка, нехватка воздуха, слабость и тошнота.
- Цианотический вариант эритроцитоза.
- Туберкулез. Характеризуется сухим кашлем, иногда с выделением слизистой мокроты. Температура повышается до 38 градусов, отмечаются слабость и повышенная утомляемость.
- Тромбоэмболия легочной артерии. Закупорка в сосудах, идущих из сердца к легким, может возникнуть из-за тромба, жира или газа. Болезнь развивается резко, часто после физической нагрузки у людей с варикозом, пороками сердца или аневризмой. Появляются слабость, одышка и кашель, а также боли в одной половине грудной клетки.
- Шок. Проявляется резким снижением артериального давления и может развиваться при обезвоживании, инфекциях, кровопотере, сильной боли или анафилаксии.
- Пороки сердца. Часто проявляются быстрой утомляемостью, нарушениями ритма и головными болями. Верхняя половина туловища может отличаться цветом от нижней.
- Хронический бронхит. Проявляется кашлем, повышением температуры и иногда нехваткой воздуха. При длительном течении заболевания пальцы изменяются: ногтевые фаланги утолщаются, напоминая «барабанные палочки», а ногти становятся тусклыми и покрываются бороздками (такие ногти называют «часовыми стеклами»).
- Плеврит. Развивается после пневмонии и характеризуется синюшной окраской кожи, повторным повышением температуры, болью в груди при дыхании, ознобом, слабостью и ночными потами.
- Пневмоторакс. Возникает, когда воздух проникает в полость вокруг легкого из-за травмы. Увеличение объема воздуха сжимает легкое и сердце, что опасно. Патология развивается остро, обычно после физической нагрузки или приступа кашля. На стороне поврежденного легкого появляется сильная боль, усиливающаяся при вдохе, кашле и движении, а также одышка и чувство нехватки воздуха.
Покраснение кожных покровов
Красный цвет лица не всегда указывает на злоупотребление алкоголем. Он может быть признаком следующих заболеваний:
- Артериальная гипертензия. Повышение артериального давления может быть связано с гипертонической болезнью или заболеваниями почек и надпочечников. Покраснение лица часто сопровождается головной болью, «мушками» перед глазами и болями в сердце.
- Отравление угарным газом. Это может произойти у людей, использующих печное отопление в непроветриваемых помещениях.
- Эритроцитоз. Увеличение количества гемоглобина и эритроцитов не улучшает транспортировку кислорода и повышает риск тромбообразования. Лицо и плечи становятся ярко-красными, особенно после принятия ванны, что может сопровождаться зудом.
- Аллергическая реакция. Она может возникнуть на медикаменты, пищу, бытовую химию или глистов. Кроме покраснения, могут появляться сухой кашель, чихание и понос. Улучшение наступает при устранении аллергена.
- Розацеа. В начале кожа краснеет от жары или холода, но со временем покраснение становится постоянным. Обычно это заболевание развивается у женщин в период климакса и требует отличия от обычного покраснения, сопровождающегося ощущением «прилива».
- Туберкулез. Щеки становятся постоянно красными, но цвет не яркий. Носогубный треугольник может иметь синеватый оттенок, также наблюдаются кашель, повышенная температура и потливость.
- Скарлатина. Лицо краснеет, а носогубный треугольник бледнеет. Повышается температура, а красная сыпь распространяется по всему телу.
- Пневмония. Краснеет одна щека, может возникать затруднение дыхания, кашель, слабость и повышенная температура.
- Гайморит. Окрашивается одна щека на стороне поражения, сопровождается головной болью, повышенной температурой и заложенностью носа. При закапывании выделяется большое количество секрета, часто слизисто-гнойного.
- Системная красная волчанка. Краснеют обе щеки и спинка носа.
- Кишечная инфекция или ОРЗ у ребенка. Покраснение щек может указывать на развитие ацетонемического синдрома, когда организм использует жиры вместо глюкозы, что токсично влияет на мозг.
- Передозировка атропином или скополамином.
- Отравление галлюциногенами.
Также у людей с вегето-сосудистой дистонией лицо может краснеть при любой болезни, сопровождающейся повышением температуры.
Землистый цвет
Если лицо стало нездорового землистого цвета, это может указывать на хронический недосып, недостаток свежего воздуха, несбалансированное питание, злоупотребление загаром и курение. Однако чаще всего такой оттенок свидетельствует о патологии. Например:
- Проблемы с щитовидной железой. Лицо становится тусклым и отечным, кожа сухая, волосы ломкие, секутся и выпадают. Также может наблюдаться лишний вес при снижении аппетита и плохом питании.
- Онкологические заболевания (раковые процессы) любой локализации, включая лейкоз.
- ВИЧ-инфекция. На начальных стадиях наблюдается незначительное повышение температуры в течение нескольких месяцев, затем увеличиваются лимфоузлы. Позже тускнеет цвет кожи, человек часто болеет пневмонией, мелкие повреждения кожи долго заживают, развиваются хронические болезни, причины которых сложно установить.
- Сепсис (заражение крови). Сначала проявляются симптомы бактериального заболевания: воспаление почек, легких, нагноившиеся раны, абсцессы, остеомиелит, гайморит и т. д. После кратковременного улучшения вновь повышается температура, появляется слабость, головная боль и тошнота, а также симптомы поражения почек или печени.
Бледность
Бледность или нездоровый белый цвет кожи могут указывать на различные заболевания:
а) Острая или хроническая потеря крови:
- эндометриоз;
- внематочная беременность;
- язвенная болезнь;
- внутреннее кровотечение;
б) Спазм сосудов кожи для обеспечения кровоснабжения центральных органов:
- стенокардия;
- онкологические заболевания;
- пороки сердца;
- аневризма аорты;
- жировая эмболия;
в) Заболевания с интоксикацией, вызывающие спазм сосудов: ОРВИ (особенно грипп), приступ астмы, туберкулез и другие инфекции;
г) Недостаток меланина, приводящий к «прозрачности» кожи. Если это затрагивает всю кожу и радужную оболочку глаза, это может быть альбинизм или фенилкетонурия. Появление отдельных белых пятен может указывать на витилиго, имеющее множество причин;
д) Дефицит веществ, необходимых для образования гемоглобина: железа, фолиевой кислоты, витамина B12, белков, глутатиона, глюкозо-6-фосфатдегидрогеназы. Это различные виды анемий — дефицитные и гипопластические, последние могут возникать из-за заболеваний почек;
е) Нарушение вегетативной регуляции сосудов (вегето-сосудистая дистония). Бледность может возникать при стрессе, испуге или нервных переживаниях;
ж) Нарушение гормональной регуляции сосудистого тонуса: сахарный диабет, гипотиреоз;
з) Отеки, затрудняющие видимость сосудов кожи: гипотиреоз, болезни почек, потеря белков при экссудативной энтеропатии, ожогах, синдроме мальабсорбции.
Серое лицо
Серый цвет может указывать на следующие состояния:
- Лейкозы. Эти заболевания маскируются под ОРВИ: возникают слабость, сонливость, повышенная температура. Чаще всего их выявляют при общем анализе крови.
- Заболевания пищеварительной системы: панкреатиты, холециститы. Симптомы включают тошноту, вздутие живота, нарушения стула и боль в верхней части живота после употребления острой, копченой или жирной пищи, а также алкоголя.
- Курение и стресс.
- После перенесенных тяжелых заболеваний.
Зеленованый или оливковый цвет кожи
Оливковый или зеленый цвет кожи лица может свидетельствовать о:
- выраженной интоксикации, особенно при ОРЗ и отравлении;
- онкологических заболеваниях;
- циррозе печени (в этом случае цвет может варьироваться от землистого до цвета мокрого асфальта, а при обострении — до лимонно-желтого);
- заболеваниях почек.
Желтухи
Заболевания, при которых наблюдается желтый цвет лица, называются желтухами. Желтизна может возникать из-за каротина, если человек переел моркови; в этом случае окрашиваются только ладони и стопы. В остальных случаях желтизна связана с избытком билирубина — продукта распада гемоглобина эритроцитов, который метаболизируется в печени. Увеличение уровня билирубина происходит либо при распаде большого количества эритроцитов, либо при нарушении функции печени.
Эритроциты могут разрушаться из-за слабости их мембраны или под воздействием веществ, таких как антирезус-антитела или яды. Состояния, связанные с нарушением мембраны, называются гемолитическими желтухами. Их виды различает врач-гематолог. Отравления гемолитическими ядами лечат врачи-токсикологи, использующие аппарат искусственной почки. При разрушении эритроцитов из-за ожогов лечение проводится в отделениях комбустиологии.
Существуют и другие виды желтух, вызванные заболеваниями печени и желчевыводящих путей:
- перекрытие желчевыводящих путей опухолями, камнями или воспалением;
- синдром Жильбера;
- гепатиты: вирусные, токсические (включая лекарственные), алкогольные;
- цирроз печени.
Желтуха также может проявляться при воспалении поджелудочной железы, которая связана с печенью и желчным пузырем.
Билирубин — опасное вещество, способное повредить мозг. Поэтому при появлении желтушности кожи необходимо срочно вызывать «Скорую помощь». В качестве первой помощи можно принять «Активированный уголь» или другой сорбирующий препарат. Важно сообщить врачам о том, что было съедено или выпито, так как срочность токсикологической помощи влияет на дальнейшее здоровье пациента.
Диагностика
Как определить причину изменения цвета лица, подскажет врач-терапевт. Он назначит анализы или направит к узкому специалисту, исходя из нового оттенка вашей кожи.
При бледности лица вам назначат:
- общий анализ крови с определением ретикулоцитов (предков эритроцитов);
- осмотическую резистентность эритроцитов;
- коагулограмму;
- печеночные пробы.
Если вас беспокоит желтизна, терапевт направит к инфекционисту. Тот, основываясь на вашей истории болезни, УЗИ печени, желчного пузыря и поджелудочной железы, а также печеночных проб и маркеров вирусных гепатитов, решит, кто должен вас лечить: он сам, гастроэнтеролог или гематолог.
Оливковый цвет лица требует внимания гастроэнтеролога. Он осмотрит, прощупает и прослушает ваш живот, назначит УЗИ брюшной полости (после подготовки) и ФЭГДС (с проглатыванием зонда).
Черные или синие оттенки, появившиеся внезапно, особенно при ощущении нехватки воздуха, требуют вызова «Скорой». Эти специалисты определят, кто должен вас консультировать или лечить. Если беспокоят черные пятна без других симптомов, стоит обратиться к дерматологу.
Причины красного цвета лица помогут выяснить кардиологи. Они используют тонометр для измерения давления и ЭКГ. Возможно, потребуется УЗИ почек и надпочечников для выявления причин повышенного давления, а также УЗИ сердца.
Как вернуть цвет лицу
Здоровый цвет кожи можно поддерживать, соблюдая несколько простых правил:
- Не курить.
- Высыпаться.
- Регулярно заниматься физической активностью.
- Избегать вредной пищи, так как многие заболевания возникают из-за неправильного питания.
- Употреблять больше овощей, ягод и фруктов.
- Пить не менее 30 мл воды на килограмм веса. Вода необходима для нормального функционирования ферментов, от которых зависят все процессы в организме.
- Весной и осенью консультироваться с терапевтом о целесообразности приема витаминов.
Если у вас изменился цвет лица, не стоит полагаться на косметологические сайты, обещающие чудесные маски и процедуры. Изменение цвета кожи — это сигнал организма о необходимости помощи. Если бы он мог говорить, он бы сказал: «Уберите мешающий фактор, и я восстановлюсь сам». Сначала примите меры по устранению проблемы, а затем, если будет желание, обратитесь к косметологу или сделайте домашнюю маску. Не откладывайте визит к специалисту: врачи не волшебники, и если болезнь затрагивает несколько органов, помочь будет сложнее.
Лечение изменения цвета кожи зависит от его причины. Без осмотра и выслушивания жалоб сложно дать рекомендации даже опытному врачу.
При оценке состояния кожи обращают внимание на следующие характеристики: окраска, влажность, наличие патологических элементов и тургор.
Окраска кожи здорового человека варьируется и зависит от просвечивания мелких кровеносных сосудов и наличия пигмента (меланина). Обычно она описывается как «обычного цвета».
При патологиях выделяют следующие виды окраски: бледная, розовая, красная, желтушная, синюшная, бронзовая, землистая и другие.
Бледная окраска может возникать из-за низкого уровня гемоглобина, что наблюдается при анемии, или из-за недостаточного наполнения кровью. Она также может быть следствием массивной кровопотери или расстройств гемодинамики.
Покраснение кожи (гиперемия) возникает при повышенном содержании гемоглобина и может наблюдаться при лихорадке, ожогах или воспалениях.
Желтушная окраска возникает из-за накопления билирубина в крови, что наблюдается при заболеваниях печени. При истинных желтухах желтеют кожа, слизистые и склеры глаз.
Синюшная окраска (цианоз) возникает из-за накопления восстановленного гемоглобина, что связано с нарушением вентиляции легких и газообмена. Цианоз может быть центральным или периферическим, в зависимости от его причины.
Бронзовая и темно-бурая окраска возникает из-за избытка меланина, что наблюдается при недостаточности надпочечников.
Землистый оттенок кожи может свидетельствовать о злокачественных опухолях или септических состояниях.
Влажность кожи определяется визуально и на ощупь. Нормальная кожа имеет легкий блеск и гладкость.
При повышенной влажности (гипергидрозе) наблюдаются капли пота, что может происходить при лихорадке или повышенной функции щитовидной железы.
Сухая кожа шероховатая, без блеска и может шелушиться. Это состояние наблюдается при диабете, микседеме и других заболеваниях.
При осмотре кожи могут выявляться патологические элементы: геморрагии, сосудистые звездочки, ксантелазмы, рубцы, высыпания и другие.
Геморрагии проявляются в виде красных или бурых пятен и возникают из-за изменения проницаемости сосудов.
Сосудистые звездочки — расширения капилляров, исчезающие при надавливании. Они часто встречаются при циррозе печени.
Ксантелазмы — желтоватые образования, связанные с отложением холестерина, наблюдаются при атеросклерозе.
Кожные рубцы возникают после операций или травм.
Высыпания на коже могут указывать на инфекционные или аллергические заболевания.
Для исследования состояния сосудов проверяют несколько симптомов: жгута, щипка и молоточкового.
Симптом жгута проверяется с помощью резинового жгута, который накладывают на плечо. Появление петехиальной сыпи указывает на повышенную ломкость сосудов.
Симптом щипка проверяется захватом кожной складки. Появление геморрагического пятна считается положительным результатом.
Молоточковый симптом проверяется постукиванием по грудины. Появление геморрагий также указывает на патологию.
К дополнительным методам относится исследование дермографизма, которое позволяет оценить реакцию кожи на механическое раздражение.
Тургор мягких тканей определяется по состоянию кожи: сохраненный тургор указывает на эластичность, а сниженный — на морщинистый вид.
Состояние ногтей также важно: здоровые ногти блестящие, без поперечной исчерченности.
Тусклые и ломкие ногти могут указывать на анемии или авитаминозы.
Выпуклые ногти наблюдаются при хронических заболеваниях легких, а вогнутые — при железодефицитных анемиях.
Состояние волос оценивается по их количеству и качеству. Изменения могут указывать на эндокринные заболевания или другие патологии.
При осмотре слизистых оболочек обращают внимание на их окраску, влажность и наличие патологических изменений. Нормальная слизистая имеет бледно-розовый цвет и достаточную влажность.
Бледность слизистых может свидетельствовать о сердечно-сосудистых заболеваниях, а покраснение — о воспалительных процессах.
Желтушное окрашивание слизистых указывает на желтуху, а синюшное — на дыхательную недостаточность.
На слизистой оболочке могут появляться специфические пятна, такие как пятна Бельского-Филатова-Коплика при кори.
Источник: studopedia.ru
Изменения цвета кожи (бледность, гиперемия; цианоз и его разновидности; желтухи и их разновидности и др.). Чистота, влажность и эластичность кожи
Определение состояния кожи включает оценку окраски, эластичности, влажности и чистоты.
Окраска кожи зависит от кровенаполнения сосудов, количества и качества пигмента, а также от толщины и прозрачности кожи.
Бледная кожа указывает на недостаточное кровоснабжение (спазм сосудов, коллапс, анемия). Также бледность может быть связана с малой прозрачностью и значительной толщиной кожи у здоровых людей.
Бледная кожа с желтушным оттенком характерна для анемии Аддисона — Бирмера и гемолитических анемий. Бледность с зеленоватым оттенком наблюдается при хлорозе (железодефицитной анемии), а землистый оттенок — при раковом малокровии. Цвет кожи «кофе с молоком» может указывать на подострый инфекционный эндокардит.
Красная окраска кожи (гиперемия) может быть преходящей (при лихорадке, перегреве) или постоянной (при длительном воздействии высоких или низких температур, солнечных лучей). Постоянная гиперемия наблюдается у больных эритремией.
Синюшная окраска кожи (цианоз) возникает из-за гипоксии и накопления восстановленного гемоглобина. Цианоз бывает:
- центральный (диффузный) — охватывает все тело, теплый, встречается при хронических заболеваниях легких;
- периферический (акроцианоз) — наблюдается на конечностях, губах, носу, холодный, связан с сердечной недостаточностью;
- местный — признак нарушения венозного кровотока (тромбоз, сдавление вен).
Желтушная окраска кожи называется желтухой и делится на два типа:
- истинная — связана с повышением билирубина в крови (гемолитическая, печеночная, подпеченочная желтуха);
- экзогенная — вызвана употреблением красящих веществ (акрихин, риванол, каротин).
Темно-бурая или коричневая окраска кожи указывает на недостаточность функции коры надпочечников.
У женщин резкое усиление пигментации сосков и появление пигментных пятен на лице, а также пигментация белой линии живота наблюдаются при беременности.
При работе с соединениями серебра или длительном применении препаратов серебра может возникнуть серая окраска кожи (аргироз). Также могут появляться очаги депигментации (витилиго).
Эластичность кожи определяется взятием кожи в складку двумя пальцами. При нормальном состоянии складка быстро расправляется, при пониженном тургоре — долго сохраняется. Сниженный тургор встречается в старческом возрасте, при длительных заболеваниях и обезвоживании. Повышенный тургор (невозможность взять кожу в складку) наблюдается при отеках и склеродермии.
Влажность кожи определяется прикосновением к телу. В норме кожа умеренно влажная, повышенная влажность наблюдается в подмышечных впадинах, на ладонях и стопах. Обильное потоотделение (гипергидроз) может быть связано с лихорадкой, туберкулезом, малярией и другими заболеваниями.
Сухость кожи может возникнуть при потере жидкости (поносы, рвота) и характерна для уремии (почечной недостаточности).
Чистота кожи оценивается по наличию высыпаний, кровоизлияний, расчесов и рубцов. В норме кожа должна быть чистой.
Кожные высыпания имеют большое диагностическое значение.
Розеола — пятнистая сыпь диаметром 2—3 мм, исчезающая при надавливании, характерна для брюшного тифа, паратифов, сыпного тифа и сифилиса.
Эритема — гиперемированный участок, резко отграниченный от нормальной кожи, появляется при аллергии на пищевые продукты или лекарства, а также при некоторых инфекциях.
Волдырная сыпь (крапивница) — зудящие образования, напоминающие ожоги крапивой, являются проявлением аллергии.
Герпетическая сыпь — пузырьки диаметром 0,5—1,0 мм с прозрачной жидкостью, часто располагается на губах и носу, встречается при гриппе и вирусных заболеваниях.
Пурпура — кожные кровоизлияния, связанные с нарушениями свертываемости крови, наблюдаются при тромбоцитопении, гемофилии и других состояниях.
Папула — бесполостное образование, возвышающееся над уровнем кожи, наблюдается при аллергических заболеваниях.
Буллезная сыпь — пузырчатые высыпания, часто проявление аллергической реакции.
Ливедо — синевато-фиолетовая окраска кожи, наблюдается при пассивной гиперемии и может быть признаком системной красной волчанки или васкулитов.
Стриии (полосы растяжения) могут возникать после беременности или при болезни Иценко — Кушинга.
Втянутые, спаянные с подлежащими тканями рубцы звездчатой формы характерны для сифилитических поражений кожи.
Послеоперационные рубцы красные свидетельствуют о недавних операциях, белые — о давно перенесенных.
При циррозе печени могут наблюдаться телеангиоэктазии, «сосудистые звездочки», представляющие собой сосудистые образования с радиально расширенными сосудами.
Изменения цвета кожи у детей: бледность, мраморность, цианоз
Цвет кожи у детей зависит от внешней среды, состояния нервной системы, гормонов и здоровья. Родители часто замечают изменения в окраске лица или тела, что вызывает беспокойство. Кожа может стать бледной, красной, желтой или синюшной. Если окраска кожи отличается от нормы для данного возраста, важно выяснить причины изменений и устранить их.
Бледность кожи: норма, анемия, патологии
Кожа меняет цвет из-за колебаний тонуса подкожных сосудов. При спазме сосудов она бледнеет, а при их расширении — краснеет. У детей бледность может возникать при переохлаждении, сильном испуге или снижении артериального давления. Это связано со спазмом мелких капилляров и перераспределением крови для поддержки работы органов грудной клетки и брюшной полости.
Бледность кожи также может указывать на патологии, особенно анемию. В детском возрасте чаще всего встречается железодефицитная анемия, но причиной могут быть и острая кровопотеря, гемолиз эритроцитов или нарушения в костном мозге. Бледность может вызывать отек кожи, нарушение сосудистого тонуса при вегето-сосудистой дистонии или проблемы с кровообращением при пороках сердца.
Нарушения микроциркуляции и интоксикация приводят к бледности кожи при пневмонии, дифтерии, миокардитах и эндокардитах. Проблемы с почками, такие как гломерулонефрит, также могут вызывать бледность, как и состояния, связанные с обмороками, ортостатическим коллапсом и шоком.
Почему кожа бледнеет: информация для родителей
Если родители замечают у детей выраженную бледность, сопровождающуюся утомляемостью, плохим аппетитом и вялостью, это может указывать на анемию. Это состояние возникает из-за дефицита эритроцитов в крови, что нарушает поступление кислорода в ткани и приводит к гипоксии. Чаще всего анемия связана с нехваткой железа, которое может плохо усваиваться или недостаточно поступать с пищей. Однако причины могут быть и другими: потеря крови (например, при ранениях), усиленное разрушение эритроцитов из-за различных заболеваний или поражение костного мозга, что мешает синтезу новых клеток. Дети с анемией, помимо бледности с легким желтоватым оттенком, могут испытывать проблемы с ростом волос, ломкость ногтей, частые болезни и быструю утомляемость.
Важно отметить, что бледность кожи также может быть признаком сниженной функции щитовидной железы, дефицита витаминов, ожирения или утолщения кожи. Отличить такую бледность от анемической можно по состоянию слизистых оболочек рта: если они бледные, это дополнительный признак анемии.
У детей бледная кожа может иметь различные оттенки, указывающие на определенные патологии. Желтоватый оттенок может свидетельствовать о гемолитических анемиях, восковидная бледность характерна для кровопотери или нарушений работы костного мозга. Поражения сердца и инфекционные болезни могут придавать коже кремовый или кофейный оттенок. Зеленоватый или землистый цвет лица на фоне резкой бледности часто наблюдается при токсикозах и обезвоживании.
Мраморность кожи у детей
Родители часто беспокоятся, замечая неравномерную окраску кожи ребенка, напоминающую мраморные плитки с чередующимися участками бледности и легкой синюшности или красноты. Дети с такой окраской кожи могут иметь нарушения в нервной системе, особенно в вегетативном отделе, который регулирует тонус сосудов. В результате часть капилляров остается открытой, а часть спазмируется, что приводит к неравномерной окраске кожи. Мраморность чаще всего наблюдается у новорожденных и детей раннего возраста, перенесших гипоксию при родах. Также она может встречаться у детей с эндокринными расстройствами и хроническими заболеваниями, часто сопровождаясь повышенной потливостью и нарушениями температуры в конечностях (холодные руки и ноги).
Цианоз (синюшность) кожи в детском возрасте
Синюшность кожи проявляется в окрашивании от голубовато-синего до темно-вишневого. Это связано с накоплением венозной крови, насыщенной углекислым газом, в капиллярах кожи или слизистых оболочках. Кожа может синеть при снижении уровня кислорода в крови более чем на 15-20% от нормы.
Цианоз может быть тотальным, затрагивая всю поверхность кожи, или местным, охватывающим небольшие участки. У детей цианоз часто наблюдается на кончиках пальцев, вокруг рта, носа, мочек ушей и стоп. Родителям важно понимать, что это явление связано с проблемами кровообращения или дыхания: чем сильнее синеет кожа, тем больше дефицит кислорода.
При рождении тотальный цианоз обычно указывает на пороки легких или сердца, когда кровь недостаточно насыщается кислородом или смешивается венозная и артериальная кровь. Локальная синюшность в конечностях может возникать из-за недостаточного тонуса вен, низкого давления, дефицита кислорода в воздухе или наложения давящих повязок и тугих резинок на одежде.