Боль в макушке головы возникает из-за передачи сигнала о нарушении функции органа или системы через нервные окончания. Дискомфорт может проявляться в виде пульсации или давления, а также сопровождаться шумом в ушах, мурашками и онемением кожи.
Этот симптом указывает на скрытые проблемы в организме.
Используй поиск
Столкнулись с проблемой? Введите в форму «Симптом» или «Название болезни», нажмите Enter, и получите информацию о лечении.
Почему болит макушка головы
Головная боль возникает по разным причинам. Важно учитывать локализацию, сопутствующие симптомы, интенсивность ощущений и анамнез пациента.
Чаще всего боли возникают из-за:
- Защемления нервных корешков в шейном отделе позвоночника;
- Долгого пребывания в неподвижном состоянии;
- Травм, включая сотрясение мозга;
- Недостатка кислорода и духоты;
- Вредных привычек.
Умеренная мигрень проявляется болезненностью в области макушки. Сильный приступ может охватывать затылок, виски или лоб и длится от нескольких часов до 3-5 суток, купируется обезболивающими.
Боль может быть резкой, пульсирующей или ноющей. При физической нагрузке она усиливается и может сопровождаться тошнотой и рвотой.
Кластерные боли имеют кратковременное течение, длятся от нескольких минут до 1 часа и могут быть связаны с гормональным дисбалансом у мужчин и женщин.
К признакам кластерной боли относятся:
- Головокружение и покраснение глаз;
- Боязнь света и шума;
- Интенсивность приступа возрастает с увеличением физической активности.
Черепно-мозговые травмы часто приводят к хроническим болям в теменной области. При нажатии на пораженный участок боль усиливается и может сохраняться несколько недель.
Многие люди теряются и не знают, что делать. У тревожных пациентов такое состояние может перерасти в психосоматическое расстройство, требующее помощи психолога.
Жгучая головная боль в макушке
Патологии сосудов, связанные с изменением их проходимости и анатомии, снижают тонус, что может привести к ущемлению нервов и жгучему болевому синдрому.
Ощущение боли в макушке и темечке испытывают люди с нарушениями кровотока, вегето-сосудистой дистонией, гипотонией и гипертонией. Избавиться от боли можно, укрепив сосуды и нормализовав давление.
Причины жжения в макушке головы:
- Склонность к гипертонии и гипотонии;
- Вегето-сосудистая дистония, остеохондроз;
- Сильный стресс или испуг;
- Остеохондроз шейных позвонков;
- Переутомление и нарушение режима.
Малоподвижный образ жизни и статические позы вызывают боль в верхушке головы из-за перенапряжения мышц спины и шеи. Профилактикой служит смена положения тела каждые 1-2 часа, легкая разминка в течение 15 минут и прогулка на свежем воздухе.
Нарушение режима дня, сопровождающееся недосыпанием, вызывает вялость и апатию, а также симптомы переутомления. Проблему усугубляет неправильное питание и переедание, которые снижают проходимость сосудов.
Что делать, если появилась боль
Хронический стресс влияет на тонус сосудов мозга, вызывая ощущение сжатия. Интенсивность головной боли зависит от продолжительности стресса и часто связана с неврозом.
Неврологические симптомы включают тошноту, головокружение, онемение конечностей и общую слабость. Важно переключиться на позитив, расслабиться и хорошо выспаться.
Если головная боль сохраняется даже после отдыха, это может указывать на серьезные проблемы в организме. При гормональном дисбалансе рекомендуется обратиться к эндокринологу для обследования и назначения необходимых препаратов.
Боль в макушке, переходящая на затылок, требует консультации невролога. При хроническом характере боли может понадобиться помощь психолога.
К какому врачу обращаться
После физических нагрузок или умственного перенапряжения у людей часто ухудшается самочувствие. Боли могут быть разнообразными: сжимающими, давящими, пульсирующими или локализованными с одной стороны головы.
Боли при нагрузках обычно функциональны и могут возникать по нескольким причинам:
- Перепады температуры и атмосферного давления;
- Стресс во время физической активности;
- Жара и духота в помещении;
- Обезвоживание;
- Переедание перед тренировками;
- Лишний вес, который может вызывать гипоксию при нагрузках.
Вероятность возникновения болей выше у людей, работающих в профессиях, таких как программист, бухгалтер или водитель, которые долго проводят время за компьютером и напрягают мышцы глаз и шеи.
Регулярные цефалгии требуют обращения к врачу для исключения серьезных заболеваний и назначения адекватного лечения.
Первичный осмотр проводит терапевт. Он выполнит общий осмотр, измерит артериальное давление, назначит анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи полезно иметь домашний тонометр для отслеживания изменений давления в различных ситуациях. Повышение артериального давления после физической нагрузки может быть причиной болевого синдрома.
Врач может направить к отоларингологу для исключения хронического отита, синусита или гайморита.
Также может быть назначено обследование у окулиста для выявления изменений на глазном дне и возможных дефектов зрения.
Большинство причин головной боли связано с неврологической симптоматикой, поэтому лечением занимается врач-невролог.
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр пациента: проверяются основные неврологические рефлексы и исследуются мышцы шеи.
Врач выписывает направление на анализы: общий анализ крови, биохимический анализ крови и анализ на уровень сахара.
Общий анализ крови с увеличением СОЭ или повышенным содержанием лейкоцитов указывает на воспаление в организме.
Биохимический анализ может выявить недостаток жизненно важных элементов, что приводит к дискомфорту в области головы.
Пониженный уровень глюкозы в крови часто сопровождается головной болью, головокружением и слабостью.
Доктор может назначить дополнительные анализы:
- Газовый состав артериальной крови — выявляет гипоксию головного мозга.
- Анализ крови на гормоны — определяет отклонения в работе гипоталамуса.
Невролог может направить на один или несколько методов диагностики:
- Магнитно-резонансная томография (МРТ) — исключает новообразования (опухоли и кисты), аневризмы. На снимках видны посттравматические дефекты, нейродегенеративные изменения и сосудистые патологии, связанные с атеросклерозом.
- Компьютерная томография (КТ) — информативный метод для исследования головного мозга, показывающий патологические изменения черепа и мозга, а также последствия черепно-мозговых травм. Недостаток — высокая доза облучения.
- Электроэнцефалография — выявляет патологические изменения в сосудах и нарушения мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи) — показывает атеросклеротические бляшки, сужение и извитость артерий, что может привести к гипоксии мозга.
- Реоэнцефалография (РЭГ) — оценивает тонус и кровенаполнение сосудов, помогает диагностировать гипертонию, атеросклероз и вегето-сосудистую дистонию.
- МРТ шейного отдела позвоночника — выявляет шейный остеохондроз, который может вызывать боли в голове и шее, усиливающиеся при поворотах.
- Реовазография сосудов головного мозга (РВГ) — показывает качество кровотока по магистральным сосудам и оценивает коллатеральное кровообращение.
- Рентгенография — позволяет увидеть только костные структуры черепа, мягкие ткани не отображаются.
Не стоит паниковать при назначении такого обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого процесса.
На основании проведённых исследований, если серьёзные органические поражения не обнаружены, обычно диагностируется причина болезни. Она может быть связана с сосудистыми спазмами, гипоксией мозга, гипертонусом сосудов, нарушениями гормонального фона, вегето-сосудистой дистонией или остеохондрозом, провоцируемыми физической или психоэмоциональной нагрузкой.
Безопасные лекарства и таблетки
При посещении врача пациент должен быть готов ответить на вопросы о частоте и интенсивности болевого синдрома. Это поможет врачу определить правильную тактику лечения.
Группы препаратов эффективные при эпизодических приступах боли
Лекарства для лечения этой патологии — нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим действием, снимают воспаление и устраняют отёчность.
Часто назначают:
- Ибупрофен — 400 мг в сутки;
- Кетопрофен — 100 мг/с;
- Напроксен — 500 мг/с;
- Мелоксикам — 7,5-15 мг/с;
- Целекоксиб — 200 мг/с.
Большинство НПВП имеют побочные эффекты: при длительном применении они могут негативно влиять на органы желудочно-кишечного тракта, вплоть до развития гастрита.
Мелоксикам и Целекоксиб — препараты нового поколения, которые не оказывают негативного воздействия на ЖКТ, но их стоимость относительно высока.
Анальгетики часто используются в домашних условиях для снятия приступа. Они не лечат заболевание, а лишь уменьшают болевые ощущения. Эти препараты подходят для купирования эпизодических приступов, но их систематическое применение может привести к абузусному синдрому.
При приступе боли можно принять:
- Парацетамол — 100 мг;
- Цитрамон;
- Анальгин — 500 мг;
- Миг — 200-400 мг.
Если при обследовании обнаруживается цефалгия после нагрузки из-за повышения кровяного давления, врач назначит препараты для ранней стадии гипертонии: сосудорасширяющие средства, ингибиторы АПФ, диуретики, блокаторы кальциевых каналов.
Самостоятельное назначение антигипертензивных препаратов недопустимо. Самолечение может привести к серьёзным последствиям.
При мышечном напряжении в рамках комплексного лечения применяют миорелаксанты. Они расслабляют спазмированные мышцы головы и шеи, снимая спастическую боль и восстанавливая кровоток.
Часто назначают:
- Мидокалм — 150-450 мг в сутки;
- Сирдалуд (Тизанидин) — 4 мг/с;
- Баклофен — 15 мг/с.
В комплексном лечении также назначают ноотропные препараты: Фенибут, Ноотропил, Глицин. Они активизируют функции мозга, повышают его устойчивость к повреждающим факторам, улучшают мозговое кровообращение и устраняют последствия черепно-мозговых травм.
Седативные средства в сочетании с основными препаратами способствуют расслаблению мышц и снижению тонуса сосудов. Приём транквилизаторов помогает снять болевые ощущения, но может быстро вызвать зависимость с синдромом отмены.
Седативные средства, не вызывающие привыкания: Афобазол, Атаракс; спиртовые настойки валерианы, пустырника, Марьина корня.
При сильных приступах применяют комбинации лекарств: Сирдалуд 2 мг + Аспирин 500 мг или Анальгин 250 мг + седативное средство.
Хорошо зарекомендовали себя витаминные комплексы группы В. Витамины В1, В6, В12 положительно влияют на центральную нервную систему и восстанавливают структуру нервных тканей. Часто назначают: Нейромультивит, Мильгамма, Нейровитан.
Если приступы боли повторяются чаще 10 раз в месяц, назначают курсовое лечение Ибупрофеном в дозе 400 мг в сутки на 2-3 недели и миорелаксантами на 2-4 недели.
Единой схемы снятия болевого синдрома не существует. В зависимости от причины каждому пациенту требуется индивидуальный подбор препаратов.
Лечение хронического течения заболевания
Цефалгия иногда становится хронической, вызывая ежедневные боли с различной интенсивностью.
Для лечения назначают трициклические антидепрессанты на срок 2-6 месяцев. Они уменьшают болевые ощущения и помогают нормализовать психовегетативное состояние нервной системы.
Чаще всего используется Амитриптилин в дозе 10-100 мг/сутки, которую увеличивают постепенно. Препарат эффективно снимает боль, но имеет множество побочных эффектов и может вызывать привыкание.
В качестве альтернативы назначают селективные ингибиторы обратного захвата серотонина, такие как Флуоксетин, Пароксетин и Сертралин. Курс лечения составляет не менее 2 месяцев, и эти препараты менее токсичны.
Кроме медикаментозной терапии врач может рекомендовать массаж, физиотерапию или иглорефлексотерапию.
Противопоказания к применению
Любые лекарственные препараты имеют показания и противопоказания. В инструкции к ним указаны возможные побочные действия и случаи, когда их применение не рекомендуется.
Общие противопоказания к обезболивающим средствам:
- Индивидуальная непереносимость препарата или его компонентов.
- Беременность и период лактации. Препараты могут проникать через плаценту и выделяться с молоком, что негативно сказывается на плоде или новорожденном. В крайних случаях, при невозможности облегчить боль другими способами, разрешено использовать Парацетамол.
- Язвы и эрозии органов пищеварения.
- Гепатит.
- Дерматозы.
- Заболевания сердечно-сосудистой системы.
- Бронхиальная астма.
- Нарушения кроветворения.
- Аллергия.
- Проблемы с печенью и почками. Применение препаратов возможно только под контролем врача.
- Детский возраст.
Ацетилсалициловая кислота противопоказана детям до 14 лет из-за риска синдрома Рея, который может привести к острой печеночной недостаточности.
Нестероидные противовоспалительные препараты имеют множество противопоказаний, особенно при заболеваниях желудочно-кишечного тракта. Исключение составляет Парацетамол, который щадяще воздействует на организм и не блокирует синтез простагландинов в периферических тканях.
Частый прием обезболивающих противопоказан для всех категорий людей.
Когда болит макушка головы, это ухудшает качество жизни. Цефалгия снижает работоспособность, затрудняет отношения в семье и мешает осуществлению планов.
Если человек не знает причины головной боли, ему следует обратиться к врачу. Болевые ощущения в области макушки могут указывать на различные патологии. Для точной диагностики необходимо пройти обследование.
Основные причины дискомфорта
Сильные головные боли в области макушки часто связаны с артериальной гипотонией. Пониженное артериальное давление негативно влияет на сосудистую систему, особенно на артериолы и мелкие сосуды. Это приводит к растяжению сосудистых стенок и увеличению притока крови. Другие причины болей в макушке включают:
- Повышение внутричерепного давления.
- Нарушение функций нервной системы.
- Проблемы с кровотоком в мозге.
Снижение тонуса вен в мозговых тканях ухудшает отток крови из черепной полости, что вызывает головную боль в области макушки и других участках. Цефалгия усиливается в горизонтальном положении, при физическом напряжении и с опущенной головой. Боль обычно достигает максимума утром и постепенно уменьшается в течение дня.
Уменьшение болей связано с вертикальным положением тела и повышенной физической активностью, что стимулирует симпатическую нервную систему и повышает тонус вен. Боль в верхней части головы может также быть вызвана неудобным положением во время сна и нездоровым образом жизни.
Нарушение режима сна и наличие вредных привычек, таких как злоупотребление алкоголем и курение, могут привести к цефалгии. Пища с высоким содержанием холестерина способствует образованию атеросклеротических бляшек, что нарушает кровоток и может вызывать головные боли. Для выяснения причин головной боли необходимо обратиться к врачу для изучения анамнеза и проведения диагностики.
Боли, связанные с поражением сосудов головы
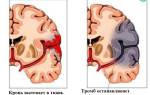
Боль в макушке может указывать на патологии сосудистой системы. Эти изменения могут быть острыми или хроническими. В первом случае сбои связаны с резким повышением артериального давления, что нарушает ауторегуляцию кровотока в мозге.
Высокое давление разрушает эндотелий мелких сосудов, вызывает некроз артериол и приводит к микроскопическим кровоизлияниям. Эти процессы способствуют развитию вазогенного отека мозговых структур.
Боль, как правило, локализуется в теменной части головы. Если болит макушка, причиной может быть ишемия мозга, вызванная ухудшением кровоснабжения. Это состояние приводит к сильной боли в теменной области.
Ишемия возникает из-за сосудистых заболеваний, таких как атеросклероз и тромбоз. Исследования показывают, что боль в макушке чаще связана с очагами ишемии в вертебро-базилярном бассейне, образованном позвоночными артериями. Врачи считают, что цефалгический синдром может развиваться из-за рефлекторного напряжения мышц шеи.
Психоэмоциональные расстройства
Стрессы, психические нагрузки, неврозы и нервное перенапряжение часто приводят к регулярным головным болям в области темени. Примерно 90% населения сталкиваются с этой проблемой. Головные боли могут быть хроническими или эпизодическими, с частотой около 10-15 приступов в месяц. Длительность каждого приступа варьируется. Чаще всего такие боли наблюдаются у людей с выраженными мышечно-тоническими реакциями и повышенной тревожностью.
Отличительные признаки:
- Диффузное распространение, отсутствие четкой локализации.
- Монотонная, сдавливающая, тупая боль в области макушки и других участках головы.
- Усиление боли при ношении плотно прилегающего головного убора и при манипуляциях с волосами (расчесывание, укладывание в пучок).
Боль в области макушки обычно сопровождается нейровегетативными симптомами. Она может быть легкой или умеренной. Приступы провоцируют эмоциональное напряжение, проблемы на работе и дома, монотонная работа, недостаток отдыха и беспокойный сон.
Кластерные боли в теменной части
Невыносимая боль в темени возникает спонтанно и кратковременно. Резкие, интенсивные боли локализуются в теменной области и проявляются в виде чередующихся приступов, затрагивая одну сторону головы — правую или левую. Длительность приступа составляет 15-60 минут, а частота варьируется от нескольких раз в день до одного раза в два дня в период обострения.
Кластерные боли в области макушки головы врачи связывают с сосудистой аневризмой (чаще всего затрагивается позвоночная артерия), назофарингеальной карциномой, травмами головы, субдуральной гематомой, синуситом и инфарктом спинного мозга в шейном отделе. Вторичные симптомы включают:
- Слезотечение и покраснение глаза с той стороны, где локализуется боль.
- Отечность тканей век.
- Чувство заложенности носа и уха.
- Гиперемия кожи.
- Повышенное потоотделение в области лица.
Распространенность патологии составляет 50-200 случаев на 100 тысяч населения, чаще она диагностируется у мужчин и обязательно сопровождается ночными атаками. Основной принцип лечения кластерной головной боли в области темени — купирование болевого синдрома. К основным методам терапии относятся ингаляции кислородом, прием триптаминовых препаратов и дигидроэрготамина (альфа-адреноблокатор).
Патологии позвоночника
Причины головной боли в теменной части головы часто связаны с заболеваниями позвоночника. Цервикальная цефалгия, возникающая на фоне шейного остеохондроза, диагностируется в 30% случаев. Сначала боль локализуется в области шеи, затем распространяется на череп. Тупая боль сопровождается ощущением напряженности в затылке и напоминает приступы мигрени.
Гипертония
Боль в макушке может возникать при повышении артериального давления, особенно при резком и значительном его увеличении. Чаще всего это связано с сосудистыми кризами, которые наблюдаются при гипертонической болезни.
Скачки давления могут быть вызваны такими состояниями, как феохромоцитома, эклампсия или передозировка ингибиторов моноаминоксидазы. Сосудистый криз — это нарушение локального кровотока и ухудшение гемодинамики.
Головная боль, вызванная повышением давления и локализующаяся в области макушки, обычно появляется утром после пробуждения. Она постепенно затихает, но может усиливаться после физической активности.
Резкий подъем артериального давления вызывает сильную боль в затылке и теменной области, что может привести к острой гипертонической энцефалопатии. Это состояние сопровождается рвотой, нарушением сознания и судорогами, и требует экстренной медицинской помощи.
Мигрень
Головная боль в области темени возникает из-за нарушений в тригемино-васкулярной системе и нейрогенных воспалений неинфекционной природы. Чаще всего это наблюдается у женщин. Причины такой боли включают:
- Натяжение и деформацию сосудов, а также патологическое увеличение просвета между сосудистыми стенками.
- Раздражение оболочек мозга, вызванное интоксикацией или воспалительными процессами.
- Заболевания органов зрения и слуха.
Распространенность мигрени составляет около 16% среди населения. Боль чаще односторонняя, но в 40% случаев может локализоваться с обеих сторон в области макушки. Она проявляется интенсивно, навязчиво и пульсирующе. Симптомы включают покраснение кожи лица, усиленное потоотделение, тошноту и рвоту.
Физическое переутомление
Боль в макушке головы может быть вызвана перенапряжением из-за значительных физических нагрузок, чаще у женщин. Эти болевые ощущения связаны с гиперактивностью болевых рецепторов и повышенной активностью проводников.
Цефалгия часто возникает на фоне дегенеративных изменений в связочных тканях шейного отдела позвоночника. Компрессия нервных окончаний в позвоночнике приводит к боли, преимущественно в затылочной области и на макушке. Это состояние называется цервикальной дорсопатией.
В отличие от обычного остеохондроза, цервикальная дорсопатия включает различные воспалительные и невоспалительные нарушения в области спины, которые могут вызывать цефалгический синдром. Чрезмерное напряжение или компрессия мышц шеи часто приводят к ощущению сдавливания черепа.
Черепно-мозговые травмы
Болезненные ощущения после травмы макушки закономерны. Они возникают из-за повреждения внешних и внутренних тканей. Обычно симптомы кратковременны и исчезают после правильного лечения.
Онкологические изменения в мозге
Цефалгия, вызванная злокачественными опухолями, встречается в 4% случаев. Боль возникает из-за роста новообразования и сдавливания окружающих тканей. Вторичные симптомы включают усиление боли утром, рвоту и нарастающую интенсивность приступов. Также стоит обратить внимание на резкое снижение веса, депрессивное состояние и судороги.
Терапия болевых ощущений в теменной области
Лечение цефалгии начинается с выявления причин ее возникновения. Врач-невролог изучает анамнез, результаты лабораторных анализов и инструментальных исследований (КТ, МРТ, УЗИ, ангиография, допплерография) для постановки диагноза и выбора методов терапии. Не рекомендуется просто принимать обезболивающие препараты при постоянной и сильной боли в голове. Раннее выявление нарушений способствует эффективному лечению и устранению первичных причин цефалгии. Своевременная терапия помогает предотвратить развитие серьезных заболеваний.
Существует множество причин, вызывающих болезненные ощущения в верхней части головы. Только врач может точно определить патологию, провоцирующую цефалгический синдром.