В статье рассмотрены особенности ишемической болезни сердца, ее разновидности, факторы риска, причины развития, опасности, симптомы, а также лечение и профилактика.
Что такое ИБС
Ишемическая болезнь сердца (ИБС) — это поражение сердечной мышцы, вызванное недостаточным или отсутствующим кровоснабжением. Основная причина — патология коронарных артерий.
ИБС является одной из самых серьезных проблем кардиологии и медицины в целом, оставаясь основной причиной смертности в мире (более 70% случаев). В Европейском Союзе острый инфаркт миокарда и инсульт составляют до 90% всех сердечно-сосудистых заболеваний.
Заболевание имеет гендерные особенности. Чаще страдают мужчины работоспособного возраста, что связано с защитным действием половых гормонов у женщин, предотвращающих развитие атеросклероза. Однако после климакса этот барьер исчезает, и риск ИБС у женщин возрастает. В России соотношение заболеваемости остается 50/30 в пользу мужчин. Каждый год в стране фиксируют около 700 000 смертей от различных форм ишемии сердца. Особую тревогу вызывает рост случаев внезапной остановки сердца при видимом благополучии.
Патогенез ИБС связан с дисбалансом между необходимым для нормальной работы миокарда кровоснабжением и фактическим кровотоком в коронарных артериях. Причины заболевания разнообразны, но дефицит притока крови особенно выражен при атеросклерозе питающих артерий на фоне увеличения потребности сердца в белках, жирах, углеводах и кислороде.
Разновидности заболевания
ИБС — это группа заболеваний с множеством симптомов, связанных с причиной болезни. Разные виды ишемической болезни сердца могут переходить друг в друга, что усложняет диагностику и лечение. Выделяют две основные формы ИБС:
- острую ишемию миокарда — частую причину быстрого летального исхода;
- хроническую ишемическую болезнь сердца, проявляющуюся загрудинным дискомфортом, аритмиями и другими симптомами, которые могут длиться долго.
Существует также более детальная классификация болезни.
Классификация
Конкретизировать нозологические формы ишемии сердца сложно, так как основная причина общая, а клинические проявления разнообразны. ВОЗ рекомендует систематизировать ИБС следующим образом:
-
Первичная остановка сердца или мгновенная коронарная смерть — непредсказуемое состояние, вероятно, из-за электрической нестабильности сердечной мышцы. Это происходит в течение 6 часов после сердечного приступа на глазах у свидетелей. Возможные исходы: успешная реанимация или летальный исход.
-
Стенокардия напряжения: стабильная (разделяется на функциональные классы I–IV) и нестабильная (возникает впервые, после операции, после инфаркта, прогрессирует).
-
Ишемия сердца без болевого синдрома — диагностируется случайно при инструментальном обследовании.
-
Инфаркт: трансмуральный (крупноочаговый) и мелкоочаговый (локальный). Это некроз тканей из-за недостатка питания и кислорода.
-
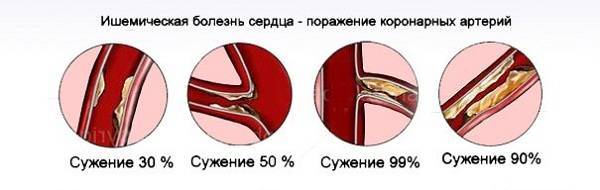
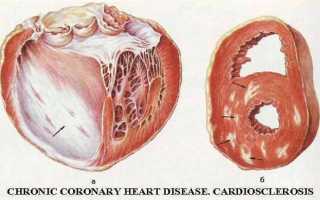
Постинфарктный кардиосклероз — развивается на фоне замещения мышечных волокон соединительной тканью, что нарушает сократительную способность миокарда. Это форма хронической ИБС.
-
Нарушения ритма сердца (НРС): аритмии, тахикардии, тахисистолии, брадикардии, экстрасистолы, мерцание, фибрилляция — предшественники стенокардии или инфаркта.
-
Сердечная недостаточность: острая и хроническая, от I до IV стадии — результат нарушения питания коронарными сосудами.
-
Особые формы стенокардии: Х-синдром, рефрактерная, спонтанная стенокардия (вазоспастическая, вариантная, Принцметала).
Причины и факторы риска
Читайте также: особенности атеросклеротической болезни сердца
При ограничении кровотока на 75% развивается стенокардия напряжения, а при полной окклюзии – остановка сердца. Причинами ишемической болезни сердца (ИБС) могут быть кардиоспазм, тромбоэмболия и спазм венечных артерий.
Кроме причин, в развитии ИБС важную роль играют провоцирующие факторы, которые делятся на устраняемые и неустранимые. К неустранимым относятся расовая принадлежность, наследственная предрасположенность и гендерный фактор.
В Африке случаи ишемии сердца встречаются реже, чем в ЕС и США. Если в семье были случаи смерти от инфаркта до 55 лет, риск повторения значительно возрастает.
К устраняемым факторам, способствующим прогрессированию ИБС, относятся:
- постоянное переедание, избыточный вес и ожирение;
- несбалансированное питание с избытком углеводов и жиров, характерное для средней полосы России, севера страны, Зауралья и Дальнего Востока;
- гиподинамия (у мужчин младше 40-50 лет, занимающихся умственным трудом, ИБС встречается в 5 раз чаще, чем у спортсменов, завершивших карьеру);
- злоупотребление табаком и алкоголем (сосудистые нарушения из-за никотиновой интоксикации);
- сахарный диабет обоих типов (инфаркт – основная причина смерти диабетиков);
- стресс и эмоциональное перенапряжение: сердце работает быстрее, давление в сосудах растет, а доставка кислорода и витаминов к сердцу снижается;
- артериальная гипертензия, провоцирующая ИБС – гипертрофия левого желудочка на фоне гипертонии является наиболее вероятной причиной летального исхода при ишемии сердца;
- изменение вязкости крови, способствующее тромбозу, закупорке коронарных артерий и некрозу миокарда.
Сочетание нескольких факторов со временем увеличивает риск возникновения главных причин ИБС.
Симптомы ИБС
К предшественникам патологии относятся:
- неприятные ощущения за грудиной: покалывания, дискомфорт, незначительные боли, которые связывают с нагрузкой, усталостью или возрастом, но не воспринимают как предупреждение о патологии;
- хроническая усталость. Человек просыпается не восстановившимся, чувствует разбитость и недомогание, считая это нормой из-за погоды, плохого сна или простуды;
- одышка при физической нагрузке, исчезающая после короткого отдыха;
- ишемическая болезнь, проявляющаяся аритмией, внезапными кратковременными приступами без последствий, которые также воспринимаются как возрастная норма из-за перегрузки работой и домашними делами;
- предшественники ИБС — приступы дурноты, головокружение, предобморочные состояния;
- признаки ишемической болезни сердца — изжога или колики в животе.
Любой из этих симптомов, особенно в сочетании, является поводом для консультации у кардиолога.
Характер болей
При развитии ИБС важно учитывать не только признаки ишемической болезни, но и характер болей за грудиной. Эти боли возникают из-за раздражения нервных окончаний токсинами, которые образуются в миокарде при гипоксии сердечной мышцы. Триггерами могут быть стресс или физическая нагрузка.
Сердечные боли, начинающиеся в состоянии покоя, усиливаются при нагрузке. Возможна иррадиация в левую руку, плечо, лопатку и шею. Интенсивность приступа варьируется от 30 секунд до 10 минут. Кардиологические боли всегда купируются Нитроглицерином.
Абдоминальные боли редко воспринимаются как сердечные, но у мужчин первые признаки часто локализуются именно в этой области. Еще одной особенностью кардиалгий является их начало преимущественно в утренние часы.
Гендерные различия
Симптомы ишемической болезни сердца (ИБС) не зависят от пола, но имеют возрастные особенности. У мужчин клинические проявления возникают после 55 лет, у женщин — после 65. У мужчин первыми симптомами являются острый инфаркт миокарда (ОИМ), а у женщин — стенокардия, включая ее специфическую форму Х, которая встречается только у женщин. Это связано с защитной ролью эстрогенов у женщин. Также женщины чаще подвержены паническим атакам и кардиофобии, что требует более тщательной диагностики.
Основные симптомы ИБС проявляются в 9 острых и хронических формах. Каждая форма имеет свою симптоматику, представленную в таблице.
| Симптом ИБС | Характеристика клинических проявлений |
|---|---|
| Внезапная остановка сердца (коронарная смерть) | Человек теряет сознание, предвестники отсутствуют, редко отмечается загрудинный дискомфорт. При отсутствии помощи может наступить смерть. |
| Инфаркт (ОИМ) | Характеризуется сильной болью за грудиной, иррадиирующей в челюсть, зубы, запястье. Боль давящая или жгучая, длится более 15 минут, не снимается нитроглицерином. Сопровождается гипергидрозом и слабостью. |
| Сочетание инфаркта с энцефалопатией, прединсультом | Проявляется одышкой, кашлем, головокружением, обмороком, нарушением речи, абдоминальными болями, аритмией, отеками ног. |
| Стенокардия напряжения | Нестерпимая боль, снимается нитроглицерином, других симптомов нет. |
| Кардиосклероз после инфаркта | Диагностируется через месяц после ОИМ. Признаки: одышка, аритмия, пастозность ног, слабость, гипергидроз. Риск рецидива инфаркта требует наблюдения врача. |
| Нарушения ритма сердца | Хроническая форма ИБС с учащенным или замедленным пульсом, перебоями, чувством разбитости. |
| ХСН (сердечная недостаточность) | Основной симптом — отечность, быстрая утомляемость и одышка на фоне основной патологии. |
| Особые формы ИБС | Включают Х-синдром, вазоспастическую и рефрактерную стенокардию. Симптомы схожи со стенокардией напряжения, усиливаются спазмом сосудов и не поддаются обычному лечению. |
| Безболевая ишемия сердца | Латентная форма, выявляется случайно при обследовании. |
Чем опасна патология
Ишемическая болезнь сердца (ИБС) возникает из-за нарушения питания и кислородоснабжения сердца. Пациенты с ИБС часто привыкают к своему состоянию и перестают воспринимать его как угрозу для здоровья. Эта беспечность может привести к серьезным последствиям.
Одним из самых опасных является спонтанная остановка сердца. Электрическая лабильность сердечной мышцы — следствие ИБС, часто в латентной форме. Человек может заснуть в хорошем состоянии, а под утро у него останавливается дыхание и сердце. Родственникам трудно понять, что причиной является ишемия миокарда, которая могла присутствовать у пациента в течение многих лет. Симптомы ИБС не фиксировались, но на вскрытии обнаруживается рубец на сердце.
Диспансеризация помогает предотвратить такие риски, но ежегодные обследования часто игнорируются, что может привести к коронарной смерти.
Еще одной опасностью является острый инфаркт миокарда, который вызывает некроз тканей и постинфарктный кардиосклероз. Это приводит к нарушению сократительной способности миокарда, что делает восстановление невозможным и увеличивает вероятность летального исхода.
Сердечная недостаточность, как острая, так и хроническая, также представляет серьезную угрозу. Сердце не может выполнять свои функции, и кровь не поступает в достаточном количестве к внутренним органам, что приводит к их функциональным и органическим нарушениям.
Осложнения
Ишемическая болезнь сердца (ИБС) связана с нарушением кровотока и относится к гемодинамическим расстройствам. Эти расстройства приводят к множеству морфологических и функциональных изменений в организме, которые определяют прогноз заболевания. Процесс декомпенсации включает несколько стадий:
- На первой стадии наблюдается сбой в энергосистеме кардиоцитов.
- На второй стадии нарушается сократительная способность левого желудочка (это временный процесс).
- Третья стадия характеризуется замещением клеток сердечной мышцы соединительной тканью.
- На четвертой стадии изменяется способность сердца к сокращению и расслаблению.
- Пятая стадия включает расстройства автоматизма и нарушения проводящей системы сердца, что может привести к аритмиям, мерцанию и фибрилляции.
Все эти этапы представляют собой последовательный механизм развития сердечной недостаточности, основного осложнения ИБС, которое угрожает жизни пациента.
Диагностика
Электрокардиограмма и эхокардиография в покое не являются методами диагностики ишемической болезни сердца (ИБС). Однако в некоторых случаях они могут помочь в выявлении ИБС, например, при обнаружении признаков перенесенного инфаркта миокарда или при проведении исследований на фоне болей в грудной клетке.
Холтеровский мониторинг (мониторирование ЭКГ) также не является методом диагностики ИБС, хотя используется для этой цели слишком широко. Депрессии сегмента ST, выявляемые при холтеровском мониторинге, часто неспецифичны, особенно у женщин.
Основным методом диагностики ИБС являются нагрузочные пробы. К ним относятся ЭКГ-пробы с физической нагрузкой и стресс-эхокардиография, проводимая во время физической нагрузки или сразу после нее, а также на фоне препаратов, повышающих работу сердца, таких как добутамин. Сцинтиграфия миокарда (изотопное исследование сердца с нагрузкой) в России доступна лишь в нескольких центрах.
На основании результатов нагрузочных проб принимается решение о необходимости направления пациента на коронарную ангиографию. Начинать обследование с коронарной ангиографии нецелесообразно. Этот метод позволяет визуализировать поражения коронарных артерий (атеросклеротические бляшки), но не всегда дает возможность оценить их функциональную значимость и влияние на ишемию миокарда.
Лечение ИБС
Лечение ишемической болезни сердца (ИБС) является комплексным и включает как медикаментозные, так и немедикаментозные методы.
Немедикаментозное лечение направлено на коррекцию факторов риска: улучшение питания, снижение массы тела, нормализацию физической активности и артериального давления, а также контроль углеводного обмена при сахарном диабете.
Медикаментозное лечение основывается на назначении различных групп препаратов для комплексного воздействия. Основные группы лекарств:
-
Нитраты
- Короткого действия – используются для купирования приступов (например, нитроглицерин, эффект наступает через 1–5 минут).
- Длительного действия – применяются для профилактики приступов (изосорбид моно- и динитрат).
-
Бета-адреноблокаторы – снижают сократимость миокарда:
- Селективные – блокируют только один вид рецепторов (метопролол, атенолол).
- Неселективные – блокируют все симпатические рецепторы (пропранолол).
-
Антиагреганты (аспирин, клопидогрель) – уменьшают свертываемость крови, влияя на агрегацию тромбоцитов.
- Статины (симвастатин, нистатин) – снижают уровень холестерина в липопротеидах низкой плотности.
- Метаболические средства (предуктал) – повышают доставку кислорода к сердечной мышце.
- Ингибиторы ангиотензинпревращающего фермента (лизиноприл, рамиприл) и блокаторы рецепторов ангиотензина (лозартан, валсартан).
Возможно использование комбинаций этих препаратов.
Немедикаментозное лечение
Подходы к терапии ишемической болезни сердца (ИБС) различаются. Острый процесс требует экстренных мероприятий в реанимации. При хроническом течении заболевания лечение начинается с ограничения физической активности. Рекомендуется медленная ходьба и подъем по лестнице с остановками при выраженных симптомах. При минимальной симптоматике полезны плавание, велопрогулки и пешие прогулки на короткие расстояния.
Параллельно с коррекцией физических нагрузок вводится диетотерапия. Атеросклероз — основная причина ИБС, поэтому важно сбалансировать рацион.
Исключаются жирная, копченая, пряная, острая, соленая пища, консервы, фаст-фуд и алкоголь.
Рекомендуются продукты, укрепляющие сосуды и нормализующие липидный обмен: клетчатка, мед, орехи, баклажаны, гранат, цитрусовые, морская капуста, нежирные сорта мяса, рыбы и морепродукты.
К дополнительным немедикаментозным методам лечения ИБС относятся гидропроцедуры, ударно-волновая терапия, массаж, акупунктура и кислородотерапия.
Все методы лечения должны согласовываться с врачом.
Терапия лекарствами
Лечение ишемии сердца медикаментами включает комплекс лекарств, которые помогают нормализовать давление, купировать боли в сердце, контролировать вязкость крови и снижать уровень холестерина.
Дозировку, схему приема и длительность терапии определяет врач. Фармакологическая терапия является основой профилактики осложнений, внезапной остановки сердца и сохранения качества жизни.
Несмотря на достижения фармакологии, полного средства от атеросклероза и его осложнений пока не существует.
Препараты делятся на несколько групп по механизму действия. Основные из них представлены в таблице.
| Лекарственная группа | Механизм действия |
|---|---|
| Нитраты (например, Нитроглицерин, Нитросорбид) | Купируют боль, расширяя сосуды и обеспечивая приток крови к сердцу. Используются для профилактики стабильной стенокардии. Возможны привыкание и падение давления, не рекомендуются при АД ниже 110/70. |
| Бета-блокаторы (Метопролол, Бисопролол) | Уменьшают частоту и силу сердечных сокращений, влияя на рецепторы клеток. Противопоказаны при бронхиальной астме, пульсе менее 60 ударов в минуту и АД ниже 90/60. |
| Ингибиторы АПФ (Каптоприл, Эналаприл) | Положительно влияют на прогноз ИБС, снижая смертность от инфаркта и декомпенсации ХСН. Противопоказаны при индивидуальной непереносимости, двустороннем стенозе почечных артерий и беременности. Могут быть заменены сартанами (например, Валсартан). |
| Статины (Аторвастатин, Розувастатин) | Нормализуют липидный обмен, устраняя атеросклеротические бляшки. Назначаются при уровне общего холестерина выше 4,5 ммоль/л. Противопоказаны при заболеваниях печени и почек, миопатиях, беременности и лактации. |
| Антиагреганты и антикоагулянты (Клопидогрель, Аспирин) | Предотвращают тромбоз и контролируют вязкость крови. |
| Антагонисты кальция (Верапамил, Амлодипин) | Расширяют сосуды, влияя на кальциевые каналы. Противопоказаны при гипотонии и ХСН. |
| Диуретики (Индапамид, Фуросемид) | Удаляют лишнюю жидкость из организма, снижая нагрузку на миокард. |
| Антиаритмические средства (Панангин, Кордарон) | Восстанавливают ритм сердца и проводимость электроимпульсов. Противопоказаны при заболеваниях щитовидной железы и беременности. |
| Цитопротекторы (Триметазидин, Милдронат) | Защищают миокард от гипоксии и балансируют метаболизм. |
Ангиопластика
Ангиопластика — это эндоинвазивная процедура при ишемической болезни сердца (ИБС), которая позволяет провести стентирование коронарных артерий. Введение катетера осуществляется через бедренную или плечевую артерию. На конце катетера находится баллон, который под контролем рентгена устанавливает стент в области сужения.
Баллон «вдавливает» холестериновую бляшку в стенку сосуда. Иногда применяют стенты с пружинкой — специальной подпоркой для стенок, пораженных атеросклерозом.
Шунтирование
Хирургическое лечение ишемической болезни сердца проводится методом шунтирования, который требует длительной реабилитации. Операция направлена на восстановление кровоснабжения сердечной мышцы путем создания нового сосудистого русла, обходящего пораженные атеросклерозом коронарные артерии. В период восстановления, который длится полгода, необходимо:
- ограничить физические нагрузки;
- исключить стрессы;
- соблюдать диету;
- отказаться от алкоголя и курения.
Срок службы шунтов составляет 6 лет.
Народные средства
Ишемия сердца требует здорового образа жизни, и народные средства могут в этом помочь. Травы и растения положительно влияют на сосуды, миокард, липидный обмен и вязкость крови. Наиболее популярные средства при фитотерапии ИБС:
- Боярышник укрепляет миокард и снижает частоту сердечных сокращений. Однако он имеет кумулятивный эффект и может влиять на артериальное давление, поэтому чай из боярышника следует принимать с осторожностью. Сухие ягоды (1 столовая ложка) заливают 500 мл кипятка, настаивают 15 минут и пьют в два приема с интервалом не менее 6 часов.
- Отвар из ягод боярышника, шиповника и пустырника: по 100 г каждого растения заливают литром воды, доводят до кипения, варят 7 минут, затем остужают и фильтруют. Принимают натощак по половине стакана.
- Листья хрена улучшают микроциркуляцию, но отвары из них следует принимать с осторожностью при проблемах с пищеварением. Альтернативой могут быть ингаляции с корнем хрена: натертый корень (1 столовая ложка) заливают кипятком и дышат паром в течение 15 минут.
- Смесь хрена с медом (по 100 г) принимают после завтрака по 1,5 чайной ложки, запивая чаем. Курс — месяц, с повтором после трехнедельного перерыва.
- Чеснок богат фитонцидами и является природным антибиотиком, который уменьшает воспаление и улучшает микроциркуляцию. Рекомендуемая доза — 1 зубчик чеснока в день за обедом.
Все народные рецепты при лечении ИБС должны быть одобрены врачом.
Профилактика, прогноз
Предупредить ишемическую болезнь сердца проще, чем лечить. Для этого следует соблюдать несколько правил:
- контролировать артериальное давление и пульс;
- придерживаться гипохолестериновой диеты;
- следить за липидным спектром и уровнем сахара в крови;
- обеспечивать здоровый сон;
- регулярно гулять на свежем воздухе;
- исключить алкоголь, курение, наркотики, крепкий кофе, энергетики и сладкие газированные напитки;
- проходить диспансеризацию.
Соблюдая эти рекомендации, можно предотвратить развитие ишемической болезни сердца и сохранить привычное качество жизни на долгие годы.
Литература
- Богорад, И. В., Панченко, В. М., Свистухин, В. Н. Диспансеризация — основа профилактики. В. М. Панченко, В. Н. Свистухин. Ишемическая болезнь сердца. Профилактика и реабилитация. — М.: Знание, 1987.
- Браунвальд, Е. Болезни сердца по Браунвальду. Руководство по сердечно-сосудистой медицине. В 4 томах. Том 1. — М.: Рид Элсивер, 2010.
- Браунвальд, Е. Болезни сердца по Браунвальду. Руководство по сердечно-сосудистой медицине. В 4 томах. Том 2 / под ред. П. Либби, Р. Г. Оганова. — М.: Логосфера, 2012.
- Чазов, Е. И. Болезни сердца и сосудов: монография. — М.: Медицина, 1992.
- Окороков, А. Н. Диагностика болезней внутренних органов. Том 8. Диагностика болезней сердца и сосудов. — М.: Медицинская литература, 2007.
- Малышева, И. С. 100 вопросов про болезни сердца. — М.: Центрполиграф, 2011.
- Моисеев, В. С., Шелепин, А. А. Алкоголь и болезни сердца. — М.: ГЭОТАР-Медиа, 2009.
- ACC/AHA/ESC 2006 рекомендации по лечению пациентов с фибрилляцией предсердий — краткое изложение. 2006.
- Ageno, W., Turpie, A. G. Клинические испытания профилактики тромбозов глубоких вен у медицинских пациентов. Cornerstone. 2005.
- Cleland, J. G., Coletta, A. P., Lammiman, M. и др. Обновление клинических испытаний с Европейского конгресса кардиологии 2005: исследования CARE.HF, ESSENTIAL, CIBIS.III, S.ICD, ISSUE.2, STRIDE.2, SOFA, IMAGINE, PREAMI, SIRIUS.II и ACTIVE. J. Heart Fail. 2005.
- Healey, J. S., Baranchuk, A., Crystal, E. и др. Профилактика фибрилляции предсердий с помощью ингибиторов ангиотензин-превращающего фермента и блокаторов ангиотензиновых рецепторов: мета-анализ. Am. Coll. Cardiol. 2005.
- Javaheri, S. Ацетазоламид улучшает центральное апноэ сна при сердечной недостаточности: двойное слепое, проспективное исследование. J. Respir. Crit. Care Med. 2006.
Источник: sosudy.info
Факторы риска ИБС
Факторы риска ишемической болезни сердца (ИБС) совпадают с факторами атеросклероза. К ним относятся: артериальная гипертония (повышение артериального давления выше 140/90), сахарный диабет, курение, наследственность (инфаркт миокарда или внезапная смерть одного или обоих родителей до 55 лет), малоподвижный образ жизни, ожирение и высокий уровень холестерина в крови. Ключевым аспектом профилактики и лечения ИБС является работа с факторами риска.
Симптомы
Острый коронарный синдром чаще всего проявляется сильной болью в груди, которая может ощущаться за грудиной или ниже, в области солнечного сплетения.
Стенокардия напряжения
Стенокардию напряжения называют стабильной стенокардией. Она считается стабильной, если в течение нескольких недель ее тяжесть остается неизменной. Тяжесть может варьироваться в зависимости от уровня активности пациента и температуры окружающей среды.
Стенокардию, возникшую несколько недель назад, называют впервые возникшей. Это состояние является пограничным между стабильной и нестабильной стенокардией.
Тяжесть стенокардии напряжения определяется ее функциональным классом: от первого (самого легкого), когда приступы возникают только при тяжелой физической нагрузке, до четвертого, самого тяжелого, при котором приступы случаются даже при незначительной физической активности и в покое.
Лечение
Существует три основных метода лечения стенокардии напряжения: медикаментозное, коронарное стентирование (ангиопластика с установкой стентов) и коронарное шунтирование. Лечение начинается с активного воздействия на факторы риска, включая низкохолестериновую диету, отказ от курения и нормализацию артериального давления.
Каждый пациент с диагнозом ИБС, при отсутствии противопоказаний, должен принимать как минимум три препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего аспирин) и статин (например, аторвастатин, розувастатин).
Важно отметить, что коронарное стентирование и шунтирование в целом не удлиняют жизнь. Исключение составляют определенные группы пациентов, для которых это не так. Например, шунтирование может продлить жизнь больным с поражением нескольких сосудов и сахарным диабетом, при сильно сниженной сократительной функции сердца или поражении проксимальных отделов левой коронарной артерии.
Стентирование при стабильной стенокардии также имеет ограниченные показания и в основном направлено на улучшение качества жизни, а не на ее продолжительность. Стентированная артерия, хотя и выглядит нормальной на снимках, не является таковой. Стенты подвержены тромбозу и другим осложнениям, поэтому после процедуры необходимо длительное применение не только аспирина, но и другого антиагреганта — клопидогрела, что увеличивает риск кровотечений.
Решение о методе лечения следует принимать совместно с лечащим врачом, терапевтом или кардиологом, а не с ангиографистом или кардиохирургом, которые выполняют стентирование или шунтирование.
Нестабильная стенокардия и инфаркт миокарда
Эти два угрожающих жизни состояния возникают, когда атеросклеротическая бляшка в коронарной артерии становится нестабильной: ее оболочка нарушается и изъязвляется. Нестабильная стенокардия и инфаркт миокарда образуют острый коронарный синдром, который требует немедленной госпитализации. В почти половине случаев острый коронарный синдром развивается без предшествующей стенокардии, то есть на фоне видимого здоровья.
Диагностика и лечение
Современная тактика лечения пациентов с инфарктом миокарда включает немедленную госпитализацию для экстренного стентирования пораженной коронарной артерии. Важно действовать быстро, так как около половины случаев летального исхода происходит в первый час после появления первых признаков.
Нестабильная стенокардия отличается от инфаркта миокарда тем, что поражение миокарда обратимо. При инфаркте часть миокарда, питаемая кровью из пораженной артерии, отмирает и замещается рубцовой тканью, тогда как при нестабильной стенокардии этого не происходит.
При инфаркте миокарда наблюдаются характерные изменения на электрокардиограмме, а также рост и последующее снижение уровня маркеров некроза миокарда. Эхокардиография показывает нарушения сократимости нескольких сегментов левого желудочка.
Каждый тип инфаркта имеет свои осложнения. При переднем инфаркте чаще возникают кардиогенный шок, перикардит, разрыв левого желудочка, аневризмы и динамическая обструкция левого желудочка. Для нижнего инфаркта характерны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки и поражение правого желудочка.
После госпитализации проводится реабилитация, включающая режим физических нагрузок и назначение препаратов для постоянного приема. Все пациенты, перенесшие инфаркт миокарда, должны, при отсутствии противопоказаний, постоянно принимать минимум четыре препарата: бета-адреноблокатор (метопролол, бисопролол, надолол), антиагрегант (чаще всего аспирин), статин (аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской или сразу после нее необходимо провести нагрузочный тест (желательно стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Источник: www.alfazdrav.ru
Причины возникновения
ИБС — это заболевание, возникающее из-за недостаточного кровоснабжения сердца, что связано с поражением коронарных артерий. Причины этого состояния включают:
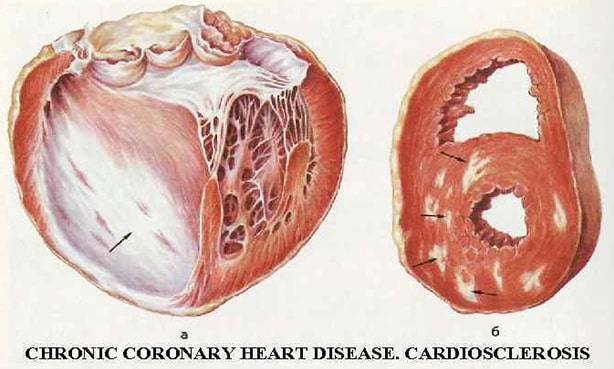
- Атеросклероз — основная причина заболевания. Атеросклеротическая бляшка, растущая в сосуде, сужает его просвет, что приводит к уменьшению объема крови, проходящей через коронарную артерию.
- Врожденные генетические аномалии коронарных артерий — пороки развития, сформировавшиеся внутриутробно.
- Воспалительные заболевания коронарных артерий (коронарииты), возникающие из-за системных заболеваний соединительной ткани или узелкового периартериита.
- Аневризма аорты в процессе расслоения.
- Сифилитическое поражение стенок коронарных сосудов.
- Тромбоэмболия и эмболия коронарных артерий.
- Врожденные и приобретенные пороки сердца.
Группа риска
К этиологическим факторам относятся факторы риска, которые делятся на две группы: изменяемые и неизменяемые.
- Неизменяемые факторы риска:
- Возраст — 61 год и старше (по некоторым источникам — 51 год).
- Отягощенная наследственность — наличие атеросклероза или ишемической болезни сердца у ближайших родственников (родителей, бабушек и дедушек).
- Пол — заболевание чаще встречается у мужчин, у женщин ишемическая болезнь сердца наблюдается реже.
- Изменяемые факторы риска:
- Недостаточная физическая активность.
- Длительное повышение артериального давления (артериальная гипертензия).
- Лишний вес и метаболический синдром.
- Дислипидемия — нарушение баланса между «хорошими» (липопротеидами высокой плотности) и «плохими» (липопротеидами низкой плотности) липидами в сторону последних.
- Длительный стаж курения.
- Сопутствующие нарушения углеводного обмена — сахарный диабет или длительная гипергликемия.
- Неправильное питание — употребление жирной пищи, богатой простыми углеводами, переедание и несоблюдение режима питания.
Механизмы развития
ИБС — это несоответствие между потребностью миокарда в кислороде и его доставкой. Механизмы развития заболевания связаны с этими двумя показателями.
Потребность сердца в кислороде определяется следующими факторами:
- размеры сердечной мышцы;
- сократимость левого и правого желудочка;
- уровень артериального давления (АД);
- частота сердечных сокращений (ЧСС).
Сбой в доставке кислорода чаще всего происходит из-за сужения просвета венечных сосудов атеросклеротическими бляшками. В пораженных сосудах повреждается внутренняя оболочка, что приводит к прекращению выделения эндотелием сосудорасширяющих веществ и увеличению продукции сосудосуживающих, что еще больше уменьшает просвет сосудов.
Другим механизмом является разрыв атеросклеротической бляшки, что приводит к прилипанию тромбоцитов к месту повреждения сосудистой стенки. Это образует тромбоцитарные массы, которые закрывают просвет сосудов и уменьшают ток крови.
Виды ИБС
Ишемическая болезнь сердца (ИБС) классифицируется следующим образом:
- ВСС – внезапная сердечная смерть.
- Стенокардия:
- в покое;
- в напряжении (нестабильная, стабильная и впервые возникшая);
- спонтанная.
- Безболевая ишемия.
- Инфаркт миокарда (мелко- и крупноочаговый).
- Кардиосклероз после инфаркта.
Иногда в классификацию добавляют сердечную недостаточность и нарушения сердечного ритма. Эта классификация была предложена ВОЗ и с тех пор практически не изменилась. Перечисленные заболевания представляют клинические формы ИБС.
Клиническая картина
Симптомы ишемической болезни сердца (ИБС) зависят от клинической формы заболевания. Они могут различаться по интенсивности, продолжительности и характеру боли, а также по наличию или отсутствию определённых симптомов.
Внезапная сердечная смерть
Смерть, наступившая в течение часа после появления сердечных симптомов, связана с сердечными причинами и естественна, если ей предшествовала потеря сознания.
Причинами внезапной смерти могут быть ишемическая болезнь сердца (ИБС), инфаркт миокарда, врожденные пороки сердца, кардиомиопатии, аномалии коронарных артерий и синдром Вольфа-Паркинсона-Уайта (предвозбуждение желудочков).
Симптомы ИБС могут начинаться с неопределенных болей за грудиной. Через несколько недель могут появиться одышка, учащенное сердцебиение и слабость. После этого возможна внезапная потеря сознания из-за остановки сердца и прекращения мозгового кровообращения. При осмотре отмечаются расширение зрачков, отсутствие рефлексов и пульса, а также остановка дыхания.
Стабильная стенокардия напряжения
Данная форма характеризуется болями за грудиной, которые возникают при физических нагрузках, сильных эмоциях, на холоде, а также в спокойном состоянии после обильной еды.
Эта клиническая форма относится к ишемической болезни сердца. В результате различных причин, упомянутых ранее, происходит ишемия миокарда. Сначала страдают слои, расположенные под эндокардом. Это нарушает сократительную функцию и биохимические процессы в клетках. Из-за недостатка кислорода клетки переходят на анаэробный тип окисления, в результате чего глюкоза распадается на лактат, что снижает внутриклеточный pH. Уменьшение кислотности приводит к истощению энергии в кардиомиоцитах.
Кроме того, стенокардия снижает концентрацию калия внутри клетки и увеличивает уровень натрия. Это нарушает процесс расслабления сердечной мышцы и вторично ухудшает сократительную функцию.
В зависимости от переносимости физической нагрузки канадское общество кардиологов выделяет следующие функциональные классы стенокардии напряжения:
- Функциональный класс I (ФК I) – приступ стенокардии не возникает при обычной физической нагрузке, а только при сильном или длительном напряжении.
- ФК II – легкое ограничение физической активности. Приступ возникает при ходьбе более 200 м по ровной местности или подъеме на один пролет лестницы.
- ФК III – значительное ограничение физической активности. Боли за грудиной возникают при ходьбе по ровной местности или подъеме на один пролет лестницы.
- ФК IV – любая физическая нагрузка вызывает дискомфорт и боль за грудиной, приступы могут возникать и в покое.
Симптомы ишемической болезни включают боль и ее эквиваленты (одышка, резкая утомляемость). Боль локализуется за грудиной, длится от 1 до 15 минут и имеет нарастающий характер. Если дискомфорт длится более 14 минут, это может указывать на инфаркт миокарда, а не на стенокардию. Неприятные ощущения прекращаются при отмене физической нагрузки или приеме нитроглицерина под язык.
Боль может быть сжимающего, давящего или распирающего характера и сопровождается страхом смерти. Иррадиация может происходить в левую и правую части грудной клетки, в шею. Классической считается иррадиация в левую руку, плечо и лопатку.
Признаки ишемической болезни сердца также включают сопутствующие симптомы: тошноту, рвоту, повышенную потливость, тахикардию и повышение артериального давления. Больной выглядит бледным, замирает в одной позе, так как любое движение усиливает боль.
Нестабильная стенокардия (НС)
НС — это остро возникающая ишемия миокарда, при которой тяжесть и продолжительность воздействия недостаточны для инфаркта миокарда.
Этот вид ИБС возникает по следующим причинам:
- резкий спазм, тромбоз или эмболизация коронарных артерий;
- воспаление коронарных сосудов;
- разрыв или эрозия атеросклеротической бляшки с образованием тромба на поврежденной поверхности сосуда.
Симптомы ишемической болезни сердца делятся на типичные и атипичные. Типичные жалобы включают длительный болевой синдром (более 15 минут), боли в покое и ночные приступы. Атипичные жалобы могут проявляться болями в эпигастральной области, острым расстройством пищеварения и усилением одышки.
В отличие от инфаркта миокарда, в крови отсутствуют маркеры некроза, что является ключевым отличием при дифференциальной диагностике.
Стенокардия Принцметала
Этот вид стенокардии характеризуется неприятными ощущениями за грудиной в покое и преходящим подъемом сегмента ST на электрокардиограмме. Он возникает из-за временного спазма венечных артерий и не связан с физической нагрузкой. Болевой приступ может пройти самостоятельно или после приема нитроглицерина.
Ишемическая болезнь сердца данного типа проявляется типичной стенокардиозной болью за грудиной, чаще всего ночью или рано утром, продолжительностью более 15 минут. Сопутствующими признаками являются мигрень и синдром Рейно, а также часто выявляется аспириновая астма.
Диагностическим признаком являются внезапные обмороки, вызванные желудочковыми аритмиями, возникающими на пике боли.
Причиной ишемии миокарда в этом случае является не повышенная потребность в кислороде, а снижение его доставки к сердечной мышце.
Диагностика ишемической болезни сердца
Диагностика ишемической болезни сердца (ИБС) включает анамнез, физикальное обследование и дополнительные методы исследования:
-
ЭКГ — один из основных диагностических методов, который первым отражает изменения в миокарде во время приступа, включая нарушения ритма и проводимости. В неясных случаях проводится суточное мониторирование ЭКГ (холтеровское).
-
Лабораторные исследования — общий анализ крови не показывает специфических изменений, а биохимический анализ может выявить повышение маркеров некроза миокарда, таких как тропонины, КФК и миоглобин.
-
Нагрузочные пробы — используются для дифференциальной диагностики клинических форм ИБС и других заболеваний, а также для оценки переносимости физической нагрузки и эффективности лечения.
Нагрузочные пробы противопоказаны при свежем инфаркте миокарда (менее 7 суток), нестабильной стенокардии, острых нарушениях мозгового кровообращения, тромбофлебите, лихорадке и выраженной легочной недостаточности.
Методика нагрузочных проб заключается в постепенном увеличении физической нагрузки с одновременной записью электрокардиограммы и регистрацией артериального давления. Положительной считается проба, при которой возникает типичная боль за грудиной без изменений на ЭКГ. При появлении признаков ишемии пробу следует немедленно прекратить.
-
Эхокардиографическое исследование — ультразвуковое исследование сердца для оценки его сократительной способности. Возможно проведение стресс-УЗИ, при котором оценивается подвижность структур и сегментов левого желудочка при увеличении частоты сердечных сокращений, например, после введения добутамина или физической нагрузки. Этот метод используется для диагностики атипичных форм стенокардии или при невозможности проведения нагрузочных проб.
-
Коронарная ангиография — золотой стандарт диагностики ИБС, проводимый при тяжелых формах стенокардии или выраженной ишемии миокарда.
-
Сцинтиграфия — метод визуализации сердечной мышцы, позволяющий выявить участки ишемии при их наличии.
Оперативное вмешательство
Хирургическое лечение ишемической болезни сердца включает два основных метода: чрескожную транслюминальную коронарную ангиопластику (баллонная дилатация) и коронарное шунтирование.
-
Баллонная дилатация — метод выбора при поражении одного или двух сосудов и нормальной фракции выброса левого желудочка. В суженный участок коронарной артерии под высоким давлением вводится баллон, который раздувается и фиксируется. Возможна имплантация стента для предотвращения повторного стенозирования.
-
Коронарное шунтирование — операция, создающая анастомоз между внутренней грудной артерией или аортой и коронарной артерией ниже места сужения. Это восстанавливает кровоснабжение миокарда и является методом выбора при двух- или трехсосудистом поражении, снижении фракции выброса левого желудочка менее 45% и наличии сопутствующей патологии, например, сахарного диабета.
Коронарное шунтирование показано в следующих случаях:
- Сужение левой венечной артерии более 50%;
- ИБС III и IV функциональных классов, не поддающаяся активной терапии;
- Выраженная ишемия с сужением двух и более коронарных артерий.
Осложнения после процедуры делятся на ранние и поздние. К ранним относятся смерть и инфаркт миокарда, к поздним — повторное стенозирование коронарных артерий.
Ишемическая болезнь сердца — серьезное заболевание, и многие люди не осознают его опасности, пытаясь лечиться самостоятельно народными средствами. Это может привести к тяжелым последствиям, вплоть до летального исхода.
Врачи рекомендуют использовать народные средства не вместо, а вместе с медицинским лечением или в качестве профилактики при наличии факторов риска. К таким средствам относятся боярышник, шиповник, пустырник и гречиха. Самолечение, особенно при данной патологии, недопустимо, и применение народных средств должно обсуждаться с врачом.
Лечение и симптомы ишемии сердца могут различаться в зависимости от клинической формы заболевания.
Таким образом, ИБС — опасное заболевание, как само по себе, так и из-за возможных осложнений. При своевременной диагностике и лечении прогноз благоприятный. Важно не откладывать визит к врачу, особенно при наличии симптомов или факторов риска.
Источник: SilaSerdca.ru