Причины и механизм развития ДМК
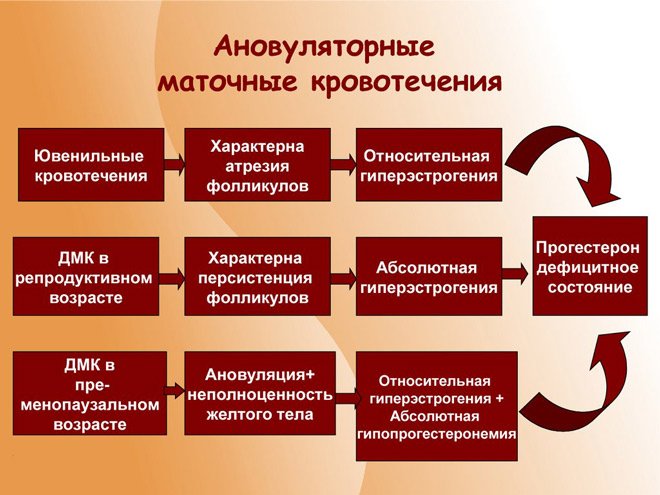
Дисфункциональные маточные кровотечения указывают на сбой в менструальном цикле, вызванный нарушениями в выработке гонадотропных (половых) гормонов. Это гормональное нарушение приводит к артезии фолликулов.
Обычно фолликул достигает нужного размера, но его оболочка не разрывается. В результате не образуется жёлтое тело, и уровень прогестерона не увеличивается.
Недостаток прогестерона вызывает задержку менструации, в то время как эндометрий разрастается избыточно. В конечном итоге он отторгается, что проявляется обильным маточным кровотечением.
Дисфункцию секреции гормонов могут вызывать различные состояния и заболевания, среди которых:
- нарушения работы гипофиза;
- избыточная выработка тиреотропных гормонов в щитовидной железе;
- доброкачественные и злокачественные новообразования в полости матки;
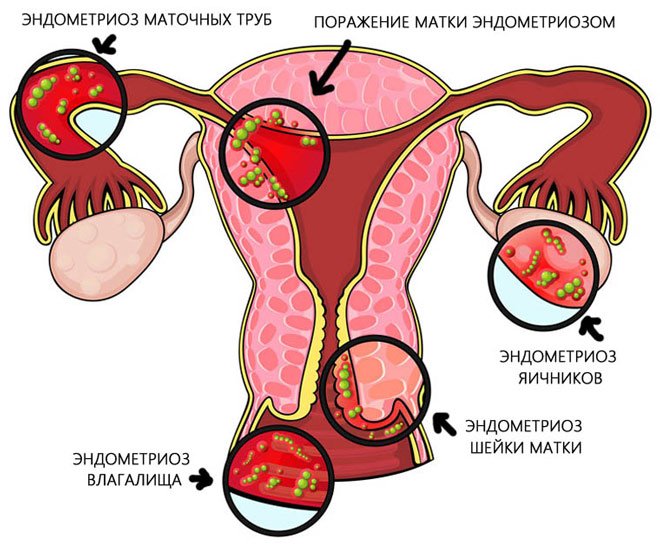
- эндометриоз;
- поликистоз яичников;
- повышенные психоэмоциональные и физические нагрузки;
- осложнённые аборты.
На функции матки также негативно влияют профессиональные вредности, тяжёлые интоксикации и нерациональное питание.
Виды ДМК
Дисфункциональные кровотечения из матки (ДМК) делятся на два вида:
- Овуляторные. Эти кровотечения возникают у женщин репродуктивного возраста, обычно в середине цикла, и связаны со значительным снижением уровня эстрогенов в крови.
- Ановуляторные. Происходят при отсутствии овуляции, что связано с нарушением работы яичников, гипофиза или гипоталамуса, что приводит к изменению гормональной секреции.
По характеру проявлений ДМК подразделяются на четыре подвида:
- Меноррагии. Обильные выделения, сопровождающие менструацию или длительные критические дни.
- Метроррагии. Нерегулярные кровянистые выделения, возникающие между циклами.
- Менометроррагии. Нерегулярные и длительные кровотечения.
- Полименорея. Промежуток между менструациями составляет менее 21 дня.
Также ДМК различают по возрасту женщины.
Ювенильные
Сбой секреции гормонов характерен для девушек в возрасте от 11 до 18 лет. Он может быть вызван психологической травмой, авитаминозом, физическим и умственным переутомлением, а также неблагоприятными экологическими условиями. Часто дисфункция проявляется после перенесённых заболеваний, таких как ветряная оспа, корь, коклюш и краснуха.
Репродуктивного периода
Дисфункциональные маточные кровотечения (ДМК) могут возникать у женщин репродуктивного возраста до менопаузы. Они могут быть связаны со стрессом и инфекциями. ДМК также возможны после абортов или хирургических вмешательств. При наличии кровотечений у женщин необходимо исключить воспалительные процессы в репродуктивных органах и новообразования.
Климактерического периода
ДМК климактерического периода наблюдаются у женщин в возрасте от 45 до 55 лет. В этот период функция яичников угасает, а гипофиз вырабатывает гормоны в меньшем объёме. Это приводит к редким овуляциям, нарушению менструального цикла и развитию метроррагии.
Лечение
Основные задачи лечения ДМК:
- остановка кровотечения;
- устранение причины патологии;
- восстановление выработки гормонов;
- стимуляция созревания яйцеклетки консервативными и хирургическими методами.
Методы остановки кровотечения выбираются в зависимости от степени выраженности выделений.
Консервативная терапия
Для остановки кровотечений женщине назначают кровоостанавливающие средства, препараты для укрепления сосудов, витамины и иногда переливание донорской крови. Для восстановления цикла применяют гормоны, такие как оральные контрацептивы.
Хирургическое вмешательство
При патологических образованиях в полости матки и изменениях в структуре яичников требуется хирургическое вмешательство. Оно может быть выполнено лапароскопически, что включает выскабливание матки или процедуры, облегчающие выход яйцеклетки из фолликула.
Диета в период терапии
Во время лечения ДМК важно правильно питаться. В рационе должно быть много витаминизированных блюд, особенно продуктов, богатых железом. К ним относятся красное мясо, печень, гранаты и яблоки. Рекомендуется также употреблять свежеотжатые соки.
Возможные последствия и осложнения
ДМК может привести к:
- геморрагическому шоку;
- железодефицитной анемии;
- воспалительным заболеваниям;
- спаечным процессам в органах малого таза;
- бесплодию из-за отсутствия овуляции.
При своевременном обращении к врачу по поводу маточных кровотечений прогноз благоприятный.
Источник: endometriy.com
Консервативные методы лечения ДМК (фармакотерапия)
Общая неспецифическая терапия включает три основных компонента:
а) воздействие на центральную нервную систему (ЦНС);
б) симптоматическое лечение;
в) антианемическая терапия.
Воздействие на ЦНС
Общеукрепляющее лечение включает следующие мероприятия: устранение и предупреждение отрицательных эмоций, улучшение условий труда и быта, соблюдение режима дня и питания, трудоустройство для предотвращения умственного и физического переутомления. Также проводятся психотерапия, аутогенная тренировка и гипноз. В течение 3–4 недель назначаются седативные, снотворные средства и транквилизаторы, а также витамины.
Витамин А (ретинол) назначают по 50 000 ЕД в сутки или каротин (масло шиповника, облепиховое масло). Витамин В1 (тиамина бромид) — по 0,002–0,005 г дважды в день; витамин В2 (рибофлавин) — по 0,005 г дважды в день; витамин В5 (пантотенат кальция) — по 0,1 г четыре раза в день; витамин В6 (пиридоксин) — по 0,01 г дважды в день или в виде пиридоксальфосфата; витамин В9 (фолиевая кислота) — по 5 мг дважды в сутки; витамин В12 (цианокобаламин) — 0,01%-й раствор по 1 мл внутримышечно; витамин С (аскорбиновая кислота) — по 0,3 г трижды в день; витамин Р (рутин) — по 0,02 г трижды в день; витамин РР (никотиновая кислота) — по 0,015 г дважды в день или в виде никотинамида — по 0,025 г трижды в день; витамин К (викасол) — по 0,015 г трижды в день или по 1 мл 1%-го раствора внутримышечно. Вместо отдельных препаратов можно назначать комбинированные (пентовит, гендевит, дикамевит, олиговит, ревит и др.) по 1–2 драже 2–3 раза в день непрерывным курсом в течение 40 дней с повторением через 3–4 месяца.
На 2-м и 3-м этапах лечения рекомендуется циклическая витаминотерапия: фолиевую кислоту и пентовит назначают в первую фазу менструального цикла, аскорбиновую кислоту — во вторую. Витамин Е (токоферола ацетат) — по 0,1 г (капсулы) дважды в день или 30%-й масляный раствор — по 10 капель дважды в день или внутримышечно по 1 мл на протяжении нескольких менструальных циклов (3-й этап терапии).
Одновременно проводится лечение сопутствующих заболеваний печени и желудочно-кишечного тракта, а также регуляция функции кишечника.
Симптоматическая терапия
Утеротонические средства назначают в небольших дозах во время кровотечения и в течение трех дней после гемостаза: эрготал — по 0,001 г три раза в день; эргометрина малеат — по 0,2 мг (1 таблетка) три раза в день или 0,02%-й раствор по 1 мл внутримышечно один раз в день; метилэргометрин — 0,02%-й раствор по 1 мл внутримышечно или подкожно; эрготамина гидротартрат — 0,05%-й раствор по 0,5–1,0 мл внутримышечно или 0,1%-й раствор по 10 капель 2–3 раза в день или по 1 мг три раза в день в таблетках; стгаггицин (котарнина хлорид) — по 0,05 г три раза в день; гифотоцин, окситоцин, питуитрин — по 0,3–1,0 мл внутримышечно через каждые 6 часов.
Кровоостанавливающие и укрепляющие сосудистую стенку средства: глюконат кальция — по 0,5 г три раза в день или хлорид кальция — по 1 столовой ложке 10%-го раствора внутрь три раза в день после еды или по 10 мл 10%-го раствора внутривенно; эпсилонаминокапроновая кислота (ЭАКК) — внутрь из расчета 0,1 г/кг массы тела через каждые 4 часа (суточная доза 10–15 г) в течение 3 дней — по 15,0 г, а затем по 12,0; 9,0; 6,0; 3,0 г/сут.; дицинон — в таблетках по 0,5–0,75 г/сут. или внутримышечно, внутривенно по 1–2 мл 12,5%-го раствора; рутин, аскоругин — в обычных дозах; медицинская желатина — в виде 10%-го раствора по 0,1–1,0 мл на 1 кг массы внутривенно или по 10–50 мл внутримышечно; серотонин — 0,015–0,02 г/сут. внутримышечно в 5 мл 0,5%-го раствора новокаина два раза в сутки с интервалами не менее 4 часов (курс лечения 10 дней); ацетилхолина хлорид для гемостаза — внутримышечно или подкожно по 0,05–0,1 г 1–3 раза в день в течение 10–15 дней (не нормализует менструальный цикл).
Местный гемостаз осуществляют тромбиновой губкой, ЭАКК, 1%-м раствором адреналина — смачивают тампон и вводят к шейке матки на 8 часов. Метод Грамматикати используется в двух вариантах: 1) настойка 5%-го йода вводится в полость матки шприцем Брауна. Начинают с 0,2 мл и ежедневно увеличивают на 0,1 мл, доводя до 1 мл (максимум 2–3 мл); курс лечения 20–30 дней ежедневно или через день; 2) рыхлая тампонада матки тампоном, обильно смоченным 5–10%-м раствором йода; экспозиция 20–30 минут (курс — 1–3 процедуры); обязательна гистологическая верификация диагноза перед началом лечения.
Антианемическая терапия
Включает следующие компоненты:
- Микроэлементы: препараты железа (гемостимулин, лактат железа, ферроцерон, восстановленное железо, ферроплекс, тардиферон, ферковен и др.). Среднесуточные дозы зависят от времени, необходимого для восстановления уровня гемоглобина.
- Феррум-лек: вводится в/м или в/в по схеме: 1-й день – 2,5 мл в/в; 2-й день – 5 мл в/в; 3-й день – 10 мл в/в медленно, затем по 2 ампулы (10 мл) 2 раза в неделю.
В лечении можно использовать специальную номограмму.
- Препараты кобальта: 1%-й раствор коамида по 1 мл п/к, курс лечения 3–4 недели.
- Препарат меди: 1%-й раствор сульфата меди по 5–15 капель на молоке 2–3 раза в день.
- Аналоги витаминов: витогепат – по 1–2 мл в/м 1 раз в день, курс 15–20 инъекций с повторением через 1,5–2 месяца; антианемин – по 2–4 мл в/м (для легких форм) или 6–8 мл (для тяжелых форм).
- Сирепар: в/м или в/в по 2–3 мл 1 раз в сутки (50–60 инъекций).
- Камполон: по 2–4 мл в/м ежедневно или через день, курс 25–40 дней.
Инфузионная терапия
Включает переливания эритромассы, полифера, эритровзвеси, свежецитратной крови и декстранов. Является важной частью комплексной терапии при тяжелых состояниях.
Гормональная терапия
Обязательный компонент первого этапа лечения дисфункциональных маточных кровотечений (ДМК) включает следующие задачи:
- достижение гемостаза с последующей псевдоменструацией;
- регуляция менструального цикла и профилактика рецидива кровотечения;
- индукция овуляции и нормализация менструального цикла (для ювенильных ДМК и ДМК в репродуктивном возрасте);
- искусственный меностаз в климактерическом периоде при упорных рецидивирующих кровотечениях.
Цель гормонального гемостаза — быстрое прекращение кровотечения в первые часы терапии. Применяются различные варианты гормонального гемостаза.
Гемостаз эстрогенами
Показания: Дисфункциональные маточные кровотечения (ДМК) в юношеском и репродуктивном возрасте с низким уровнем эстрогенов в крови; анемия и необходимость срочного гемостаза; любой срок и длительность кровотечения.
Преимущества:
1) Быстрое наступление гемостаза.
2) Не противопоказан для ослабленных и анемизированных пациентов.
Способы проведения:
— Микрофоллин — по 0,1–0,2 мг каждые 2–4 часа внутрь.
— Фолликулин — по 10 000 ЕД в/м каждые 2–4 часа.
— Синэстрол — 0,1%-й раствор по 1 мл в/м каждые 2–4 часа (эстрон — 20 000 ЕД).
— Эстрадиола бензоат — по 5 мг в/м каждый час до гемостаза.
— Эстрадиола дипропионат — 0,1%-й раствор по 1 мл каждые 2–4 часа.
— Небольшие, постепенно увеличивающиеся дозы эстрогенов.
Сначала вводят 500 ЕД фолликулина в/м. При отсутствии гемостаза на следующий день вводят 1000 ЕД, затем 1500 ЕД и так далее до достижения гемостаза. После остановки кровотечения суточную дозу эстрогенов уменьшают на 500 ЕД в день (до 1000–1500 ЕД) с последующей отменой. При ановуляторном гиперэстрогенном кровотечении вводят эстрогены: в 1-й день — по 100 000 ЕД 3 раза (синэстрол 1%-й раствор — 1 мл), на 2-й — 100 000 ЕД 2 раза в день, на 3-й — по 50 000 ЕД 2 раза в день, на 4-й — по 25 000 ЕД 2 раза в день и на 5-й — по 10 000 ЕД 2 раза в день. Чтобы избежать повторного кровотечения после снижения уровня эстрогенов, продолжают лечение после гемостаза — по 1 мл в/м в течение 2–3 недель с постепенным уменьшением дозы на 30–50%. Затем назначают прогестерон — 10 мг/сут. в/м в течение 6–8 дней или однократно 125 мг 17-ОПК в/м.
При проведении гемостаза эстрогенами первый день цикла считается временем прекращения кровотечения. Механизм гемостаза основан на обратной связи организма на введение высоких доз эстрогенов. Это приводит к следующим процессам: торможение синтеза и выделения фоллитропина гипофизом, стимуляция секреции лютропина, усиление пролиферации эндометрия, увеличение плотности стенок сосудов и замедление фибринолиза.
Недостатки: Необходимость применения высоких доз, которые могут блокировать овуляцию; частота прорывных кровотечений при быстром снижении дозы; менструальноподобная реакция после гемостаза может быть обильной и продолжительной.
Гемостаз гестагенами
Механизм действия основан на секреторной трансформации и отторжении пролиферативно измененного эндометрия (медикаментозный, гормональный кюретаж). Препарат воздействует на гипоталамические центры, регулирующие гонадотропную функцию гипофиза, а также на сосудистую стенку, увеличивая количество тромбоцитов и проконвертина.
Показания: 1) начальный период маточного кровотечения (не более 10 дней); 2) отсутствие анемизации и необходимость срочного гемостаза. Гемостатический эффект гестагенов зависит от суточной и общей дозы препарата (для полного отторжения эндометрия требуется не менее 70–90 мг прогестерона) и срока его применения.
Клиническое течение гемостаза гестагенами: а) кровотечение прекращается или резко уменьшается в течение 3–5 дней введения прогестерона, затем усиливается и продолжается еще 8–9 дней, часто обильно; б) после 3–4 инъекций кровотечение резко усиливается и продолжается еще 7–8 дней, несмотря на лечение; в) кровотечение не прекращается во время лечения, усиливается после его окончания и продолжается 15–16 дней.
Способы проведения: прогестерон — по 10 мг/сут. в/м в течение 6–8 дней; прогестерон — 1%-й раствор по 3–5 мл 3 дня подряд или 100 мг 1 раз в день; прегнин — по 2 таблетки (0,02 г) под язык 3 раза в день; прогестерон водорастворимый — 20 мг в/в; 12,5%-й раствор 17-ОПК — по 2 мл в/м. Вместо 17-ОПК можно использовать гормофорт, пролютон-депо, примолютин.
Недостатки: отсутствие быстрого гемостаза, возможное усиление кровотечения и усугубление анемизации, ограничение применения только в первые дни кровотечения, а также в случаях персистенции фолликула.
Гемостаз андрогенами
Механизм гемостатического действия андрогенов связан с их воздействием на:
- гипоталамус и гипофиз (угнетение функции и снижение секреции гонадотропинов);
- яичники (блокада фолликулогенеза);
- эндометрий (подавление пролиферации, антиэстрогенное влияние);
- эстрогены в крови (их блокада);
- сосуды матки (сосудосуживающий эффект);
- миометрий (повышение сократительной активности).
Показания:
1. ДМК с высокой и длительной гиперэстрогенией в климактерическом возрасте.
2. ДМК с противопоказаниями к эстрогенам (генитальные или экстрагенитальные опухоли в анамнезе, небольшие миомы матки, мастопатия, индивидуальная непереносимость). Относительным противопоказанием к андрогенам является возраст женщины младше 45 лет.
Способы проведения:
— Тестостерона пропионат: 1 мл 1%-ного раствора в/м 2–3 раза в день в течение 2–3 дней, затем прогестерон по 10 мг/сут. в/м в течение 6 дней.
— Для гемостаза: тестостерона пропионат 1 мл 5%-ного раствора в/м 2 раза в день в течение 2–3 дней, затем дозу снижают до 2 раз в неделю на 6–8 недель. Далее назначают метилтестостерон по 15 мг/сут. в течение 2–3 месяцев; для гемостаза — не менее 250–300 мг (по 50 мг в день в течение 5–8 дней). При уменьшении кровомазания дозу снижают до 25 мг ежедневно или через день, затем до 10 мг/сут. через 1–2 дня, или заменяют на 1 мл сустанона-250 или омнадрена.
Гемостаз андрогенами можно проводить по следующей схеме: в 1-й день — по 1 мл 3 раза в день, на 2-й — по 1 мл 2 раза в день, на 3-й — по 0,5 мл 2 раза в день, на 4-й — по 0,25 мл 2 раза в день, на 5-й — по 0,25 мл 1 раз в день в/м. После гемостаза (48–60 ч) целесообразно продолжить лечение постепенно снижающимися дозами или назначить по 50 мг андрогенов в/м ежедневно (через день) до достижения гемостаза (2–3 инъекции), затем — по 25 мг 2–3 раза в неделю в/м. При отсутствии рецидива кровотечения показана поддерживающая терапия — 10 мг через день или внутрь 10 мг метилтестостерона сублингвально 2 раза в день.
При лечении андрогенами следует соблюдать основные правила: срок активного лечения — не менее 1 месяца, чаще не более 2 и в редких случаях — не дольше 3 месяцев; после устранения острых нарушений назначают поддерживающие дозы — от 50 до 150 мг в месяц; выбор дозы и длительность терапии индивидуальны. Ударной терапией считается применение 25 мг препарата каждые 4 дня, а поддерживающей — введение той же дозы через каждые 10 или 7 дней. Препаратом выбора является тестостерона пропионат, не обладающий побочными эффектами. При лечении андрогенами предпочтение отдают препаратам с невирилизующим эффектом. Недостатки андрогенотерапии: возможность назначения только женщинам старшего возраста перед искусственным меностазом; отсутствие условий для длительного применения из-за риска вирилизации и анаболического эффекта.
Гемостаз синтетическими прогестинами (СПП)
Механизм действия следующий:
- блокировка системы гипоталамус–гипофиз, что снижает секрецию фоллиберина и люлиберина;
- отмена СПП приводит к феномену отдачи в системе гипоталамус-гипофиз–яичники. Гипофиз освобождается от длительного торможения, что создает условия для выработки собственных гонадотропинов;
- положительное терапевтическое действие СПП связано с гемостатическим эффектом эстрогенов и изменениями в эндометрии под действием гестагенов.
Показания – ДМК в любом возрасте. Особенности гемостаза СПП: их применение при ДМК позволяет определить наличие или отсутствие гемостаза в интервале от 5 до 96 часов. Это свидетельствует о гормональном генезе кровотечения и возможности имитации естественных менструальных циклов. Быстрое наступление гемостаза при различных состояниях эндометрия подтверждает, что механизм гемостаза не зависит от перехода эндометрия в секреторную фазу. Положительная реакция на СПП указывает на патогенетическое значение лютеиновой недостаточности. Отсутствие гемостаза говорит о не гормональной природе кровотечения или о мультифакторном генезе (гормональном, воспалительном, опухолевом, механическом и травматическом). Действие СПП при ДМК служит вспомогательным средством для дифференциальной диагностики. При использовании СПП необходимо одновременно проводить лечение для устранения побочных эффектов (витамин В6, гепатопротекторы).
Способы проведения:
1) Один из доступных монофазных СПП назначают в убывающих дозах, начиная с 4–6 таблеток в сутки до достижения гемостаза. Затем в течение 10 дней дозу уменьшают на 0,5 таблетки, доводя до 2 таблеток в день и переходя на поддерживающую дозу (1 таблетка в день). Длительность курса – 21 день, начиная с первой таблетки или первого дня гемостаза. Схема: 1-й день – 6 таблеток (через 4 часа), 2-й – 5 таблеток (через 6 часов), 3-й – 4 таблетки (через 6 часов), 4-й – 3 таблетки (через 8 часов), с 5-го по 21-й день – 2 (1) таблетки в день;
2) Для снижения частоты побочных эффектов, часто возникающих при первой методике, назначают по 1 таблетке 3 раза в день через равные промежутки в течение 2–3 дней. Затем дозу снижают до 2 таблеток в течение 2 дней и переходят на поддерживающую (1 таблетка) в течение 7–14 дней. Недостатки гемостаза СПП: высокая частота побочных эффектов, в основном из-за эстрогенного компонента; наличие множества абсолютных (гормонозависимые опухоли, острые заболевания печени и желчных путей, острый тромбофлебит, тромбоэмболические заболевания, нарушения гемостаза, болезнь Иценко–Кушинга, гипопитуитаризм, генетические заболевания желчного пузыря) и относительных (тромбофлебиты, хронические заболевания печени и желчных путей, эпилепсия, выраженный склероз, отосклероз, гипертоническая болезнь, ревмокардит, сахарный диабет, туберкулез, тетания, мигрень, хронический пиелонефрит) противопоказаний.
Гемостаз комбинацией эстрогенов и гестагенов
Оптимальное соотношение эстрогенов и прогестерона составляет 1:10, 1:20 или 1:25.
Показания – дисфункциональные маточные кровотечения (ДМК) в любом возрасте.
Способы проведения:
— Эстрогены: 0,1%-й раствор по 1 мл в сочетании с 1 мл 1%-го раствора прогестерона в одном шприце внутримышечно (в/м) в течение 3 дней подряд.
— Эстрогены в той же дозе в/м – в течение 10 дней.
— Гормофорт: 2 мл (250 мг) в/м на 10, 11 и 12-й дни лечения.
— Синэстрол: 0,1%-й раствор по 1 мл в сочетании с 2 мл 0,5%-го раствора прогестерона в/м.
— Эстрадиола бензоат: по 10 мг в/м с 200 мг прогестерона или 10–20 мг эстрадиола бензоата в сочетании с 1–2–3 мл (125–250–375 мкг) 12,5%-го раствора 17-ОПК (примосистон) в одном шприце.
— 17 мг эстрадиола валерианата с 6 мг этинилнортестостерона в/м или линестрола 10 мг с местранолом 0,3 мг в течение 3 дней, с последующим снижением доз до 5 мг и 0,15 мг соответственно.
Механизм терапевтического эффекта комбинации эстрогенов и гестагенов включает:
— Действие эстрогенов, повышающих уровень гормонов и способствующих гемостазу.
— Секреторную трансформацию гиперплазированного эндометрия.
— Механическое действие, известное как «гормональное выскабливание».
Преимущества гемостаза: возможность применения при ДМК в любом возрасте и относительная длительность гемостаза (часы или даже дни).
Гемостаз эстрогенами, гестагенами, андрогенами
Механизм гемостаза включает двоякий эффект андрогенов в больших дозах: подавление секреции гонадотропинов и эстрогенов, а также прогестероноподобное действие на эндометрий. Это воздействие стероидных гормонов дает отдых системе гипоталамус–гипофиз–яичники и оказывает лечебный эффект.
Показания – ДМК ановуляторного характера с персистенцией фолликула.
Способы проведения:
— Синэстрол – 1 мл 2%-ного раствора в сочетании с 1 мл 0,5%-ного раствора прогестерона и 1 мл 5%-ного раствора тестостерона пропионата в/м в одном шприце.
— Эстрогены – 3 мг в сочетании с 20 мг прогестерона и 25 мг тестостерона.
— Фолликулин – 3000 ЕД в сочетании с 30 мг прогестерона и 50 мг тестостерона пропионата в/м в одном шприце.
— Эстрон (эстрадиола бензоат) – 1,6 мг в сочетании с 25 мг прогестерона и 25 мг тестостерона пропионата в/м в течение 5 дней, или 6 мг эстрона с 25–50 мг прогестерона и 25 мг тестостерона пропионата в/м в течение 5 дней.
Основные правила проведения гемостаза:
— Смесь вводят в/м в одном шприце.
— Указанное соотношение не является постоянным.
— Учитывайте возраст пациентки и эндокринную функцию яичников (индивидуальный подход).
— «Тройчатку» стероидных гормонов вводят через день.
— Курс лечения – 4–10 инъекций, в зависимости от степени и продолжительности анемизации.
— День уменьшения кровопотери считается началом нового цикла.
Данный метод гемостаза противопоказан при ановуляторных ДМК с гипоэстрогенией (атрезия фолликула) у юных девушек и женщин до 35 лет.
Основные недостатки метода: низкая терапевтическая эффективность и высокая частота рецидивов.
Гемостаз гестагенами и андрогенами
Механизм гемостаза связан с изменениями в эндометрии, вызванными прогестероном, а также с влиянием андрогенов на матку и снижением гиперпластических процессов.
Показания: дисфункциональные маточные кровотечения (ДМК) в сочетании с небольшими фибромами матки и/или эндометриозом (гипергормональные ДМК).
Способы проведения:
— Прогестерон: 30–75 мг в день в сочетании с 1 мл 5%-ного раствора тестостерона пропионата внутримышечно в течение 3 дней.
— Андрогены: до достижения гемостаза, затем снизить дозу тестостерона до 50 мг 1 раз в 5–7 дней, а затем 1 раз в 7–10 дней.
— Тестостерон пропионат: 25 мг в сочетании с 10 мг прогестерона внутримышечно ежедневно в течение 5 дней. Гемостаз обычно наступает на 3, 4 или 5-й инъекции.
— 17-ОПК: 250–375 мг 12,5%-ного раствора с 1 мл сустанона-250 (омнадрена) или 1 мл 10%-ного раствора тестената внутримышечно в момент кровотечения.
Эта методика более эффективна и удобна благодаря пролонгированному действию препаратов.
Гемостаз гонадотропинами
Механизм гемостаза связан с воздействием на фолликул, его лютеинизацией, овуляцией и развитием желтого тела. Прогестерон, выделяемый желтым телом, способствует гемостазу и регуляции менструального цикла.
Показания – ановуляторные кровотечения (гиперэстрогения, НЛФ) у девушек и женщин молодого репродуктивного возраста.
Способы проведения: хориогонин вводят в дозе 1000–2000 ЕД в/м до достижения гемостаза; затем по 1500 ЕД через день (всего 5–6 инъекций). Также возможно использование в течение 12 дней: каждые 3 дня по 1500 ЕД, затем 1000, 500 и 250 ЕД в/м. После достижения гемостаза назначают 500 ЕД через день в течение 14 дней. Хориогонин в дозе 2000 ЕД можно сочетать с 25 мг тестостерона пропионата на протяжении 5–10 дней. Альтернативно, хориогонин вводят по 3000–4500 ЕД в/м через день, с общей дозой 10 000–12 000 ЕД. Обычно гемостаз наступает в первые 28–40 часов после начала лечения. В течение следующих 2 недель лечения нормализуется менструальный цикл, а через 3–5 дней может начаться менструальноподобное кровотечение. Недостатком метода является относительно слабый гемостатический эффект из-за опосредованного влияния на эндометрий. Метод более приемлем для профилактики рецидивов кровотечения у молодых женщин и девушек.
Клиническая картина гормонального гемостаза
Основные моменты включают: прекращение кровотечения — первое клиническое проявление действия гормонального препарата; чистые дни при гормональном гемостазе — это период от прекращения кровотечения до появления псевдоменструального кровотечения; псевдоменструальное кровотечение — физиологическое завершение гемостаза.
Немедикаментозное лечение ДМК
С этой целью применяются АФТ, рефлексотерапия, гинекологический массаж и санаторно-курортное лечение. АФТ воздействует на центральные механизмы регуляции менструального цикла, органы малого таза и молочные железы.
Воздействие на центральные механизмы регуляции менструального цикла включает: шейно-лицевую гальванизацию (по Г. А. Келлату) с 1%-м раствором хлорида цинка, 2–3%-м раствором бромида натрия или 2–3%-м раствором сернокислой магнезии; процедуры проводятся ежедневно или через день, всего 12–15 сеансов по 8–12 минут. Также используется эндоназальная гальванизация или электрофорез с 10%-м раствором хлорида кальция при кровотечениях на фоне воспалительных процессов; с витамином В1 — при ановуляторных гипоэстрогенных кровотечениях; с 0,25–0,5%-м раствором новокаина — при ановуляторных гиперэстрогенных кровотечениях; курс составляет 12–15 процедур ежедневно или через день. Непрямая электростимуляция гипоталамо-гипофизарной области (по С. Н. Давыдову) начинается при продолжающемся маточном кровотечении: первые три дня процедуры выполняются ежедневно по 10 минут, затем три сеанса через день.
Если после 6 процедур гемостаз не наступает, применяются другие методы терапии: продольная диатермия головы и ионогальванизация (по А. Е. Щербаку) с расположением электродов фронтоокципитально, экспозиция — 20 минут; гальванический воротник с 1%-м раствором бромида натрия, чередующийся с диатермией, всего 6 процедур в течение 2 недель; воздействие на область шейных верхних симпатических ганглиев (новокаиновая блокада — 10–15 мл 0,5%-го раствора новокаина; электрофорез с 1%-м раствором новокаина на супрацервикальную область, экспозиция — 15 минут, курс — 8–10 сеансов).
Воздействие на органы малого таза включает: электростимуляцию матки диадинамическими токами (показана для гемостаза при рецидивах кровотечения после многократных выскабливаний, кюретажа и недостаточном гемостазе; при обильной кровопотере после гормонального гемостаза; при ювенильных кровотечениях. Общая продолжительность процедуры — 8 минут, курс лечения — 2–5 дней); термическое воздействие на шейку матки (спринцевания горячей водой — 35 °С и выше с интервалом 1–2 часа или орошения хлорэтилом); вакуум-стимуляция шейки матки (создается электронасосом с отрицательным давлением, экспозиция — 5–10 минут, курс — 5–6 процедур); электростимуляция шейки матки (по С. Я. Давыдову) с импульсными токами, курс — 6 сеансов, применяется при ановуляторных маточных кровотечениях и рецидивирующих кровотечениях с профилактической целью с 14-го дня после выскабливания и в последующие циклы — с 14-го дня после очередной менструации в течение трех дней, экспозиция — 10 минут; индуктотермия (15–20 сеансов через день); ультратон (с 5-го дня менструального цикла ежедневно или через день, всего до 20 сеансов); ультразвук; электрофорез с гальваническим или импульсным током через различные лекарственные вещества с учетом сопутствующей гинекологической патологии; лазертерапия (гелий-неоновый лазер, длина волны — 632,8 нм, плотность мощности — до 200 мВт/см²). Зона воздействия — шейка матки, влагалищные своды, рефлексогенные зоны Захарьина–Гсда, связанные с яичниками, активные точки меридианов почек, мочевого и желчного пузыря, печени, поджелудочной железы, селезенки, переднего срединного меридиана. Метод воздействия — дистанционный или контактный (через световод). Курс лечения — 8–9 процедур.
Влияние на менструальную функцию через молочную железу
Метод аутомамминизации основан на снижении эстрогенпродуцирующей функции яичников через молочную железу. Выделяют следующие способы аутомамминизации:
а) диатермия (индуктотермия) правой молочной железы — процедуры проводятся через день, продолжительность каждой — 15–20 минут;
б) электрофорез с 5–10%-ным раствором хлорида кальция на область молочных желез — экспозиция составляет 20 минут, сеансы проводятся ежедневно или через день, всего 10–12 сеансов. Возможен вариант с экспозицией от 5 до 20 минут с постепенным увеличением времени;
в) дарсонвализация области правой молочной железы — экспозиция 5 минут, сеансы проводятся ежедневно, всего 10.
Гинекологический массаж
Это один из компонентов комплексной терапии дисфункциональных маточных кровотечений (ДМК), применяемый на втором и третьем этапах лечения. Показания включают ДМК в сочетании с общим и генитальным инфантилизмом, гипоплазией матки, гипотрофией гениталий, хроническим воспалительным процессом (остаточные явления), ановуляторные ДМК с гипоэстрогенией и овуляторные ДМК с недостаточностью обеих фаз цикла.
При отсутствии кровотечения рекомендуется сочетание гинекологического массажа с тепловыми процедурами и бальнеотерапией. Цель массажа — растяжение и рассасывание рубцов и спаек, а также улучшение кровоснабжения гипопластичной матки.
Условия для проведения массажа: наличие обученного персонала, отдельное помещение с гинекологическим креслом, резиновые перчатки, нормальная температура тела, показатели крови: лейкоцитоз не более 6,0 × 10^9 г/л, СОЭ не выше 15 мм/ч, I–III степень чистоты влагалища, опорожнение кишечника и мочевого пузыря. Продолжительность сеанса массажа составляет от 3 до 10 минут, курс лечения — 30–40 дней. Техника массажа изложена в соответствующих руководствах.
Рефлексотерапия
Существует несколько вариантов, таких как акупунктура и лазерпунктура.
Иглорефлексотерапия (ИРТ)
При ДМК используется тормозной метод ИРТ. Сначала наносят раздражение общеукрепляющего действия, затем через 2–3 сеанса подключают специальные точки, на процедуру — 3–5 ТА. Наиболее часто применяемые корпоральные точки: V22, Ш, У1, VA1, ТА, Л9, К23, ViA, НО, 720, 721, VB20, RPIQ, R1, ИЗ, RP6, 76, R9, R3, G14. Аурикулярные точки: для желез внутренней секреции — 22МВ, симпатической — 51 ННП3, гипофиза — 28ПК, матки — 58ТЯ. При гиперменорее лечение проводят во время менструального цикла, начиная с ног, затем переходя на нижнюю часть живота или поясницу. Примерный акупунктурный рецепт: 1-й сеанс: ТА 720, К43 (симметрично, метод успокоения); 2-й сеанс: VB20, С14 (симметрично); 3-й сеанс: 719, RP6 (метод успокоения).
При полименорее лечение начинают за 2–3 дня до начала менструации. Курс лечения — 10 дней, способ воздействия — тормозной. Примерное сочетание точек: 1-й сеанс: R9, RP6, /4, V23; 2-й сеанс: R6, ТА, V32, ViA (симметрично); 3-й сеанс: RP6 (симметрично); 4-й сеанс: 74, V23, VTI (симметрично, метод успокоения через 1–2 часа после точечного массажа средней силы); 5-й сеанс: RPb, VA1 (симметрично, точечный массаж средней силы с легкой вибрацией; после 15 минут отдыха продолжают массаж в ТА/6, JA, ЕЛ, RP10); 6-й сеанс: VB2Q, Л9, VG21, V32, VIQ (симметрично, метод торможения).
Лазерпунктура
Проводят процедуры с использованием стекловолоконной оптики и гелий-неонового лазера в терапевтических плотностях мощности (10–100 мВт/см²). В настоящее время применяется дифференцированный подход к рефлексотерапии для эндогенной стимуляции половых желез.
В первую фазу менструального цикла воздействие направлено на стимуляцию парасимпатической нервной системы. Начиная с 5-го дня цикла, лазер воздействует на точки меридианов перикарда, сердца, почек, печени и переднего срединного меридиана.
Во вторую фазу цикла лазерное или другое РТ-воздействие нацелено на стимуляцию симпатической нервной системы. Начиная с дня овуляции, воздействуют на точки акупунктуры меридианов мочевого пузыря, толстой кишки и заднего срединного меридиана.
Фитотерапия
Симптоматическое лечение включает настои и отвары из крапивы, пастушьей сумки, водяного перца, тысячелистника и лагохилуса. Также можно использовать экстракты водяного перца, калины и лагохилуса (по 25–40 капель 3–4 раза в день).
Наиболее распространенные сборы:
-
Сбор 1: трава крапивы – 10 г, трава тысячелистника – 10 г. Залить 400 мл кипятка, настаивать 20 минут, принимать по 50 мл 3 раза в день.
-
Сбор 2: трава хвоща полевого – 5 г, трава пастушьей сумки – 5 г. Залить 300 мл кипятка, настаивать 20 минут, принимать по 50 мл 3 раза в день.
-
Сбор 3: жидкий экстракт кровохлебки – 50 мл. Стерилизовать и вводить внутриматочно по 3–5 мл ежедневно до остановки кровотечения.
-
Сбор 4: кора дуба – 2 г, трава пастушьей сумки – 3 г, трава тысячелистника – 3 г, корень лапчатки прямостоячей – 3 г. Смешать, кипятить 5 минут в 500 мл кипятка, настаивать 20 минут, принимать по 50 мл 3–4 раза в день.
Гипербарическая оксигенация (ГБО)
Проводят комплексное лечение дисфункциональных маточных кровотечений (ДМК) с момента поступления пациентки в стационар, если отсутствует обильное кровотечение. Используется одноместная барокамера «ОКА-МТ» с гипербарической оксигенацией при давлении 2 атм и экспозиции 40–60 минут. Курс лечения составляет 6–10 процедур. Обычно кровотечение прекращается после третьего сеанса.
Новым методом немедикаментозного лечения ДМК является электростимуляция шейки матки в сочетании с дозированной локальной гипертермией. Эта методика показана при ановуляции после хронических воспалительных процессов матки и придатков, а также при реабилитации после бесплодия. Лечение начинается сразу после окончания менструации и продолжается до следующей. Оно включает 16–18 сеансов дозированной локальной гипертермии. Температура повышается от 38 °С (ежедневно на 1 °С) до 43 °С к 11–12-му дню цикла, затем поддерживается до 24–25-го дня и снижается до 39 °С к 28-му дню. Температурный режим может варьироваться в зависимости от длительности менструального цикла. В период предполагаемой овуляции (с учетом тестов функциональной диагностики) на фоне гипертермии проводится электростимуляция шейки матки в течение 4–6 дней.
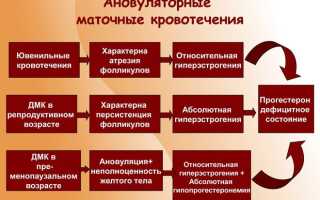
Дисфункциональные маточные кровотечения (ДМК) — это ациклические маточные кровотечения, продолжающиеся более 7 дней после задержки более 1,5 месяца.
Параметры нормального менструального цикла:
- Длительность кровотечения: 3-7 дней;
- Интервал между кровотечениями: 21-35 дней;
- Кровопотеря: до 80 мл.
Терминология для нарушений менструального цикла:
- Олигоменорея — интервал между месячными более 35 дней;
- Полименорея — интервал менее 21 дня;
- Меноррагия — регулярные обильные менструации более 7 дней;
- Метроррагия — нерегулярные маточные кровотечения более 7 дней с кровопотерей более 80 мл;
- Аменорея — отсутствие месячных более 6 месяцев у женщин 16-45 лет вне беременности и лактации.
Термин «дисфункциональные» подчеркивает отсутствие анатомической патологии, вызывающей кровотечение. ДМК возникают из-за нарушения гормональной функции яичников в разные возрастные периоды: в пубертатный (12-18 лет), репродуктивный (18-45 лет) и климактерический (45-55 лет). Эти широкие возрастные границы делают ДМК наиболее частой гормональной патологией репродуктивной системы.
Механизм развития дисфункционального маточного кровотечения связан с нарушением образования и выделения гонадотропных гормонов, регулирующих гормональную функцию яичников.
В пубертатном периоде гонадотропная функция еще не сформировалась, выбросы ФСГ и ЛГ хаотичны. В климактерическом возрасте гонадотропная функция нарушается из-за инволютивных процессов, преобладает выделение ФСГ, уровень ЛГ повышается, нарушается обратная связь между яичниками и гипофизом. В репродуктивном возрасте причины нарушения циклической функции могут включать стрессы, инфекции, гормональные изменения после прерывания беременности, заболевания эндокринных желез (диабет, гипотиреоз, тиреотоксикоз) и некоторые лекарства, например, фенотиазины.
Нарушение гонадотропной функции гипофиза приводит к гормональной дисфункции яичников, проявляющейся ановуляцией с атрезией или, реже, персистенцией фолликулов. Обычно наблюдается относительная или абсолютная гиперэстрогения, так как отсутствие полноценного желтого тела в яичниках приводит к дефициту прогестерона.
Гиперэстрогения может быть абсолютной или относительной при нормальном уровне эстрадиола и низком уровне прогестерона. Она является причиной гиперпластических процессов эндометрия, включая атипические формы и аденокарциному. Гиперэстрогения также считается фактором риска для фиброзно-кистозной мастопатии, миомы матки, рецидивов эндометриоза и злокачественных опухолей молочных желез.
Анатомическим субстратом кровотечения при ДМК являются очаги некроза и кровоизлияния в гиперплазированном эндометрии. Интенсивность кровотечения зависит от местного гемостаза — повышения фибринолитической активности, уменьшения агрегации тромбоцитов и сократительной активности сосудов базальных слоев эндометрия. Это замедляет тромбоз и спазм сосудов, которые обычно останавливают кровотечение при нормальных менструальных циклах.
ДМК могут самостоятельно прекращаться через неопределенное время. Гиперплазированный эндометрий отторгается, и начинается пролиферация эндометрия из клеток базального слоя, закрывающая раневую поверхность. Обычно ДМК повторяются, поэтому основной задачей терапии является профилактика рецидивов.
Для остановки дисфункционального маточного кровотечения необходимо как можно скорее обратиться к гинекологу. При прорывных маточных кровотечениях первой помощью является вызов скорой помощи или самостоятельная транспортировка пациентки в стационар.
Клиника ювенильных кровотечений
Частота ювенильных кровотечений (ЮК) среди гинекологических заболеваний в подростковом возрасте достигает 10%.
В пубертатном возрасте гиперэстрогения и выраженная гиперплазия эндометрия встречаются реже, чем в другие периоды. В яичниках чаще наблюдается атрезия, а не персистенция фолликулов, достигших преовуляторных размеров.
Клиническая картина ДМК во все возрастные периоды включает задержку месячных на 1,5 месяца и более с последующим кровотечением.
Симптоматика зависит от степени анемизации и проявляется бледностью кожи и слизистых, тахикардией, головной болью, головокружением, слабостью и сонливостью при значительной кровопотере.
Диагностика ювенильных кровотечений
Диагноз и дифференциальный диагноз не вызывают затруднений благодаря характерной клинической картине. Ювенильные кровотечения часто путают с нерегулярными менструациями в первые два года после менархе, когда менструальный цикл обычно ановуляторный. Наблюдения показывают, что чем раньше наступает менархе, тем быстрее устанавливаются регулярные овуляторные циклы: при менархе до 12 лет овуляторные циклы формируются через 1 год, до 13 лет — через 3 года, после 13 лет — через 4,5 года.
Дифференциальный диагноз необходимо проводить с учетом нарушений свертывающей системы крови. При регулярном цикле о заболеваниях крови можно думать при нарушении цикла в виде меноррагии. В пубертатном возрасте, когда ритм циклов еще не установлен, диагноз нарушений свертывания затруднен из-за нерегулярности кровотечений. Поэтому важно определить такие показатели, как время свертывания крови, продолжительность кровотечения, уровень фибриногена, протромбина, антитромбина III и тромбоцитов. Наиболее распространенной причиной нарушений свертывания является тромбоцитопения (болезнь Верльгофа), для которой характерны носовые кровотечения, кровоточивость десен и множественные подкожные геморрагии. Диагноз ставится при снижении числа тромбоцитов ниже 145 тыс.
Ювенильные кровотечения также могут наблюдаться у девушек с синдромом поликистозных яичников. Для дифференциальной диагностики важны гирсутизм, увеличение массы тела и двухстороннее увеличение яичников с характерной эхоскопической картиной. УЗИ позволяет исключить поликистозные яичники и определить толщину эндометрия, выявляя его гиперплазию. При кровотечении полость матки может быть расширенной, иногда визуализируются сгустки крови, что затрудняет оценку толщины эндометрия. У девушек старше 15 лет, учитывая раннее начало половой жизни, следует исключить прервавшуюся беременность как возможную причину кровотечения.
Критерии врачебного невмешательства
Критерии врачебного невмешательства при ювенильных кровотечениях:
- Интервал между менструациями не более 45 дней;
- Продолжительность кровотечения не более 7 дней;
- Характер кровопотери: отсутствие сгустков в выделяемой крови;
- Нормальные показатели гемоглобина, гематокрита, числа эритроцитов и тромбоцитов.
Лечение и профилактика ювенильных кровотечений
Тактика лечения зависит от клинической картины, степени кровопотери и анемии.
При выраженной анемии (гемоглобин ниже 7,5 г/л, гематокрит менее 20%) рекомендуется хирургический гемостаз — выскабливание матки. Это самый быстрый способ остановить кровотечение и позволяет оценить состояние эндометрия (пролиферация, гиперплазия и т. д.). Для предотвращения дефлорации гимен обкалывают раствором новокаина с лидазой и используют маленькие (детские) зеркала.
При умеренной анемии применяется гормональный гемостаз. Чаще всего назначают комбинированные оральные контрацептивы (КОК), содержащие эстрогены и прогестины. Низкодозированные и трехфазные контрацептивы менее эффективны. Рекомендуются однофазные препараты с этинилэстрадиолом в дозе 0,05 мг и прогестинами группы норстероидов в любой дозировке.
Эстрогены обладают гемостатическим эффектом, поэтому использовать только прогестины нецелесообразно. Препарат назначают в дозе 4-6 таблеток в сутки, постепенно уменьшая дозу на одну таблетку в день, и продолжают прием в течение 3 недель. Обычно кровотечение останавливается в течение первых двух дней.
В период до менструальной реакции, которая наступает через 2-3 дня после окончания приема гормональных контрацептивов, проводится антианемическая терапия: препараты железа, кровезаменители, витамины, лечение гиповолемии. Для гормонального гемостаза можно использовать препараты на основе натуральных эстрогенов, например «Прогинова» (эстрадиол валерат) или «Эстрофем» (17β-эстрадиол). Эти препараты назначают так же, как и гормональные контрацептивы, но после достижения гемостаза и применения указанных препаратов в течение 2 недель следует назначать прогестины («Дюфастон», «Утрожетсан», «Норколут», «Медроксипрогестерон») на 10 дней. Это приводит к секреторной трансформации эндометрия, пролиферировавшего под воздействием эстрогенов. Через 2-3 дня после окончания приема прогестинов начинается менструальноподобная реакция, иногда обильная, во время которой можно использовать утеротонические и гемостатические средства.
Второй этап терапии — профилактика рецидива кровотечения
Клиницисты всего мира пришли к выводу, что оптимальным методом профилактики являются циклические гормональные контрацептивы, в первые три месяца — однофазные. Эффективность лечения основана на нормализации выделения гонадотропинов и подавлении пролиферации эндометрия. В следующие три месяца рекомендуется использовать только прогестины с 16-го по 25-й день цикла. В этот период пациентка должна находиться под наблюдением врача. При необходимости проводится гемостимулирующая терапия, витаминотерапия, соблюдается оптимальный режим питания, избегается косметическая диета. Контроль эффективности терапии осуществляется с помощью УЗИ на 20-22-й день цикла, где оцениваются толщина и структура эндометрия.
Из прогестинов предпочтение следует отдавать «Дюфастону» или «Утрожестану», которые не имеют андрогенных и метаболических эффектов. Препарат назначается с 16-го по 25-й день цикла по 20 мг в день на 3—6 месяцев.
Страх перед гормонотерапией, существующий среди родителей пациенток и врачей, не обоснован. Благоприятное влияние гормонотерапии на регуляцию функции яичников подтверждено многочисленными исследованиями и клиническими наблюдениями.
Важно помнить, что длительная симптоматическая терапия ювенильных кровотечений утеротоническими и гемостатическими средствами неэффективна и может привести к дальнейшей анемизации.
Ювенильное кровотечение характеризуется кровотечением со сгустками и анемизацией, продолжающимся более 7 дней после аменореи, которая длится от 1,5 до 3 месяцев. Симптоматическая терапия в таких случаях является врачебной ошибкой.
Профилактика рецидивов ювенильных кровотечений и нормализация менструального цикла обязательны. У женщин с анамнезом ювенильных кровотечений чаще наблюдаются ановуляторное бесплодие, аденокарцинома эндометрия и злокачественные опухоли молочных желез.
Причины дисфункциональных маточных кровотечений
Частота дисфункциональных маточных кровотечений (ДМК) среди гинекологических заболеваний в репродуктивном возрасте составляет 4-5%.
У женщин с ДМК в анамнезе часто отмечаются ювенильные кровотечения или нарушения менструального цикла в пубертатном возрасте. ДМК могут возникать после стрессов, абортов, осложненных родов, а также при некоторых соматических заболеваниях, нейрообменно-эндокринных синдромах и синдроме поликистозных яичников (СПКЯ).
Основной причиной является ановуляторная дисфункция яичников, приводящая к персистенции фолликулов, гиперэстрогении и гиперпластическим процессам в эндометрии. Гиперплазия при ДМК более выражена, чем при ювенильных кровотечениях. Гистологически выявляются активные формы гиперплазии с множественными митозами.
Диагностика
Диагноз устанавливается на основе типичной клинической картины.
Трудности возникают при дифференциальной диагностике, так как кровотечения в этом возрасте могут иметь множество причин.
На первом месте среди них находятся прервавшаяся маточная или внематочная беременность, при которых кровотечение начинается, как и при ДМК, после задержки месячных.
Дифференциальный диагноз включает миому матки, полипы эндометрия, аденомиоз, опухоли яичников, неправильное расположение ВМС и рак шейки матки (кровоточащая раковая язва). Клиническое отличие от маточных кровотечений, вызванных миомой, аденомиозом или полипом эндометрия, заключается в том, что при этих патологиях кровотечение имеет циклический характер (меноррагии), а при ДМК — ациклический (метроррагии).
Лечение дисфункционального маточного кровотечения в репродуктивном возрасте
Терапия состоит из двух этапов:
I этап – гемостаз, который достигается с помощью лечебно-диагностического выскабливания. Это выскабливание также помогает определить дальнейшую терапию для профилактики рецидива кровотечения. Применение гормонального гемостаза без предварительного выскабливания является ошибкой.
II этап – после выскабливания проводится гистероскопия. Она позволяет убедиться в полном удалении слизистой и диагностировать сопутствующие патологии, такие как аденомиоз, миомы матки и полипы, которые могли остаться незамеченными.
Удаленный соскоб подвергается гистологическому исследованию, результаты которого определяют дальнейшую тактику лечения. В большинстве случаев удаленный эндометрий выявляет гиперплазию. Подробности последующего лечения приведены в разделе «Гиперплазия эндометрия».
Профилактика ДМК в репродуктивном возрасте
Оптимальной профилактикой рецидива кровотечения у женщин репродуктивного возраста является восстановление овуляторного цикла. Для этого рекомендуется стимуляция овуляции с помощью «Кломифена» в дозе 50-75 мг в день с 5-го по 9-й день цикла. Эффективность «Кломифена» возрастает после первой менструальной реакции на прогестины после выскабливания эндометрия.
Прогестины, такие как «Дюфастон», «Норколут» и «Медроксипрогестерон», назначают в дозе 10-20 мг с 16-го по 26-й день после выскабливания. Менструальную реакцию следует рассматривать как начало цикла, в котором можно стимулировать овуляцию. Вместо «Кломифена» также можно использовать гонадотропные препараты — «Профази», «Пергонал», «Хумигон», «Неопергонал» — под контролем УЗИ для оценки роста фолликула и толщины эндометрия. При достижении доминантным фолликулом диаметра 18 мм и толщины эндометрия 8-10 мм вводится овуляторная доза хорионического гонадотропина («Профази», «Прегнил», «Хорагон») в дозе 5000-10000 ед.
Предпочтение отдается «Кломифену» из-за его антиэстрогенного влияния на эндометрий, что является важным для данной патологии. Во второй фазе цикла назначают прогестины в указанных дозах. После трех циклов стимуляции овуляции рекомендуется использовать только прогестины с 16-го по 26-й день в тех же дозах.
Контроль овуляторного цикла осуществляется с помощью базальной температуры, размеров фолликула и толщины эндометрия при УЗИ.
Причины дисфункциональных маточных кровотечений в перименопаузальном периоде
Частота климактерических кровотечений (КК) у женщин составляет 15% среди гинекологических заболеваний.
Основной причиной является ановуляторная дисфункция яичников. Возрастные изменения в гипоталамусе, который регулирует гонадотропную функцию, нарушают ритм и количество выделяемых гонадотропинов. Уменьшение количества рецепторов гонадотропинов в яичниках нарушает механизм обратной связи. В результате выброс гонадотропинов становится хаотичным: сначала увеличивается уровень ФСГ, затем — ЛГ. Это приводит к нарушению фолликулогенеза и ановуляции. Снижение секреции прогестерона, неполноценное желтое тело или его отсутствие вызывают гиперэстрогению и гиперплазию эндометрия различной степени.
Диагностика ДМК в перименопаузальном периоде
Дифференциальный диагноз анатомических причин кровотечения затруднен из-за нерегулярного характера менструаций в этом возрасте. Интервал между менструациями увеличивается, и даже при анатомических причинах кровотечения могут проявляться как метроррагии.
Для диагностики патологии, вызывающей климактерическое кровотечение, проводят гистероскопию. Оптимально выполнять гистероскопию до и после выскабливания. Осмотр полости матки после процедуры позволяет выявить небольшие субмукозные миоматозные узлы, остатки полипов эндометрия и отверстия эндометриоидных ходов.
Если гистероскопия невозможна, для диагностики аденомиоза выполняется гистерография после выскабливания. Контрастное вещество, проникая в эндометриоидные ходы, создает типичную картину древовидных разветвлений в миометрии и/или законтурные тени.
Совершенствование трансвагинальной эхографии позволяет диагностировать аденомиоз с точностью до 86%. Климактерические кровотечения могут быть вызваны гормонально активными опухолями яичников (тека-, гранулезоклеточными или смешанными). Эти опухоли редки и считаются погранично злокачественными; они не достигают больших размеров и чаще возникают в перименопаузальном возрасте. По частоте это самая редкая причина кровотечений. Диагноз устанавливают при УЗИ, так как при двуручном гинекологическом исследовании эти небольшие опухоли у полных женщин трудно определить.
УЗИ позволяет выявить асимметрию размеров яичников, увеличение одного из них и изменения эхоструктуры. Более четкую картину дает компьютерная томография или ядерно-магнитный резонанс. Морфологическую картину определяют при гистологическом исследовании удаленной опухоли. Заподозрить гормонально активную опухоль (эстрогенпродуцирующую) можно при рецидивирующих ациклических климактерических кровотечениях, не поддающихся гормональной терапии.
Лечение дисфункциональных маточных кровотечений в перименопаузальном периоде
Терапия зависит от морфологической структуры эндометрия, установленной при выскабливании, а также от наличия или отсутствия сопутствующих заболеваний матки и придатков, таких как миомы, аденомиоз или гормонально активные опухоли яичников.
В этом возрасте терапия направлена на подавление менструальной функции. Консервативная гормональная терапия нацелена на снижение пролиферативных процессов в эндометрии и подавление гормональной функции яичников, что способствует наступлению менопаузы. Подробности терапии приведены в разделе о гиперплазии эндометрия. При климактерических кровотечениях гемостаз осуществляется исключительно хирургическим путем — выскабливанием под контролем гистероскопии.
Применение гормонального или другого консервативного гемостаза считается врачебной ошибкой.