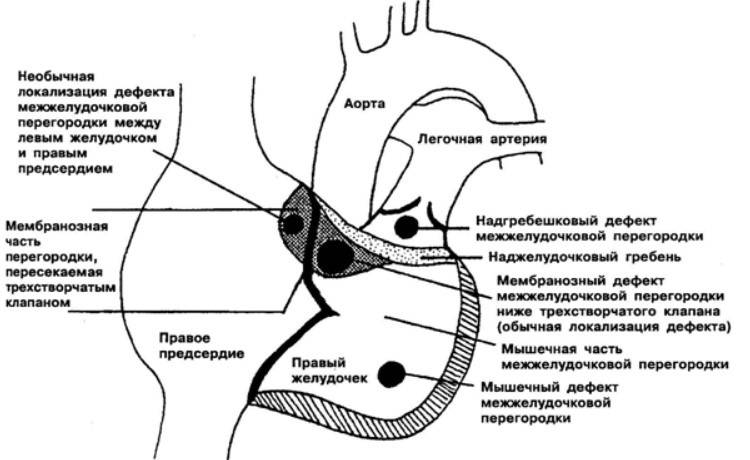
Дефект межжелудочковой перегородки (ДМЖП) — самый распространенный врожденный порок сердца. Это отверстие в перегородке между правым и левым желудочками может быть изолированным или частью более сложного порока, например, тетрады Фалло. Межжелудочковая перегородка состоит из трех частей: верхней мембранозной, средней мышечной и нижней трабекулярной. Большинство дефектов (до 80%) локализуются в перимембранозной области, тогда как мышечные дефекты составляют около 20%.
Дефекты классифицируют по размеру: большие, средние и малые. Для оценки величины дефекта его размер сравнивают с диаметром аорты. Мелкие дефекты (1-2 мм) в мышечной части перегородки называют болезнью Толочинова–Роже. Из-за хорошей аускультативной картины и отсутствия гемодинамических нарушений для них уместно выражение: «много шума из ничего». Множественные большие дефекты, напоминающие «швейцарский сыр», имеют неблагоприятный прогноз.
Гемодинамические нарушения при ДМЖП формируются через 3-5 дней после рождения. В раннем неонатальном периоде шум в сердце может отсутствовать из-за равного давления в желудочках, вызванного неонатальной легочной гипертензией. Постепенное снижение давления в легочной артерии создает градиент, приводящий к сбросу крови слева направо. Это увеличивает объем крови в правом желудочке и легочной артерии, что вызывает переполнение сосудов малого круга и легочную гипертензию.
По В.И. Бураковскому выделяют три стадии легочной гипертензии:
-
Гиперволемическая стадия: может привести к отеку легких, частым инфекциям и пневмониям. Если консервативные методы не помогают, проводят паллиативную операцию — сужение легочной артерии по Мюллеру, создающее временный стеноз, чтобы ограничить приток крови в малый круг. Однако это увеличивает нагрузку на правый желудочек, что требует радикальной операции через 3-6 месяцев.
-
Переходная стадия: в сосудах малого круга срабатывает рефлекс Китаева, что приводит к улучшению состояния ребенка. Давление в легочной артерии колеблется от 30 до 70 мм рт. ст., а шумы сердца становятся менее интенсивными.
-
Склеротическая стадия: без хирургической коррекции начинается склероз сосудов легких, что приводит к высокому уровню легочной гипертензии (до 100-120 мм рт. ст.) и необратимым изменениям.
Клиническая картина ДМЖП включает симптомы сердечной недостаточности, которые обычно проявляются на 1-3 месяце жизни. Также могут возникать тяжелые пневмонии. При осмотре выявляют тахикардию, одышку, расширение границ сердца и смещение верхушечного толчка. Систолический шум интенсивный, хорошо проводится на правую сторону грудной клетки. При пальпации живота может быть гепатомегалия и спленомегалия.
Диагностика включает рентгенографию, электрокардиографию и двухмерную допплерэхокардиографию. На рентгене описывают форму сердца и состояние легочного рисунка, определяют кардио-торакальный индекс (КТИ). В гиперволемической стадии наблюдается сглаженность талии и увеличение КТИ, в переходной стадии — нормализация легочного рисунка, в склеротической — значительное увеличение правых отделов сердца.
ЭКГ показывает признаки перегрузки и гипертрофии левого желудочка, затем правых отделов. Электрическая ось сердца отклонена вправо, могут быть нарушения проводимости. Допплер-ЭхоКГ уточняет расположение и размер дефекта, а также давление в правом желудочке и легочной артерии.
Лечение включает консервативную терапию сердечной недостаточности и хирургическую коррекцию. Консервативное лечение состоит из инотропной поддержки, мочегонных препаратов и кардиотрофиков. При высокой легочной гипертензии назначают ингибиторы ангиотензинпревращающего фермента.
Операции делятся на паллиативные (например, сужение легочной артерии) и радикальные (пластика дефекта межжелудочковой перегородки с использованием перикарда).
Что это такое
Сердечные желудочки обычно разделены мышечной преградой к моменту рождения. Эта преграда составляет треть общей площади желудочков и активно участвует в сокращениях и расслаблениях сердца. У плода органы получают смешанную кровь. Оба желудочка новорожденного работают примерно одинаково, что объясняет отсутствие разницы в толщине их стенок.
Патогенез нарушения кровообращения при ДМЖП
Межжелудочковая перегородка формируется из трех различных структур и завершает свое развитие к 4-5 неделе беременности. Если срастание не происходит, между желудочками остается отверстие (дефект). Он может быть единственной аномалией сердца (изолированным пороком) или сочетаться с другими врожденными изменениями, входя в структуру комбинированного порока. В данном случае мы рассматриваем только первый вариант.
В первые часы жизни, после того как ребенок начинает дышать, меняется система кровотока. Включение большого и малого кругов кровообращения заставляет сердце младенца перестроить свою работу:
- Давление в левом желудочке значительно повышается.
- При дефекте межжелудочковой перегородки (ДМЖП) часть крови попадает не только в аорту, но и в правый желудочек, создавая дополнительную нагрузку. Этот процесс называется сбросом крови «слева — направо».
- Правый желудочек работает интенсивнее, чтобы перекачать «лишнюю» кровь.
Изменения гемодинамики зависят от размера и локализации дефекта. Небольшие отверстия могут закрыться самостоятельно к 4-5 годам в 65-75% случаев. При обширных дефектах страдает не только правый желудочек, но и возрастает давление в малом круге кровообращения, что приводит к легочной гипертензии.
Организм малыша пытается компенсировать нагрузку:
- Увеличивается масса желудочков.
- Утолщаются стенки артерий.
- Эти механизмы помогают выровнять давление в обоих желудочках, и сброса крови какое-то время не происходит.
- Постепенно защитные силы истощаются, и давление в правом желудочке становится выше, чем в левом.
- Венозная кровь начинает поступать в большой круг кровообращения через дефект, что приводит к синдрому Эйзенменгера и декомпенсации порока. Это проявляется цианозом у ребенка.
К счастью, при ранней диагностике и своевременном оперативном лечении таких последствий можно избежать, даже если ДМЖП значительных размеров. Поэтому важно следовать рекомендациям врача. Наилучшей операцией считается та, которую не нужно проводить, но дефект межжелудочковой перегородки у новорожденного требует тщательного обследования и консультаций специалистов для индивидуального подхода к лечению.
Классификация дефектов межжелудочковой перегородки
Согласно Международной классификации болезней 10 пересмотра (МКБ-10), любой дефект межжелудочковой перегородки (ДМЖП) кодируется шифром Q21.0. В педиатрической практике выделяют четыре анатомических типа этой аномалии, согласно «Клиническим рекомендациям по ведению детей с врожденными пороками сердца», утвержденным Ассоциацией сердечно-сосудистых хирургов в 2013 году:
- Субартериальный дефект — расположен под клапаном легочной артерии. Листок аорты может «прогибаться» и «вклиниваться» в отверстие, что приводит к аортальной регургитации (обратному сбросу крови).
- Перимембранозный дефект — отверстие находится в мембранной части, прилегающей к трехстворчатому клапану. Мембранозная перегородка может частично срастаться с дефектом, прикрывая его.
- Приточный дефект — локализуется в приточной части правого желудочка.
- Мышечный дефект — может находиться в центре мышцы, в верхней части или на границе между стенкой правого желудочка и перегородкой. Иногда встречаются несколько мелких отверстий (множественный тип мышечного ДМЖП — болезнь Толочинова-Роже).
Чтобы прояснить местоположение отверстия в межжелудочковой перегородке у вашего ребенка, анатомы делят эту структуру на три части: верхнюю (мембранозную), среднюю (мышечную) и нижнюю (трабекулярную). Таким образом, трабекулярный дефект располагается в нижней части, мышечный — в средней, а мембранозный дефект — в верхней части перегородки.
Причины возникновения дефекта
Точную причину возникновения аномалии установить сложно. В этиологии врожденных пороков сердца доказана роль наследственности, загрязнения окружающей среды, вредных привычек родителей, приема определенных лекарств матерью и перенесенных вирусных инфекций во время беременности.
Как заподозрить порок: симптомы и признаки у ребенка
При небольшом размере отверстия ваш малыш будет ничем не отличаться от сверстников. Вероятно, уже в родильном отделении неонатолог сообщит о систолическом сердечном шуме. Родители часто с тревогой спрашивают при каждой аускультации: «Шум уменьшился или стал сильнее?» Парадокс ДМЖП заключается в том, что интенсивность шума обратно пропорциональна размерам отверстия: чем слабее шум, тем больше дефект.
Ситуация серьезнее, если малыш родился «без шума», но:
- с трех-четырехнедельного возраста перестал набирать вес при достаточном количестве молока у матери;
- у него появилась одышка во время кормления;
- респираторные инфекции «преследуют» его чаще, чем других детей;
- иногда ребенок начинает «синеть»;
- при осмотре врач обнаруживает расширение границ сердца и увеличение печени.
В дальнейшем клиническая картина включает усиленный верхушечный толчок, систолическое дрожание слева в третьем-четвертом межреберьях, расширение границ сердца, особенно влево, и образование сердечного горба (грудь Девиса).
Методы диагностики
Аускультативные данные и другие симптомы могут указывать педиатру на врожденный порок развития у ребенка. Для уточнения диагноза детский кардиолог, скорее всего, направит на:
-
Рентгенографию органов грудной клетки. При небольшом дефекте изменений не будет. Если отверстие значительное, могут выявиться гипертрофия левого предсердия и желудочка, а также усиление рисунка легких. При осложнении ДМЖП легочной гипертензией наблюдается выбухание дуги легочной артерии, ослабление рисунка легких и негипертрофированный левый желудочек.
-
Электрокардиографию. Хотя она не имеет особого значения для дифференциации порока сердца, позволяет выявить отклонение электрической оси и признаки перегрузки обоих или только левого желудочка.
-
Эхокардиографию. Это основной метод диагностики сердечных пороков. Ультразвуковое исследование позволяет определить точную локализацию отверстия, его размеры, количество дефектов и оценить изменения гемодинамики. Основная цель УЗИ — визуализация порока и исключение других аномалий сердца. Допплеровское картирование помогает установить величину сброса, наличие регургитации крови и оценить систолическое давление в правом желудочке.
Если на ЭхоКГ дефекты видны недостаточно четко или врач подозревает комбинированный порок сердца, может потребоваться магнитно-резонансная или компьютерная томография.
Катетеризация сердца и ангиография
Диагностические методики для детей назначаются редко. Однако, если неинвазивные методы не дают полной информации, проводят оценку гемодинамики в малом круге кровообращения и легочной гипертензии. Во время процедуры измеряются давление в аорте и легочной артерии, а также определяется газовый состав крови в сердечных камерах и крупных сосудах. Исследование выполняют опытные специалисты в региональных центрах.
Лечение дефекта межжелудочковой перегородки
Подход к лечению пациентов с ДМЖП индивидуален и зависит от размеров и локализации дефекта, клинической картины (например, легочной гипертензии или недостаточности кровообращения) и наличия сопутствующих заболеваний.
Если отверстие небольшое и гемодинамика не нарушена, ребенку достаточно регулярных осмотров у кардиолога и периодического проведения ЭхоКГ. При малейших сомнениях в благоприятном течении заболевания показано оперативное лечение.
Существуют следующие виды хирургической коррекции ДМЖП:
- Операция с искусственным кровообращением, во время которой кардиохирург ушивает отверстие или закрывает его клапаном.
- «Вспомогательное» сужение легочной артерии – подготовительная операция для предотвращения декомпенсации порока, позволяющая «выиграть время» до радикальной коррекции.
- Малоинвазивное эндоваскулярное вмешательство. Оно проводится под контролем УЗИ и рентгеноскопии. Через бедренную артерию сосудистый хирург вводит специальное устройство (спираль или окклюдер) и закрывает дефект.
- Гибридная операция. После вскрытия грудной клетки окклюдер вводится через прокол миокарда. Процедура не требует остановки сердца и подключения к системе искусственного кровообращения.
Какой метод подойдет вашему ребенку, решает специалист. Без письменного согласия родителей на операцию врач не сможет провести вмешательство. Важно обсудить с врачом детали операции и выбрать оптимальную тактику.
Необходимо помнить, что упущенное время может привести к развитию легочной гипертензии и риску смерти от недостаточности кровообращения. Медикаментозная терапия назначается как подготовка к операции, в период реабилитации и при декомпенсации порока для поддержки работы сердца.
Каков прогноз и будет ли здоров ребенок
Прогноз заболевания зависит не только от типа дефекта, но и от своевременного оперативного вмешательства. Я запомнил одну семью. Родители, веря в судьбу, не предохранялись от беременности. Чудесная девочка родилась восьмым ребенком. Все старшие дети абсолютно здоровы, нет факторов риска, наследственность отличная. У малышки хороший вес и высокие показатели по шкале Апгар. Она активно брала грудь и была всеобщей любимицей.
Можно ли диагностировать дефект до рождения ребенка
Да, это возможно. Для этого нужно пройти ультразвуковое обследование во время беременности у опытного специалиста на современном оборудовании. Если у малыша есть подозрение на ДМЖП, выбирайте роддом поближе к кардиоцентру.
Родители часто жалуются, что, следуя всем рекомендациям врачей, порок сердца был выявлен только после рождения ребенка. К сожалению, отверстие межжелудочковой перегородки диаметром до 4 мм трудно обнаружить без цветового допплеровского картирования. Если у вас есть отягощенная наследственность, вы курили до беременности или переболели гриппом или ОРВИ во время ожидания малыша, обязательно сообщите об этом вашему гинекологу. Возможно, потребуется дополнительное УЗИ на более чувствительном оборудовании.
Источник: cardiograf.com
Описание
Дефект межжелудочковой перегородки — это врожденный (иногда приобретенный) порок сердца, который проявляется отверстием между полостями левого и правого желудочка. Это приводит к тому, что кровь из одного желудочка (обычно из левого) попадает в другой, что нарушает функцию сердца и всей системы кровообращения.
Распространенность дефекта составляет примерно 3-6 случаев на 1000 доношенных новорожденных, не включая детей с незначительными дефектами перегородки, которые самостоятельно устраняются в течение первых лет жизни.
Причины и факторы риска
Дефект межжелудочковой перегородки у плода обычно развивается на ранних этапах беременности, примерно с 3-й по 10-ю неделю. Основными причинами считаются сочетание внешних и внутренних негативных факторов, включая:
- генетическую предрасположенность;
- вирусные инфекции, перенесенные во время беременности (краснуха, корь, грипп);
- злоупотребление алкоголем и курение;
- прием тератогенных антибиотиков и психотропных препаратов;
- воздействие токсинов, тяжелых металлов и радиации;
- сильные стрессы.
Классификация
Дефект межжелудочковой перегородки (ДМЖП) у новорожденных и детей может быть как изолированным пороком, так и частью других сердечно-сосудистых заболеваний, например, пентады Кантрелла.
Размер дефекта оценивается по отношению к диаметру аортального отверстия:
- Дефекты до 1 см считаются малыми (болезнь Толочинова-Роже).
- Дефекты от 1 см или превышающие половину диаметра аорты классифицируются как крупные.
По локализации ДМЖП делится на три типа:
- Мышечный. Отверстие находится в мышечной части перегородки, вдали от проводящей системы сердца и клапанов. Небольшие дефекты могут закрываться самостоятельно.
- Мембранозный. Локализуется в верхнем сегменте перегородки ниже аортального клапана. Обычно имеет небольшой диаметр и может закрываться самостоятельно по мере роста ребенка.
- Надгребневый. Считается самым сложным типом порока, так как отверстие расположено на границе выводящих сосудов левого и правого желудочка и редко закрывается самостоятельно.
Опасность и осложнения
При небольшом размере отверстия и нормальном состоянии ребенка ДМЖП не представляет серьезной угрозы для здоровья и требует лишь регулярного наблюдения у специалиста.
Большие дефекты имеют иные последствия. Они могут вызвать сердечную недостаточность, которая может развиться сразу после рождения.
Кроме того, ДМЖП может привести к следующим серьезным осложнениям:
- синдром Эйзенменгера из-за легочной гипертензии;
- острая сердечная недостаточность;
- эндокардит — инфекционное воспаление внутрисердочной оболочки;
- инсульты и тромбообразование;
- нарушение работы клапанного аппарата, что может привести к клапанным порокам сердца.
Симптомы
Большие дефекты межжелудочковой перегородки проявляются в первые дни жизни и характеризуются следующими симптомами:
- посинение кожных покровов (в основном конечностей и лица), усиливающееся при плаче;
- нарушения аппетита и проблемы с кормлением;
- замедленный темп развития, недостаточная прибавка в весе и росте;
- постоянная сонливость и быстрая утомляемость;
- отеки в области конечностей и живота;
- нарушения сердечного ритма и одышка.
Малые дефекты часто не имеют ярко выраженных проявлений и выявляются при прослушивании (в груди слышен грубый систолический шум) или других исследованиях. В некоторых случаях у детей наблюдается сердечный горб — выпячивание груди в области сердца.
Если заболевание не было диагностировано в младенчестве, то с развитием сердечной недостаточности у ребенка в 3-4 года появляются жалобы на сильное сердцебиение, боли в груди, а также склонность к носовым кровотечениям и потерям сознания.
Когда обращаться к врачу
ДМЖП, как и любой другой порок сердца, требует постоянного наблюдения кардиолога, даже если он компенсирован и не вызывает неудобств у пациента. Ситуация может ухудшиться в любой момент.
Родителям важно следить за поведением ребенка с первых дней. Если он много спит, часто капризничает без причины и плохо набирает вес, это серьезный повод для консультации с педиатром и детским кардиологом.
Симптомы различных врожденных пороков сердца могут быть схожи. Узнайте больше о симптомах, чтобы не пропустить важные признаки.
Диагностика
К основным методам диагностики ДМЖП относятся:
- Электрокардиограмма. Исследование позволяет определить степень перегрузки желудочков и наличие легочной гипертензии. У пожилых пациентов могут выявляться аритмии и нарушения проводимости сердца.
- Фонокардиография. С помощью ФКГ фиксируется высокочастотный систолический шум в 3-4-м межреберье слева от грудины.
- Эхокардиография. ЭхоКГ помогает выявить отверстие в межжелудочковой перегородке или заподозрить его наличие на основе нарушений кровообращения.
- Ультразвуковое исследование. УЗИ оценивает работу миокарда, его структуру, состояние и проходимость, а также давление в легочной артерии и величину сброса крови.
- Рентгенография. На рентгене органов грудной клетки можно увидеть усиление легочного рисунка, пульсацию корней легких и значительное увеличение сердца.
- Зондирование правых полостей сердца. Этот метод позволяет выявить повышенное давление в легочной артерии и желудочке, а также повышенную оксигенацию венозной крови.
- Пульсоксиметрия. Метод определяет степень насыщенности крови кислородом; низкие показатели указывают на серьезные проблемы с сердечно-сосудистой системой.
- Катетеризация сердечной мышцы. С ее помощью врач оценивает состояние структур сердца и давление в его камерах.
Лечение
Маленькие дефекты перегородки, не проявляющиеся ярко выраженными симптомами, обычно не требуют специального лечения, так как самостоятельно заживают к 1-4 годам жизни или позже.
В сложных случаях, когда отверстие не зарастает долго, дефект может негативно сказываться на самочувствии ребенка или быть слишком большим, возникает необходимость в хирургическом вмешательстве.
Перед операцией проводится консервативное лечение, которое помогает регулировать сердечный ритм, нормализовать давление и поддерживать работу миокарда.
Хирургическая коррекция ДМЖП может быть паллиативной или радикальной. Паллиативные операции выполняются грудным детям с выраженной гипотрофией и множественными осложнениями для подготовки к радикальному вмешательству. В этом случае врач создает искусственный стеноз легочной артерии, что значительно облегчает состояние пациента.
К радикальным операциям, применяемым для лечения ДМЖП, относятся:
- ушивание патогенных отверстий П-образными швами;
- пластика дефектов с использованием заплат из синтетической или биологической ткани под контролем УЗИ;
- операции на открытом сердце, эффективные при комбинированных пороках (например, тетраде Фалло) или крупных отверстиях, которые невозможно закрыть с помощью одной заплаты.
В этом видео рассказывается об одной из наиболее эффективных операций против ДМЖП:
Прогнозы и профилактика
Небольшие дефекты межжелудочковой перегородки (1-2 мм) обычно имеют благоприятный прогноз. Дети с такими дефектами не испытывают неприятных симптомов и не отстают в развитии от сверстников. Однако при более значительных дефектах, сопровождающихся сердечной недостаточностью, прогноз ухудшается. Без лечения они могут привести к серьезным осложнениям и даже летальному исходу.
Профилактика дефектов межжелудочковой перегородки должна начинаться на этапе планирования беременности и вынашивания ребенка. Она включает ведение здорового образа жизни, регулярные визиты к врачу, отказ от вредных привычек и самолечения.
Несмотря на возможные осложнения и неблагоприятные прогнозы, диагноз «дефект межжелудочковой перегородки» не является приговором. Современные методы лечения и достижения кардиохирургии значительно улучшают качество жизни ребенка и могут продлить ее.
Для детей, поддающихся терапии, возможна отложенная операция. Хирургическое лечение не показано детям с небольшими дефектами, достигшим шести месяцев без признаков сердечной недостаточности, легочной гипертензии или задержки развития. Коррекция порока обычно не требуется при соотношении легочного и системного кровотоков (Qp/Qs) менее 1,5:1.
Показания к хирургическому вмешательству — сердечная недостаточность и задержка физического развития у детей, не поддающихся терапии. Операция может быть проведена с первого полугодия жизни. У детей старше одного года хирургическое вмешательство показано при Qp/Qs более 2:1. Если соотношение сопротивлений легочного и системного кровотока равно 0,5 или наблюдается обратный сброс крови, необходимость операции требует углубленного анализа.
Оперативные вмешательства:
-
Паллиативные — сужение легочной артерии для ограничения легочного кровотока. Применяются только при наличии сопутствующих пороков и аномалий, затрудняющих первичную коррекцию ДМЖП.
-
Радикальные — полное хирургическое закрытие дефекта. Операция выбора — закрытие дефекта в условиях искусственного кровообращения. Госпитальная летальность составляет 2-5%. Риск операции повышается у детей до 3 месяцев, при наличии множественных ДМЖП или серьезных аномалий развития (поражения центральной нервной системы, легких, почек, генетические заболевания, недоношенность).