- Нитроглицерин 20 мг (1% раствор 2 мл разводят в 200 мл физиологического раствора; в 1 мл готового раствора содержится 100 мкг НГ) вводят внутривенно капельно по 8 капель в минуту, постепенно увеличивая скорость, или с помощью инфузомата — 5 мкг в минуту, повышая дозу на 5-10 мкг каждые 5-10 минут под контролем систолического АД.
- Нитропруссид натрия — 30 мг препарата разводят в 400 мл изотонического раствора натрия хлорида и вводят внутривенно капельно или с помощью инфузомата. Инфузию начинают с 15 мкг/мин, постепенно увеличивая скорость каждые 2-3 минуты (колебания скорости: 0,25 – 10 мкг/кг/мин) до нормализации АД.
- Промедол 2% — 1 мл (20 мг) вводят внутривенно струйно.
- Лазикс 80-120 мг (2 – 6 мл) вводят внутривенно струйно.
- Капотен от 6,25 мг до 25-50 мг принимают сублингвально.
- Через 30 минут вводят дроперидол 0,25% — 4 мл внутривенно струйно.
При неэффективности предыдущих препаратов:
- Пентамин 5% — 1 мл (50 мг) растворяют в 100 мл физиологического раствора и вводят внутривенно капельно.
- Терапия проводится с постоянной подачей кислорода и ингаляцией 96% этилового спирта.
При отсутствии эффекта выполняется интубация с искусственной вентиляцией легких.
VI. Неотложная помощь при аритмиях
Неотложная помощь необходима при нестабильном состоянии пациента (угрожающие признаки или симптомы): боль в грудной клетке, одышка, изменение уровня сознания, низкое артериальное давление, шок, застой в легких, инфаркт миокарда. Угрожающие жизни признаки, связанные с тахикардией или брадикардией, редко возникают при частоте сердечных сокращений (ЧСС) менее 150 ударов в минуту при тахикардии или более 50 ударов в минуту при брадикардии.
При фибрилляции желудочков:
- Если немедленная дефибрилляция невозможна, нанести удар по нижней трети грудины.
- Если нет эффекта — немедленно начать сердечно-легочную реанимацию (СЛР) и обеспечить возможность дефибрилляции.
- Закрытый массаж сердца проводить с частотой 90 в минуту.
- Искусственная вентиляция легких (ИВЛ) доступным способом (соотношение массажных движений и дыхания 5:1, при работе одного врача – 15:2). Обеспечить проходимость дыхательных путей (запрокинуть голову, выдвинуть нижнюю челюсть, ввести воздуховод, при необходимости – санировать дыхательные пути).
- Все лекарственные средства вводить внутривенно быстро. При использовании периферической вены препараты разводить в 20 мл изотонического раствора натрия хлорида.
- Адреналин по 1 мг (0,1% раствор 1 мл) каждые 3-5 минут.
- Как можно раньше — дефибрилляция 6-7 кВ.
- Рекомендуется первый разряд — 200 Дж.
- Если нет эффекта — дефибрилляция 300 Дж.
- Если нет эффекта — дефибрилляция 360 Дж.
- Если нет эффекта — действовать по схеме: препарат – массаж сердца и ИВЛ, через 30-60 секунд – дефибрилляция 360 Дж (7 кВ) — лидокаин 80-120 мг (2% раствор 4-6 мл, расчет 1,5 мг/кг) – дефибрилляция 360 Дж.
- Если нет эффекта — через 3-5 минут повторить схему.
- При устойчивой к лечению фибрилляции желудочков можно использовать препараты резерва: амиодарон (кордарон), новокаинамид, пропранолол.
- Натрия гидрокарбонат по 1 ммоль/кг (4% раствор – 2 мл/кг), затем по 0,5 ммоль/кг каждые 5-10 минут. Применять при длительной СЛР или при предшествовавшей гиперкалиемии и ацидозе.
Неотложная помощь при синдроме Морганьи-Адамса-Стокса (при брадиаритмиях):
- Уложить больного с приподнятыми под углом 20° нижними конечностями (если нет выраженного застоя в легких).
- При необходимости ритмичное поколачивание по грудине («кулачный ритм»).
- Вводить атропин внутривенно струйно по 0,5-1 мг (0,5-1,0 мл 0,1% раствора) через 3-5 минут до получения эффекта или достижения общей дозы 0,04 мг/кг (суммарной дозы 2 мг).
- Если нет эффекта — немедленная эндокардиальная, чрескожная или чреспищеводная ЭКС.
- Если нет эффекта (или невозможна ЭКС) — внутривенное медленное струйное вливание 240-480 мг (10-20 мл 2,4% раствора) эуфиллина.
- Если нет эффекта — допамин 100 мг (4% раствор 2,5 мл или 1% раствор 10 мл) либо адреналин 1 мг (0,1% раствор 1 мл) в 200 мл 5% раствора глюкозы внутривенно, постепенно увеличивая скорость инфузии до достижения минимально достаточной ЧСС.
- При неэффективности атропина и невозможности проведения ЭКС, через 20 минут можно использовать изадрин внутривенно 1-5 мкг/мин с помощью инфузомата.
- При асистолии — проводить СЛР.
- При асистолии — адреналин по 1 мг (0,1% раствор 1 мл) внутривенно струйно через 3-5 минут.
- Для предупреждения повторного возникновения приступов МАС показана имплантация кардиостимулятора (искусственного водителя ритма).
Показания к имплантации электрокардиостимулятора (ЭКС):
- Брадиаритмии с клиническими симптомами (обмороки, головокружения).
- Бессимптомная атриовентрикулярная (A-V) блокада II степени типа Мобиц II и приобретенная полная A-V блокада.
Имплантация ЭКС не показана при:
- Бессимптомных нарушениях функции синусового узла.
- Блокадах ветвей пучка Гиса без преходящей A-V блокады II степени.
- Обмороках неясной этиологии.
Восстановление синусового ритма при мерцании предсердий:
При нестабильном состоянии — экстренная кардиоверсия (электроимпульсная терапия), если нет противопоказаний.
Противопоказания к кардиоверсии:
- Мерцательная аритмия с медленным желудочковым ритмом на фоне ишемической болезни сердца и дилатации предсердий.
- Интоксикация сердечными гликозидами.
- Синдром слабости синусового узла.
- Мерцательная аритмия вследствие нелеченного гипертиреоза.
При необходимости выполнения ранней кардиоверсии (ЭИТ) начать внутривенное введение гепарина 5000 ЕД струйно, затем 1000 ЕД в час инфузоматом. Исключить тромбы в левом предсердии при чреспищеводной ЭхоКГ. Выполнить кардиоверсию в пределах 24 часов. Затем непрямые антикоагулянты на 4 недели и более (варфарин в индивидуально подобранной дозе под контролем МН0 2,0-3,0).
При наличии симптомов хронической недостаточности кровообращения – начинать терапию с дигоксина 0,25 мг (ампула 1 мл содержит 250 мкг дигоксина, ампула 2 мл – 500 мкг) внутривенно струйно в 10 мл физиологического раствора или в составе поляризующей смеси: 10% раствор 10 мл (1 г) хлорида калия и 5% раствор 200 мл глюкозы внутривенно капельно.
Тактика купирования мерцательной аритмии в зависимости от ее продолжительности и функционального состояния миокарда:
Продолжительность аритмии менее 48 часов, нормальная функция сердца:
- Кардиоверсия (ЭИТ) или
- Амиодарон (кордарон) внутривенно струйно 150-300 мг за 5-10 минут, затем 6 часов со скоростью 1 мг/мин инфузоматом, 18 часов со скоростью 0,5 мг/мин, общая доза 2,2 г за 24 часа, или
- Новокаинамид 10% раствор 10 мл, развести до 20 мл физиологическим раствором и вводить внутривенно струйно за 10 минут под контролем ЭКГ или
- Пропафенон внутрь 600 мг или
- Соталол 80-320 мг внутрь каждые 12 часов.
Продолжительность аритмии более 48 часов или неизвестна, нормальная функция сердца:
Не применять ЭИТ без антикоагулянтной подготовки, могут быть тромбоэмболические осложнения. Антиаритмические препараты использовать с осторожностью.
Отсроченная кардиоверсия (ЭИТ): антикоагулянтная подготовка в течение трех недель, затем ЭИТ. Продолжить прием непрямых антикоагулянтов на 4 недели и более после ЭИТ (варфарин в индивидуально подобранной дозе под контролем МН0 2,0-3,0).
Ранняя кардиоверсия (ЭИТ): начать внутривенное введение гепарина 5000 ЕД струйно, затем 1000 ЕД в час. Исключить тромбы в левом предсердии при чреспищеводной ЭхоКГ. Выполнить кардиоверсию в пределах 24 часов, затем — непрямые антикоагулянты на 4 недели и более (варфарин в индивидуально подобранной дозе под контролем МН0 2,0-3,0).
Сниженная функция сердца (фракция изгнания <40% или застойная сердечная недостаточность), продолжительность мерцательной аритмии менее 48 часов:
Продолжительность более 48 часов:
Неотложная помощь при пароксизме трепетания предсердий:
Предпочтительный метод лечения – кардиоверсия (ЭИТ).
При невозможности ЭИТ – снижение ЧСС с помощью дигоксина 0,25 мг (1 мл) внутривенно или верапамила 5-10 мг (0,25% раствор 2-4 мл) в 10 мл физиологического раствора внутривенно струйно.
Для восстановления синусового ритма кордарон 300 мг внутривенно струйно в течение 1-3 минут (можно капельно в 100 мл физиологического раствора) или
Пропранолол 1-3 мг внутривенно струйно в течение 10-15 минут.
Через 2 часа – учащающая электрокардиостимуляция.
При снижении желудочковых сокращений менее 100 в минуту продолжается лечение сердечными гликозидами; возможно их сочетание с пропранололом 10-20 мг внутрь.
Антикоагулянтная подготовка к ЭИТ при продолжительности пароксизма свыше 48 часов как при мерцании предсердий.
Неотложная помощь при пароксизме наджелудочковой тахикардии:
- Массаж каротидного синуса (или другие вагусные приемы).
- Если нет эффекта – ввести АТФ 10 мг (1% раствор 1 мл) внутривенно «толчком».
- Если нет эффекта – верапамил 5 мг (0,25% раствор 2 мл) в 10 мл физиологического раствора или дилтиазем 20 мг в 20 мл физиологического раствора внутривенно струйно.
- Если нет эффекта – через 15-30 минут повторить верапамил 5 мг в 10 мл физиологического раствора внутривенно струйно.
- Если нет эффекта — через 30-60 минут новокаинамид 10% — 10 мл в 10 мл физиологического раствора внутривенно струйно в течение 3-5 минут.
- Через 2 часа – учащающая стимуляция (чреспищеводная или трансвенозная).
- При нарастании признаков левожелудочковой недостаточности – электрическая дефибрилляция (ЭИТ), начать с 50 Дж.
Неотложная помощь при пароксизме желудочковой тахикардии:
Если больной без сознания или в состоянии шока, то прекардиальный удар и ЭИТ должны быть выполнены незамедлительно, начать с 100 Дж.
Если нет эффекта – повторить ЭИТ, удвоив энергию разряда.
Лидокаин 80-120 мг (2% раствор 4-6 мл из расчета 1-1,5 мг/кг массы тела) в 20 мл физиологического раствора внутривенно струйно медленно за 3-5 минут.
При снижении АД и нарастании левожелудочковой недостаточности:
Через 10 минут — лидокаин 120 мг в 50 мл физиологического раствора внутривенно со скоростью 17 кап/мин (2 мг/мин).
Если нет эффекта – через 20 минут – амиодарон (кордарон) 300-450 мг (5 мг/кг) внутривенно медленно в течение не менее 3 минут, далее внутривенно капельно в дозе 5 мг/кг в 250 мл 5% раствора глюкозы.
Если нет эффекта — через 15 минут ЭИТ.
При полиморфной желудочковой тахикардии (torsades de pointes):
Внутривенное струйное введение 2 г сульфата магния с последующей инфузией со скоростью 3-20 мг/мин, до тех пор, пока интервал Q-T не станет меньше 0,50 сек.
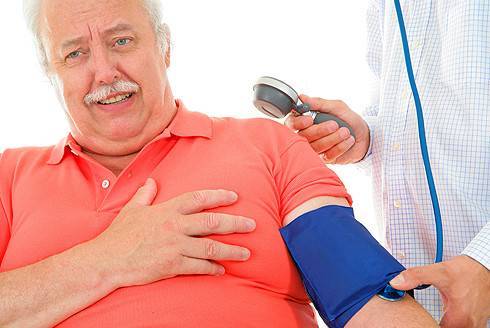
Гипертонический криз характеризуется резким подъемом кровяного давления и специфической симптоматикой. Кризы подразделяются на осложненные и неосложненные. Главная отличительная черта первого типа — поражение органов-мишеней.
Одна из частых причин криза — отказ от назначенных врачом лекарств. Иногда это происходит случайно, когда пациент забывает принять препарат вовремя и вспоминает об этом только при появлении симптомов.
Стрессы, сопровождающиеся выбросом гормонов надпочечников, также часто провоцируют криз. Адреналин повышает частоту и интенсивность сердечных сокращений и сужает сосуды, что приводит к предсказуемым последствиям.
Для осложненного гипертонического криза характерно:
- Резкое начало — иногда в течение нескольких минут.
- Высокое давление (до 210/100).
- Интенсивные болевые ощущения.
- Признаки ухудшения центрального кровообращения.
- Сильное и учащенное сердцебиение.
При появлении этих симптомов необходимо немедленно вызвать скорую медицинскую помощь.
Осложнения
Отсутствие терапии для снижения артериального давления (АД) и купирования приступа может привести к опасным для жизни осложнениям, о которых упоминалось ранее в описании форм и видов кризов. Часто наблюдаются нарушения умственных способностей.
Кровотечения могут возникать после хирургических операций, проведенных при кардиологических патологиях. Швы могут оказаться несостоятельными и расходиться. Состояние пациента ухудшается при повышенном АД. Также возможны значительные носовые кровотечения, вызванные высоким давлением.
Что делать
В первую очередь нужно исключить любую физическую нагрузку, лечь и спокойно подышать. В качестве экстренной помощи можно использовать нифедипин и каптоприл в дозировках 10 мг и 12,5 мг соответственно.
Прием таблеток можно повторить через полчаса, если давление не снизилось. Седативные средства принимать нельзя, так как они могут замаскировать симптомы ишемического инсульта и затруднить диагностику.
Частые ошибки
Пациент, независимо от того, действует он самостоятельно или по совету других, стремится снизить давление до нормальных или рабочих значений. Однако этого делать нельзя, не зная, как криз отразился на состоянии центральной нервной системы. В течение первого получаса рекомендуется снижать давление не более чем на четверть.
Осложненный криз часто путают с неосложненным. При неосложненном кризе активное применение медикаментов не обязательно; достаточно постепенно снижать давление до приемлемых значений с помощью рекомендованных врачом препаратов.
Использование средств, не относящихся к артериальному давлению, также нецелесообразно. Любители папаверина, но-шпы или анальгина должны четко понимать причину головной боли и устранять ее без анальгетиков.
Многие совершают ошибку, принимая валериану или другие седативные препараты для успокоения, особенно если криз возник на фоне стресса. Почему этого делать нельзя, уже упоминалось.
Пожилые люди часто имеют свои представления о лечении артериальной гипертензии и с удовольствием принимают мочегонные препараты во время криза. Это может быть оправдано, так как разгрузка кровеносного русла действительно снижает давление. Однако, если криз осложнен инсультом, прием диуретиков может привести к серьезным последствиям.
Последствия
Почти треть пациентов с гипертонией подвержены кризам, и около половины из них имеют осложненные формы. Если у вас уже был осложненный криз, будьте готовы к рецидивам.
В течение трех месяцев после выписки из больницы около половины пациентов возвращаются обратно.
Несвоевременная помощь может привести к серьезным последствиям — от инвалидности до летального исхода.
Осложненный гипертонический криз протекает остро, и его главная опасность заключается в поражении органов-мишеней. Это состояние требует немедленного вмешательства врачей, так как оно опасно для жизни. Снижение артериального давления (АД) должно быть выполнено в первый час после появления симптомов криза.
Теперь обсудим осложненный гипертонический криз, его причины, симптомы, последствия и тактику первой помощи в домашних условиях.
Особенности недуга
Острый гипертонический криз возникает обычно при тяжелых формах гипертонической болезни и может привести к серьезным последствиям для внутренних органов, что иногда бывает фатальным для пациента.
Приступ начинается из-за хронической недостаточности кровообращения и нарушений в работе сердечно-сосудистой системы. Под воздействием различных факторов состояние пациента ухудшается, что приводит к острой фазе. Стрессовая ситуация может вызвать повышение давления, что, в свою очередь, приводит к снижению уровня вазодилататоров и учащению сердцебиения, усугубляя самочувствие и повышая артериальное давление.
Более подробно о гипертоническом кризе расскажет видеосюжет ниже:
Причины возникновения
К причинам, провоцирующим приступы, относятся различные внешние факторы. Это чрезмерное употребление соли, вредные привычки, несоблюдение режима труда и отдыха, а также резкие изменения погодных условий и психоэмоциональные стрессы. Криз может возникнуть и на фоне отмены некоторых лекарств, таких как клофелин и бета-адреноблокаторы.
К факторам, способствующим появлению криза, также относятся внутренние заболевания кардиологического характера и другие патологии:
- сахарный диабет,
- волчанка,
- изменения гормонального фона,
- артериальная гипертензия,
- болезни почек,
- нефроптоз,
- атеросклероз.
Иногда к этой патологии приводят операции на сердце.
Диагностика
Основным критерием диагностики патологии является высокое артериальное давление, так как клиническая картина может быть нестабильной и многие симптомы могут отсутствовать. Проводят осмотр, во время которого измеряют давление, а также выполняют лабораторные исследования. Из инструментальных обследований часто назначают ЭКГ.
При наличии осложнений, влияющих на мозговую деятельность, рекомендуется провести реоэнцефалографию.
Лечение осложненного гипертонического криза
Необходимо соблюдать покой и исключить воздействие негативных факторов, таких как физическая нагрузка и стресс. Важно также знать стандартный алгоритм оказания первой доврачебной помощи при осложненном и неосложненном гипертоническом кризе, о чем подробно рассказано в специальном материале.
Терапевтическое
Методы терапевтической терапии включают способы достижения расслабленного состояния, такие как медитации и массаж. Важно избегать стрессов и переживаний, чтобы не спровоцировать повышение артериального давления.
Поддержание специальной диеты также имеет большое значение. Из-за высокого риска осложнений необходимо исключить продукты, нагружающие сердце. Рекомендуется перейти на постное, но богатое микроэлементами питание, есть небольшими порциями и отказаться от соли. Особое внимание к изменениям в питании следует уделить пациентам с избыточным весом.
О препаратах, применяемых при гипертоническом кризе, осложненном отеком легких и другими заболеваниями, расскажет следующий раздел.
Медикаментозное
Медикаменты являются основным методом терапии при гипертоническом кризе. Внутривенное введение препаратов наиболее эффективно, но также применяются таблетки. При капельном введении важно соблюдать скорость, чтобы понижение артериального давления (АД) происходило постепенно и не вызывало негативных последствий.
Назначать лекарства может только врач, особенно при осложненном течении заболевания, когда требуется его наблюдение. Используются различные группы препаратов, направленные не только на снижение давления, но и на предотвращение осложнений, вероятность которых достигает 30%.
Основные медикаменты, эффективные при приступе, приведены в таблице.
| Препарат | Действие | Противопоказания |
|---|---|---|
| Нитропруссид натрия | Основной препарат для купирования сложных гипертонических кризов. Применяется при высоком риске расслоения аорты, энцефалопатии, острой левожелудочковой недостаточности и других серьезных осложнениях. Эффект заметен через несколько секунд, нормальный уровень АД достигается за 5 минут. | Лактация, атрофия зрительного нерва, гипотиреоз, почечная и печеночная недостаточность, дефицит B12, коарктация аорты, артериовенозный шунт, острые нарушения кровообращения. В экстренных случаях противопоказания относительны. |
| Бета-адреноблокаторы | Снижают частоту сердцебиения и уровень АД, уменьшая нагрузку на миокард. Показаны при кризе с серьезными кардиологическими осложнениями. | Брадикардия, астма, слабость синусового узла, атриовентрикулярные блокады 3-4 степени, тяжелая сердечная недостаточность, гиперчувствительность, стенокардия Принцметала. |
| Нитроглицерин | Влияет на венозные сосуды и снижает кислородную потребность миокарда. Обладает лучшим сосудорасширяющим эффектом по сравнению с нитропруссидом, предпочтителен при коронарной недостаточности. | Травмы головы, лактация, беременность, чувствительность к нитратам, субарахноидальное кровоизлияние, гипотиреоз, инсульт. |
| Альфа-блокаторы | Применяются при повышении катехоламинов. | Ортостатическая гипотония, перикардит, гиперчувствительность, беременность. |
| Магния сульфат | Снижает риск эклампсии, понижает АД и предотвращает отек мозга. | Возможное угнетение дыхательного центра при быстром введении. |
| Гидралазин | Не влияет на венозные сосуды, но расширяет артериальные. Назначается при эклампсии. Действие заметно через 10 минут. | Не рекомендуется при цереброваскулярных осложнениях из-за риска создания зон низкого и высокого давления. |
| Метилдопа | Стимулирует альфа2-адренорецепторы, значительно снижая АД. Показан для купирования приступов у беременных. | Цереброваскулярные заболевания, феохромоцитома, инфаркт, гиперчувствительность. |
| Эналаприлат | Ингибитор АПФ, подходит для ликвидации симптомов приступа и его последствий. Назначается при коронарных синдромах, энцефалопатии, нарушении мозгового кровообращения и сердечной недостаточности. Действие начинается мгновенно, вводить медленно. | Лактация, повышенная чувствительность. |
Кроме целевых препаратов, рекомендуется принимать витаминные средства для поддержания сердечной мышцы и общего состояния организма. Врач подбирает медикаменты индивидуально, учитывая форму приступа.
Следующий видеосюжет расскажет о первой помощи при гипертоническом кризе:
Виды
Виды гипертонического криза классифицируются по осложнениям, которые он вызывает. Наиболее распространенные осложнения включают:
- Транзиторная ишемическая атака. Симптомы схожи с инсультом, но исчезают в течение суток.
- Инфаркт миокарда.
- Аритмии различной степени опасности.
- Острая недостаточность левого желудочка. Развивается из-за постоянной перегрузки и может привести к отеку легких. Длительное кислородное голодание угрожает серьезными последствиями, особенно для коры головного мозга.
- Расслоение аневризмы. Происходит при наличии атеросклеротической бляшки в крупных артериях. Под высоким артериальным давлением это может привести к разрыву аорты, что часто заканчивается фатально, даже при своевременном вмешательстве. Боли при этом осложнении могут быть значительно сильнее, чем при инфаркте.
- Инсульт. Гибель участков головного мозга может вызвать серьезные нарушения, включая проблемы с сердцем, зрением и речью.
- Отек легких. Развивается на фоне недостатка кровообращения и высокого давления. Прогноз такой формы криза неблагоприятен.
- Энцефалопатия. Часто сопровождается отеком мозга, что может привести к инсульту. Этот вариант болезни также называют судорожным, так как для него характерны потеря сознания и судороги.
Формы
Заболевание можно подразделить по форме течения:
- При церебральной форме поражается мозг.
- При астматическом виде страдает левый желудочек сердца.
- При коронарном типе болезни мишенью становятся крупные сердечные сосуды.
О причинах гипертонического криза, осложненного отеком легких, энцефалопатией, острой левожелудочковой недостаточностью и другими недугами, читайте ниже.
Симптомы
Осложненный гипертонический криз развивается постепенно. Симптомы могут длиться несколько дней и начинаются с легкого недомогания. Вначале появляются слабость, шум в ушах, тошнота и рвота. Затем к этим признакам добавляется сильная головная боль. Иногда наблюдается заторможенность, ухудшение реакции, слуха и зрения.
Одышка — один из частых симптомов криза. Слышны хрипы, пациенту не хватает воздуха, он испытывает удушье. Этот симптом ослабевает в полусидячем положении, а в лежачем ухудшается. Человек выглядит бледным, его кожа прохладная и сухая, а лицо может краснеть. Пульс обычно остается на нормальном уровне, но конечности могут дрожать. У женщин может наблюдаться общая отечность.
После окончания приступа симптомы могут сохраняться некоторое время. Проявления криза зависят от его вида и формы, поэтому описанные признаки могут дополняться различной симптоматикой со стороны церебральной, сердечной и других систем организма. Основным симптомом остается повышенное давление.
Подробно о симптомах гипертонического криза расскажет следующее видео:
Профилактика
Предотвратить осложненный кризис можно, следя за своим состоянием и уровнем давления. Важно избегать факторов, способствующих гипертонии: переедания, конфликтов, стресса, физических перегрузок и нарушений режима. Рекомендуется придерживаться правильного питания и заниматься утренней гимнастикой.
Если уже назначены препараты от гипертонии и есть предрасположенность к болезни, необходимо строго следовать рекомендациям врача и не пропускать прием лекарств. Предотвратить приступ легче, чем справляться с его последствиями.
Прогноз
В врачебной практике летальный исход в течение трех лет после перенесенного приступа наблюдается почти в трети случаев. Это чаще происходит при наличии инсульта или тяжелой почечной недостаточности.
Источник: gidmed.com