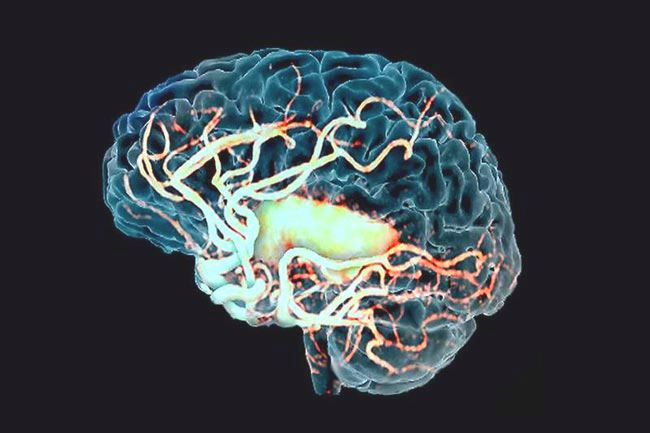
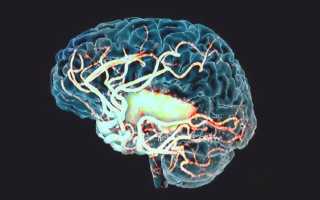
Головной мозг — это центр, который регулирует работу всего организма и напрямую связан с вегетативной нервной системой. Очаговые изменения белого вещества головного мозга представляют собой необратимый процесс гибели чувствительных нейронов, даже при небольшом кислородном голодании.
Причины и признаки патологии
Нервная ткань имеет интенсивное кровоснабжение, а в головном мозге наблюдаются перемычки между сосудами. При экстренном кислородном голодании кровообращение восстанавливается через другие сосуды.
Нейроны чувствительны даже к кратковременному отсутствию питания. Гибель клеток приводит к необратимым процессам в головном мозге, что нарушает двигательные функции и интеллект.
С возрастом сосуды становятся менее эластичными и более хрупкими. Часто поражение коры головного мозга связано с сопутствующими заболеваниями сосудистой системы.
Причины поражения:
- Артериальная гипертензия;
- Атеросклероз сосудов;
- Гипергомоцистеинемия (высокий уровень гомоцистеина в крови);
- Нарушения обмена веществ;
- Воспалительные заболевания оболочек мозга (лептоменингит, пахименингит, арахноидит);
- Амилоидная ангиопатия (отложение амилоида в артериях);
- Рассеянный склероз;
- Травмы коры головного мозга;
- ВИЧ-инфекция;
- Нарушение кровообращения (инсульт, инфаркт, дистрофические изменения);
- Дисциркуляторные изменения (нарушение кровообращения в сосудах черепа и спинномозговом отделе);
- Последствия ишемии.
Ткани мозга получают питание из каротидных и вертебробазилярных бассейнов, соединенных в круге Уиллиса. При нарушениях или анатомически неразвитыми сосудах компенсация гипоксии невозможна, что приводит к очаговому поражению мозга сосудистого характера.
На начальной стадии поражения клеток мозга симптомы могут быть неявными, что приводит к дальнейшему разрушению аксонов (белого вещества).
Клинические признаки:
- Спазмы мышц;
- Повышенное артериальное давление;
- Головокружение;
- Психические расстройства;
- Эпилептические приступы;
- Мигрени;
- Нарушение речи;
- Снижение памяти;
- Паралич.
Формы патологического процесса
В зависимости от повреждений, вызванных нарушениями работы сосудов и доставки питательных веществ к мозговым тканям, выделяют:
- Дисциркуляторные повреждения;
- Очаговые дистрофические изменения вещества головного мозга.
К группе риска относятся не только пожилые пациенты. Патологические процессы в мозговых структурах могут возникать и при заболеваниях, не связанных с сосудистой системой:
- Возраст старше 50 лет;
- Нарушение обмена веществ (ожирение);
- Гипертензия;
- Малоподвижный образ жизни (застой в сосудах);
- Злоупотребление алкоголем и табаком;
- Атеросклероз;
- Сахарный диабет;
- Вегетососудистая дистония;
- Остеохондроз;
- Нарушение сердечного ритма (брадикардия, тахикардия);
- Ревматоидный артрит.
Дисциркуляторные нарушения
Дисциркуляторная форма патологического процесса характеризуется медленным развитием сосудистого поражения и хроническим течением. На начальной стадии не наблюдается значительных нарушений в нервной системе, и симптомы могут восприниматься как переутомление или депрессия, что затрудняет диагностику.
Увеличение вазогенных очагов поражения приводит к отмиранию тканей, что проявляется неустойчивостью психики и головными болями. Обширный некроз тканей вызывает необратимые изменения, в результате которых человек теряет способность к самостоятельной деятельности, нарушаются двигательные функции и интеллектуальные способности.
Дистрофические изменения
Нехватка клеточного питания приводит к дистрофическим изменениям в головном мозге. Зона повреждения может быть как единичной, так и обширной.
Некротические участки могут проявляться в виде единичных вкраплений или множественных очагов мертвой ткани. Патологические изменения имеют генетическую предрасположенность и активируются под воздействием неблагоприятных факторов.
Причины:
- Черепно-мозговые травмы;
- Новообразования (опухоли, кисты);
- Последствия дегенеративных изменений (рубцы на мозговой ткани после травмы);
- Остеохондроз шейного отдела;
- Аневризма сосудов.
Симптомы проявляются на тяжелой стадии болезни и при обширном некрозе. На начальной стадии наблюдается депрессивное состояние, не поддающееся лечению антидепрессантами.
Поражение лобной и височной долей мозга приводит к снижению памяти и концентрации внимания. Прогрессирование процесса вызывает дегенеративные изменения: пациент не узнает предметы и нарушается речь.
Также развиваются демиелинизирующие нарушения, которые сказываются на опорно-двигательной системе (шатающаяся походка, нарушение координации). Появляются парезы различной интенсивности (тремор рук и головы, отсутствие мимики), что может привести к дисфагии — невозможности глотания.
Человек теряет контроль над эмоциями (смех или плач без причины), изменения затрагивают и голосовые связки, что приводит к гнусавому голосу.
Диагностика
Полная картина очаговых дистрофических изменений мозга определяется с помощью МРТ. Эта процедура позволяет выявить даже небольшие участки изменений в белом веществе, которые могут привести к онкологическим заболеваниям и инсульту.
Очаговые дистрофические поражения различаются по размеру и локализации, что позволяет диагностировать разные расстройства.
В полушариях головного мозга часто обнаруживается закупорка жизненно важных артерий, вызванная аномалиями развития или атеросклеротическими бляшками. Также может быть выявлена грыжа шейного отдела позвоночника.
Изменения в белом веществе мозга могут указывать на гипертоническую болезнь или врожденные аномалии. Множественные участки патологий могут свидетельствовать о предынсультном состоянии, старческой деменции или эпилепсии.
Врач может проводить тесты для выявления когнитивных нарушений, таких как ориентация в пространстве и времени, понимание внешних процессов, способность к запоминанию, рисованию, письму и чтению.
Очаговые дистрофические изменения могут развиваться тремя путями:
- Заболевание с ремиттирующим характером. Симптомы нарастают постепенно, состояние ухудшается, но периодически возникают ремиссии — временные улучшения.
- Прогрессирующие изменения развиваются быстро. Каждая стадия болезни занимает не более двух лет, что для органических поражений мозга считается коротким сроком.
- Ухудшение состояния может растягиваться на многие годы, в итоге приводя к слабоумию.
Важно помнить, что единичные очаговые изменения могут проявляться у молодых людей, тогда как у пожилых людей единичные повреждения белого вещества считаются нормой. Структурные нарушения артерий головного мозга по атеросклеротическому типу встречаются у 50% пациентов старше 50 лет, особенно среди гипертоников. Поэтому результаты МРТ следует обсудить с неврологом для определения степени тяжести нарушений и сопоставления с клинической картиной заболевания.
Причины появления очаговых изменений в мозге
Главной причиной очаговых изменений вещества мозга у взрослых является возраст и сопутствующие заболевания. С возрастом происходит естественное старение тканей организма, включая мозг, который уменьшается в размерах, а его клетки атрофируются. В результате недостаточного питания наблюдаются структурные изменения нейронов.
Возрастное ослабление кровотока и замедление метаболических процессов приводят к микроскопическим признакам дегенерации в мозговой ткани — очаговым изменениям дистрофического характера. Гематоксилиновые шары (амилоидные тельца) возникают в результате дегенеративных изменений и представляют собой некогда активные нейроны, потерявшие ядро и накопившие продукты белкового обмена.
Амилоидные тельца не рассасываются и могут существовать много лет, обнаруживаясь после смерти в мозге, особенно вокруг боковых желудочков и сосудов. Их считают проявлением старческой энцефалопатии, особенно при деменции.
Гематоксилиновые шары могут также образовываться в очагах некроза после инфарктов мозга или травм, что приводит к локальным изменениям в поврежденной ткани.
Кроме естественной дегенерации, на структуру мозга у возрастных пациентов влияют сопутствующие патологии, такие как артериальная гипертензия и атеросклероз. Эти заболевания вызывают диффузную ишемию, дистрофию и гибель нейронов, иногда обширных групп. Очаговые изменения сосудистого генеза связаны с нарушением кровотока в отдельных участках мозга.
При гипертонии страдает артериальное русло. Мелкие артерии и артериолы испытывают напряжение, спазмируются, их стенки утолщаются и уплотняются, что приводит к гипоксии и атрофии нервной ткани. Атеросклероз также может вызывать диффузное поражение мозга с образованием рассеянных очагов атрофии, а в тяжелых случаях — инсульт.
Очаговые изменения дисциркуляторного характера связаны с гипертонией и атеросклерозом, распространенными среди пожилых людей. На МРТ они проявляются в виде рассеянных участков разрежения мозговой ткани в белом веществе.
Очаговые изменения постишемического характера возникают после тяжелой ишемии с некрозом мозговой ткани. Они характерны для инфарктов мозга и кровоизлияний на фоне гипертонии, атеросклероза, тромбоза или эмболии. Эти изменения локальны и зависят от расположения гибели нейронов.
К очаговому повреждению мозговой ткани могут приводить и другие причины:
- Сахарный диабет и амилоидоз — вызывают сосудистую дегенерацию из-за гипоксии и метаболических расстройств.
- Воспалительные процессы и иммунопатология — рассеянный склероз, саркоидоз, васкулиты при ревматических заболеваниях (например, системная красная волчанка) приводят к демиелинизации и нарушению микроциркуляции.
- Инфекционные поражения — токсоплазмоз, «медленные инфекции» (болезнь Крейтцфельда-Якоба, Куру), герпесвирусный энцефаломиелит, боррелиоз, клещевые вирусные энцефалиты, ВИЧ-инфекция и др. — вызывают гибель нейронов и воспаление.
- Остеохондроз и врожденные патологии позвоночника и сосудов приводят к ишемическим изменениям.
- Острые и хронические интоксикации наркотиками, алкоголем, угарным газом вызывают необратимую дистрофию и гибель нейронов.
- Травмы головного мозга — локальные изменения в месте травмы или диффузные участки демиелинизации и микроинфарктов при тяжелых ушибах.
- Метастатическое поражение мозга при опухолях других органов.
- Врожденные изменения и перенесенная перинатальная гипоксия — приводят к множественным очаговым изменениям нервной ткани, особенно вокруг боковых желудочков (лейкоареоз и лейкоэнцефаломаляция).
Особенности МР-диагностики очаговых изменений вещества мозга
Очаговые изменения в веществе мозга обычно выявляются после МРТ. Для уточнения характера поражения и дифференциальной диагностики может использоваться контрастирование.
Множественные очаговые изменения чаще наблюдаются при инфекциях, врожденной патологии, сосудистых расстройствах, дисметаболических процессах и рассеянном склерозе. В то время как единичные очаговые изменения возникают после инсультов, перинатальных поражений, некоторых травм и метастазов опухолей.
Естественная дистрофия при старении
Очаговые изменения дистрофического характера в мозге на фоне возрастной инволюции проявляются в МР-признаках:
- Перивентрикулярные «шапочки» и «полосы» — расположены вокруг боковых желудочков, возникают из-за распада миелина и расширения околососудистых пространств, а также разрастания клеток глии под эпендимой желудочков.
- Атрофические изменения полушарий с расширением борозд и желудочковой системы.
- Единичные очаговые изменения в глубоких отделах белого вещества.
Множественные очаговые изменения дисциркуляторного характера располагаются глубоко в белом веществе мозга. Эти изменения более выражены, а симптоматика прогрессирующей энцефалопатии усиливается при наличии возрастной гипертонии.
В зависимости от распространенности изменений выделяют:
- Легкая степень — единичные точечные очаговые изменения в глубоких отделах мозга;
- Средняя степень — сливные очаги;
- Тяжелая степень — крупные сливные рассеянные очаги поражения нервной ткани, преимущественно в глубоких отделах на фоне сосудистых расстройств.
Изменения дисциркуляторного характера
Очаговые изменения белого вещества мозга из-за нарушения сосудистой трофики — частое явление на МР-томограммах у пожилых пациентов. Их причиной являются хроническая гипоксия и дистрофия, вызванные поражением мелких артерий и артериол.
МР-признаки сосудистого поражения:
- Множественные очаговые изменения белого вещества, преимущественно в глубоких структурах мозга, не затрагивающие желудочки и серое вещество;
- Лакунарные или пограничные участки некроза;
- Диффузные очаги поражения глубоких отделов.
Эта картина может напоминать возрастную атрофию, поэтому связывать ее с дисциркуляторной энцефалопатией следует только при наличии соответствующей симптоматики. Лакунарные инфаркты обычно возникают на фоне атеросклеротического поражения сосудов мозга. Атеросклероз и гипертония приводят к схожим изменениям на МРТ при хроническом течении и характерны для людей старше 50 лет.
Заболевания, сопровождающиеся демиелинизацией и диффузным дистрофическим процессом, требуют тщательной дифференциальной диагностики с учетом симптомов и анамнеза. Например, саркоидоз может имитировать различные патологии, включая рассеянный склероз, и требует МРТ с контрастированием, которая выявляет характерные очаговые изменения в базальных ядрах и оболочках мозга.
При лайм-боррелиозе важными признаками являются укус клеща перед появлением неврологических симптомов и кожная сыпь. Очаговые изменения в мозге напоминают таковые при рассеянном склерозе, имеют размеры до 3 мм и могут сочетаться с изменениями в спинном мозге.
Проявления очаговых изменений вещества мозга
Головной мозг получает кровь из двух сосудистых систем — сонных и позвоночных артерий, которые образуют Виллизиев круг. Это позволяет крови перетекать из одной половины мозга в другую, что важно для компенсации сосудистых расстройств. Поэтому клинические проявления диффузных мелкоочаговых изменений могут возникать не сразу и не у всех.
Мозг очень чувствителен к гипоксии. Длительная гипертония, атеросклероз, воспалительные изменения сосудов и остеохондроз могут привести к необратимым последствиям и гибели клеток.
Очаговые изменения мозговой ткани могут возникать по разным причинам, что приводит к разнообразной симптоматике. Дисциркуляторные и старческие изменения имеют сходные черты, но у относительно здоровых людей очаги, как правило, не проявляются.
Изменения в мозговой ткани часто не имеют симптомов, а у пожилых пациентов могут считаться нормой. Поэтому результаты МРТ должен интерпретировать опытный врач-невролог с учетом симптомов и возраста пациента.
Если в заключении указаны очаговые изменения без признаков неблагополучия, лечение не требуется. Однако стоит проконсультироваться с врачом и периодически контролировать МР-картину.
Пациенты с очаговыми изменениями могут жаловаться на головные боли, которые не всегда связаны с выявленными изменениями. Важно исключить другие причины, прежде чем начинать лечение.
При наличии артериальной гипертензии, атеросклероза или диабета МРТ может показать соответствующие очаговые изменения. Симптомы могут включать:
- Эмоциональные расстройства — раздражительность, переменчивость настроения, апатия, депрессия;
- Бессонницу, дневную сонливость, нарушения суточных ритмов;
- Снижение умственной работоспособности, памяти, внимания;
- Частые головные боли, головокружение;
- Двигательные расстройства (парезы, параличи) и нарушения чувствительности.
Начальные признаки дисциркуляторных и гипоксических изменений часто не вызывают беспокойства. Слабость, усталость и плохое настроение пациенты могут связывать со стрессом или переутомлением.
По мере прогрессирования изменений становятся заметными поведенческие нарушения, изменяется психика, страдает общение с близкими. В тяжелых случаях сосудистой деменции пациент теряет способность к самообслуживанию, возникают нарушения работы тазовых органов и парезы.
Когнитивные нарушения часто сопровождают возрастные дегенеративные процессы. Тяжелая сосудистая деменция с множественными очагами разрежения нервной ткани приводит к нарушению памяти, снижению мыслительной активности, дезориентации во времени и пространстве, а также к утрате способности решать бытовые задачи. Пациент может не узнавать близких, терять способность к осмысленной речи, впадать в депрессию или проявлять агрессию.
На фоне когнитивных и эмоциональных расстройств ухудшается двигательная функция: походка становится неустойчивой, появляются дрожание конечностей, нарушения глотания и усиливаются парезы.
Очаговые изменения постишемического характера обычно связаны с перенесенными инсультами, проявляясь парезами, параличами, расстройствами зрения, речи и мелкой моторики.
Очаговые изменения делят на постишемические, дисциркуляторные и дистрофические. Это деление условно и не всегда отражает симптоматику и прогноз. Дистрофические возрастные изменения могут сопутствовать дисциркуляторным из-за гипертонии или атеросклероза, а постишемические очаги могут возникать на фоне уже имеющихся сосудистых изменений. Новые участки разрушения нейронов усугубляют проявления существующей патологии.
Что делать, если на МРТ есть признаки очаговых поражений?
Вопрос о том, что делать при обнаружении очаговых изменений вещества мозга на МРТ, особенно волнует людей без значительных неврологических симптомов. При гипертензии или атеросклерозе лечение, как правило, уже назначено, а в отсутствии симптомов возникает вопрос: что и как лечить?
Очаги изменений сами по себе не требуют лечения. Врачи сосредотачиваются на основной причине патологии — повышенном давлении, атеросклерозе, метаболических расстройствах, инфекциях, опухолях и т. д.
При возрастных дистрофических и дисциркуляторных изменениях специалисты рекомендуют принимать препараты, назначенные неврологом или терапевтом (гипотензивные, статины, антиагреганты, антидепрессанты, ноотропы и др.), а также изменить образ жизни:
- Полноценный отдых и ночной сон;
- Рациональное питание с ограничением сладостей, жирной, соленой и острой пищи, кофе;
- Исключение вредных привычек;
- Двигательная активность, прогулки и занятия спортом.
Важно понимать, что существующие очаговые изменения не исчезнут, но с помощью изменения образа жизни и контроля показателей крови и давления можно существенно снизить риск ишемии и некроза, а также замедлить прогрессирование дистрофических и атрофических процессов, что позволит продлить активную жизнь и работоспособность.
Видео: о диагностике очаговых изменений
Рекомендации на сайте СосудИнфо предоставляют профессиональные медики с высшим образованием и опытом работы в своей области.
На ваши вопросы отвечает один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза.
Вы можете поблагодарить специалиста за помощь или поддержать проект СосудИнфо произвольным платежом по ссылке.
Источник: sosudinfo.ru
Суть проблемы
Природа обеспечила каждую клетку нервной системы достаточным кровоснабжением. Интенсивность кровотока здесь высока, а в головном мозге имеются специальные перемычки между сосудами, которые могут компенсировать дефицит кровообращения в одном участке, обеспечивая его кровью из другого.
Однако даже такие меры не делают нервную ткань неуязвимой. Многие люди страдают от недостатка кровоснабжения. В участках с затрудненным газообменом и обменом питательных веществ нейроны гибнут быстро, что приводит к потере двигательных функций, чувствительности, речи и интеллекта.
Различают единичные и множественные очаговые изменения вещества мозга дисциркуляторного характера в зависимости от степени разрушений. По данным, такая патология встречается у 4 из 5 людей зрелого и преклонного возраста.
Причины могут быть следующими:
- Дистрофические изменения головного мозга, связанные с дефицитом клеточного питания.
- Постишемические изменения из-за проблем с кровоснабжением.
- Очаговые изменения дисциркуляторного характера, вызванные нарушениями микроциркуляции, включая спинномозговую.
- Дистрофико-дисциркуляторные изменения.
Важно отметить, что на ранних стадиях единичные и многоочаговые изменения мозга могут не проявляться клинически. Внешние признаки, сопровождающие начало патологических процессов, схожи с симптомами других заболеваний.
Эта особенность неблагоприятна, так как отсутствие диагноза не позволяет назначить лечение, что приводит к дальнейшему повреждению нейронов и белого вещества головного мозга.
Возможные причины патологии
Среди причин патологии можно выделить следующие факторы, заболевания и состояния:
- травмы черепа;
- вегетососудистая дистония (ВСД);
- обострение шейного остеохондроза;
- онкологические новообразования;
- ожирение;
- атеросклероз;
- диабет;
- сердечно-сосудистые заболевания;
- частые и длительные стрессы;
- недостаток физической активности;
- вредные привычки;
- возрастные изменения.
Симптоматика
Клиническое очаговое поражение головного мозга может проявляться следующими признаками:
- повышенное давление;
- эпилептические приступы;
- психические отклонения;
- головокружение;
- застойные явления в сосудах глазного дна;
- частые головные боли;
- внезапные мышечные сокращения;
- параличи.
Основные этапы прогрессирования сосудистых нарушений головного мозга:
- На начальной стадии человек и его окружение не замечают отклонений. Возможны лишь головные боли, которые связывают с усталостью. У некоторых пациентов может развиваться апатия. В этот период очаги только начинают формироваться, не вызывая серьезных нарушений нервной регуляции.
- На втором этапе становятся заметными отклонения в психике и движениях, усиливаются боли. Окружающие могут отмечать эмоциональные всплески у пациента.
- Третий этап характеризуется массовой гибелью нейронов и потерей контроля нервной системы над движениями. Эти изменения необратимы и значительно меняют образ жизни и личность пациента. Лечение уже не может восстановить утраченные функции.
Изменения сосудов головного мозга иногда выявляются случайно при диагностике по другим причинам. Некоторые участки ткани могут погибать бессимптомно, без выраженных нарушений в нервной регуляции.
Методы лечения
При выявлении очаговых изменений в веществе головного мозга на МРТ необходимо немедленно начинать лечение, чтобы предотвратить быстрое прогрессирование заболевания. Лечение должно включать не только медикаменты, но и коррекцию образа жизни, так как многие повседневные факторы могут ухудшать состояние сосудов головного мозга.
Больному следует:
- Сократить курение или полностью избавиться от зависимости.
- Избегать алкоголя и наркотиков.
- Увеличить физическую активность, выполняя упражнения, рекомендованные врачом.
- Обеспечить достаточное количество сна; при наличии заболеваний рекомендуется увеличить его продолжительность.
- Соблюдать сбалансированную диету, желательно разработанную совместно с врачом, чтобы обеспечить нейроны необходимыми витаминами и микроэлементами.
- Пересмотреть стрессовые аспекты жизни; возможно, стоит сменить напряженную работу.
- Найти оптимальные способы релаксации.
- Регулярно проходить обследования для своевременного выявления изменений в состоянии.
Медикаментозное лечение необходимо для:
- Снижения вязкости крови, чтобы улучшить кровоток в сосудах мозга.
- Оптимизации газообмена между нейронами и кровеносной системой.
- Пополнения запасов организма важными элементами и витаминами.
- Уменьшения болевых ощущений.
- Снижения артериального давления.
- Устранения раздражительности и депрессивных состояний.
- Стимуляции кровообращения.
- Поддержки жизнедеятельности нейронов и их стрессоустойчивости.
- Снижения уровня холестерина.
- Контроля уровня сахара (при диабете).
- Реабилитации после травм головы (при необходимости).
Таким образом, лечение должно включать все необходимые меры для устранения факторов, способствующих прогрессированию заболевания и нарушению умственной деятельности.
Полноценная терапия невозможна без соблюдения рекомендаций врача. Пациент должен быть готов к длительной и сложной борьбе с разрушением мозговых структур. Однако своевременные терапевтические меры могут отодвинуть негативные необратимые процессы, осложняющие жизнь пациента и его близких.
Окружающие должны с пониманием относиться к изменениям в личности пациента, так как они обусловлены заболеванием. Благоприятная обстановка и минимизация стресса могут замедлить разрушение психики и помочь восстановить угасающие жизненные функции.
Группы риска
Очаговые изменения белого вещества мозга дистрофического характера чаще всего возникают в пожилом возрасте. Большинство очагов формируется в течение жизни из-за гипоксии и ишемии. Заболеванию подвержены люди с малоподвижным и нездоровым образом жизни, а также с генетической предрасположенностью. В группу риска входят лица с повышенным или пониженным давлением, диабетом, ревматизмом, ожирением и атеросклерозом. Также под угрозой находятся эмоциональные личности, склонные к стрессам.
Белое вещество головного мозга координирует жизнедеятельность человека, связывая различные участки нервной системы. Оно необходимо для совместной работы двух полушарий.
Причины
Очаговые изменения дистрофического характера в мозге возникают при различных заболеваниях:
- Сосудистые изменения: атеросклероз, мигрень, гипертония и др.
- Воспалительные заболевания: рассеянный склероз, болезни Бехчета и Шегрена, воспалительные заболевания кишечника (болезнь Крона).
- Инфекционные заболевания: ВИЧ, сифилис, боррелиоз.
- Интоксикации и метаболические расстройства: отравление угарным газом, дефицит витамина B12.
- Травмы, связанные с лучевой терапией.
- Врожденные заболевания, вызванные нарушением метаболизма.
Патология возникает из-за нарушения кровоснабжения в отделах головного мозга, что приводит к потере функции мозговой ткани. Чем больше снижен кровоток, тем заметнее последствия. Например, поражение спинального или церебрального кровотока. Эти нарушения медленно прогрессируют и могут иметь серьезные последствия.
Признаки
Признаки очаговых изменений дистрофического характера в мозге могут быть разнообразными. Эти изменения затрагивают не весь мозг, а лишь его отдельные участки. Дистрофия тканей возникает при недостатке питательных веществ, необходимых для нормального функционирования нервной системы. Важнейшую роль играют белки, которые являются строительным материалом организма. Они распадаются на аминокислоты, стимулирующие работу нервной системы. Также для ее функционирования необходимы жиры и углеводы — главные источники энергии для живых существ.
Мозг особенно нуждается в витаминах группы B: B1 (активирует его работу), B3 (обеспечивает энергию на внутриклеточном уровне), B6 (участвует в обменных процессах и действует как антидепрессант), B12 (способствует сохранению памяти и поддерживает бодрствование). Все эти витамины можно получить в достаточном количестве, составив правильный рацион питания.
Начальная стадия
На начальной стадии поражений мозга признаки болезни почти не проявляются. Больной может жаловаться лишь на усталость и апатичность. Очаги сосудистых нарушений на этом этапе только начинают формироваться, и их трудно выявить.
Вторая стадия
Очаговое дистрофическое изменение вещества мозга на второй стадии проявляется более серьезными симптомами. У человека усиливается головная боль, снижается способность воспринимать и обрабатывать информацию, появляется звон в ушах, нарушается координация движений, а характер становится более раздражительным и агрессивным.
Третья стадия
Когда болезнь достигает третьей стадии, патология мозга становится необратимой. У больного постепенно появляются симптомы деменции, усиливаются параличи и парезы, а органы чувств функционируют все менее эффективно.
Патологии
Очаговые дистрофические изменения вещества головного мозга чаще всего проявляются в следующих патологиях:
- Киста — небольшая полость, заполненная жидкостью. Она может сжимать сосуды и мешать нормальному функционированию соседних участков мозга. Кисты делятся на внутримозговые (церебральные) и арахноидальные. Арахноидальная киста образуется в мозговой оболочке и возникает из-за скопления цереброспинальной жидкости и воспалительных процессов. Церебральная киста формируется на месте мертвой мозговой ткани.
- Некротическое состояние тканей — возникает, когда к участкам мозга ухудшается поступление питательных веществ. Умершие клетки образуют мертвые зоны, которые не регенерируются.
- Гематомы и мозговые рубцы — появляются после тяжелых травм или сотрясения мозга. Эти очаги приводят к структурным повреждениям.
Диета
На ранних стадиях заболевания достаточно изменить образ жизни и питание, выбрав более щадящий режим и диету. Рекомендуется снизить потребление животных жиров, заменив их растительными. Вместо жирного мяса лучше употреблять рыбу и морепродукты, а также сократить количество соли. Свежие овощи и фрукты принесут значительную пользу.
Лечение
Очаговые аномалии имеют множество причин. Лечение патологий головного мозга направлено на устранение факторов, вызвавших поражение тканей. В дополнение к лечению основного заболевания врач может назначить витамины и препараты для улучшения мозгового кровотока.
Процесс лечения зависит от соматических проблем, приведших к образованию очагов в головном мозге. При инфекциях назначают антибиотики, при травмах — диуретики, противоотечные и противосудорожные препараты. Если поражение ткани вызвано нарушением кровообращения, применяют ноотропы и коагулянты.
Источник: www.syl.ru