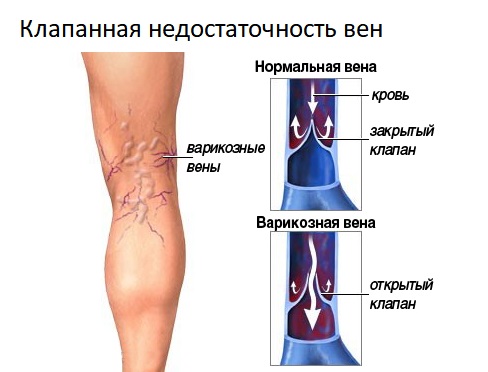
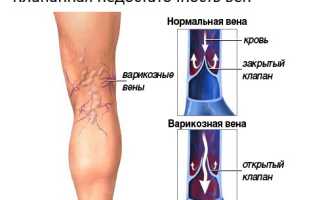
Причины венозной недостаточности
б) рефлюкс до колена,
в) рефлюкс ниже коленного сустава
Провоцирующие факторы недостаточности клапанов вен:
- отягощенная наследственность;
- слабость соединительной ткани;
- повышенный уровень женских половых гормонов при беременности или при использовании гормональных препаратов и контрацептивов с эстрогенами;
- пожилой возраст;
- низкая физическая активность, особенно длительная неподвижность;
- избыточный вес;
- частые запоры;
- работа, связанная с поднятием тяжестей или длительным пребыванием в положении стоя или сидя.
Кроме общих факторов, существуют и местные причины развития клапанной недостаточности.
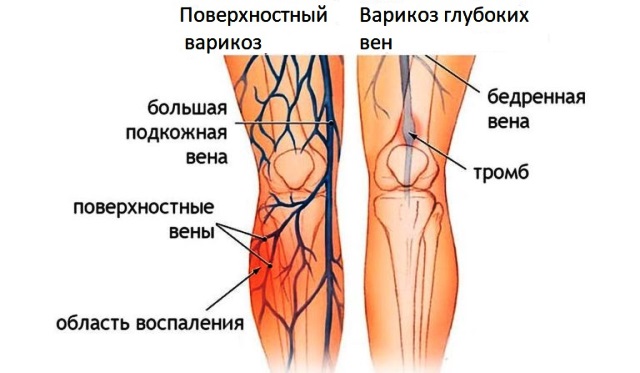
Подкожных
Эти вены наименее защищены от расширения и первыми поражаются при варикозной болезни. При слабости венозной стенки по ним стекает больше всего крови, что приводит к вертикальному рефлюксу (обратному движению). Этот рефлюкс может происходить по вене бедра в большую подкожную вену и ее притоки, а также в тазовые вены и бедренные.
Глубоких вен
Они поражаются реже, чем подкожные вены, и выявить клапанную недостаточность бывает сложно, так как внешних проявлений варикоза может не быть. Рефлюкс по глубоким венам может иметь различную протяженность:
- верхняя треть бедра,
- до коленного сустава,
- ниже колена,
- до стопы.
Установлено, что несостоятельность клапанов бедренной и коленной вен при варикозе является причиной болезни, а не следствием. Это чаще всего связано с анатомическими особенностями этих сосудов, в результате чего подкожные вены остаются нормальными.
Перфорантных вен
Эти сосуды соединяют поверхностную и глубокую венозные сети. При клапанной недостаточности в них возникает горизонтальный рефлюкс, который необходимо устранить при хирургическом лечении варикозной болезни. Поступление крови из глубоких вен в подкожные вены приводит к быстрому прогрессированию нарушений кровообращения и развитию осложнений варикоза.
Смотрите видео о клапанной недостаточности вен:
Симптомы проблемы
Начальные проявления венозной недостаточности включают тяжесть в ногах, усиливающуюся после длительного стояния, и вечерние отеки, которые исчезают к утру. На этой стадии пациенты отмечают:
- зуд и сухость кожи нижней трети голени;
- изменение окраски кожи, чаще потемнение вокруг голеностопного сустава;
- судорожные подергивания мышц по ночам.
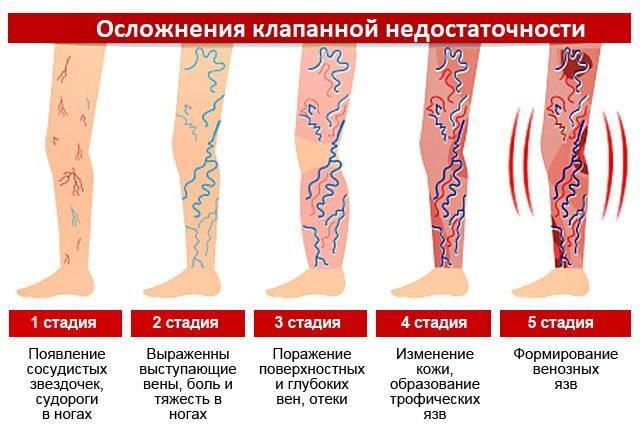
Осложнения клапанной недостаточности
С прогрессированием заболевания нарушается питание тканей, что приводит к трофическим язвам кожи. Скопление крови в ногах снижает интенсивность кровообращения в артериях, так как уменьшается возврат крови к сердцу. У пациентов наблюдаются низкая переносимость физических нагрузок, головокружение, обмороки и боли в сердце.
Функциональные пробы для диагностики
Для определения клапанной недостаточности в венозной сети применяются флебография и УЗИ в режиме дуплексного сканирования. Однако предварительное заключение о состоянии клапанного аппарата флеболог может получить с помощью функциональных проб.
Для исследования поверхностных вен используются следующие тесты:
- Тест Троянова – Тренделенбурга: пациент лежит на кровати, поднимает ногу, а врач поглаживает от стопы к бедру для оттока крови из подкожных вен. В паховой области венозный сосуд сдавливается жгутом. После перехода в вертикальное положение жгут снимается, и врач исследует скорость заполнения вен.
- Кашлевая проба: хирург кладет руку на вену, пациент кашляет. При недостаточности клапанов ощущается толчок.
- Простукивание: врач располагает пальцы по ходу расширенного сосуда, а другой рукой постукивает в области большой подкожной вены. При несмыкании клапанов ощущаются удары.
Для исследования перфорантных вен можно использовать:
- Пробу со жгутом и двумя бинтами: в положении лежа на ногу накладывается эластичный бинт снизу-вверх. В верхней трети бедра фиксируется жгут для сдавления поверхностных вен. Пациент встает, и врач постепенно снимает витки бинта, на свободные участки наматывая второй бинт. Нарушение клапанов можно обнаружить между двумя бинтами.
- Тест с тремя жгутами: пациент поднимает ногу из положения лежа. Устанавливаются три жгута — на верх бедра, выше и ниже колена. После вставания с постели в промежутках между жгутами появляются переполненные вены.
Источник: CardioBook.ru
Сущность венозной недостаточности
Считается, что, научившись ходить прямо, человек предрасположен к венозной недостаточности. Силы гравитации влияют на отток крови. Сосудистая система нижних конечностей состоит из глубоких (90%) и поверхностных (10%) вен, которые соединяются перфорантами (коммуникантными венами). Подкожные, глубокие и прямые перфорантные вены имеют клапаны, которые пропускают кровь к сердцу и препятствуют ее обратному току.
При стабильном тонусе стенок вен просвет между ними изменяется в соответствии с физиологическими законами при изменении положения тела. Клапаны функционируют нормально: после того как кровь поднимается, они закрываются, не позволяя ей возвращаться. Однако, если один из этих механизмов дает сбой, возникает рефлюкс (обратный ток крови к сердцу в магистральных сосудах).
Это чаще всего происходит при длительном стоянии или сидении, что приводит к застою крови в нижних венах. Повышенное давление на венозные стенки заставляет их расширяться, и створки клапанов перестают полностью смыкаться. Кровь начинает аномально перемещаться вниз вместо того, чтобы подниматься вверх. Это приводит к венозной недостаточности.
В зависимости от места нарушения кровотока различают следующие виды:
- Хроническая венозная недостаточность (ХВН) — развивается в подкожных венах и является наиболее распространенным заболеванием.
- Клапанная недостаточность перфорантных вен.
- Острая венозная недостаточность — возникает в глубоких магистральных сосудах, встречается реже и еще недостаточно изучена.
Острая венозная недостаточность
При резкой закупорке глубоких магистральных сосудов нижних конечностей нарушается отток крови из вен. Этот синдром называется острой венозной недостаточностью. Чаще всего его вызывают травмы с перевязкой глубоких вен и острые формы тромбоза. Заболевание развивается только в глубоких венах, не затрагивая поверхностные.
Острая венозная недостаточность проявляется отеками ног, кожа приобретает цианотичный оттенок, а рисунок вен становится хорошо видимым. Вдоль магистральных сосудов возникают сильные боли. Для облегчения болевого синдрома рекомендуется накладывать холодные компрессы, которые уменьшают наполнение вен кровью.
Правила наложения холодного компресса
При сильном поражении лучше использовать охлажденную ткань, сложенную в несколько слоев. Для этого берут два куска ткани. Один накрывают воспаленный участок на две-три минуты, а другой охлаждают в емкости с водой и льдом. Процедуру следует проводить не менее часа. Для небольших участков можно использовать пакеты со льдом.
Когда острые воспалительные процессы будут устранены, можно начать лечение мазями, замедляющими свертываемость крови (гепатотромбин, гепарин, гепароид). Их применяют в виде теплых компрессов.
Правила наложения теплого компресса
- Сложите марлю в три-четыре слоя.
- Пропитайте её подогретой мазью.
- Наложите на больной участок.
- Закройте сверху полиэтиленом или компрессной бумагой, перекрывая марлю с мазью.
- Утеплите ватой или шерстяной тканью. Зафиксируйте бинтовой повязкой. Оставьте на ночь.
После удаления компресса обработайте поверхность спиртом.
ХВН и ее опасность
Хроническая венозная недостаточность (ХВН) — это распространенная патология кровотока в ногах, затрагивающая подкожные вены. Она не так безобидна, как может показаться. ХВН возникает из-за нарушения кровообращения в нижних конечностях и приводит к ухудшению трофики мягких тканей голеностопа. На начальной стадии появляются пигментные пятна на коже голени, которые быстро разрастаются и проникают вглубь тканей, образуя трудно поддающиеся лечению трофические язвы. Часто ХВН заканчивается рожистым воспалением голени. На поздних стадиях могут развиваться тромбозы (образование тромбов в глубоких венах) и тромбофлебиты (тромбы в поверхностных венах), пиодермия и другие венозные аномалии.
Кроме того, нарушенный кровоток приводит к снижению микроциркуляции, что вызывает синдром недогрузки сердца. Это, в свою очередь, снижает умственную активность и вызывает быструю утомляемость. Нарушение кровообращения способствует накоплению в тканях продуктов метаболизма, провоцируя аллергические реакции, проявляющиеся в виде высыпаний на коже и дерматитов. В тканях увеличивается количество лизосомальных ферментов и свободных радикалов, что усиливает размножение болезнетворной микрофлоры и воспалительные процессы, активизируя макрофаги и лейкоциты.
Причины возникновения патологии
Самые распространенные причины хронической венозной недостаточности (ХВН) — гиподинамия, избыточный вес и тяжелые физические нагрузки, такие как поднятие тяжестей или длительная работа в положении стоя или сидя. Иногда венозная недостаточность развивается после травм конечностей. В большинстве случаев заболевание возникает на фоне гипертонии или врожденных патологий венозной системы.
В группу риска по развитию ХВН входят:
- Женщины во время беременности и родов, а также принимающие контрацептивы.
- Пожилые люди, у которых тонус венозных стенок снижается с возрастом.
- Подростки, у которых ХВН может возникнуть из-за изменений в гормональной системе в период полового созревания.
- Люди, использующие гормональные препараты для лечения.
Основные проявления ХВН
Самые первые проявления хронической венозной недостаточности (ХВН) — это чувство тяжести в ногах и ощущение распирания. Эти симптомы усиливаются при длительной работе стоя (например, у учителей, продавцов, рабочих) или сидя. После начала движения (ходьбы) они уменьшаются и полностью исчезают в положении «лежа» с приподнятыми ногами.
С развитием заболевания к этим ощущениям добавляются судороги и острая боль в икроножных мышцах. Почти всегда болезнь сопровождается отеками в нижней части голени и зоне лодыжки, которые появляются к вечеру и исчезают после ночного сна. В тяжелой посттромбофлебитной стадии симптомы венозной недостаточности проявляются увеличением объема ноги. Чем сильнее нарушение кровотока, тем больше распухают ноги. По распространенности отека можно определить, где находятся посттромботические изменения в магистральных венах.
Многие пациенты отмечают появление сосудистых звездочек (признаки варикозного расширения) на коже, гиперпигментацию и различные дерматиты. В местах изменения пигментации выпадают волосы, кожа теряет эластичность, а мягкие подкожные ткани постепенно атрофируются. На самой тяжелой стадии заболевания возникают трофические язвы, которые могут быть небольшими (до полсантиметра в диаметре) или опоясывать нижнюю часть голени над лодыжкой. При этом ухудшается общее состояние больного: появляются сильные головные боли, слабость и одышка.
Основная проблема диагностики ХВН — это низкая информированность населения. Многие связывают тяжесть в ногах, отечность и другие проблемы с усталостью после рабочего дня. Они не подозревают, что это признаки серьезного заболевания сосудов. Реклама препаратов, обещающих быстрое избавление от этих недомоганий, дезинформирует людей и подталкивает к самолечению. В результате пациенты не спешат за медицинской помощью, и заболевание прогрессирует. Диагноз устанавливается на поздних стадиях, когда патология охватывает обширные зоны, и бороться с ней становится значительно сложнее.
Венозная недостаточность — трактовка флебологов
Хроническая венозная недостаточность (ХВН) является самостоятельной патологией, хотя часто сопровождается симптомами варикозного расширения и посттромбофлебитических заболеваний. Лечение и профилактика должны быть комплексными и направлены на устранение причин болезни. Российские эксперты рекомендуют использовать классификацию ХВН Е. Г. Яблокова, которая включает следующие стадии:
- I стадия: основные клинические признаки — тяжесть в ногах, отеки, звездочки варикозного расширения.
- II стадия: добавляются гиперпигментация, дерматиты и видимые увеличенные вены.
- III стадия: возникают язвы, атрофия кожи и мягких тканей, прогрессируют признаки посттромбофлебита.
Также выделяется нулевая степень (0), при которой отсутствуют проявления ХВН, но наблюдаются варикозные изменения вен. Лечение на этой стадии должно отличаться от терапии I, II и III стадий.
Венозная недостаточность может привести к инвалидности. Степень нетрудоспособности определяется по Международной классификации флебологических заболеваний CEAP, которая включает четыре части:
- Клиническая: указывает на характерные признаки заболевания.
- Этиологическая: описывает происхождение заболевания (врожденное, приобретенное, первичное или вторичное).
- Анатомическая: указывает на вид вен (магистральные, перфорантные, подкожные), где произошло изменение кровотока.
- Патофизиологическая: описывает вид нарушения.
Каждый симптом (боль, отек, пигментация) оценивается в баллах:
- 0 баллов — симптомы отсутствуют;
- 1 балл — умеренное проявление;
- 2 балла — ярко выраженные признаки.
Продолжительность симптомов и рецидивы также оцениваются по той же системе:
- 0 баллов — отсутствие симптомов;
- 1 балл — проявления менее трех месяцев или один рецидив;
- 2 балла — симптомы более трех месяцев или несколько рецидивов.
На основе набранных баллов определяется степень нетрудоспособности:
- 1-я степень — человек может работать без ограничений.
- 2-я степень — работа не более 8 часов при поддерживающей терапии.
- 3-я степень — человек не трудоспособен даже при поддерживающей терапии.
Лечение ХВН
Лечение венозной недостаточности основывается на медикаментозной терапии, направленной на устранение воспаления, коррекцию нарушений кровотока, улучшение микроциркуляции и лимфооттока, а также повышение тонуса венозной стенки. Основные препараты — флеботоники. На ранних стадиях заболевания они могут эффективно устранять основные симптомы. Однако при осложнениях, таких как воспаление, язвы и дерматиты, необходимы дополнительные средства: энзимы, дезагреганты, антибиотики и нестероидные противовоспалительные препараты.
Наиболее часто применяются следующие лекарства:
- Флеботоники: Детралекс, Антистакс, Гинкор Форт (разрешен во второй половине беременности);
- Противовоспалительные: Мелоксикам, Диклофенак и другие;
- Дезагреганты: Дипиридамол, Клопидогрель, Аспирин (ацетилсалициловая кислота);
- Антигистаминные: Проместазин, Клемастин;
- Антиоксиданты: Эмоксипин и др.
Эти препараты могут использоваться на любой стадии заболевания, но их назначение должно основываться на симптомах.
При тяжелых стадиях венозной недостаточности, часто сопровождающейся пиодермией, для предотвращения инфицирования и осложнений (например, сепсиса) назначаются антибиотики и антибактериальные средства, такие как фторхинолоны, цефалоспорины (I и II поколения) и полусинтетические пенициллины. На этой стадии флеботропные препараты неэффективны, поэтому их применение нецелесообразно.
Для местного обезболивания и противовоспалительного лечения при недостаточности поверхностных вен (без трофических язв) используются мази:
- Бутадионовая и Индометациновая — для снятия воспаления;
- Гепароидная и Гепариновая — для уменьшения свертываемости крови и предотвращения тромбообразования;
- Лиотон 1000 — предотвращает образование тромбов и снимает воспаление, но может вызывать аллергические реакции;
- Венобене — замедляет свертываемость крови, растворяет тромбы и улучшает кровоток.
На рынке представлено множество таблеток от венозной недостаточности, что затрудняет выбор. Многие из них содержат одно и то же активное вещество, но имеют разные названия, что создает путаницу. Это затрудняет пациентам привыкание к лекарствам, так как врач может назначить другое средство. Кроме того, препараты, действующие одинаково, могут значительно различаться по цене, что негативно сказывается на пациентах.
Профилактика венозной недостаточности
Людям из группы риска по хронической венозной недостаточности (ХВН) важно следить за своим здоровьем. Профилактика играет ключевую роль в предотвращении этого заболевания и включает следующие рекомендации:
- Для предупреждения венозной недостаточности необходимо увеличить физическую активность. Полезны пешие прогулки, велосипед, плавание, бег и спортивная ходьба. Силовые тренировки противопоказаны.
- При венозной недостаточности следует отказаться от посещения парной, сауны и горячих ванн, так как они способствуют расширению вен и нарушению кровотока.
- Не рекомендуется длительное пребывание на солнце и в солярии, особенно женщинам. Лучше загорать в предвечерние часы (после 16:00).
- Перед проведением антицеллюлитного массажа нижних конечностей (бедер) необходимо получить разрешение флеболога, так как эта процедура может спровоцировать рецидив варикозного расширения вен и образование тромбов.
- Важно поддерживать нормальный вес и следить за сбалансированным питанием. Упор следует делать на продукты с высоким содержанием клетчатки, фолиевой кислоты, рутина, витаминов В1, В5, С и А. Рекомендуется принимать поливитаминные комплексы с микроэлементами (железо, магний, цинк и медь).
- Необходимо уменьшить потребление жидкости, исключить острые и соленые блюда, а также продукты, способствующие отложению жира и увеличению веса.
Упражнения при ХВН
Функциональная венозная недостаточность (ФВН)
Среди различных видов венозных заболеваний выделяется функциональная венозная недостаточность (ФВН). Эта патология отличается от других хронических заболеваний тем, что отеки и симптомы застоя крови в венах возникают независимо от аномалий венозных сосудов. ФВН может наблюдаться даже у здоровых людей без патологий. Существуют следующие виды этого заболевания:
- ФВН ортостатическая. Боли, отеки и тяжесть в ногах возникают при длительном неподвижном положении, например, во время перелетов, поездок на автобусе или автомобиле, а также в поезде. Этот вид ФВН характерен для учителей, хирургов, офисных работников и пожилых людей.
- ФВН гормониндуцированная. Этот тип связан с приемом гормональных препаратов, таких как эстрогены и гестагены.
- ФВН конституциональная. Возникает из-за отклонений в телосложении, чаще всего избыточного веса или чрезмерного роста.
- ФВН смешанная. Проявляется под воздействием нескольких факторов и чаще всего наблюдается у беременных женщин. Изменения гормонального фона и увеличение размеров матки создают давление на подвздошные и полые вены, что нарушает кровоток в нижних конечностях и приводит к венозной недостаточности ног.
Лечение ФВН
Функциональная венозная недостаточность чаще всего лечится с помощью компрессионного трикотажа (чулки, колготки) или эластичных повязок. Компрессию должен подобрать лечащий врач. Чулки или повязки следует надевать в положении лежа с поднятыми ногами.
Из медикаментов рекомендуется Детралекс. Беременным женщинам, если компрессионное белье недостаточно, можно назначить Гинкор Форт. Эффективной процедурой является склеротерапия, при которой в пораженный сосуд вводится лекарственный препарат (фибро-вейн, этоксиклерол или тромбовар). Этот метод часто применяется при поражении большой подкожной вены, но имеет противопоказания:
- Слишком толстые ноги.
- Ограниченная подвижность из-за артрита, паралича и других заболеваний.
- Целлюлит в стадии острого воспаления.
- Высокая температура окружающего воздуха. Склеротерапию лучше проводить осенью, зимой или весной.
- Склонность к аллергическим реакциям.
Склеротерапия имеет преимущества перед радикальными методами: она проводится амбулаторно и безболезненно, позволяя устранить патологию кровотока в большой подкожной вене без удаления поверхностных вен на голени. Все пациенты с диагнозом ФВН должны проходить диспансерное обследование раз в полтора года.
Лимфовенозная недостаточность
Среди нарушений кровотока выделяется хроническая лимфовенозная недостаточность, которой подвержено более 40% людей трудоспособного возраста. Заболевание может проявляться как в легкой, так и в тяжелой форме, сопровождаясь изменениями кожи и образованием трофических язв.
Метод лечения лимфостаза зависит от степени тяжести заболевания. Радикальное лечение (хирургическая операция) не всегда возможно из-за противопоказаний, связанных с состоянием здоровья пациентов. Поэтому особое внимание уделяется улучшению консервативного лечения, которое также является обязательным при подготовке к операции.
Медикаментозное лечение
Основу консервативного лечения недостаточности лимфовенозной системы составляют следующие препараты:
- Флеботонизирующие: Эскузан, Гливенол, Анавенол;
- Повышающие лимфодренаж: Венорутон, Троксевазин;
- Для коррекции кровотока и микроциркуляции: Плавикс, Трентал и другие;
- Противовоспалительные: Кетопрофен, Диклофенак и аналогичные;
- Флеботоники нового поколения: Гинкор Форт, Эндотелон, Детралекс, Цикло-3 Форт.
В лечении недостаточности лимфовенозной системы также применяются физиотерапевтические методы, которые показывают высокую эффективность.
На начальной стадии заболевания, когда лимфангионы сохраняют сократительную активность, электростимуляция модулированными синусоидальными токами средней частоты дает хорошие результаты. Это активирует венозно-мышечную помпу и способствует коллатеральному току лимфы, нормализуя ее движение.
Магнитотерапия
Магнитотерапия с использованием ванны, содержащей соли кремния и углеводной кислоты, является прогрессивным и комфортным методом лечения. Для процедуры применяются:
- Низкочастотное переменное магнитное поле.
- Кремнисто-углекислый раствор для ванны с содержанием солей кремния от 150 до 200 г/л и углеводной кислоты до 2 г/л.
Порядок выполнения:
- Воздействие магнитным полем — максимум 15 минут.
- Отдых в течение часа.
- Принятие кремнисто-углекислой ванны — до 20 минут.
Компрессионная терапия
Метод пневматической переменной компрессии с аппаратом «Лимфа-Э» и гелем из бурых морских водорослей «Ламифарен». Порядок выполнения процедуры:
- На больные конечности пациента наносят холодный гель (t=28-30°).
- Обертывают их специальным нетканым материалом (салфетками или простынями).
- Затем выполняют аппаратную компрессию. Время процедуры зависит от состояния пациента и составляет от 40 до 60 минут.
Настройки аппарата для процедуры:
- Давление — от 60 до 90 мм рт. ст.
- Режим работы — «восходящая волна» с функцией фиксации давления.
При усилении болевого синдрома, прогрессировании трофических язв или возникновении некроза стоп сосудистая недостаточность лечится только хирургически. Это может включать баллонную ангиопластику, протезирование с использованием искусственной вены или шунтирование собственными венами, взятыми со здоровых участков. В запущенных случаях, когда развивается гангрена, может потребоваться ампутация конечности.
Вывод: несмотря на название венозная недостаточность — это заболевание, требующее серьезного отношения. Чем раньше начнется лечение, тем меньше будут моральные и финансовые потери.
Видео: венозная недостаточность в программе “Утро ТВ”
Рекомендации читателям СосудИнфо предоставляют профессиональные медики с высшим образованием и опытом в своей области.
На ваши вопросы отвечает один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза.
Вы можете поблагодарить специалиста за помощь или поддержать проект СосудИнфо произвольным платежом по ссылке.
Источник: sosudinfo.ru
Причины появления
Кровь оттекает из ног к сердцу по глубоким и поверхностным венам, соединённым венулами. Этот процесс обеспечивается несколькими физиологическими механизмами. Главный из них — сокращение мышц ног во время движения.
Сокращаясь, мышечная ткань сжимает вены, заставляя кровь двигаться. Однако под действием силы тяжести она стремится опуститься вниз. Второй механизм — венозные клапаны, образованные складками внутренней оболочки вен. Они перекрывают просвет сосудов, позволяя крови подниматься вверх.
Обратный кровоток в нижних конечностях поддерживается при нормальном функционировании клапанов, правильном тонусе стенок вен и регулярном сужении их просвета во время сокращения мышц. При нарушении хотя бы одного из этих условий возникает венозная недостаточность.
Причины заболевания:
- тромбофлебит — закупорка поверхностных сосудов тромбами;
- флеботромбоз — закупорка глубоких сосудов тромбами;
- варикозное расширение вен;
- посттромбофлебитический синдром — осложнение тромбоза глубоких вен;
- врождённые аномалии сосудов;
- заболевания крови, нарушающие свертываемость;
- онкологические заболевания;
- нарушения метаболизма;
- травмы вен: ушибы, уколы;
- избыточный вес;
- регулярный подъём тяжестей;
- гормональные нарушения.
Риск развития заболевания увеличивается под влиянием следующих факторов:
- генетическая предрасположенность, включая нарушения синтеза коллагена;
- пожилой возраст — с возрастом стенки сосудов теряют эластичность;
- беременность — увеличивается нагрузка на венозные сосуды;
- пол — у женщин болезни вен встречаются чаще, так как у них выше уровень эстрогена.
Механизм развития патологии
Застойные процессы, вызванные недостаточной активностью, ослаблением тонуса венозных стенок и аномалиями клапанов, приводят к застою крови и расширению вен.
Увеличение просвета сосудов мешает смыканию створок клапанов, что вызывает клапанную недостаточность. Это состояние ухудшает функцию предотвращения обратного тока крови.
С течением времени застой усиливается, давление в венах растет. Стенки сосудов становятся более проницаемыми, и плазма начинает просачиваться в окружающие ткани, что приводит к отекам ног.
Нарушенное кровообращение вызывает накопление метаболитов в сосудах, сгущение крови, активацию лейкоцитов и увеличение концентрации свободных радикалов и медиаторов воспаления.
Часть лимфы должна поступать в вены, но повышенное давление нарушает этот процесс, что приводит к сбоям в работе лимфатической системы и ухудшает метаболизм. В результате мягкие ткани вовлекаются в патологический процесс, и на коже образуются трофические язвы.
Механизм развития венозной недостаточности проиллюстрирован на картинке:
Формы и степени
Венозная недостаточность делится на острую, хроническую и клапанную. Эти формы болезни различаются по локализации нарушения кровотока: острая венозная недостаточность (ОВН) затрагивает глубокие вены ног, хроническая венозная недостаточность (ХВН) — поверхностные, а клапанная венозная недостаточность (КВН) — перфорантные вены.
Хроническая венозная недостаточность нижних конечностей классифицируется по системе CEAP, которая делит патогенез на стадии и позволяет составить шифр, описывающий состояние пациента. Например, шифр может выглядеть так: C4a, S, Es, Ap, Pr, 3, 12.
| Критерий классификации | Обозначения | Описание |
|---|---|---|
| Фаза заболевания | C0 | Видимых изменений нет |
| C1 | Мелкие сосудистые звездочки, извитые венки | |
| C2 | Расширение сосудов диаметром от 3 мм | |
| C3 | Отеки мягких тканей ног | |
| C4a | Признаки дерматита, пигментации | |
| C4b | Уплотнение кожи, усиление пигментации | |
| C5 | Неглубокие трофические язвы | |
| C6 | Глубокие трофические язвы | |
| Выраженность симптоматики | A | Бессимптомное течение |
| S | Наличие жалоб | |
| Этиология заболевания | Ec | Врожденное |
| Ep | Причина не установлена | |
| Es | Причина установлена | |
| Локализация процесса | As | Поверхностные венозные сосуды |
| Ap | Перфорантные вены | |
| Ad | Глубокие венозные сосуды | |
| An | Изменений не обнаружено | |
| Характер нарушения | Pr | Несостоятельность клапанов |
| Po | Полное прекращение оттока крови | |
| Pr/o | Сочетание двух типов болезни | |
| Pn | Венозный отток не нарушен | |
| Пораженный сегмент венозной системы | От 1 до 18 | В одном шифре может быть несколько цифр |
На основе этого описания определяется степень заболевания и уровень нетрудоспособности.
Выделяют 4 стадии ХВН:
- 0 – бессимптомное течение, полное сохранение работоспособности;
- 1 – легкие симптомы: тяжесть в ногах, отечность;
- 2 – выраженные проявления патологии, требуется восстановление трудоспособности;
- 3 – тяжелые трофические нарушения, полная утрата трудоспособности.
Симптомы
ОВН и ХВН имеют разные патогенезы, что связано с особенностями локализации и этиологии патологического процесса.
При ОВН процесс развивается в глубоких венах ног на фоне резкого нарушения кровотока, что приводит к быстрому прогрессированию симптомов. В случае ХВН поражаются поверхностные сосуды, и течение болезни начинается бессимптомно, постепенно переходя к выраженным трофическим изменениям.
Острая форма
При острой венозной недостаточности мягкие ткани в пораженной области быстро отекают. Нога может синееть или бледнеть, терять чувствительность и становиться холодной по сравнению с другими участками тела. Общая температура поднимается до 40 °C. Появляются резкие боли, усиливающиеся при движении.
Со временем боли усиливаются и могут отдавать в органы малого таза. Нарушаются микроциркуляция крови, метаболизм и газообмен. В редких случаях это приводит к некрозу мягких тканей, что может потребовать ампутации конечности.
Хроническая форма
Ранние стадии хронической венозной недостаточности (ХВН) характеризуются смазанными симптомами, которые могут проявляться по одному или группами. Поздние стадии сопровождаются выраженным симптомокомплексом.
Возможные проявления:
- ощущение распирания и тяжести в ногах;
- локализованная боль: справа, слева, снизу или сверху;
- сосудистые звездочки и трофические язвы;
- отечность мягких тканей;
- судороги и спазмы мышц икр, чаще ночью;
- гиперпигментация или обесцвечивание кожи;
- изменение структуры кожи: сухость, снижение эластичности;
- наличие трещин, некротических или мокнущих участков.
На запущенных стадиях ХВН застойные процессы в венах усиливаются, и объем циркулирующей крови значительно снижается. Это приводит к нарастанию локальных симптомов и появлению общих:
- одышка;
- головокружение;
- тошнота;
- слабость;
- сонливость;
- потеря сознания.
Хроническая венозная недостаточность — распространенное заболевание, частота его выявления в разных странах составляет 30–60% от общего числа населения.
Диагностика
Диагностика венозной недостаточности включает опрос пациента, осмотр конечностей и ряд инструментальных исследований:
- Анализы крови на свертываемость, концентрацию тромбоцитов и протромбиновый индекс помогают выявить повышенную вязкость крови и риск тромбообразования.
- УЗИ позволяет оценить состояние поверхностных вен и степень застойных явлений.
- Дуплексное сканирование используется для анализа состояния глубоких вен и характера кровотока в них.
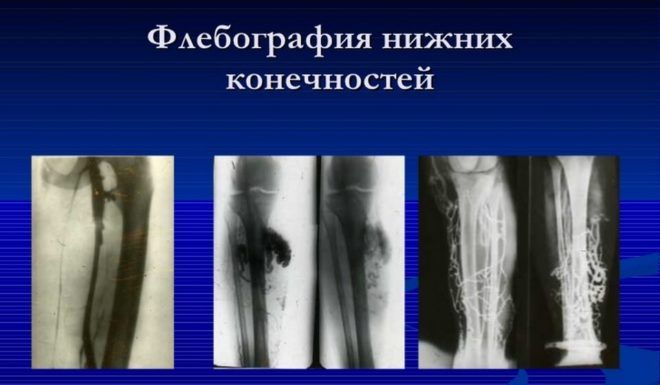
В некоторых случаях для точной диагностики проводят ретроградную флебографию — рентгеновское исследование вен с введением контрастного вещества.
Контраст может вызвать аллергическую или воспалительную реакцию, хотя такие осложнения редки. Поэтому флебография назначается только при острой необходимости.
Консервативная терапия
При венозной недостаточности разрабатывается комплексная лечебная программа, которая включает медикаменты, компрессионное белье, лечебные упражнения, массаж и физиотерапию.
Хроническую форму болезни полностью вылечить невозможно, но при раннем начале терапии можно остановить ее прогрессирование и снизить риск рецидивов.
Хроническая форма лечится амбулаторно, острая — в стационаре. При резком ухудшении состояния необходимо вызвать неотложную помощь.
Основные задачи терапии:
- купирование воспаления;
- нормализация кровообращения;
- восстановление эластичности вен;
- снижение проницаемости венозных стенок;
- улучшение метаболизма в мягких тканях.
Общие рекомендации
При венозной недостаточности следует избегать перегрева ног, поэтому стоит отказаться от посещения пляжа и бани. Чтобы предотвратить расширение сосудов, необходимо ограничить потребление алкоголя.
Не рекомендуется долго стоять или сидеть, подогнув ноги. Важно заниматься лечебной гимнастикой и правильно организовать рабочее место, используя стул с наклонной спинкой и подножку.
Обязательной частью консервативного лечения ОВН и ХВН является обматывание больной конечности эластичным бинтом или ношение компрессионного белья. Эти изделия изготавливаются из натуральных волокон и растягиваются только по длине.
Компрессионное белье бывает в виде гольф, колготок и чулок. Основное давление в нем сосредоточено на лодыжках и голенях — местах, подверженных образованию язв. Белье можно надевать на одну или обе ноги в зависимости от степени поражения.
Компрессия создает поддержку для сосудов и предотвращает их растяжение. Она также ускоряет отток венозной крови и снижает риск образования тромбов.
Для облегчения боли при ОВН рекомендуется прикладывать холодные компрессы к пораженным участкам ног.
Лекарственные средства
Препараты для терапии венозной недостаточности должны действовать комплексно, обеспечивая:
- снятие отечности и спазмов;
- устранение боли;
- купирование воспаления;
- повышение сосудистого тонуса;
- укрепление стенок вен;
- снижение вязкости крови;
- нормализацию кровотока;
- разжижение крови.
| Группы лекарственных препаратов | Как действуют? |
|---|---|
| Венотоники | * Восстанавливают эластичность сосудов. * Укрепляют стенки вен. * Предотвращают тромбообразование. * Слегка снимают воспаление. * Нормализуют лимфатический отток. * Снижают отечность. * Обладают симптоматическим действием, не излечивают болезнь. |
| Ангиопротекторы | * Укрепляют сосудистые стенки. * Купируют воспалительные процессы. * Нормализуют тканевой метаболизм. * Снижают способность тромбоцитов к склеиванию. * Препятствуют разрушению коллагена. * Расслабляют спазмированные сосуды. * Уменьшают проницаемость вен. |
| Антиагреганты | * Уменьшают вязкость крови. * Снижают риск тромбообразования. * Улучшают текучесть крови. |
| Антикоагулянты | * Снижают свертываемость крови. * Обладают кумулятивным действием (длительное накопление эффекта). |
Назначать препараты должен флеболог — специалист по заболеваниям вен. Не стоит выбирать лекарства без консультации с врачом.
Некоторые препараты нельзя комбинировать, так как это может снизить терапевтическую эффективность и вызвать опасные побочные эффекты.
Рекомендуемые препараты:
- Венотоники: Детралекс, Венолек, Венарус, Флебодиа 600.
- Ангиопротекторы: Лиотон 100, Венитан, Лавенум (гели и мази).
- Антиагреганты: Аспирин Кардио, Кардиомагнил Никомед (таблетки).
- Антикоагулянты: Гепарин, Клексан (растворы для внутривенного введения).
Отзывы:
Не ожидайте мгновенного эффекта от лекарств. Заметные результаты могут проявиться через 2–3 месяца лечения и сохраняться в течение аналогичного срока. При хроническом течении болезни прием препаратов следует возобновлять дважды в год.
Физиотерапия и массаж
Физиотерапевтические методы лечения хронической венозной недостаточности (ХВН) применяются циклично, с курсами каждые 3, 6 или 12 месяцев.
В зависимости от стадии болезни и сопутствующих патологий могут быть назначены следующие процедуры:
- магнитотерапия;
- дарсонвализация;
- магнитолазеротерапия;
- пневматическая компрессия;
- лазеротерапия;
- диадинамический ток;
- электрофорез гепарина натрия, трипсина, антибиотиков;
- гидробальнеотерапия.
При венозной недостаточности рекомендуется массаж. Он улучшает обмен веществ в тканях, ускоряет лимфо- и кровообращение, разгружает венозную систему. Массаж должен проводить специалист. Самомассаж допустим, но менее эффективен из-за сложности освоения правильной техники.
Во время процедуры пациент лежит на спине, слегка согнув ноги в коленях и приподняв их под углом 45 градусов. При одностороннем поражении сначала массируют здоровую ногу, затем больную, начиная с бедер и заканчивая стопами.
Хирургические методы лечения
При неэффективности традиционной терапии и прогрессировании венозной недостаточности назначается хирургическое лечение, включающее удаление варикозных вен. Показаниями к хирургии могут быть тромбофлебит, кровотечение из язв и выраженный косметический дефект.
Схема операции разрабатывается индивидуально и зависит от характера патологии. В современной флебологии применяются следующие методы оперативного лечения венозной недостаточности:
| Метод лечения | Приблизительная стоимость в Москве | Можно ли делать по полису ОМС |
|---|---|---|
| Склеропатия (склеротерапия) | 4–40 тыс. р. | Да |
| Облучение лазером | 35–75 тыс. р. | Нет |
| Радиочастотная абляция | 40–50 тыс. р. | Нет |
| Флебэктомия | 30–70 тыс. р. | Да |
| Перевязка перфорантных вен | 10–30 тыс. р. | Да |
Стоимость операции зависит от политики клиники, объема и сложности вмешательства. Удаление нескольких сосудистых звездочек обойдется недорого.
Введение склерозантов
Самый простой метод лечения венозной недостаточности — склеротерапия. Она применяется при хронической венозной недостаточности (ХВН), проявляющейся варикозным расширением поверхностных вен и сосудистыми звездочками.
Склеротерапия — это бесшовное вмешательство. В просветы пораженных вен вводят склерозанты, которые «пломбируют» их изнутри. В результате прооперированный сосуд перестает участвовать в кровотоке.
Лазерная терапия
Лазерная абляция — миниинвазивный метод удаления варикозных вен. Через прокол в сосуд вводят радиальный световод. Затем с помощью помпы в область вокруг световода закачивают антисептический раствор, который обезболивает ткани и сжимает вену. Это уменьшает ее диаметр и предотвращает перегрев периферических тканей.
Процедура выполняется с использованием специального сосудистого лазера, который излучает два типа волн: одни поглощаются гемоглобином в крови, другие — венозными стенками. В результате вена «заваривается». Длительность операции составляет 40–60 минут.
Радиочастотная абляция
Радиочастотная абляция выполняется с использованием катетера и ультразвукового аппарата. Через небольшой прокол в подколенной области катетер вводится в поврежденный сосуд. Затем на катетер воздействуют ультразвуком, что приводит к сжатию вены вокруг него.
После процедуры врач удаляет катетер и обрабатывает сосуд по всей длине. Кровоток в конечности перераспределяется по здоровым венам.
Флебэктомия
Флебэктомия выполняется с использованием специальных зондов. Пораженную вену перевязывают, затем через небольшие разрезы вводят зонд, чтобы вытянуть поврежденный участок наружу. Процедура завершается наложением косметических швов.
Перевязка перфорантных вен
Недостаточность перфорантных вен лечится хирургической перевязкой. Операция может проводиться открытым или закрытым способом.
При открытом методе врач делает надрез над больной веной, отсекает ее и перевязывает. Затем рана ушивается. Процедура выполняется под местным или общим наркозом, что обеспечивает безболезненность.
При закрытом методе хирург делает разрез над веной и вводит эндоскоп. Дальнейшие действия зависят от размера сосуда: маленькие вены прижигаются, большие перевязываются. В конце процедуры рана ушивается.
Что можно сделать самостоятельно?
Для ускорения выздоровления при венозной недостаточности и снижения частоты обострений хронической формы болезни важно правильно питаться и заниматься физической активностью. Однако при остром течении заболевания двигательная активность противопоказана, и таким пациентам необходимо соблюдать постельный режим.
Народные средства
При венозной недостаточности можно использовать народную медицину, но только после консультации с врачом. Некоторые средства могут взаимодействовать с лекарственными препаратами, поэтому их применение должно быть обоснованным.
Рецепты народных средств:
- Отвар хмеля. Залейте 1 ст. л. измельченных шишек хмеля 200 мл кипятка и держите на водяной бане 15 минут. Пейте по 250 мл трижды в день до еды.
- Бальзам из полыни. Разотрите листья и цветки полыни до кашицеобразного состояния. Смешайте 1 ст. л. смеси с таким же количеством кислого молока. Нанесите на марлю и прикладывайте к проблемной области ноги в течение 5–6 дней. Затем сделайте недельный перерыв и повторите курс.
- Настойка из яблок. Залейте 3 яблока 1 л кипятка. Накройте кастрюлю крышкой и укутайте полотенцем. Дайте настояться 3 часа, затем разомните яблоки и процедите. Пейте по 100 г перед едой дважды в день.
Некоторые народные целители рекомендуют крем «Зорька» для лечения венозной недостаточности. Это средство, предназначенное для лечения кожных заболеваний у коров, привлекло внимание благодаря своим свойствам и получило Платиновый и Золотой знак качества Госстандарта РФ.
Крем «Зорька» активно используется для лечения варикозного расширения вен и венозной недостаточности конечностей. Он способствует заживлению эрозий и язвочек, а также улучшает эластичность кожи.
Физические упражнения
При венозной недостаточности полезны регулярные прогулки и занятия спортом. Рекомендуется ходить в бассейн, бегать, посещать фитнес-тренировки, выполнять гимнастические упражнения, кататься на велосипеде или делать зарядку дома. Главное — заниматься тем, что способствует сокращению мышц ног, но избегать перенапряжения.
Правильное питание
Избыточный вес и нехватка веществ в организме могут ускорить прогрессирование болезни. Поэтому людям с венозной недостаточностью рекомендуется рациональное диетическое питание.
В рацион следует включить больше свежих овощей и фруктов. Клетчатка, содержащаяся в них, способствует синтезу фиброзных волокон, которые укрепляют венозные стенки.
Необходимо исключить жирные, острые, кислые и соленые блюда. Они вызывают жажду, а избыток жидкости перегружает венозную систему. Если отказаться от любимой еды сложно, стоит ограничить ее потребление.
Также важна профилактика запоров. Затрудненное опорожнение кишечника повышает давление в сосудах и усугубляет заболевание.
Последствия заболевания
Венозная недостаточность — серьезное заболевание. Нарушение оттока крови из ног к сердцу может привести к варикозу или тромбозу поверхностных и глубоких вен. Оторвавшийся тромб может вызвать тромбоэмболию легочной артерии, что иногда заканчивается летальным исходом.
Еще одно последствие тромбоза — посттромбофлебитический синдром. Это хроническое заболевание, которое приводит к разрушению сосудистых клапанов и образованию венозных экзем.
Нарушенный отток крови из ног может вызвать разрыв вены с обильным внутренним кровотечением. Венозная недостаточность также может привести к перифлебиту — воспалению тканей вокруг пораженного сосуда.
Трофические раны на коже подвержены инфицированию. Если в них попадут бактерии или вирусы, могут развиться кожные заболевания, такие как дерматит, пиодермия или рожистое воспаление.
Источник: infoserdce.com