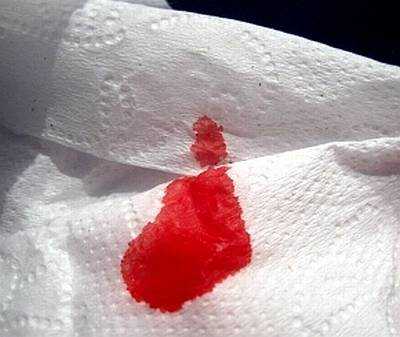
Кровь из анального отверстия — это симптом, который редко остается незамеченным. Даже небольшое количество крови, появившееся один раз, вызывает беспокойство, а обильная кровопотеря может угрожать жизни.
Причины кровотечения из заднего прохода могут варьироваться от незначительных до серьезных заболеваний внутренних органов.
Когда нужно срочно вызвать скорую помощь?
- Обильное и непрекращающееся кровотечение
- Кровавые рвота
- Выделение крови из носа, образование синяков и гематом
- Ухудшение общего состояния
- Повышение температуры и интенсивные боли в животе параллельно с кровотечением
Причины кровотечения из заднего прохода
| Заболевания органов пищеварения: | Инфекции: |
| * язва желудка и 12-перстной кишки, эрозивный гастрит * варикозное расширение вен пищевода при тромбофлебите вены селезенки или циррозе печени * колоректальный рак * туберкулез кишечника * полипы кишечника * дивертикулез кишечника * болезнь Крона, неспецифический язвенный колит * геморрой, трещины заднего прохода | * дизентерия * брюшной тиф * геморрагические лихорадки * энтеровирусные и ротавирусные инфекции * глистные инвазии — амебиаз, шистосомоз и др. * ЗППП — сифилис, герпес, ректальная гонорея, венерическая гранулема |
| Болезни крови: | |
| * лейкемии * тромбозы брыжейки |
| Цвет и количество крови | Характер стула | Другие симптомы | Результаты дополнительных обследований | |
| Геморрой | Небольшое или умеренное количество алой крови на поверхности кала или после дефекации | Чаще — хронические запоры | Зуд в анальной области, боль при инфицировании узла | При осмотре — иногда внешние узлы. При ректоскопии — внутренние геморроидальные узлы |
| Анальная трещина | Небольшое количество алой крови | Чаще — запоры | Резкая боль во время дефекации и гигиенических процедур | При осмотре — повреждение кожи и слизистой прямой кишки |
| Язва желудка и 12-перстной кишки | При перфорации — небольшое количество крови или обильное кровотечение. Кровавая рвота, дегтеобразный стул | Без особенностей, при обильном кровотечении — жидкий из-за большого количества крови | Предшествующие «голодные» боли, при кровотечении — бледность кожи и слабость | При гастродуоденоскопии — язвенный дефект в стенке желудка, часто сквозной. Кровь в желудке |
| Кровотечение из вен пищевода | Кровавая рвота, черный дегтеобразный стул, часто обильное кровотечение | Жидкий | Предшествующая изжога, тяжесть в подреберье. При обильном кровотечении — слабость, бледность | При гастродуоденоскопии — расширенные вены в пищеводе, наличие жидкой крови, повреждение слизистой оболочки пищевода |
| Полипы и опухоли кишечника | Чаще — незначительное количество крови. Обильное кровотечение только при разрушении стенки кишки. Цвет от алого до черного дегтеобразного | Часто — кишечная непроходимость. При опухолях прямой кишки — ложные позывы на дефекацию | Боли в животе, слабость, потеря веса при злокачественных опухолях. Маленькие полипы обычно бессимптомны | При колоноскопии — новообразования в кишечнике. Подтверждение диагноза после биопсии (забор кусочка опухоли и его изучение под микроскопом) |
| Болезнь Крона, НЯК | Чаще — хронические кровотечения в виде примеси крови в кале | Запоры, диарея | Боли в животе (по всей поверхности или слева внизу), артриты, дерматиты | При колоноскопии — обширные или локальные язвенные поражения кишечника |
| Инфекции | Незначительное количество крови | Чаще — диарея | Боли в животе, лихорадка, иногда — высыпания на коже | Воспалительные изменения в анализе крови, часто — выделение возбудителя при анализе кала |
Язва желудка и 12-перстной кишки и эрозивный гастрит
Язвенная болезнь, вызванная бактериями, протекает волнообразно: периоды ремиссии сменяются обострениями. Если язвенный дефект или эрозия при гастрите небольшие, они могут проявляться только «голодными» болями или болью сразу после еды. Со временем язва увеличивается в размерах и может пробурить стенку желудка или кишечника. Если повреждается кровеносный сосуд, это может привести к обильному и опасному для жизни кровотечению.
Диагностику и лечение проводят с помощью гастроскопии: язвенный дефект обнаруживают и прижигают. После нормализации состояния лечат воспаление в желудке и устраняют вредные бактерии.
Геморрой
Геморроем страдает две трети людей старше 45 лет. Причиной болезни является варикозное расширение вен в области прямой кишки и ануса. Эти вены могут расширяться как снаружи, так и внутри, причем оба варианта часто встречаются одновременно.
Проявления геморроя:
- зуд в заднем проходе
- выделение алой крови при дефекации
- выпадение узлов при натуживании или в покое
- сильная боль при инфекции или тромбозе узла
Кровотечение может варьироваться от нескольких капель до обильного выделения, что ухудшает общее состояние и может привести к хронической анемии.
Диагноз может поставить только проктолог, который проведет пальцевое исследование, ректоскопию или другие методы.
Лечение геморроя:
- Первым шагом является нормализация стула. Необходимо избегать запоров и частых дефекаций. Рекомендуется дробное питание и включение в рацион чернослива, кефира, свеклы и других овощей с клетчаткой. При отсутствии эффекта можно использовать легкие растительные слабительные (например, Мукофальк, Сенаде, пребиотики с Лактулозой).
- На начальных стадиях возможно снятие симптомов с помощью лекарств. Для остановки кровотечения применяют ректальные свечи (например, Натальсид, Проктозан). Для облегчения боли используют обезболивающие препараты (мазь от геморроя).
- При прогрессировании болезни применяются склеротерапия и хирургические методы. Эффективность операций высокая, но риск рецидивов сохраняется.
Анальная трещина
Деликатная проблема трещин заднего прохода чаще всего возникает у людей с запорами. Задержка стула и твердый кал, в сочетании с раздражением аноректальной области мылом и средствами гигиены, могут привести к микроразрывам кожи и слизистой.
Каждый поход в туалет становится мучительным. Боязнь дефекации вызывает психологические запоры, что усугубляет ситуацию. Основные симптомы анальной трещины — кровь в стуле и сильные боли при опорожнении кишечника. Врач ставит диагноз после обнаружения трещины на границе слизистой прямой кишки и кожи.
Лечение анальной трещины включает:
- Нормализацию стула. Эффективна диета, богатая клетчаткой, и достаточное потребление жидкости. В некоторых случаях рекомендуются растительные слабительные.
- Применение мазей с нитроглицерином или блокаторов кальциевых каналов.
- Обезболивание для разрыва порочного круга. После устранения боли стул нормализуется, и трещина заживает.
- Хирургическую коррекцию сфинктера для устранения спазма.
Воспалительные заболевания кишечника — неспецифический язвенный колит и болезнь Крона
Два этих заболевания схожи, имеют хронический характер и проявляются воспалением, язвами и нарушением функции кишечника.
- боль (чаще по всему животу или в левом нижнем квадранте)
- многократный жидкий стул при НЯК и запоры при болезни Крона
- выделения крови с калом (от капли до массивных кровотечений), иногда с примесью гноя
- внекишечные проявления: артриты, дерматиты, заболевания печени
При подтверждении одного из заболеваний с помощью колоноскопии и биопсии необходимо начать лечение. Оба заболевания, особенно неспецифический язвенный колит, могут приводить к образованию злокачественных опухолей. Язвы могут разрастаться, вызывая разрыв стенки кишечника, кровотечение и перитонит, что представляет угрозу для жизни.
Основным компонентом лечения является преднизолон. Он снимает воспаление и блокирует атаку иммунных клеток на кишечник. В дополнение к нему применяют диету, обезболивающие и антидиарейные средства. При обширных поражениях кишечника может потребоваться оперативное удаление части органа с язвами. После операции необходима длительная реабилитация и применение гормональных препаратов.
Варикозное расширение вен пищевода
Нарушение кровообращения в печени при циррозе, гепатитах, опухолях и паразитарных болезнях приводит к повышению давления в венах организма, включая вены пищевода и желудка. Заболевание долгое время может не проявляться, симптомы обычно возникают на поздних стадиях.
Проявления варикозно расширенных вен пищевода:
- изжога, отрыжка, тяжесть после еды
- боли в области печени
- кровотечение (рвота алой кровью, темный стул)
Кровотечение часто возникает после переедания или физической нагрузки. Обычно объем крови незначительный, но регулярная потеря может привести к анемии. В некоторых случаях кровотечение бывает обильным.
Лечение:
- терапия основного заболевания печени
- антациды для уменьшения изжоги и защиты пищевода
- при обильных выделениях — введение специального раздувающегося баллона в пищевод для остановки кровотечения
- оперативное лечение портальной гипертензии (создание искусственных связей между венами печени)
Полипы кишечника
Полип — это разрастание слизистой оболочки кишечника, которое выступает над его поверхностью. Полипы могут быть случайной находкой или иметь наследственный характер, когда обнаруживается несколько образований. Маленькие полипы обычно не проявляют себя и выявляются случайно во время колоноскопии.
Проявления полипов:
- слизь и кровь в кале
- запоры или диарея
- в тяжелых случаях — непроходимость кишечника
Семейный полипоз сопровождается болями в животе, частым стулом и примесью крови в кале. Он опасен высоким риском малигнизации: примерно в одной трети случаев полип переходит в рак.
Лечение полипов кишечника возможно только хирургическим путем. Важно исследовать удаленные образования, чтобы исключить рак. При семейном диффузном полипозе полипы часто появляются снова, поэтому операции могут потребоваться повторно.
Опухоли органов пищеварения
Опухоли желудка и кишечника часто впервые проявляются примесью крови в кале или кровотечением. Цвет и количество крови зависят от локализации новообразования: чем ниже источник, тем ярче и алее выделения.
При раке кишечника и пищевода кровь имеет темный цвет и может сопровождаться кровавой рвотой. Другие симптомы опухолей органов пищеварения включают боль, диарею или запоры, признаки кишечной непроходимости, а также общие симптомы рака, такие как похудение, слабость и анемия.
Диагностика опухолей осуществляется с помощью КТ, МРТ, колоно- и ректоскопии. При своевременной диагностике новообразования поддаются хирургическому удалению и успешно лечатся химиотерапией. Опухоли кишечника могут развиваться годами и десятилетиями, что обеспечивает хороший прогноз на ранних стадиях. Однако, к сожалению, онкология на ранних стадиях редко выявляется, чаще всего случайно при обследовании по другим причинам, поскольку мутация клеток и рост опухоли часто протекают бессимптомно, и человек не обращается к врачу вовремя.
Дивертикулез кишечника
Анатомические особенности кишечника могут приводить к хроническим запорам и вызывать дивертикулез. Это состояние характеризуется выпячиванием слизистой стенки кишки через наружный слой, что можно представить как пузырь, образующийся снаружи кишечника. Содержимое этого пузыря плохо опорожняется, что со временем приводит к воспалению (дивертикулиту). Это может осложниться кровотечением, прорастанием кишки и перитонитом.
Признаки начинающегося дивертикулита:
- боли в животе, особенно в левом нижнем квадранте
- кровотечение из заднего прохода
- иногда – повышение температуры
Основная задача лечения дивертикулита — снять воспаление и остановить кровотечение. Часто требуется операция по удалению части инфицированной кишки. Поскольку дивертикулы обычно множественные, необходимо провести колоноскопию для выявления других выпячиваний.
Кишечные и другие инфекции
Заболевания крови
При патологиях костного мозга и периферической крови, когда в общем анализе выявляются анемия, недостаток иммунных клеток и тромбоцитов, а в пунктате костного мозга обнаруживаются опухолевые клетки, симптомы заболеваний крови делятся на три группы:
- Симптомы анемии: бледность, слабость, ломкость волос и ногтей, зябкость, одышка.
- Симптомы недостатка лейкоцитов: частые бактериальные, вирусные и грибковые инфекции.
- Симптомы нехватки тромбоцитов: кровотечения из носа, сильные кровотечения из заднего прохода после трудной дефекации, беспричинные синяки, излитие крови в полости суставов и органов.
Причиной этих симптомов является замещение нормальных кровяных клеток опухолевыми, бластными клетками, которые не выполняют свои функции. Для устранения симптомов необходимо лечение цитостатиками. При сильных кровотечениях может потребоваться переливание препаратов крови.
Что делать при кровотечении из заднего прохода?
Если вы заметили незначительное количество крови в кале, немедленно обратитесь к врачу-терапевту или проктологу. При обильном кровотечении и ухудшении состояния срочно вызывайте скорую помощь.
Врач проведет ряд исследований для определения источника кровотечения:
- Ректоскопия — исследование нижних отделов пищеварительного тракта, позволяющее выявить анальные трещины, геморрой и образования в прямой и сигмовидной кишке.
- Колоноскопия — более детальное эндоскопическое исследование, которое показывает изменения в толстой кишке.
- Ирригоскопия — обследование с использованием рентгена и контрастного вещества, вводимого в кишечник для получения четкого изображения.
- Гастродуоденоскопия — исследование с помощью эндоскопа желудка и 12-перстной кишки, часто с возможностью взятия биопсии и прижигания язв.
- Лапароскопия и полостная операция — диагностическая и лечебная процедура, позволяющая осмотреть полость живота, взять на анализ жидкость и провести биопсию подозрительного участка.
При многих заболеваниях врач может рекомендовать анализ кала на скрытую кровь. Часто видимого кровотечения нет, но может выделяться микроскопическое количество крови. При положительном результате теста необходимо использовать вышеупомянутые методы диагностики для выявления патологии. Лечение кровотечения в заднем проходе зависит от его источника.
Кровотечение в заднем проходе не всегда является серьезным симптомом, но это повод обратиться к врачу и внимательно следить за своим здоровьем.
Причины
К основным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- полипы толстого кишечника;
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травмы ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочные эффекты некоторых лекарств.
Характеристики кровотечения
По внешнему виду крови, ее цвету, содержанию в фекалиях и времени выделения можно предположительно определить уровень поражения кишечника.
- Свежая алая кровь на нижнем белье или туалетной бумаге указывает на анальную трещину, начальную стадию геморроя или повреждение заднего прохода при запоре.
- Свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок или лужицы, может свидетельствовать о геморрое, анальной трещине, полипах или раке прямой кишки.
- Темная кровь, смешанная с калом, в виде сгустков или прожилок, указывает на полипы, рак нисходящей ободочной или сигмовидной кишки, а также дивертикулит.
- Диарея с примесью крови, большого количества слизи и гноя может быть признаком воспалительных заболеваний кишечника или кишечных инфекций.
- Кал в виде «малинового желе» свидетельствует о раке слепой или восходящей ободочной кишки, дизентерии или поражении тонкого кишечника.
- Черная кровь в кале или дегтеобразный стул (мелена) указывают на кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше кровь изменена и смешана с калом, тем ниже располагается источник кровотечения.
Наиболее распространенные причины
Геморрой
Геморроидальная болезнь чаще всего возникает у людей в возрасте от 45 до 50 лет, а также во время беременности и после родов. Основной причиной является гормональный дисбаланс, который нарушает эластичность сосудов. В сочетании с высоким давлением, вызванным возрастом или сдавливанием сосудов растущей маткой, это приводит к нарушению артериально-венозного кровотока и застойным явлениям в органах малого таза, что формирует геморрой.
Варикоз геморроидальных каверн усугубляется запорами, образованием каловых камней и потугами при дефекации. Это может привести к травмам слизистой и кровотечениям из прямой кишки. Патологический процесс сопровождается болевыми ощущениями, вторичными инфекциями, воспалением геморроидальных узлов, зудом и дискомфортом.
Запущенный геморрой лечится только радикальными методами, но даже в этом случае нет полной гарантии излечения, возможны рецидивы. Изменение образа жизни (отказ от вредных привычек) и сбалансированное питание могут служить профилактикой.
На ранних стадиях геморрой корректируется малоинвазивными методами, диетой и разумным чередованием физических нагрузок и отдыха.
Анальная трещина
Аноректальные трещины связаны с дисфункцией пищеварительного тракта, такой как диспепсия, запоры и образование каловых камней, которые травмируют внутреннюю оболочку кишечника. Основной симптом — примесь крови в кале. На втором месте — болевые ощущения при опорожнении кишечника. Правильный диагноз ставится на основе тщательно собранного анамнеза, визуального осмотра ануса и, при возможности, пальцевого ректального исследования, которое позволяет обнаружить трещину.
Лечение комплексное и направлено на нормализацию дефекации. Для устранения патологических проявлений применяются противовоспалительные и болеутоляющие препараты, а также регенеранты. Диета — важный аспект лечения. Регулярная гигиеническая обработка заднего прохода и близлежащих тканей также необходима. Без этого любые терапевтические меры будут временными. Даже при полном соблюдении рекомендаций рецидивы могут возникать из-за дисфункции кишечника.
Если трещина возникла из-за травмы, лечение проще: патология может быть устранена с помощью гигиенических процедур, регенерантов и антисептиков.
Полипоз толстого кишечника
Полипы — это доброкачественные новообразования эпителиальной ткани. Они могут быть одиночными или множественными и встречаются в любом отделе толстой кишки. Полипы имеют склонность к перерождению в злокачественные опухоли.
Основные жалобы пациентов с полипозом включают:
- дискомфорт;
- нечетко локализованную боль в животе;
- нарушения стула, проявляющиеся чередованием запоров и поносов;
- стул с примесью слизи и крови.
Кровотечения при полипозе обычно неинтенсивные. Кровь темная, смешанная со слизью и калом. Однако, если полип расположен ближе к заднему проходу, кровь становится ярче. Кровотечения могут быть скрытыми и быстро приводить к анемии.
Колоректальный рак
Опухоли толстого кишечника начинают проявляться через 1,5-2 года после их возникновения. Кровотечения возникают на поздних стадиях, когда опухоль распадается.
Первыми признаками рака ректосигмоидного отдела являются спастические запоры. Кал становится лентообразным, затем на его поверхности появляются слизь и кровь. Часто при раке кишечника развивается геморрой, который плохо поддается лечению. Боль не характерна для этой локализации и возникает только при кишечной непроходимости. Пальпаторно опухоль может не определяться даже на поздних стадиях.
При поражении правых отделов толстой кишки симптомы появляются поздно и имеют неспецифический характер. Наблюдаются признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита и быстрая потеря массы тела. В стуле могут быть патологические примеси: слизь, скрытая кровь, гной, иногда кал выглядит как «малиновое желе». Позже появляются боли в правой половине живота, опухоль может быть определена при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в области прямой кишки и частые позывы к дефекации с выделением слизи и крови. Кровь не смешивается с калом и выделяется в начале дефекации, в отличие от геморроя. Каловые массы могут содержать гной и продукты распада опухоли.
Дивертикулярная болезнь
Дивертикулез чаще всего поражает толстую кишку, особенно её левые отделы. Заболевание становится более распространённым с возрастом: более 60% людей старше 70 лет страдают от него.
Неосложнённый дивертикулез обычно протекает бессимптомно. Воспаление дивертикула может проявляться следующими симптомами:
- боль в левых отделах живота;
- неустойчивый стул;
- снижение аппетита;
- тошнота;
- повышение температуры;
- лейкоцитоз.
Дивертикулит может осложняться кровотечением у 3-5% пациентов. Оно часто бывает обильным и возникает внезапно. При этом наблюдаются признаки острой кровопотери: слабость, бледность кожи, головокружение, тахикардия, а в стуле появляется кровь.
Неспецифический язвенный колит и болезнь Крона
Воспалительные заболевания кишечника имеют схожие проявления и характеризуются волнообразным течением с периодами обострения и ремиссии.
Основные симптомы включают:
- кровавый понос;
- боль в животе;
- лихорадка во время обострений.
При неспецифическом язвенном колите диарея с кровью может долго оставаться единственным симптомом. При болезни Крона кровотечения встречаются реже, а в зависимости от уровня поражения кровь в кале может проявляться в виде темных сгустков или ярко-красных прожилок.
Помимо кишечных симптомов, могут наблюдаться системные проявления, такие как узловатая эритема, артриты, поражения кожи и глаз, склерозирующий холангит и другие.
Кишечные и другие инфекции
Анальное кровотечение может быть симптомом инфекционных заболеваний, таких как дизентерия, брюшной тиф, амебиаз и геморрагические лихорадки.
Для инфекционных заболеваний характерны:
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная и мышечная боль;
- другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
Боль в животе обычно предшествует кровотечению. Кровь, как правило, темная и смешана с испражнениями и слизью.
Псевдомембранозный колит
Одно из опасных осложнений антибиотикотерапии — антибиотик-ассоциированная диарея. Она чаще всего возникает при приеме сульфаниламидов, клиндамицина, ампициллина, линкомицина и препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом и выраженной диареей. Стул обильный и водянистый, в тяжелых случаях напоминает «рисовый отвар». В испражнениях могут присутствовать патологические примеси, такие как слизь и кровь.
Диагностика
-
Пальцевое исследование прямой кишки. На этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Это исследование позволяет оценить подвижность стенки прямой кишки и состояние лимфатических узлов.
-
Аноскопия и ректороманоскопия. Эти методы позволяют визуально исследовать прямую кишку и дистальный отдел сигмовидной кишки. С их помощью выявляют новообразования слизистой оболочки, эрозии, язвы, трещины и признаки воспаления. Также возможно проведение биопсии тканей с последующей коагуляцией кровоточащего участка.
-
Колоноскопия. Это наиболее информативный метод, позволяющий осмотреть толстый кишечник на всем его протяжении. Благодаря высокой разрешающей способности колоноскопия помогает распознать патологические изменения на ранних стадиях, провести множественную биопсию тканей, удалить полипы и коагулировать кровоточащие сосуды.
-
Ирригоскопия. Это рентгенологический метод исследования толстого кишечника. Хотя он не позволяет определить источник кровотечения, он предоставляет данные об основном заболевании (например, дивертикулах или новообразованиях), которое могло стать причиной кровотечения.
Источник: ProKishechnik.info
Причины патологии
Пусковым механизмом любой кровопотери является нарушение целостности слизистой нижнего отдела кишечника (толстая и прямая кишка). Это серьезная патология, независимо от первопричины, так как она может привести к анемии с тяжелыми, иногда фатальными последствиями.
Наличие крови в кале — это повод для немедленного обращения к врачу, чтобы предотвратить массивную кровопотерю и установить причину патологии.
Наиболее распространенные причины кровотечения из ануса:
- геморроидальная болезнь с узлами различной локализации (кровь алого цвета выделяется при дефекации и не смешивается со стулом);
- воспаление толстого кишечника — колит с эрозиями;
- трещина ануса — кровь выделяется порционно при опорожнении кишечника, сопровождается болевыми ощущениями и жжением после дефекации;
- кровь из ануса может появляться при запорах, полипах и раке прямой кишки;
- обильное кровотечение может быть вызвано гастритом (кровь обильная, стул оформленный, без патологических включений);
- при проктите кровянистые выделения идут вместе со слизью и перемешаны с фекалиями, аналогичную картину дает дивертикулез;
- язва желудка и двенадцатиперстной кишки сопровождается обильной кровоточивостью, окрашивающей стул в дегтярный оттенок и визуализирующейся в рвотных массах;
- ВИЧ из-за сниженного иммунитета может провоцировать обострение многих патологий, сопровождающихся кровянистыми выделениями из ануса;
- варикоз пищевода — триггер кровянистых выделений из анального отверстия;
- прием лекарств и системные патологии также могут быть причиной кровотечения из прямой кишки.
В любом случае необходимо дифференцировать причины, чтобы назначить адекватную терапию. Основные причины ректального кровотечения у мужчин и женщин не имеют гендерных различий, но обладают некоторыми особенностями.
У женщин
Кровь из заднего прохода (ануса) у женщин требует различения анальных и вагинальных выделений. Для этого необходимо осмотреть туалетную бумагу на наличие кровяных прожилок в испражнениях. В качестве маркера можно использовать ежедневные прокладки.
Причины патологии у женщин могут включать:
- инфекции;
- изменения в системе пищеварения;
- нарушения в кровеносной системе;
- травмы.
Ситуация становится опасной, если остановить кровянистые выделения невозможно, и они усиливаются по силе и объему, становятся болезненными. Также могут возникать:
- подташнивание, переходящее в рвоту, иногда с примесью крови;
- синяки на теле без видимых причин;
- носовые кровотечения.
Общее состояние ухудшается, появляются признаки продромы: субфебрилитет, болезненность внизу живота, иногда сильная кинжалообразная боль.
Важно отметить, что причиной кровотечения из заднего прохода у женщин может быть анальный секс. В этом случае кровотечение обычно незначительное и проходит в течение нескольких минут после коитуса. Анальная кровоточивость также может быть признаком ранней беременности.
У мужчин
Ректальное кровотечение у мужчин встречается чаще, чем у женщин. Это связано с тем, что в области малого таза у мужчин больше клеточного пространства, которое у женщин занимает матка и влагалище. Мужские тазовые органы не сокращаются, как матка, поэтому выделения у мужчин менее обильные. Болезненность возникает только при воспалении.
Особенностью мужских анальных выделений является их связь с алкоголизмом, который нарушает функции центральной нервной системы и пищеварительной системы, вызывая патологические изменения в желудочно-кишечном тракте.
Классификация кровотечения по цвету крови
По оттенку крови, выделяющейся из заднего прохода, можно предположить причину патологии:
- Вишневый – поражение ободочной кишки.
- Красный – возможное образование опухоли или полипа.
- Алый – указывает на трещину, геморрой или травму кишечника.
- Темные сгустки – могут свидетельствовать о дивертикуле или опухоли толстой кишки.
- Черные (дегтеобразные) – указывают на патологии желудка, 12-перстной кишки или начальных отделов кишечника.
Цвет кровянистых выделений является важным диагностическим признаком.
Когда срочно нужен врач и к кому обратиться
Кровь из прямой кишки у мужчин и женщин — это всегда повод для консультации с проктологом, терапевтом, гастроэнтерологом или инфекционистом. Наличие болезненности не обязательно. Безболезненные ректальные выделения могут указывать на различные заболевания, от безобидной трещины до рака или лейкоза.
Существуют симптомы, требующие экстренного вмешательства. Вызов скорой помощи обязателен при:
- сочетании кровяных выделений с высокой температурой и симптомами раздражения брюшины (боли в животе);
- резком ухудшении состояния пациента;
- появлении подкожных гематом и носовых кровотечений наряду с ректальными;
- длительном истечении крови со сгустками без признаков остановки;
- примеси крови в рвотных массах.
Все эти симптомы представляют угрозу для здоровья и жизни. Самостоятельное лечение или визит в поликлинику в таких случаях недопустимы.
До приезда врача необходимо:
- обеспечить пациенту полный покой, уложив его на спину;
- не давать пить и есть;
- приложить холод к животу (например, грелку со льдом), меняя каждые 15 минут;
- при наличии можно дать пациенту ложку 10% хлористого кальция.
При сильных кровотечениях нельзя ставить клизму или промывать желудок, а в случае обморока — приводить больного в чувство с помощью нашатыря. Единственное, что можно делать — следить за частотой пульса и дыхания.
Кровь при дефекации без боли не должна успокаивать. Если у пациента был стул, нужно оценить каловые массы по цвету, чтобы определить локализацию источника кровотечения (темно-коричневый или черный цвет указывает на верхние отделы). Алые выделения из заднего прохода чаще всего свидетельствуют о травме слизистой кишечника или полипе.
Отказ от госпитализации по рекомендации врачей скорой помощи недопустим, так как промедление в остановке кровотечения может быть фатальным. В клинике для обследования применяются современные методы:
- ректороманоскопия;
- колоноскопия;
- ирригоскопия;
- ФГДС;
- лапароскопические методики.
Парадоксально, но чем меньше объем выделяемой крови, тем опаснее прогноз. Это не относится только к раку кишечника или инфекционным процессам. Геморрой, трещины ануса и полипоз в запущенных случаях могут привести к анемии и необходимости экстренного оперативного вмешательства, а также создать риск малигнизации.
Заболевания, вызывающие анальные кровотечения
Существует множество патологий, которые могут вызвать геморрагические истечения из анального отверстия. Все они связаны с нарушением целостности слизистой оболочки желудочно-кишечного тракта. Главная опасность этих состояний — развитие железодефицитной анемии, которая может привести к серьезным обменным расстройствам и гипоксии сердца и головного мозга, что в свою очередь может вызвать инфаркт или инсульт.
Полипоз толстой кишки
Полип — это доброкачественная опухоль, имеющая ножку, которая может травмироваться при прохождении через кишечник пищевых комков, каловых масс или камней. Опасность полипов заключается в их бессимптомном течении. Диспепсия, проявляющаяся запорами или поносами, может нарушать перистальтику, но пациенты часто не обращают внимания на эти мелкие проблемы. Однако они могут быстро перерасти в рак.
Поверхность полипов обычно кровоточит, что объясняет появление крови из ануса. Чем больше размер полипа, тем легче его поверхность повреждается.
Воспаление
Кровянистые выделения из заднего прохода, возникающие периодически из-за воспаления, сопровождаются симптомами: болями в животе, нарушениями стула и примесью крови в кале. Также могут диагностироваться системные заболевания, такие как артрит, дерматит и печеночные дисфункции. Это характерно для обострения неспецифического язвенного колита и болезни Крона.
Если не уделять должного внимания этим патологиям, могут развиться опухоли и крупные изъязвления слизистой кишечника, что часто приводит к разрывам различных отделов пищеварительной трубки.
В терапии используются гормоны, иммунодепрессанты, обезболивающие и средства для нормализации стула и пищеварения.
Глисты
Глистная инвазия может быть причиной кровотечений из прямой кишки, сопровождающихся травмированием и нарушением целостности слизистой. Это распространенная патология, способная вызвать серьезную анемию и значительно снизить качество жизни пациентов.
Паразиты существенно ослабляют иммунитет, что делает их опасными. Они могут вызывать аллергические реакции, вплоть до анафилаксии, на фоне кажущегося здоровья, а также провоцировать частые простуды, ОРВИ и ОРЗ, а также дисфункции жизненно важных органов. Кровянистые выделения — это уже поздний симптом глистной инвазии, требующий стационарного лечения.
Болезнь Крона
Выделения с примесью крови из заднего прохода могут быть следствием аутоиммунных процессов, поражающих слизистую пищеварительной системы, например, синдрома Крона.
Эрозивно-язвенные дефекты при этой патологии приводят к кровоточивости кишечной оболочки, болям в животе, отсутствию аппетита, повышению температуры, недомоганию и слабости. Стул в таком состоянии называется мелена — черный стул, который возникает из-за систематического подкравливания или разового обильного внутрикишечного кровотечения.
Рак кишечника
Опухоли кишечника, кроме полипов, обычно злокачественные. Это рак, который может кровоточить на разных стадиях своего развития и распространения. Выделения из прямой кишки могут быть первичными или вторичными и иногда указывают на позднюю стадию злокачественного процесса.
При раке кровоточивость часто сопровождается кишечной непроходимостью, когда опухоль обтурирует просвет кишки. Для диагностики применяются пальцевое исследование (при раке анального отверстия) и инструментальные методы с гистологическим исследованием биоптата.
Цвет крови может варьироваться от алого до смешанного с калом, а также быть тусклым. Интенсивность кровотечения зависит от количества сосудов, вовлеченных в распад опухоли.
Дивертикулез
Дивертикулез — это процесс выпячивания слизистой стенки кишечника через наружный слой. Это заболевание может привести к серьезным осложнениям, таким как кровотечения и перитонит, что представляет опасность для жизни. Важно знать первые признаки патологии:
- абдоминальные боли в левом нижнем углу живота;
- кровянистые выделения из анального отверстия;
- субфебрилитет.
Ключевая задача — корректировка дефекации для предотвращения образования новых дивертикулов. В некоторых случаях достаточно консервативного медикаментозного лечения, в других — требуется операция.
Острая инфекция
Инфекции различной этиологии могут вызывать анальные кровотечения, сопровождающиеся раздражением кишечника и диспепсией, что приводит к образованию эрозий слизистой. Это проявляется как кровоточивость во время дефекации или может не быть с ней связано.
Брюшной тиф, дизентерия и геморрагические лихорадки различного происхождения изменяют формулу крови, вызывают анемию и требуют стационарного лечения в специализированной клинике для предотвращения летального исхода.
Панкреатит
Кровянистые выделения из анального отверстия могут возникнуть при панкреатите — воспалительном заболевании поджелудочной железы. Это заболевание затрагивает множество органов и систем, часто вызывая их кровоточивость.
Хотя потери биожидкости могут быть незначительными, наличие кровянистых примесей в кале требует срочного выяснения причины. Запущенный панкреатит не поддается лечению, и летальность превышает 90%.
Способы остановки кровотечения
Кровотечение из ректума может вызвать страх. Причин этому множество, поэтому важно знать, как действовать в разных ситуациях.
На ранних стадиях патологии эффективны холодные компрессы, примочки и ванночки. Лед спазмирует сосуды, останавливает кровотечение и уменьшает боль. Ледяные компрессы особенно полезны при наружном геморрое. Альтернативой примочкам или ледяным свечам может быть прибор «Кринус». Однако при проблемах с почками, поджелудочной железой или мочевым пузырем холод использовать нельзя, так как это может усугубить нефрит, цистит или панкреатит. В таких случаях применяются таблетированные гемостатики: Детралекс, Викасол, Дицинон.
Хорошие результаты дает использование пористых гемостатических губок, пропитанных Фурацилином, борной кислотой или Мирамистином. Они останавливают кровотечение на местном уровне при прикладывании к источнику кровоточивости.
Важно соблюдать сбалансированный рацион с легко усваиваемой пищей (фрукты, овощи, рыба, морепродукты, нежирное мясо) и регулярно заниматься физической активностью (упражнения «кошечка», «березка», «ножницы»).
На сегодняшний день нет препарата, который мог бы самостоятельно остановить патологические проявления, так как кровоточивость может быть вызвана заболеваниями нескольких внутренних органов, требующими комплексного лечения. Антигеморроидальные средства помогают при геморрое, облегчая боль и способствуя рассасыванию узлов.
Ректальное кровотечение можно остановить с помощью суппозиториев, если его причиной являются хронические запоры, приводящие к образованию каловых камней, травмирующих слизистую оболочку. В этом случае показаны слабительные свечи.
Тем не менее, появление кровотечения из заднего прохода всегда требует обращения за квалифицированной медицинской помощью. Для сохранения здоровья и жизни необходимо пройти полное клинико-лабораторное обследование, установить точный диагноз и провести соответствующее лечение.
Особенности лечения
Выделения с примесью крови из ректума могут свидетельствовать о различных заболеваниях и требуют внимательного отношения. Из-за множества причин, вызывающих эту патологию, не существует единой схемы лечения для всех пациентов.
Для устранения кровотечения необходимо лечить основное заболевание. Хотя кровь из заднего прохода не всегда указывает на серьезную проблему, в любом случае это повод обратиться к врачу.
Методы борьбы с кровотечением зависят от его причины:
- Медикаментозное лечение — применяется при инфекциях, включая глистные инвазии, когда можно точно определить возбудителя и его чувствительность к антибиотикам или противовирусным препаратам. Устранение причины приводит к исчезновению симптома.
- Оперативное вмешательство — необходимо при полипах, злокачественных новообразованиях или запущенном геморрое.
- Прижигание или контактная терапия — используется для прижигания пораженного участка слизистой в верхнем или нижнем сегменте пищеварительной системы, если это возможно.
- Комбинированное лечение — усиливает эффект, например, прижигание в сочетании с антибактериальной терапией.
Профилактика кровотечения из прямой кишки заключается в внимательном отношении к своему здоровью. Регулярная диспансеризация поможет сохранить активное долголетие.
Последнее обновление: 3 февраля 2020 года
Источник: sosudy.info