Лейкемия — злокачественное заболевание кроветворной системы, также известное как лейкоз, рак крови или белокровие.
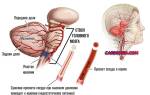
Заболевание возникает из-за повреждения ДНК кроветворной клетки. В результате генетического дефекта (мутации) в клетках костного мозга специализированные лейкоциты не достигают зрелости. Аномальные незрелые клетки начинают бесконтрольно делиться и распространяться по организму в виде лейкемических инфильтратов. Высокая скорость деления лейкозных клеток, а также выделение стимуляторов роста опухолевых клеток и факторов, угнетающих нормальное кроветворение, приводят к вытеснению нормальных лейкоцитов и дефициту здоровых клеток крови — лейкоцитов, эритроцитов и тромбоцитов.
Разрастание лейкозных клеток в органах и тканях вызывает серьезную анемию, дистрофические изменения паренхиматозных органов, инфекционные осложнения и геморрагический синдром.
Лейкемия у детей при своевременном и рациональном лечении имеет более благоприятный прогноз, чем у взрослых.
Острая лейкемия — одна из самых распространенных форм рака, встречающаяся у людей любого возраста. У детей она является одной из наиболее частых онкологических заболеваний. Пик заболеваемости наблюдается в детском возрасте (3-4 года) и у пожилых людей (60-70 лет). Мужчины болеют чаще, чем женщины.
Причины лейкемии
Причины лейкемии до конца не изучены. Мутации клеток кроветворной системы могут быть вызваны различными факторами:
- Наследственность — риск развития лейкемии повышается, если кто-то из семьи уже страдал от этого заболевания.
- Электромагнитное, радиоактивное и ионизирующее излучение.
- Генетические нарушения, такие как синдром Дауна или анемия Фанкони.
- Вирусные инфекции, включая Т-лимфотропные вирусы человека и вирус Эпштейна – Барр.
- Заболевания системы кроветворения в анамнезе, такие как рефрактерные формы анемий, миелодиспластический синдром и пароксизмальная ночная гемоглобинурия.
- Длительное воздействие токсических веществ, включая химические мутагены (формальдегид, бензол, дибензантрацен, бензпирен).
- Лекарственные средства, используемые в химиотерапии других форм рака (цитостатики).
Формы
При классификации лейкемий учитываются хромосомные нарушения, морфологические различия, способность клеток секретировать определенные иммуноглобулины, место пролиферации клеток и иммунологические маркеры на поверхности опухолевых элементов.
Все формы лейкемии характеризуются замещением нормальной ткани патологической опухолевой тканью. Форма лейкемии зависит от типа клеток, составляющих морфологический субстрат опухоли.
По степени дифференциации (зрелости) опухолевых клеток выделяют две основные формы лейкемии:
- острую;
- хроническую.
При хронической лейкемии на доклинической стадии достаточно общеукрепляющего лечения и постоянного наблюдения врача.
Острая лейкемия
Субстрат острой лейкемии составляют молодые бластные клетки. Классификация острого лейкоза основана на морфологических (степень зрелости клеток, изменения формы ядра и цитоплазмы) и цитохимических признаках опухолевых клеток. Различные формы острого лейкоза обозначаются по названиям нормальных предшественников (лимфобластам, эритробластам, миелобластам и т. д.).
Острые лейкемии делятся на следующие виды:
- лимфобластные – опухоль развивается из клеток-предшественниц лимфопоэза;
- миелобластные – субстратом опухоли являются клетки-предшественницы миелопоэза.
Каждая группа острого лейкоза неоднородна и включает разные формы болезни.
В группе острых лимфобластных лейкемий выделяются несколько форм по иммунологическим маркерам и ответу на терапию:
- пре-В-форма;
- В-форма;
- пре-Т-форма;
- Т-форма.
Миелобластные лейкемии подразделяются на:
- эритромиелобластную;
- монобластную (миеломонобластную);
- мегакариобластную.
Также существует недифференцированная форма лейкемии, при которой стволовая клетка крови не показывает признаков дифференциации.
Острая форма лейкемии часто сопровождается лейкоцитозом, но может проявляться и лейкопенией. Для нее характерен лейкемический провал (hiatus leucemicus), когда в лейкоцитарной формуле представлены молодые и зрелые клетки при отсутствии переходных форм.
Хроническая лейкемия
Субстрат хронических лейкемий составляют зрелые и созревающие клетки. Названия форм хронических лейкемий соответствуют клеткам, которые характеризуют опухолевую пролиферацию. Хронические лейкемии делятся на следующие виды:
- лейкемии миелоцитарного происхождения – хроническая миелоидная лейкемия, эритромиелоидная лейкемия, эритремия, истинная полицитемия;
- лейкемии лимфоцитарного происхождения – хроническая лимфолейкемия, лимфоматоз кожи (болезнь Сезари), парапротеинемическая лейкемия;
- лейкемии моноцитарного происхождения – хроническая моноцитарная лейкемия, гистиоцитозы.
При хроническом течении заболевания наблюдается лейкоцитоз, а бластные формы в периферической крови появляются лишь при обострении. Обычно хроническая лейкемия длительное время остается на стадии моноклоновой доброкачественной опухоли.
Лейкемия угнетает нормальное кроветворение и может вызывать серьезные поражения сердца, печени, почек, селезенки, лимфоузлов и других органов.
В зависимости от количества лейкоцитов в периферической крови лейкемии подразделяются на:
- лейкемические;
- сублейкемические;
- алейкемические;
- лейкопенические.
Стадии
При дифференцированных остром лейкозе процесс проходит три стадии:
- Начальная – симптомы слабо выражены, и пациент часто не замечает их. Лейкемия иногда выявляется случайно при анализе крови.
- Стадия развернутых проявлений – наблюдаются четкие клинические и гематологические признаки болезни.
- Терминальная – отсутствие эффекта от цитостатической терапии, выраженное угнетение нормального кроветворения и язвенно-некротические процессы.
Ремиссия при остром лейкозе может быть полной или неполной. Рецидивы возможны, и каждый последующий рецидив более опасен, чем предыдущий.
Хронические лейкемии имеют более доброкачественное и длительное течение с периодами ремиссий и обострений. Выделяют три стадии хронической лейкемии:
- Хроническая стадия – характеризуется нарастающим лейкоцитозом, увеличением гранулоцитов и склонностью к тромбоцитозу. На этой стадии болезнь обычно протекает бессимптомно или с незначительными признаками гиперметаболизма и анемии.
- Стадия акселерации – изменение картины крови указывает на снижение чувствительности к ранее эффективной терапии. У большинства пациентов новые клинические симптомы отсутствуют или выражены слабо.
- Стадия бластного криза (острая стадия) – резкое снижение уровня эритроцитов, тромбоцитов и гранулоцитов, что приводит к внутренним кровотечениям, язвенно-некротическим осложнениям и сепсису.
Разрастание лейкозных клеток в органах и тканях вызывает серьезную анемию, тяжелые дистрофические изменения паренхиматозных органов, инфекционные осложнения и геморрагический синдром.
При недифференцируемых и малодифференцированных формах лейкемии отсутствует стадийность патологического процесса.
Симптомы лейкемии
Симптомы острого лейкоза связаны с опухолевой гиперплазией и инфильтрацией костного мозга, а также других органов и тканей. Первые проявления заболевания общие: недомогание, повышение температуры, слабость, боли в суставах, снижение аппетита, потливость, появление синяков и точечных кровоизлияний на коже и слизистых оболочках (петехии и экхимозы). Иногда заболевание начинается как ангина или ОРВИ.
В развернутом периоде симптомы становятся более выраженными. В клинической картине можно выделить несколько синдромов в зависимости от локализации поражений и подавления нормального кроветворения:
- Гиперпластический (лимфопролиферативный) синдром – увеличение лимфатических узлов (шейных, подмышечных, паховых), печени, селезенки, миндалин, опухание слюнных желез, поражения кожи, мозговых оболочек, почек, миокарда и легких.
- Геморрагический синдром – кровоизлияния в кожу, слизистые и серозные оболочки, внутренние органы, от единичных до обширных геморрагий и профузных кровотечений (десневых, носовых, маточных, почечных, желудочно-кишечных).
- Анемический синдром – подавление нормального кроветворения злокачественным клоном клеток, проявляется тахикардией, систолическим шумом над сердцем, головокружением и одышкой. Объективно отмечается бледность кожи и слизистых оболочек.
- Интоксикационный синдром – потеря веса, лихорадка, нарастающая слабость, повышенное потоотделение, тошнота и рвота.
Пик заболеваемости лейкемией наблюдается в детском возрасте (3-4 года) и у пожилых людей (60-70 лет). Мужчины болеют чаще, чем женщины.
Хронические формы лейкемии могут проявляться похожими, но менее выраженными симптомами. Хроническая лейкемия имеет медленное или умеренное течение (от 4–6 до 8–12 лет).
Диагностика
Во время беседы с пациентом врач уточняет характер жалоб и время их появления. Затем он проводит осмотр, в ходе которого может выявить синяки, кровоподтеки и гематомы на коже. При пальпации лимфатических узлов иногда отмечается их увеличение, особенно в шейной, подмышечной и паховой областях.
В общем анализе крови могут быть следующие изменения:
- анемия (снижение гемоглобина и, возможно, эритроцитов);
- тромбоцитопения (снижение тромбоцитов);
- изменение общего числа лейкоцитов, чаще всего увеличение, но возможно и уменьшение;
- нарушение лейкоцитарной формулы, включая атипичные клетки.
Для постановки диагноза необходимо выполнить стернальную пункцию, которая позволяет исследовать костный мозг. Это помогает не только установить диагноз, но и уточнить форму и подтип лейкемии, что важно для назначения специализированного лечения. Процедура проводится под местным наркозом. За 2 часа до пункции следует воздержаться от пищи, а также от лекарств, кроме жизненно важных. Прокол выполняется иглой Кассирского, к которой присоединяется шприц для извлечения 0,2–0,3 мл костного мозга. Полученный материал помещается в чашку Петри, а на предметном стекле готовятся мазки для микроскопического исследования. Возможны осложнения, такие как кровотечение из места прокола и сквозной прокол грудины, особенно у детей из-за большей эластичности грудины. Поэтому врач подробно объясняет пациенту методику и получает согласие на проведение процедуры.
Также могут использоваться следующие методы диагностики:
- УЗИ лимфатических узлов;
- УЗИ органов брюшной полости;
- рентгенография грудной клетки;
- рентгенография черепа, костей и суставов;
- КТ грудной клетки;
- МРТ головного мозга (с контрастированием).
При постановке диагноза проводится дифференциальная диагностика с такими заболеваниями, как:
- аутоиммунная тромбоцитопеническая пурпура — гематологическое заболевание, приводящее к разрушению тромбоцитов и геморрагическому синдрому;
- инфекционный мононуклеоз — острое инфекционное заболевание с триадой симптомов (лихорадка, полилимфоаденопатия, поражение ротоглотки), а также гепатоспленомегалией и специфическими изменениями гемограммы;
- ювенильный ревматоидный артрит — заболевание детей до 16 лет, характеризующееся деструктивно-воспалительным поражением суставов и внесуставной патологией.
Лечение лейкемии
Терапия лейкемии зависит от морфологического и цитохимического типа заболевания. Основная цель комплексного лечения — устранение лейкемических клеток.
Основные методы лечения лейкемии:
- Химиотерапия — использование различных комбинаций цитостатиков в высоких дозах (полихимиотерапия).
- Лучевая терапия.
- Трансплантация костного мозга — пересадка донорских стволовых клеток (аллогенная трансплантация).
Химиотерапия проходит в 5 этапов:
- Циторедуктивный предварительный этап — проводится при первой атаке острой лейкемии.
- Индукционная терапия.
- Консолидация ремиссии (2–3 курса).
- Реиндукционная терапия (повторение индукции).
- Поддерживающая терапия.
Все формы лейкемии характеризуются замещением нормальной ткани опухолевой. Форма лейкемии определяется клеткой, составляющей морфологический субстрат опухоли.
При хронической лейкемии на доклинической стадии достаточно общеукрепляющего лечения и наблюдения врача. При признаках перехода в фазу акселерации и бластного криза проводят цитостатическую терапию. В отдельных случаях применяют облучение лимфоузлов, кожи, селезенки и спленэктомию. Аллогенная трансплантация костного мозга может дать хорошие результаты.
Возможные последствия и осложнения
Лейкемия угнетает нормальное кроветворение и может вызывать серьезные поражения сердца, печени, почек, селезенки, лимфоузлов и других органов.
Прогноз
Профилактика
Специфической первичной профилактики лейкемии не существует. Неспецифическая профилактика включает исключение воздействия на организм потенциальных мутагенных факторов (канцерогенов), таких как ионизирующая радиация и токсичные химические вещества. Вторичная профилактика заключается в тщательном контроле состояния пациента и проведении противорецидивного лечения.
Видео с YouTube по теме статьи:
Источник: www.neboleem.net
Описание
Лейкемия — злокачественное заболевание кроветворной системы, при котором нарушается созревание и дифференцировка клеток-предшественников лейкоцитов.
Лейкемия может развиваться как у детей, так и у взрослых, но чаще встречается у детей. Заболевание диагностируется у мужчин в 1,5 раза чаще, чем у женщин.
Лейкемия делится на острую (лимфобластную и миелобластную) и хроническую (лимфобластную и миелобластную). Острая лимфобластная лейкемия встречается у 80–85% детей, преимущественно в возрасте 2–5 лет. Раковые клетки образуются из предшественников лимфоцитов — лимфобластов. Острая миелобластная лейкемия встречается у 15% детей и формируется из миелобластов. Хроническая лейкемия чаще встречается у взрослых, в основном в возрасте 40–50 лет. Эта форма заболевания развивается медленно и проявляется значительным увеличением количества зрелых, но неактивных лейкоцитов.
Точную причину развития лейкемии установить сложно. К предрасполагающим факторам относятся:
- хромосомные нарушения (например, синдром Дауна, синдром Клайнфельтера);
- первичные иммунодефицитные состояния;
- воздействие мутагенных факторов (ионизирующее излучение, химические канцерогены, такие как пестициды, некоторые лекарства);
- химиотерапия других онкологических заболеваний, которая может привести к развитию лейкемии.
Прогноз лейкемии зависит от ее формы. Полная ремиссия достигается у 50–85% пациентов с миелобластной лейкемией и 70–93% с острой лимфобластной лейкемией. Однако у 60–80% пациентов, достигших полной ремиссии, может произойти рецидив. Эффективность лечения также зависит от своевременности начала химиотерапии, поэтому важно незамедлительно обращаться к специалисту при появлении симптомов.
Симптомы
Заболевание часто долгое время не проявляется клинически и выявляется только по изменениям в общем анализе крови. Пациенты могут ощущать общую слабость, повышенную утомляемость, периодическое головокружение, мелькание «мушек» перед глазами, шум в ушах, сердцебиение и ночную потливость. Также наблюдается склонность к кровоточивости, которая может проявляться спонтанными носовыми кровотечениями, кровоточивостью десен, маточными кровотечениями у женщин и длительной кровоточивостью ран. При этом могут появляться синяки и гематомы даже от незначительных травм.
Снижение уровня лейкоцитов повышает восприимчивость к инфекциям, что может приводить к субфебрильной температуре. Со стороны желудочно-кишечного тракта возможны симптомы, такие как снижение аппетита, изредка рвота и вздутие живота, что может приводить к постепенному уменьшению массы тела.
Некоторые пациенты с лейкемией жалуются на сильные головные боли, которые не снимаются обезболивающими, а также на боли в суставах и костях.
Эти симптомы не являются специфическими и могут встречаться при других заболеваниях. Поэтому важно обратиться к врачу для проведения необходимых исследований и назначения соответствующего лечения.
Лечение
Лечение пациентов с лейкемией проводится в специализированной онкогематологической клинике. Основная цель терапии — достичь длительной полной клинико-гематологической ремиссии, при которой объем опухолевой массы уменьшается минимум на 95%.
Лечение начинается сразу после установления диагноза. Базовая терапия включает многокомпонентную химиотерапию. Комбинации препаратов подбираются по строго определенным протоколам в зависимости от формы лейкемии. После достижения длительной ремиссии проводится закрепляющая (консолидирующая) химиотерапия. Затем начинается поддерживающая химиотерапия с добавлением новых цитостатиков. В некоторых случаях применяется трансплантация гемопоэтических клеток костного мозга, что снижает риск миелотоксичности, связанной с химиотерапией.
Симптоматическое лечение включает дезинтоксикационную терапию, гемостатические средства и инфузии компонентов крови. При необходимости назначаются антибактериальные препараты для борьбы с патогенной микрофлорой.
Лекарства
Лекарственные средства назначает гематолог в соответствии с протоколами лечения. Во время химиотерапии важно строго следовать рекомендациям врача: не изменять дозу и частоту приема препарата, а также не отменять его самостоятельно.
В зависимости от формы лейкоза может быть назначен один препарат или комбинация средств, направленных на уничтожение раковых клеток или замедление их роста. Однако, к сожалению, химиотерапия может также замедлить размножение некоторых здоровых клеток с быстрым делением, таких как клетки слизистой оболочки рта, волосяные фолликулы и кишечника.
Существуют следующие способы введения препаратов:
- пероральный;
- внутривенный;
- введение препарата в цереброспинальную жидкость (интратекальная химиотерапия) — применяется при наличии лейкозных клеток в спинномозговой жидкости.
Химиотерапия проводится курсами с интервалами 2–4 недели. Продолжительность курса определяет врач в зависимости от формы лейкоза и степени тяжести заболевания.
Наиболее частыми побочными эффектами являются:
- выпадение волос;
- тошнота, иногда рвота;
- повышенная восприимчивость к инфекциям;
- снижение фертильности.
Народные средства
Безусловно, народная медицина не может вылечить лейкемию. Однако существуют рецепты отваров и настоев, которые помогают укрепить организм.
Вот несколько народных средств:
-
Настой из черники. Возьмите 5–6 столовых ложек листьев и ягод черники, залейте 1 литром кипятка и настаивайте 1 час. Настой следует выпивать в течение дня. Рекомендуемый курс — 1–2 месяца с перерывом.
-
Настой из косточек мордовника. Залейте 1 чайную ложку косточек мордовника 1 стаканом кипятка и настаивайте 1 час. Употребляйте по несколько глотков в течение дня, разделив на 5–6 приемов.
-
Отвар из листьев брусники. Залейте 2 столовые ложки сушеных листьев брусники 1 стаканом кипятка и поставьте на водяную баню на 30 минут. После остывания процедите и добавьте 200 мл дистиллированной воды. Рекомендуется принимать по 3–4 столовые ложки 2–3 раза в день.
-
Отвар из зубчатки. Залейте 1 столовую ложку травы 1 стаканом дистиллированной воды, доведите до кипения на водяной бане и кипятите 5 минут. Настойте 1 час и процедите. Принимайте по 1/3 стакана 3 раза в день.
Также тыква считается полезной для кроветворения. Рекомендуется ежедневно употреблять 100–150 г тыквы в сыром или приготовленном виде. Семена льна также полезны; их нужно запарить горячей водой и употреблять по 1 столовой ложке 2–3 раза в день.
Важно помнить, что народные средства не заменяют специализированное лечение. Они лишь поддерживают организм. Обязательно проконсультируйтесь с врачом перед использованием этих средств.
Что такое лейкемия?
- Эритроциты (красные кровяные тельца) выполняют транспортную функцию, доставляя кислород и питательные вещества к внутренним органам.
- Лейкоциты (белые кровяные клетки) защищают организм от инфекций, вирусов и других чуждых веществ.
- Тромбоциты обеспечивают свертываемость крови, что помогает избежать значительной кровопотери при травмах.
Причины заболевания
Главными причинами развития лейкемии являются неблагоприятная экологическая обстановка, неправильный образ жизни и другие предрасполагающие факторы. Основные предпосылки болезни включают:
- Ионизирующее и радиоактивное излучение. Исследования показывают, что значительное облучение повышает риск лейкемии.
- Вредные привычки, особенно курение.
- Частый контакт с токсичными химическими веществами и промышленными химикатами.
- Хромосомные нарушения, такие как синдром Дауна, а также вирусные инфекции, способные вызывать мутации кровяных клеток.
- Химиотерапия, применяемая для лечения других видов рака.
- Генетическая предрасположенность, если у членов семьи были случаи раковых заболеваний.
Симптомы болезни
- Значительное увеличение лимфатических узлов, преимущественно в области шеи и подмышек, без болезненности при пальпации.
- Быстрая утомляемость и общая слабость.
- Частые инфекции: герпес, пневмония, бронхит и другие.
- Повышение температуры тела без видимых причин, часто с ознобом.
- Сильная потливость, особенно во время ночного сна.
- Боли в суставах, возникающие как после физической активности, так и в покое.
- Увеличение селезенки и печени, вызывающее чувство тяжести и дискомфорта.
- Нарушение свертываемости крови, приводящее к частым носовым кровотечениям, кровоточивости десен и появлению синяков или красных точек под кожей.
- Плохой аппетит, что может привести к снижению веса.
При скоплении раковых клеток в одной области тела могут проявляться следующие симптомы:
- Головные боли, головокружение, тошнота, иногда с рвотой.
- Спутанность сознания.
- Одышка.
- Судороги.
- Нарушение координации движений.
Формы лейкемии
- Быстрое деление раковых клеток.
- Образование опухоли в костном мозге, нарушающей его функционирование.
- Распространение метастазов и раковых клеток с кровотоком в другие органы.
- Раннее проявление симптомов.
- Высокая вероятность смерти в короткие сроки.
Хроническая форма:
- Медленное распространение раковых клеток.
- Часто на ранних стадиях протекает бессимптомно.
- Благодаря медленному развитию хорошо поддается лечению.
Диагностика лейкемии
При появлении признаков лейкемии необходимо обратиться в медицинское учреждение для обследования. Чем раньше начнется лечение, тем выше вероятность благоприятного исхода. Заболеванием занимаются врачи-онкологи и гематологи, к которым следует обратиться за первичной консультацией. Для постановки диагноза и выбора лечения необходимо пройти ряд диагностических процедур, включая биопсию костного мозга для выявления нарушений его функционирования.
«>
Лечение болезни
Дополнительно назначаются антибиотики для борьбы с инфекциями, пока организм ослаблен после химиотерапии, иммуномодуляторы для укрепления иммунной системы и гормональные препараты. При своевременно начатом лечении и соблюдении всех рекомендаций врача полное выздоровление наблюдается в 95% случаев у детей и 65% у взрослых. Не стоит использовать народные методы для лечения такого серьезного заболевания; лучше довериться профессионалам.
Профилактика заболевания
Для профилактики лейкемии необходимо укреплять иммунитет, отказаться от вредных привычек и избегать частого контакта с химическими веществами и радиоактивным излучением. При первых признаках болезни важно обратиться к специалистам для своевременной диагностики и лечения. Это значительно увеличит шансы на выздоровление и поможет избежать осложнений, связанных с поражением других органов раком.
Источник: 24doctor.info